Оглавление
- 1 Лечение варикоцеле у мужчин: причины, симптомы, стадии, операция у мужчин
- 2 Причины варикоцеле
- 3 Противопоказания
- 4 Вред мужскому здоровью наносимый варикоцеле
- 5 Подготовка к операции
- 6 Когда операцию по удалению варикоцеле можно отсрочить
- 7 Причины, диагностика и способы лечения варикоцеле с левой стороны
- 8 Лечение варикоцеле у мужчин: причины, симптомы, стадии, операция у мужчин
- 9 Склеротерапия
- 10 Осложнения после операции
- 11 Лапароскопическая операция
- 12 Особенности реабилитации
- 13 Варикоцеле – благоприятный прогноз после операции Мармара
- 14 Заключение
- 15 Операция по Иваниссевичу
- 16 Операция по Паломо
- 17 Варикоцеле – благоприятный прогноз после операции Мармара
- 18 Восстановительный период
- 19 Цена на операцию
- 20 Отзывы пациентов
Лечение варикоцеле у мужчин: причины, симптомы, стадии, операция у мужчин
Варикоцеле, причины, симптомы, лечение, фото, операция у мужчин. Что это такое, варикоцеле 1 степени, 2 степени, лечение без операции народными средствами. Все ответы можно найти в этой статье.
Варикоцеле – заболевание весьма распространенное. По данным Всемирной организации здравоохранения ему подвержено более 10% мужского населения с выявленным бесплодием. Несмотря на столь значительную цифру, своевременное диагностирование и лечение заболевания затруднено в силу двух основных причин:
- проблемная область носит деликатный характер, так как затрагивает интимную сферу жизни человека;
- начальная стадия заболевания в большинстве случаев протекает практически бессимптомно, не вызывая у больного потребности обращения к врачу.
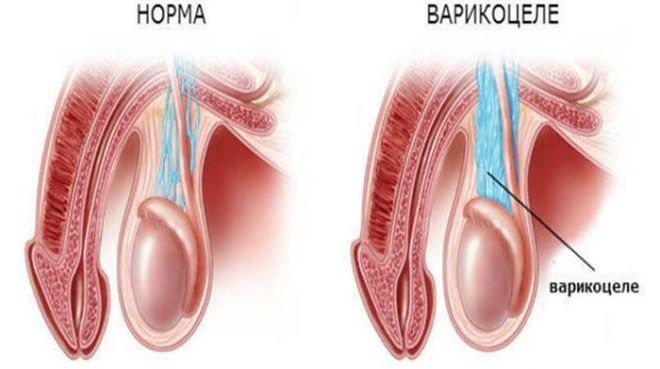
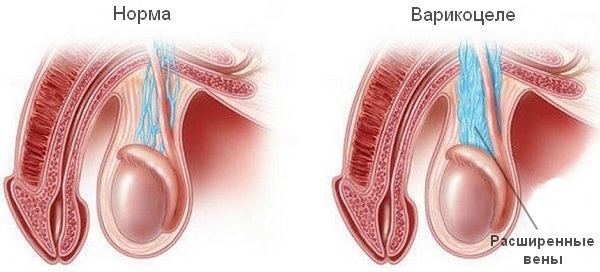
Заболеванию подвержены исключительно мужчины, однако связанный с ним ущерб несут обе половины человечества, поскольку под удар попадает детородная функция. Суть патологии в нарушении венозного оттока в области яичка и семенного канатика, которое вызывает дальнейшую частичную или полную дисфункцию репродуктивной системы человека.
В норме отвод венозной крови от яичек обеспечивается клапанным аппаратом яичковой и почечной вен. В случае его несостоятельности поступление крови в обратном направлении ведет к расширению вен и возникновению застойных процессов.
Питание тканей нарушается, а температура в них вследствие застоя продуктов метаболизма повышается, что губительно влияет на работу яичка. Угнетение функции формирования и развития сперматозоидов постепенно ведет к нанесению ей непоправимого ущерба.
Затруднение кровотока в расширенных под действием заболевания венах яичка провоцирует нарушение сперматогенеза у мужчины и ведет к бесплодию. Клинический опыт показывает, что наиболее успешным лечение заболевания является на его ранних стадиях, в период формирования патологии. Как правило, это происходит у людей в период перехода от детского возраста к подростковому, с началом полового созревания (у подростков 12–14 лет).
Однако в этом возрасте мальчики редко обращаются к врачу самостоятельно в связи с проблемой, поскольку, в большинстве случаев, не ощущают никаких симптомов заболевания. Поэтому выявление врачом патологии на этой стадии заболевания происходит, как правило, случайно, в ходе проведения обследования, проводимого либо в профилактических целях, либо при обращении пациента в связи с жалобами на другие заболевания.
Симптомы варикоцеле
В зависимости от степени заболевания и его клинической картины симптомы могут отличаться. На ранних стадиях они, как правило, выражены слабо, либо не выражены вовсе. С развитием заболевания проявляются отчетливее. К основным из них можно отнести следующие:
- тянущие ощущения в паху, чаще в одном из яичек;
- ощущения усиливаются в вертикальном положении и ослабевают лежа;
- дискомфорт нарастает после полового возбуждения и при физическом напряжении;
- повышенная потливость;
- жжение и зуд в мошонке;
- отвисание одного из яичек (чаще левого); оно может уплотниться и увеличиться в размерах;
- изменения в спермограмме;
- снижение уровня тестостерона;
- бесплодие;
- изменения внешнего вида и пропорций половых органов (при сильных патологиях увеличенное яичко может мешать при ходьбе);
- на поздних стадиях боли носят выраженный характер, а пораженные вены пальпируются и видны на глаз.
Как правило, возникновение заболевания происходит в период полового созревания человека. Однако, дойдя до определенной степени, дальше оно уже развивается редко. В числе физиологических причин можно выделить следующие:
- Несостоятельность клапанного аппарата сосудистого русла почечной вены и вен яичка.
- Недостаточность соединительной ткани венозной стенки.
- Тромбоз.
- Повышение температуры в мошонке.
- Гипоксия яичка вследствие накопления в нем продуктов метаболизма.
- Ущемление вен малого таза.
Четкую грань между причинами заболевания и факторами, способствующими его развитию, провести сложно. Рассмотрим детальнее основные из них.
Наследственная предрасположенность
Большинство специалистов считает, что генетический фактор является здесь определяющим. Поскольку заболевание относят к одному из проявлений варикозной болезни, наличие ее проявлений среди родственников пациента является основанием для занесения его в группу риска.
Также предрасположены к заболеванию те, в чьем роду наблюдались соединительнотканные патологии, часто проявляющиеся в пороке сердца, плоскостопии и прочее. Оказать влияние на наследственную предрасположенность невозможно, а вот учитывать ее в целях профилактики и своевременной диагностики заболевания целесообразно.
Анатомические особенности
В значительной мере они также генетически предопределены. Левая почечная вена может испытывать ущемление, проходя рядом с крупными артериями, давление крови в которых значительно выше. Форма варикоцеле, обусловленная этой причиной, носит название идиопатической (или первичной). Поскольку патология наблюдается только в устройстве левой почечной вены, то первичная форма заболевания может носить лишь левосторонний характер.
Особенностью сомптоматики этой формы является то, что обратный отток крови из почечной вены в область лозовидного сплетения может происходить в вертикальном положении тела произвольно, даже если организм и не испытывает физической нагрузки.
Ущемление просвета вен
Ущемленный просвет венозных сосудов вызывает в них избыточное давление крови, что в дальнейшем ведет к их постепенному вытяжению. Такая патология может быть вызвана следующими причинами:
- Физическая деформация сосуда (наследственного характера, или вследствие травмы).
- Спаечные и рубцовые образования как в самой яичковой вене, так и в окружающих ее тканях.
Возникновение новообразований
В организме нет лишнего пространства. Поэтому где бы ни возникали новообразования, они всегда занимают чужое место, вытесняя собой другие органы и ткани. А при ущемлении вен нарушается отток крови. В связи с этим всякое новообразование в брюшной полости и области малого таза повышает фактор риска развития у человека.
Поэтому людям, уже имеющим какие-либо из перечисленных предрасположенностей, при возникновении опухолевых процессов особенно важно пройти полный курс обследования и, при необходимости, принять меры по профилактике, или начать лечение.
Лишний вес и недостаток подвижности
Чем опасно для людей, имеющих избыточную массу тела:
- Чрезмерная нагрузка на организм, вызывающая постепенное истощение механизмов венозного аппарата.
- Застой крови (в том числе в области малого таза) вследствие избыточного давления внутренних жировых отложений.
Наличие хронических воспалительных процессов
Всякое воспаление, особенно перешедшее из острой стадии в хроническую, несет в себе угрозу возникновения спаечных процессов и образования рубцовой ткани. Если пораженные органы и ткани находятся в области малого таза, это вызывает риск возникновения заболевания.
Хронические нарушения стула
Опасность представляют как запоры, так и диарея, поскольку регулярное натуживание в одном случае и спазмы в другом вызывают повышение внутрибрюшного давления. Однако вред могут принести лишь хронические проблемы со стулом. Отдельные нарушения опасности не представляют.
Регулярные физические перегрузки
Особенно опасны перегрузки, связанные с подъемом тяжестей и перенапряжением мышц брюшного пресса.
Беспорядочная половая жизнь
Чередование избыточной и недостаточной нагрузки на репродуктивную систему мужчины неблагоприятно.
Курение, злоупотребление алкоголем и кофеином
Эти вредные пристрастия провоцируют возникновение застойных явлений в сосудистой системе организма.
Варикоцеле может быть как левосторонним и правосторонним, так и двусторонним. Анатомически организм устроен так, что наиболее распространенной формой заболевания является левостороннее. Двустороннее встречается значительно реже, а правостороннее лишь в единичных случаях.
Диагностика болезни
Чаще всего заболевание у детей и подростков выявляют в ходе проведения плановых профосмотров в учебных заведениях. Как правило, предварительный диагноз специалист может поставить уже при первичном осмотре. Дальнейшая инструментальная диагностика может потребоваться для уточнения степени, характера заболевания и назначения адекватного лечения.
При осмотре пациента врач пользуется визуальным и пальпаторным методами диагностики. При пробе Вальсальвы пациент напрягает мышцы брюшного пресса, что позволяет прощупать участок сплетения расширенных вен, визуально не наблюдаемых. В качестве инструментальных методов диагностики используются следующие:
- Общий анализ мочи.
- Семиологическое исследование (спермограмма). Проводится только совершеннолетним пациентам. Метод позволяет выявить процентное соотношение жизнеспособных сперматозоидов и оценить уровень их активности.
- Анализ на гормоны.
- Ультразвуковая диагностика мошонки (как правило, проводится совместно с доплерографией яичка).
По МКБ-10 присвоен код I86.1. Различают две основные формы заболевания: первичную и вторичную. Также их классифицируют как идиопатическую и симптоматическую формы. На практике большее применение нашла классификация заболевания в соответствии со степенью его выраженности. Таких степеней различают 4:
- начальная, когда отсутствуют всякие симптомы, и о наличии заболевания можно сделать вывод лишь на основе УЗИ мошонки и доплерографии яичек;
- 1 степень;
- 2 степень;
- 3 степень.
Существует 4 степени развития варикоцеле:
- Варикозное расширение определяется только при помощи УЗИ.
- Вены лозовидного сплетения прощупываются в положении стоя.
- При пальпации в любом положении врач может диагностировать заболевание.
- Вены видны невооруженным глазом.
Снижение сперматогенной функции, которое может со временем привести к бесплодию, обычно начинается только на последних стадиях заболевания.
Операция может быть проведена в следующих случаях:
- Выявлены нарушения в спермообразовании. В процессе исследования установлено, что в семенной жидкости снижено количество сперматозоидов, уменьшена их подвижность, присутствует кровь или гной.
- Пациента беспокоят боли. Они начинают проявляться на 2-3 стадии заболевания, сначала незначительны. Неприятные ощущения усиливаются при ходьбе, после физических нагрузок. Примечание. В подавляющем большинстве случаев развивается варикоцеле левого яичка, поэтому боль чаще всего имеет такую же локализацию.
- Пациента не устраивает внешний вид мошонки.
- Яичко начинает уменьшаться в размерах.
Причины варикоцеле
Можно выделить 2 основных фактора возникновения и развития варикоцеле.
Первый фактор – слабость стенки и недостаточность или отсутствие клапанов венозных сосудов яичка (чаще врожденная аномалия). Кровь, текущая по яичковой вене, не поступает в магистральные сосуды, а накапливается в лозовидном сплетении, что и приводит к расширению вен.
Второй фактор – повышенное давление в венах малого таза или мошонки, которое постепенно приводит к анатомическим изменениям яичковой и левой почечной вен: сужается их просвет, нарушается венозный отток из вен яичка, и его вены расширяются.
Косвенной причиной варикоцеле может стать хроническое нарушение стула (как запоры, так и диарея), а также поднятие тяжестей, перенапряжение мышц живота, отсутствие регулярных сексуальных контактов.
Различается также “вторичное варикоцеле”, вызванное опухолями брюшной полости или забрюшинного пространства.
- повышение температуры в яичке до температуры тела (в нормальном состоянии температура яичек должна быть ниже, это необходимо для сперматогенеза, поэтому яички находятся в мошонке);
- обратный заброс биологически активных веществ из почек и надпочечников в яички;
- недостаток кислорода в тканях яичка;
- возникновение свободных радикалов, которые могут разрушить кровеносные сосуды яичка.

Анатомия вен паха
Причины развития варикоцеле разделяют на два типа: первичные и вторичные. К первичным относят венозную недостаточность, проявляемая в слабости венозных стенок и клапанов, ко вторичным все остальные факторы действие которых вызывает повышение кровяного давления в яичковых венах, что приводит к развитию венозной недостаточности. Результатом названых причин является развитие варикозной болезни и деформация вен мошонки. Рассмотрим подробнее как это происходит.
У варикоцеле есть несколько стадий, ранжируемых в зависимости от степени деформации варикозных вен. Самая ранняя называется субклинической или доклинической потому, что болезнь находится на этапе формирования, протекает латентно, не имеет никаких признаков и выявить ее можно только при помощи ультразвуковой диагностики, что при отсутствии симптоматики довольно сложно.
В это время венозные клапаны перестают полностью смыкаться, возникает реверс крови. Такое явление получило название рефлюкс. Он ведет к усилению внутрисосудистого давления и отрицательно сказывается на функциональной активности семенников поскольку с обратным током крови к яичкам доставляются стероидные гормоны, вырабатываемые надпочечниками.

Схематическое изображение варикоцеле
Появление первых признаков свидетельствует о прогрессировании заболевания и переходе его в клиническую форму. В начале мужчина ощущает несильные периодические боли тупого или тянущего характера, которые поначалу возникают редко и как правило после значительных физических нагрузок, поднятия тяжестей или сексуального контакта.
Это симптомы первой стадии варикоцеле, при которой воспаление вен еще незначительное и они не только не видны визуально, но и для их определения недостаточно простого ощупывания мошонки. Установить наличие заболевания при физикальной диагностике возможно только лишь при проведении пробы Вальсальвы.
Ее суть состоит в том, чтобы при пальпации пациент натуживал брюшной пресс или умышленно кашлял при этом врач может выявить напряжение в венах. Для более точного диагноза больной всегда направляется на ультразвуковую диагностику с применением допплера, что позволит измерить диаметр сосудов в местах расширения вен и установить интенсивность рефлюкса.
Полученные данные важны не только для уточнения всех аспектов состояния болезни, их ценность состоит и в том, что на основании полученных первичных данных можно отслеживать течение болезни и мониторить ситуацию в восстановительном периоде после оперативного лечения.

Чаще всего варикоцеле определяется во время осмотра подростков в подростковом кабинете
Субклиническая и первая степени варикоцеле менее всего опасны для мужского здоровья поэтому на данном периоде развития болезни возможно использование медикаментозной и народной медицины для стабилизации варикозного расширения вен и поддержания сперматогенеза на должном уровне.
А вот при последующих стадиях уже создаются крайне неблагоприятные условия для функционирования семенников и даже для их анатомической целостности, поэтому диагностирование второй и особенно третьей стадии варикоцеле является прямым показанием к незамедлительному оперативному вмешательству.

Вторая степень варикоцеле характеризуется устойчивыми болевыми ощущениями в мошонке, которые могут быть как периодическими, так и продолжительными. Они возникают уже не только после физических нагрузок, но и в конце дня. На этой стадии при пальпации воспаленные вены уже четко идентифицируются, но только в вертикальном положении, лежа они спадают.
Наиболее опасная и легко диагностируемая третья стадия. В мошонке развивается обильное сплетение из воспаленных вен отчетливо различимых визуально из-за чего мошонка приобретает синюшный оттенок. Ее ткани, а также гистологические структуры тестикул по причине недостаточного кровообращения испытывают проблемы с трофикой и газообменом, поэтому изменяется кожный покров мошонки, больное яичко становится меньше и провисает.
Боль при этом постоянная и довольно сильная. Лабораторные анализы показывают сильное понижение синтеза стероидных половых гормонов и ухудшение спермограммы, что требует срочного проведения операции по устранению варикоцеле. Для полного понимания в чем заключается негативное влияние на организм мужчины в следующем разделе кратко остановимся на освящении данного вопроса.

Гипертермия в яичках при развитии варикоцеле
- Статистика
- Причины
- Правильная диагностика
- Степени варикоцеле
- Лечение
- Отзывы
- Профилактика
- Видео «Лечение без хирургического вмешательства»
Варикоцеле — это, пожалуй, самое распространенное варикозное заболевание, поражающее венозные артерии семенного канатика. Симптоматика может проявляться даже у молодых людей в возрасте от 13 до 26 лет. Их насчитывается около 10-15 процентов. Угроз для жизни при этом практически нет никаких, но в будущем это может серьезно повлиять на возможность иметь ребенка.
Мужское бесплодие
Статистика
Варикоцеле на левом яичке встречается примерно у 90 процентов всех зарегистрированных пациентов. Потом следует воспалительный процесс обоих яичек — около 7 процентов. Лишь правосторонний недуг встречается у 3 процентов. Чаще всего это происходит из-за ряда наследственных факторов, но встречается и просто индивидуальная особенность мужчин. Диагностировать болезнь можно уже в самом раннем возрасте — до 25 лет.
Взрослые болеют значительно реже. Чаще недугом страдают те, кто активно занимается спортом и поднимает часто тяжелые предметы. Также в группе риска находятся те молодые люди, кто на работе долгое время сидит или стоит в статическом положении, не двигаясь часами. Если у вас диагностирован варикоз вен мошонки, то никакие важные функциональные способности организма не пострадают. Однако это угрожает хорошей и постоянной потенции без сбоев и вообще вредим здоровому развитию гормонального фона в организме.
Причины
Медицинские работники высказывают полярные мнения на тему варикоцеле. Варикозное расширение вен семенного канатика может происходить по целому ряду факторов. Варикоцеле является провокатором того, что кровь не стекает равномерно вниз, а останавливается в ряде клапанов вен. Задачи поставленные для равномерного кровотока не выполняются должным образом. Происходит тем самым закупорка отдельных каналов и появление синеватого оттенка.
Варикоцеле часто появляется просто из-за особенностей анатомического строения тела мужчины. Сосуды располагаются таким образом, что ущемляется быстро почечная вена с левой стороны. Происходит повышенное давление на стенки данной вены, что компенсируется моментальным оттоком кровяных тел в сторону общей подвздошной вены.
Также же заболевание выявляется у лиц, кто всегда страдал из-за венозной недостаточности. У этих мужчин слабо функционирует стенки вен, да и клапаны сами катализирует процесс застоя. В венах левого яичка вообще могут клапаны не располагаться.
Расширенные вены
Толстая кишка может провоцировать левостороннее варикоцеле, так как давит усиленно на вены. Обычно это происходит, когда у мужчины есть травматические явления в области половых органов, возможные опухоли и перенапряжения мышц спереди в брюшной полости. Паховый канал постепенно начинает расширяться, а повышенное давление на сосуды вен яичек ведет к застойным реакциям в мошонке. Риск увеличивается в подобных случаях, когда человек долгое время стоит на одном месте или проводит ежедневным марафонские заезды на велосипеде.
Заболевание чаще всего, как мы уже говорили, наносит удар на левую область. Это все из-за нашей кровеносной системы. Венозные сосуды яичка при этом впадают. Больше всего урона получает почечная вена, а меньше всего — правосторонний сосуд.
Как же правильно поставить диагноз варикоцеле слева в современных условиях? Лечащий специалист обязан разузнать у больного все подробности о протекании заболевания. Потом проводится предварительный осмотр и назначаются соответствующие анализы. Обычно для адекватного диагностического обследования надо пройти следующие этапы:
- Изучить анамнез. Доктор спрашивает все вводные данные. Кем работает пациент, были ли подобные болезни у родных людей, какие боли и неприятные ощущения присутствуют. Проговариваются все мельчайшие детали для более точного понимания вопроса.
- Провести наружный осмотр мошонки. На первых стадиях очень трудно поставить диагноз варикоцеле слева, но уже на последних — это сделать можно без каких-либо технических процедур.
- Пальпация. Различные стадии недуга не позволяют одинаково прощупать пострадавшие вены. Четко можно понять, что есть варикозное расширение вен семенного канатика второй и третьей степени. Первая же определяется после проб Вальсальвы. Пациент должен в стоячем положении покашлять, напрягая живот. Пораженные вены должны себя в этот момент проявить. Они все по тактильным ощущениям намного тверже, чем здоровые.
- УЗИ и допплерография. Это делается для того, чтобы разглядеть все небольшие изменения в стенках сосудов. Выявляется моментально рефлюкс со всеми замерами. Исследования подобного рода хороши при любой степени варикоцеле.
Узи
- Провести анализ крови. Берется общий и биохимический анализ кровяных тел. Смотрят, как поменялся гормональный фон в последнее время. Есть ли секреторная активность семенников.
- Спермограмма выявляет патологические изменения в половых клетках мужчин, оценивая их морфологический состав и способность к продолжению рода.
- Заканчивать советуют термографическим исследованием мошонки.
Противопоказания
- Наличии заболеваний в стадии декомпенсации (нарушения функций органа, которые не могут быть восстановлены без лечения) – сахарного диабета, цирроза печени и пр.
- Воспалении в активной стадии.
Эндоскопические операции помимо описанных противопоказаний не проводятся при перенесенных в прошлом хирургически вмешательствах на брюшной полости. Это связано с нарушением клинической картины и повышенной вероятностью ошибок врача.
Склерозирование не осуществляется при следующих противопоказаниях:
- Крупные анастомозы (перемычки) между сосудами, что может привести к попаданию используемого для склеивания препарата в здоровые вены или артерии;
- Повышенное давление в расположенных поблизости венах (например, почечной);
- Структура сосудов не позволяет введение зонда (рассыпчатый характер вен).
Вред мужскому здоровью наносимый варикоцеле
Варикозное расширение вен существенной опасности для жизни пациента не несет и представляет главную угрозу прежде всего для репродуктивной системы, а также оказывается негативное влияние на эндокринные процессы, что в свою очередь меняет общий гормональный фон, понижение сексуального влечения и потенции. В таблице 1 указаны негативные последствия, развивающиеся из-за варикозного расширения вен семенного канатика и придатка яичка.
| Патология | Что вызвало ее появление | |
| Полная или частичная утрата фертильности | Увеличение общей площади вен в мошонке из-за варикоза ведет к возникновению гипертермии. Нарушение гистологических структур провоцирует аутоиммунные реакции и гибель сперматозоидов. |  На фото сперма человека с патологией, называемой агглютинация сперматозоидов |
| Деградация тканевой структуры яичка | Замедление циркуляции крови, нарушение питательной и дыхательной функции, застойные процессы, скопление активных химических веществ негативно влияют на клеточные структуры семенника |  Схема яичка |
| Атрофия яичка | Гипоксия при третьей степени варикоцеле может привести к сильной деградации гистологических структур семенника |  Нормальное и атрофированное яичко |
| Понижение в крови уровня тестостерона | В клетках Лейдига снижается синтетическая активность по причине гипоксии, атрофии яичка, а также при забросе стероидных гормонов с реверсом венозной крови при рефлюксе |  Тестостерон отвечает за проявление мужских признаков, а также половое влечение |
| Понижение потенции и либидо | При пониженном синтезе мужских половых гормонов, 90% которых вырабатывается в семенниках снижается не только интенсивность сперматогенеза, но и «мужская сила». |  Варикоцеле отрицательно влияет на потенцию |
Наиболее ощутимо влияет на протекание сперматогенеза изменение температурного режима в мошонке в сторону повышения. Яички специально вынесены за пределы брюшины для того, чтобы обеспечить оптимальную температуру при которой могут образовываться полноценные половые гаметы, как правило, это 34,5 градуса с допустимыми незначительными колебаниями.
Мошонка имеет специальную мышцу -кремастер отвечающую за поднятие или опускание яичек, а также еще несколько мускулов отвечающих за уплотнение или расслабление кожных слоев. Так обеспечивается должная терморегуляция. При развитии варикоза вокруг яичка развивается значительная сеть из воспаленных вен поэтому температура неизменно растет с развитием варикоцеле.
На терминальной стадии она может достигать 37 градусов, при этом негативное влияние оказывается на здоровое яичко и если в течение болезни не вмешается врач, то развитие бесплодия наступает в преимущественном большинстве случаев. Поэтому для читателя должен быть очевиден ответ на вопрос о том нужна ли операция при варикоцеле или нет.

Схема сперматогенеза в семеннике

Кроме повышения температуры на процессы развития половых клеток негативно влияет замедление циркуляции крови, что ухудшает обменные процессы в клетках и замедление их метаболизма. Вместе с этим в них наблюдается кислородное голодание.
В участках деформированных вен образуются застойные процессы, из-за которых там возникает повышенная концентрация активных химических веществ (например, свободные радикалы, окиси азота и др.) являющихся причинами нежелательных химических процессов. Всё это ведет не только к снижению работы клеток, но и к их лизису поэтому гистологические структуры деградируют.
Гематестикулярный барьер в тестикулах отделяет место синтеза гамет от агрессивных клеток иммунной системы, которые при истончении начинают проходить через него и уничтожать сперматозоиды принимая их за чужеродные агенты. Так развивается аутоиммунная реакция, которая отвечает за формирование стойкого иммунного ответа.
Питательная функция гемотестикулярного барьера связана с локализацией в нем так называемых клеток нянек или клеток Сертоли, обеспечивающих надлежащую трофику развивающихся и новообразованных сперматозоидов.
Половые клетки в силу свой спецификации утратили часть органелл поэтому при помощи цитоплазматических мостиков они соединяются с клетками няньками, которые отвечают за обменные процессы спермиев. Соответственно уменьшение числа клеток Сертоли негативно скажется на качестве мужских половых клеток.

Гематестикулярный барьер в тестикулах образуемый клетками Сертоли
Те же процессы угнетают деятельность клеток Лейдига ответственных за синтез стероидных мужских половых гормонов, главным из которых является тестостерон, отвечающий за проявление половых признаков, рост мускулатуры, потенцию и половое влечение.
Поскольку многие задумаются все ли настолько страшно, обязательна ли операция при варикоцеле или есть случаи, при которых возможно консервативное лечение? Рассмотрим этот вопрос детальнее.
Подготовка к операции
За 10 дней до предполагаемой процедуры пациентам необходимо пройти некоторые исследования:
- Анализ крови (общий, на группу и резус-фактор, на свертываемость, содержание сахара).
- Общий анализ мочи.
- Рентген легких.
- Электрокардиограмма (может назначаться всем пациентам или только мужчинам старше 30 лет).
- Анализ на вирусы гепатитов В и С, ВИЧ.
Кроме того, врач обычно назначает УЗИ мошонки или УЗИ с применением метода Допплера (использованием контрастного вещества) для получения более полной клинической картины. Возможны дополнительные исследования в зависимости от состояния пациента.
С утра перед операцией нужноотказаться от еды и воды, принять гигиенический душ. Лобок и живот необходимо чисто выбрить. Прием препаратов при хронических заболеваниях (диабет, гипертония, бронхит и пр.) нужно согласовать с врачом.
Когда операцию по удалению варикоцеле можно отсрочить
Само по себе наличие подтверждённого диагноза варикоцеле является показанием к проведению операции, но не всегда ее проводят.
Поводом для перенесения оперативного вмешательства на более поздний срок может быть:
- если болезнь находится на ранних стадиях в достоверно стабильном состоянии;
- незначительный срок болезни;
- возраст больного (дети и лица преклонного возраста);
- наличие иных патологий, не позволяющих проводить оперативное вмешательство;
- если для мужчины наступление бесплодия не страшно, например, уже имеется достаточное количество детей;
- категорический отказ больного от хирургического вмешательства или отсутствие финансовой возможности.

Венотоник – Детралекс назначается для стабилизации заболевания при отсрочке операции

На ранних этапах формирования болезни (субклиническая и первая степень) негативные процессы, происходящие в семенниках малы, поэтому, как правило, спермограмма не показывает отклонений от нормы, а гистологические структуры остаются неизменными.
Поэтому если врач уверен в стабильности состояния пациента возможна отсрочка до тех пор, пока болезнь не начнет прогрессировать. Для больного определяется лечение и выдается подробная инструкция насчет мер профилактики. Обычно назначаются венотоники, антиоксиданты и препараты для стимуляции мейоза (процесс образования половых клеток).
Больной должен придерживаться определенных ограничений, связанных с недопущением повышения давления в мошонке, больше двигаться и придерживаться еще ряда советов, которые подробно изложены в разделе посвященном профилактике после операции варикоцеле ниже по тексту, а также на видео в этой статье.
Оперативное лечение может вообще не проводится в том случае, когда для мужчины сохранение детородной функции не актуально, например, в силу преклонного возраста или у него имеется достаточное количество детей и больше не планируется. Такой вариант возможет если варикоцеле стабильно, угрозы разрушению гистологической структуры нет, а само заболевание не доставляет сильного дискомфорта.

Медикаментозная терапия не лечит варикоцеле, а стабилизирует болезнь
Высокий процент откладывания проведения операции характерен для малолетних больных. Как правило, у детей и подростков варикоцеле определяется на первой стадии в период 13-16 лет. Отсрочка обуславливается несколькими причинами.

Во-первых, начальные этапы болезни не имеют существенного негативного влияния, во-вторых, у детей есть высокая вероятность развития послеоперационного рецидива поскольку венозная система не успевает быстро адаптироваться к интенсивно растущему юношескому организму.
Ребенок постоянно наблюдается, ему назначается медикаментозная поддерживающая терапия, направленная на поддержание заболевания. Операция проводится по окончании периода полового созревания или если будет замечено ухудшение состояния больного.
Но такой подход к лечению детей несколько устарел. Раньше для хирургического вмешательства пользовались преимущественно методикой, разработанной Иваниссевичем, которая отличается простой, но высокой вероятностью развития послеоперационных осложнений.На данный момент медицина сделала несколько прогрессивных шагов и сегодня во всех регионах нашей страны доступны различные операции при варикоцеле, отличающиеся низкой травматичностью, высокой эффективностью при этом риски образования рецидивов минимальны.
Поэтому многие врачи склоняются к мнению резонности оперативного удаления больных вен семенного канатика на ранних стадиях заболевания, что позволит гарантированно сохранить целостность всех гистологических структур и минимизировать риски развития бесплодия у мальчика в будущем, когда он подрастет.

Мальчикам и подросткам с первой стадией варикоцеле можно отложить проведение операции до завершения полового созревания
Причины, диагностика и способы лечения варикоцеле с левой стороны
Мужское бесплодие
Причины
Расширенные вены
Классификация методов хирургического лечения может быть основана на методе доступа и технологии проведения. Исходя из второго признака, выделяют две большие группы операций:
- С сохранением реко-кавального анастомоза;
- С его иссечением.
Примечание. Рено-кавальный шунт (анастамоз) представляет собой перемычку-сообщение между двумя венами яичка. Он возникает как патология вследствие варикоцеле и способствует застою крови.
Второй способ на данный момент признан наиболее эффективным и используется чаще всего.
По технологии принято выделять три основных типа операции:
- Лапароскопия (малоинвазивный метод);
- Эндоваскулярная склеротерапия;
- Открытая операция (может выполняться в различных модификациях – по Мармару, Иваниссевичу, Паломо).
Лечение варикоцеле у мужчин: причины, симптомы, стадии, операция у мужчин

Только оперативное лечение варикоцеле устраняет заболевание полностью
На данный момент проводить удаление воспаленных яичковых вен можно более чем ста способами, но в реальной практике используются не более десяти методик и их разновидностей. В данном разделе будет проведено сравнение операций при варикоцеле с учетом их положительных и отрицательных характеристик.
Вне зависимости от выбранной методики суть лечения сводится к тому чтобы устранить циркуляцию крови по деформированным венам, питание яичка будет осуществляться через оставшиеся здоровые сосуды, чего вполне достаточно для обеспечения всех физиологических процессов, происходящих в семенниках.

Операции Иваниссевича и Паломо – классические полостные операции
1924 году аргентинский хирург Иваниссевич предложил методику оперативного устранения варикозных вен через забрюшинный доступ. С тех пор и до сегодня этот вид операций является доминирующим поскольку положительными сторонами является самая низкая цена и простая техника выполнения, причем для оперирования не нужно каких-либо особых условий в операционной или наличия специального инструментария.
Несмотря на то, что на сегодняшний момент существует уже достаточно новых малоинвазивных способов лечения классические операции, до сих пор остаются на первых позициях, главным образом из-за отсутствия в большинстве клиник нашей страны специального хирургического оборудования, позволяющего проводить современные операции с высокой точностью при работе с сосудами.
Принцип операции варикоцеле по Иваниссевичу заключается в следующем. На теле в зоне брюшине в левой подвздошной области на уровне передне-верхней ости подвздошной кости параллельно ходу пахового канала иссекается кожа, подкожная клетчатка и мышечная ткань.Через проделанный разрез размером до 6 сантиметров хирург добирается до вен семенного канатика и извлекает их.
Отрицательные стороны методики при общей оценке доминируют над положительными. Это заключается, во-первых, в значительной вероятности развития рецидивов и осложнений, поскольку часть анастомозов яичковой вены часто остаются незамеченными и воспаляются повторно, во-вторых, повреждения тканей, особенно, мышечной заживают достаточно долго поэтому период полного восстановления длится не менее полугода.
Типы операций при варикоцеле Иваниссевича и Паломо довольно схожи из-за того, что второй был учеником первого. Различие заключается в предложении Паломо одновременно с яичковой веной пресекать и одноименную артерию.
Это долгое время вызывало полемику между сторонниками и противниками этого способа удаления варикоцеле, поскольку одни считали, что яичко будет недополучать нужного кровообращения, другие показывали абсурдность суждения первых поскольку между сосудами имеется много анастомозов и на практике часто врачи перевязывали и артерию, и вену, что не вызывало негативных последствий.
Тем не менее предложенная Поломо методика со временем не получила широкого признания и основной операцией по удалению варикоцеле до 90-х годов прошлого столетия стала операция по Иваниссевичу.

Операция Паломо
Обратите внимание на таблицу 2 где в краткой форме дана сравнительная характеристика классических полостных операций по методикам Иваниссевича и Паломо.
Таблица 2. Положительные и отрицательные стороны операций Иваниссевича и Паломо.
| Характеристика операционной методики | |
| Сильные стороны | Слабые стороны |
операция не требует наличия специального хирургического оборудования;
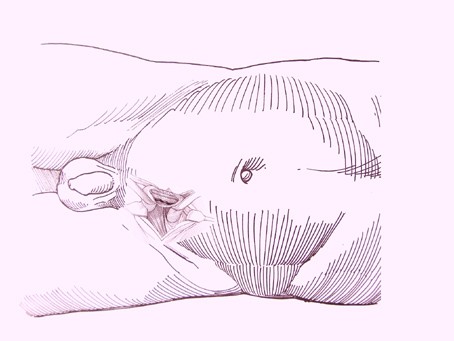 Забрюшинный доступ (по Иваниссевичу) |
|

Шрам после микрооперации по методике Мармара
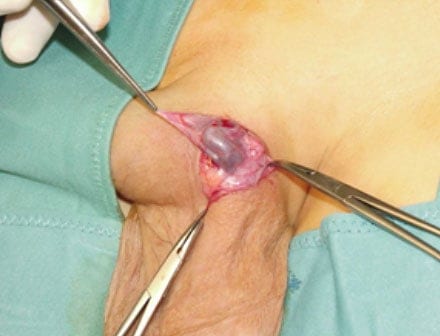
Методика по сути схожа с упомянутыми выше полостными операциями, но используется иная техника. Весь процесс оперирования проходит под оптическим увеличением поэтому в операционной должен быть установлен специальный микроскоп, в качестве альтернативы хирурги используют особые увеличительные очки.
Это позволяет врачу значительно корректнее производить манипуляции при лигировании вен, при этом с высокой вероятностью нетронутыми остаются нервные и лимфатические волокна, а также яичковая артерия. При этом пресекается не только семенная вена, но и ее коллекторы, что существенно снижает риски возникновения рецидивов.
Субингвинальный доступ предполагает разрез в зоне наружного пахового кольца на удалении от основания пениса примерно в один сантиметр, поэтому чтобы добраться до вен семенного канатика не повреждаются мышечные ткани брюшины, а это сокращает срок реабилитации.
После рассечения образуется небольшое операционное отверстие не более 4 сантиметров, через него извлекаются вены, которые можно осмотреть по длине более лучше, чем при классических методиках. Перед лигированием обязательно выделяются и отводятся в сторону все другие сосуды и ткани, что исключает их травмирование.
После перевязки и пресечения всех найденных воспаленных вен рана ушивается. Снятие швов обычно производится через неделю, а если шов косметический, он рассосется сам.

Левостороннее варикоцеле третьей степени
Таким образом техника операции при варикоцеле по методике Мармара позволяет не только эффективно лечить варикозное воспаление вен лозовидного сплетения, но и значительно сократить сроки восстановления. При проведении лечения не требуется госпитализация, и пациент вечером в день операции оказывается дома. Обратите внимание на таблицу 3, где указаны отличительные особенности данной методики.
| Характеристика операционной методики | |
| Сильные стороны | Слабые стороны |
|
 Операция Мармара |

Разновидности лапароскопов
Использовать в хирургической практике стали недавно, примерно 30 назад. Его появление совершило поистине значительный провыв в медицине поскольку оперировать стало возможно без рассечения тканей брюшной полости, а точность проделываемых манипуляций значительно возросла.
Лапароскоп представляет собой трубку с микрокамерой и источником холодного освещения на конце, что позволяет выводить изображение на экран монитора, поэтому врач может не только отслеживать всю работу в реальном времени, но и увеличивать получаемую картинку, делать скриншоты и т. д.При данном способе делается общая анестезия поэтому больному придется на несколько дней лечь в больницу.
Преимуществ у данного вида операций много, что объясняется более детальной визуализацией, возможностью осматривать сосуды с обеих сторон по всей их протяженности

Послеоперационные следы при удалении варикоцеле лапароскопическим способом
Больные вены отыскиваются и лигируются с помощью микроинструментов. Весь процесс длится в среднем около полутора часа, после чего больной доставляется в палату. Как правило, проблем после отхождения наркоза не возникает поскольку послеоперационные осложнения маловероятные и мужчина покидает клинику на вторые или третьи сутки. Более детально о всех нюансах указано в таблице 4.
| Характеристика операционной методики | |
| Сильные стороны | Слабые стороны |
|
 Лапароскопия |
Польза операции при варикоцеле этим способом заключается в кардинальном отличии от всех других методов оперативного удаления варикозных вен. В данном случае вены не перевязываются и не пресекаются, а закупориваются с помощью специальных веществ или приспособлений (склеивающие вену агенты, титановые скобы, спирали и др.) поэтому циркуляция крови в них прекращается, а больные вены со временем рассасываются.
Принцип работы закупоривающей спирали в яичковой вене
Кровоток постепенно восстанавливается по коллатералям в полном объеме достаточном для удовлетворения физиологических потребностей семенника.
Склеротерапия
Эта операция наименее инвазивна. Она сводится к склерозированию (склеиванию) варикозных сосудов. Большим плюсом склеротерапии является то, что для ее проведения не требуется госпитализация. Она проходит в условиях ангиографического кабинета под местным наркозом. После начала действия анестезии хирург прокалывает чрезкожно стенку правой бедренной вены. Туда вводится зонд, при помощи которого оценивается состояние проблемных сосудов и доставляется лечебное вещество.
В качестве склерозирующего соединения используют 3% раствор тромбовара. В сосуды вводится контрастное вещество и таким образом определяется успех операции. Если варикозная вена не визуализируется, это означает, что окрашенное соединение в нее не поступает, и хирургическое вмешательство было эффективным. В таком случае зонд извлекается, на место прокола накладывается повязка. В этот же день пациент может отправляться домой.
Принято считать, что при склеротерапии риск рецидивов выше, чем при классической операции, однако врачи говорят лишь о незначительно повышенной вероятности. Однако из-за сниженной эффективности проводят подобные хирургические вмешательства довольно редко. Их обычно рекомендуют на начальных стадиях заболевания, когда еще отсутствуют жалобы у пациента.
Осложнения после операции
После хирургического вмешательства возможно появление следующих синдромов и заболеваний:
 Воспаление. Оно определяется по соответствующим симптомам и результатам УЗИ, успешно купируется медикаментозно.
Воспаление. Оно определяется по соответствующим симптомам и результатам УЗИ, успешно купируется медикаментозно.- Невралгическая боль.Она возникает в результате повреждения нервных окончаний и плохо поддается лечению (обычно показана игло- и физиотерапия).
- Лимфатический отек. Он развивается в результате повреждения лимфатических сосудов в ходе операции, может пройти самостоятельно или благодаря ношению бандажа, поддерживающего мошонку, специальных трусов.
- Водянка яичка (гидроцеле). Причина – задетые по неосторожности лимфатические сосуды, лечение – аналогичное.
- Снижения размера яичка – опасное осложнение, возникающее из-за повреждения семенной артерии. Это одно из самых неприятных последствий операции, поскольку его довольно сложно купировать.
- Рецидив – повторное развитие варикоцеле. Лечение только хирургическое.
- Повреждение кишечника или мочеточника. Эти осложнения после операции случаются при лапароскопии, чаще у неопытных молодых хирургов.
- Тромбоз (закупорка) глубоких вен. Он возникает как реакция на введение контрастного вещества в сосуды, в результате гематомы (внутреннего кровоизлияния) в месте прокола.
Главным последствием заболевания является бесплодие. Существуют различные теории, объясняющие сложные и разнообразные механизмы развития повреждающего действия этой патологии на процессы сперматогенеза и стероидогенеза в яичках. Основные концепции:
- Повышение температуры в мошонке до температуры тела, т. е. приблизительно на 1,43°, при длительном застое венозной крови.
- Развитие циркуляторной и тканевой гипоксии (снижение доставки кислорода) яичек и, в частности, сперматогенного эпителия вследствие повышения в венулах яичка гидростатического давления и шунтирования крови. Длительная гипоксия способна стать причиной необратимых дегенеративных изменений сперматогенного эпителия и почти полного отсутствия в сперме сперматозоидов (азооспермия).
- Расширение вен левого надпочечника из-за гипертензии в соответствующей почечной вене. Это приводит к сбросу находящихся в венозной крови гормонов и сосудистоактивных веществ надпочечника и почки непосредственно (минуя печень) в вены яичка. Кроме того, следствием этого является повышение выделения надпочечниками кортикостероидов, которые подавляют сперматогенез.
- Накопление свободных радикалов в ткани яичек и ее повреждение.
- Деформация сперматозоидов и повреждение их ДНК в связи с оксидативным стрессом. Он возникает в результате увеличения продукции активных кислородных форм в мужских половых клетках, накопления их и нарушения баланса между ними и антиоксидантами.
- Развитие аутоиммунных процессов и появление антиспермальных антител из-за повреждения барьера между семенными канальцами и кровеносными сосудами (гемато-тестикулярный барьер).
Таким образом, последствиями патологии являются:
- Более выраженная фрагментация сперматозоидной ДНК.
- Развитие астенотератозооспермии — наличие в эякуляте аномальных, то есть с измененным строением, сперматозоидов, снижение числа полноценных и активных мужских половых клеток.
- Гипотрофия и уменьшение объема яичка независимо от выраженности патологического состояния, если варикоцеле запущенное, то есть при отсутствии лечения и длительном течении заболевания.
- Негативное влияние на функционирование клеток Лейдига, сопровождающееся гормональными нарушениями, особенно снижением содержания тестостерона.
- Негативное влияние на зачатие — всего около 40% случаев отсутствия детей в семье объясняются варикозным расширением вен яичка и семенного канатика. Первичное бесплодие регистрируется у 40% и вторичное — у 80% мужчин с этой патологией, что свидетельствует о постепенном прогрессировании заболевания с течением времени. Причем это прогрессирование у мужчин с варикоцеле, у которых изначально определялись патологические изменения спермы, значительно выше, по сравнению с пациентами с изначально нормальной спермограммой.
- Антиандрогенный эффект надпочечниковых стероидов.
- Различные расстройства эректильной функции.
Двустороннее варикоцеле, по сравнению с односторонним, встречается достоверно чаще и представляет собой значительно более высокий риск в отношении всех перечисленных последствий.
Названная патология не несет в себе опасности для здоровья мужчины. Летальный исход из-за развития недуга практически невозможен, но только если у больного не имеются другие болезни в запущенной форме на фоне развития варикоцеле.
- Однако вмешательство нужно проводить своевременно, так как болезнь является риском для репродуктивной системы пациента.
- В этом случае появление бесплодия является частым осложнением патологии.
- Однако при отсутствии вмешательства имеется вероятность развития более опасных процессов — атрофия яичка, воспаления и других явлений.
Таким образом, болезнь не угрожает жизни больного, но лечить нужно недуг своевременно. Не рекомендуется заниматься самостоятельным устранением патологии, так как отсутствие информации о причинах развития варикоцеле заметно снижает эффективность домашней терапии.
Ни одна операционная методика не дает абсолютной гарантии защиты от развития послеоперационных осложнений. Это в большей степени относится к открытом полостным классическим операциями и менее к эндоскопическим методам лечения варикоцеле.

В основе лежат различные причины как по вине врача, например, перевязка не всех коллекторов, слабое лигирование вен, увлечение косметической стороной и т. д., так и по вине больного несоблюдающего правила послеоперационного восстановления.
Среди наиболее вероятных негативных последствий могут быть:
- Рецидив случается при недостаточной перевязке вен или, когда остаются незамеченными ответвления яичковой вены. Иногда врач может спутать и ошибочно перевязать совершенно не те сосуды;
- Водянка яичка (гидроцеле) образуется в случае повреждения лимфатических сосудов из-за нарушения циркуляции лимфы;
- Атрофия яичка возможна при повреждении яичковой артерии;
- Онемение участка кожи, как правило, на внутренней поверхности бедра. Это случается при перерезании иннервирующего нерва.

Водянка яичка
Осложнения появляются в коротком промежутке времени после завершения лечения, а рецидивы могут возникать как сразу, так и через более длительные сроки. Лечат и те, и другие хирургическим способом, при гидроцеле есть возможность устранить патологию при помощи пункции.
Немедленным поводом для обращения к доктору за помощью будет проявление следующих признаков:
- появление температуры;
- возникновение в месте разреза отека, покраснения, припухлости или жидких выделений мутного характера с неприятным запахом;
- появление кровяных подтеков или непрекращающиеся увеличение гематомы;
- признаки воспаления мошонки, увеличение ее в размере;
- усиление боли или появление иного дискомфорта, вызывающего опасения.
Лапароскопическая операция
Используется общая или местная (чаще) анестезия. Также иногда используется эпидуральный наркоз (обезболивающее вводится в позвоночник). После начала действия анестезии хирург совершает прокол в области пупка диаметром около 5 мм. В него вводится троакар – трехгранная игла, соединенная с трубкой. В брюшную полость нагнетается газ для освобождения пространства для хирургических манипуляций.
В отверстие вводится лапароскоп – трубка, соединенная с осветительным прибором и камерой. Он позволяет врачу следить за ходом операции. Под контролем лапароскопа осуществляются еще два пятимиллиметровых прокола – в подвздошной области и над лоном, и введение в них троакаров. Пациента наклоняют направо на 15-20° для лучшей визуализации. Врач при помощи введенных в прокол ножниц перерезает брюшину.
Далее происходит выделение артерий и лимфатических сосудов. Это необходимо для того, чтобы они не пострадали в ходе операции. Расширенные вены перевязываются. Брюшина зашивается. На проколы накладывается асептическая повязка. Срок госпитализации зависит от выбранного наркоза. После местной анестезии отправиться домой можно уже в день операции или на следующий. После общего наркоза выписка наступает через 3-7 дней после вмешательства. Эффективность операции оценивают при помощи УЗИ или допплерографии.
Особенности реабилитации
Сроки реабилитационного периода и полного восстановления зависят прежде всего от операционной методики и менее от выполнения больным предписанных указаний. Больше всего времени на реабилитацию уйдет после классических открыто полостных способов лечения по методикам Иваниссевича и Паломо.
Наиболее комфортно чувствуют себя больные после эндоскопических и микрохирургических вмешательств. Все зависит не столько от установления постоянного кровотока и заживления вен, сколько от восстановления других тканей рассечение которых понадобилось для получения доступа к больным венам.
Прооперированный пациент должен неукоснительно соблюдать правила реабилитации. Для того чтобы не случился рецидив или не нарушилась целостность швов главное не допускать нагрузок и повышения внутрибрюшного давления.
Для этого следует отказаться от:
- любых тяжелых физических нагрузок;
- пока не разрешит врач поднимать тяжелые предметы более 10 кг не следует;
- разрешаются легкие виды спорта, но от длительного или интенсивного бега стоит воздержаться, а также от езды не велосипеде и лошади;
- не допускать появление запоров или поносов поскольку создается нагрузка на вены;
- избегать простуд и не допускать болезней дыхательных путей с продолжительным кашлем.

Во время восстановления после операции варикоцеле нельзя поднимать тяжелые предметы
Первые несколько дней больной должен соблюдать постельный режим. По прошествии небольшого времени можно и нужно больше двигаться, гулять или заниматься легкой атлетикой, что усилит циркуляцию крови в органах малого таза. Обязателен отказ от вредных привычек.
Особых требований к соблюдению диет нет, но желательно исключить на период до полного восстановления жирную холестеринсодержащую пищу, а предпочтение отдать морепродуктам, курице, растительной пище богатой витаминами и клетчаткой. И самое важное не забываться своевременно посещать доктора для мониторинга процесса восстановления.
Варикоцеле – благоприятный прогноз после операции Мармара
Этот вид вмешательства предполагает микродоступ и низкую степень инвазивности. Он проводится под контролем микроскопа. Выбор наркоза во многом зависит от желания пациента, в большинстве случаев достаточно местной анестезии, при которой возможны незначительные болезненные ощущения или чувство покалывания, теплоты.

Хирург совершает разрез в области лобка, максимально близко к подвздошной кости, что делает шов после операции незаметным (он будет располагаться ниже верхнего края белья). Врач иссекает покровы и подкожную клетчатку, выделяет семенной канал и перевязывает вену. Ткани зашиваются. Швы снимают на 7 сутки. Операция по Мармару отличается высокой точностью, благодаря чему снижен риск повреждения артерий или лимфатических сосудов.
Заключение
Таким образом при сравнении операционных методик по удалению варикоцеле наиболее оптимальными является варикоцелэктомия из минидоступа по методике Мармара и лапароскопическая операция.
Наибольшими вероятностями развития послеоперационных осложнений и рецидивов выделяются все открытые полостные операции, выполняемые классическим способом. Эффективность лечения зависит не только от выбранного способа удаления варикоцеле, но в большей степени от особенностей диагноза, стадии и срока заболевания.
Операция по Иваниссевичу
Общий наркоз при этом виде вмешательства используется чаще, но также возможно применение местной или эпидуральной анестезии. Суть операции заключается в перевязке вен с варикозным расширением при сохранении лимфатических сосудов.
Хирург производит разрез в районе лобка длиной до 10 см. Обычно его размер меньше – 5-6 см. При помощи скальпеля и крючков он разрезает и раздвигает все подлежащие мышцы до непосредственно сосудистого сплетения яичка. Здесь необходимо отделить лимфатические сосуды. Потом при помощи диссектора (тупых изогнутых ножниц) захватываются вены и перевязываются. Мышцы и ткани зашиваются.
Операция по Паломо
Этот вид вмешательства напоминает предыдущий. Однако разрез совершается выше, что дает лучший обзор для хирурга. При таком подходе ниже риск рецидива, но выше вероятность перерезать артерию, снабжающую кровью семенной канал.
Это небольшой сосуд, который близко подходит к лозовидному сплетению, и поэтому часто повреждается в ходе операции. Также существует риск задевания лимфатических каналов, особенно в детском возрасте. Это может привести к серьезным осложнениям.
Варикоцеле – благоприятный прогноз после операции Мармара
Прогноз, как правило, благоприятный. При использовании малоинвазивных методов вероятность рецидивов близка к 2%, при операции по Иваниссевичу – около 9%. В некоторых источниках указываются другие цифры, частные клиники приводят данные о повторном развитии варикоцеле при открытых вмешательствах в 30%.
В 45% случаев у пациента после операции определяется нормальная спермограмма, в 90% случаев наблюдается статистически значимое улучшение показателей. В старшей возрастной группе, при запущенном варикоцеле все значения оказываются хуже, чем у молодых пациентов.
Восстановительный период
Пациенту могут быть прописаны следующие препараты для восстановления сперматогенеза:
- Витаминные комплексы.
- Биологические активные добавки с селеном и цинком.
- Гормоны. Важно! Их прием осуществляется строго курсами под контролем врача и совместно с постоянными лабораторными исследованиями.
- Мазь, содержащая антибиотик. Она необходима для профилактики инфицирования раны.
- Обезболивающие средства. У некоторых пациентов неприятные ощущения в прооперированном яичке могут сохраняться довольно долго. Обычно врач прописывает кетонал или подобные лекарства.
В первые 1-2 суток после хирургического вмешательства необходимо:
- Держать рану сухой. Возможно приложение льда для снятия болевых ощущений. Подойдет пластиковая бутылка с замороженной водой, завернутая в полотенце.
- Минимизировать любую активность, стараться побольше отдыхать.
- Желательно носить бандаж, поддерживающий яички.
В течение 1-2 недель после операции не рекомендуется:
- Совершать физические упражнения, требующие повышенных усилий.
- Принимать ванну.
- Заниматься сексом.
После обозначенного периода половая жизнь возможна, если в процессе или после акта пациент не чувствует боли, дискомфорта, неприятных тянущих ощущений. Эректильная функция после операции не страдает. Срок реабилитации зависит от типа операции, наркоза, общего состояния пациента.
Многих пациентов пугает, что вена после операции осталась. Им кажется, что это признак неудачного хирургического вмешательства.
Цена на операцию
Операция при варикоцеле не входит в перечень услуг типа “высокотехнологическая помощь”, на которые выделяются средства. На сайте некоторых клиник указывается, что они работают с ОМС и ДМС, однако в первом случае речь идет только о скидке, которую может получить обратившейся к ним клиент, или возврате части потраченных средств.
Стоимость операции зависит от выбранной методики и региона. В провинциальных городах центральной России цена за открытое хирургическое вмешательство начинается от 5 000 рублей, в Москве – от 8 000 – 10 000 рублей. Приблизительно столько же будет стоить склерозирование. Микрохирургическое вмешательство (по Мармару) обойдется как минимум в 20 000 – 30 000 рублей.
Отзывы пациентов
Большинство больных довольно операцией, особенно если таким образом удается избавиться от бесплодия. Когда мужчина узнает, что теперь он может иметь детей, это существенно повышает его самооценку, даже если у него не было в ближайшей перспективе подобных планов.
Как показывают отзывы, тяжелым ударом для семей оказываются плохие показатели спермограммы и сложности с зачатием ребенка даже после перенесенной операции и медикаментозной терапии. Иногда сначала наблюдается резко положительная динамика, которая со временем ухудшается. Помочь в этом вопросе может только специалист высокого уровня.
Хирургическое вмешательство при варикоцеле помогает избавиться от заболевания и от сопутствующих ему симптомов. Оно существенно повышает вероятность зачатия и улучшает качество жизни пациентов.

