Оглавление
- 1 В каких случаях говорят о гипертонии?
- 2 Почему поднимается давление?
- 3 Чем опасна гипертония при беременности?
- 4 Чем это грозит?
- 5 Классификация гипертензии периода беременности
- 6 Что вызывает патологию?
- 7 Как проявляется гипертония?
- 8 Как проводится диагностика?
- 9 Дополнительное обследование
- 10 Особенности лечения
- 11 Принципы терапии
- 12 Выбор срока родов
- 13 Профилактические меры
- 14 Возможности профилактики
В каких случаях говорят о гипертонии?
Во время беременности у женщины происходит гормональная перестройка организма. В этот момент возможно появление проблем и с кровяным давлением. Оно может понижаться или повышаться, но такое явление чаще всего временное и после родов показатели приходят в норму.

Беременность – это колоссальная нагрузка на организм, которая может давать сбои и с артериальным давлением
Повышение АД, как правило, возникает на поздних сроках (третий триместр). Обусловлено это чрезмерной нагрузкой на почки, вследствие чего происходит задержка жидкости в организме. Из-за этого повышается нагрузка на сердечную мышцу, что может вызвать повышение кровяного давления.
О гипертонии можно говорить тогда, когда высокое систолическое давление (свыше 135—140 мм рт. ст), носит постоянный характер и при этом присутствует гипертензивный синдром, включающий в себя ряд различных симптомов.
У беременных артериальная гипертония диагностируется в 4-8% всех беременностей. Несмотря на такой небольшой процент заболевания, оно занимает второе место среди причин материнской смертности. Поэтому болезнь нужно своевременно выявлять и лечить.
Если давление выше нормы было определено при однократном измерении, то это еще ни о чем не говорит. Для диагноза необходимо соблюсти несколько условий:
- Повышение АД до 140/90 мм рт. ст. и выше.
- Подъем показателей в сравнении с периодом до беременности: систолического на 25 мм рт. ст., диастолического – на 15 мм рт. ст.
- Изменения определяются при двух последовательных измерениях, между которыми прошло не менее 4 часов.
- Однократно увеличенное диастолическое давление выше 110 мм рт. ст.
Гипертония беременных протекает по стадиям, аналогичным обычной АГ:
- 1 стадия – давление от 140/90 до 159/99 мм рт. ст.;
- 2 стадия – АД от 160/100 до 179/109 мм рт. ст.;
- 3 стадия – АД от 180/110 и больше.
По классификации, патология может быть нескольких видов. В зависимости от срока появления:
- Гипертензия, существовавшая до беременности – у женщины был диагноз АГ или первые признаки появились до 20 недели гестации, сохраняются симптомы такой формы более 42 дней после родов.
- Гестационная гипертония – исходно нормальное давление после 20 недели повышается до значительных показателей, превышающих норму.
- Преэклампсия – сочетание повышенного давления и белка в моче.
- Существовавшая гипертония в сочетании с протеинурией и гестационной АГ – у беременной был диагноз, но после 20 недели симптомы начинают нарастать, появляется белок в моче.
- Неклассифицируемая АГ из-за недостатка информации.
Течение болезни поэтапное. На начальной стадии не происходит поражение органов-мишеней. При прогрессировании состояния наблюдаются патологические изменения в почках, вплоть до почечной недостаточности. В сердце нарастают признаки ишемии, формируется стенокардия, сердечная недостаточность. Также возможно поражение сосудов головного мозга, сетчатки, развитие атеросклероза сонных артерий.
Почему поднимается давление?
Принято считать, что изначально любая АГ имеет под собой невротические причины. Это глубокий невроз, который ведет к срыву регуляции работы сосудов. Отягощается развитие патологии имеющимися в прошлом болезнями сосудов, головного мозга, почек. Усугубляют ситуацию лишний вес, чрезмерное употребление поваренной соли, курение и алкоголь.
Механизм развития связан с физиологическим увеличением объема циркулирующей крови. Если при этом имеется недостаток плацентарного 17-оксипрогестерона, то сохраняется высокая чувствительность сосудов к гормону вазопрессину, они легко переходят в состояние спазма, что влечет за собой подъем давления.
Изменения в сердце (гипертрофия) направлено на компенсацию состояния гипертензии, но это приводит к еще большему ухудшению. Постепенно поражаются сосуды почек, что еще больше закрепляет патологию.
В зависимости от течения заболевания симптоматика может различаться. Чем сложнее патология, тем серьёзнее побочные явления.
- При гестационной и хронической гипертонии у женщины могут наблюдаться головокружения, регулярные головные боли, нарушение дыхания, болевые ощущения в области грудной клетки, общая слабость. Чаще всего симптомы усиливаются при резкой смене положения тела или после физических нагрузок (даже незначительных);
- Если у женщины диагностировалась преэклампсия, то к вышеперечисленным симптомам могут присоединяться кровотечения из носа, нарушения сердечного ритма, повышенная тревожность, нарушения сна и чувство паники;
- Эклампсия сопровождается более тяжёлыми симптомами такими, как предобморочное состояние, отдышка, судороги, дрожание пальцев рук, помутнение сознания, потеря ориентации в пространстве.
Любая форма гипертонии сопровождается стойким повышенным давлением. Причём в некоторых случаях его не удаётся нормализовать до тех пор, пока не будет устранена основная причина, повлиявшая на развитие патологии.

Главный признак артериальной гипертензии – высокое АД, именно поэтому при каждом приеме у гинеколога производят контрольное измерение давления
Чем опасна гипертония при беременности?

Гипертония в большинстве случаев усугубляет течение беременности и опасна из-за того, что:
- Происходит отслойка плаценты;
- Повышается тонус матки;
- Нарушаются обменные функции и кровообращение;
- Затрудняется поступление необходимого количества питательных веществ к плаценте.

Все что происходит с мамой во время беременности отражается на здоровье малыша
Эти явления впоследствии могут привести к кислородному голоданию плода (гипоксии), преждевременным родам, а в тяжёлых случаях гипертонии возможна гибель малыша внутри утробы.
Кроме того, патология повышенной степени риска может стать причиной маточного кровотечения и развития гипертонии матки при беременности (на любом сроке).
Важно! Если не лечить патологию, то это нередко приводит к очень тяжёлым последствиям. Именно поэтому важно вовремя обратиться к врачу и начать назначенный курс лечения. Это поможет сохранить беременность и оградить малыша внутри утробы от развития осложнений, несовместимых с жизнью.
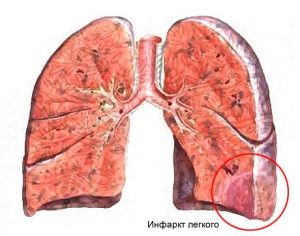
- формирование сердечной недостаточности;
- закупорка артерии;
- инфаркт легкого;
- сбои в сердечном ритме;
- систематические гипертонические кризы;
- выкидыш;
- смерть матери в III триместре, в процессе или после родовой активности.
Чем это грозит?
Гипертония и беременность – опасное сочетание. При высоком давлении происходит сужение просвета сосудов. При этом уже на ранних сроках беременности нарушается кровоток в плаценте. Плод недополучает питание и кислород, его развитие замедляется и по результатам УЗИ не соответствует сроку. В некоторых случаях нарушение кровотока заканчивается самопроизвольным прерыванием гестации на раннем сроке.
На более позднем сроке генерализованный спазм сосудов может привести к отслойке нормально расположенной плаценты. В большинстве случаев при таком развитии событий ребенка спасти не удается.
Повышенное давление может перейти в полноценный гестоз. При этом присоединяются отеки разной степени выраженности, и появляется белок в моче. Болезнь может прогрессировать и привести к преэклампсии или эклампсии – появлению судорог и потере сознания вплоть до комы.
Изменения в плаценте при этой патологии формируют плацентарную недостаточность, которая проявляется нарушением поступления питательных веществ, гипоксией плода, задержкой его развития и в тяжелых случаях – гибелью.
Классификация гипертензии периода беременности
| Тип | Особенности |
|---|---|
| Гестационная артериальная гипертензия | Развивается непосредственно во время вынашивания ребёнка (на поздних сроках). Причинами гестационной гипертонии при беременности могли стать — нарушения в работе различных органов, генетическая предрасположенность, многоплодная беременность, токсикоз и прочее. В некоторых случаях требуется медикаментозное лечение, чаще всего проблема устраняется после рождения ребёнка. |
| Хроническая | Гипертония, которая диагностировалась до зачатия ребёнка. Повышенное давление при данной форме, как правило, носит постоянный характер. При гипертонии первой степени риска и соблюдении всех рекомендаций врача никаких осложнений во время беременности чаще всего не возникает. Если гипертензия перешла во вторую стадию, то требуется постоянный контроль специалиста, а при необходимости приём медикаментов. |
| Преэклампсия | Состояние опасно как для будущей мамы, так и для ребёнка. При данной патологии возможны нарушения в сердечно-сосудистой системе, почках и клетках головного мозга. Давление при таком состоянии стабильно повышенное, а лечение подразумевает нахождение в стационаре. |
| Эклампсия | Давление при эклампсии может достигать таких показателей, которые становятся опасными для жизни матери и ребёнка. Чаще всего эклампсия сопровождается судорожным синдромом, потерей сознания и другими опасными патологиями. Кроме того, существует риск возникновения кровоизлияния в мозг, преждевременной отслойки плаценты, отёка лёгких. В данном случае требуется срочная госпитализация женщины, так как малейшее промедление может стоить жизни. |
Любое отклонение во время беременности не должно оставаться без внимания. Если повышенное давление сопровождается какими-либо симптомами, то следует незамедлительно обратиться к врачу и пройти необходимое обследование.
Традиционное деление гипертензивных состояний на первичные и симптоматические, систолические и диастолические, легкие, средние и тяжелые при беременности рационально дополнить классификацией на основе критериев времени возникновения заболевания и его связи с гестацией. В соответствии с рекомендациями Европейского общества по изучению артериальной гипертензии выделяют следующие формы артериальной гипертонии, определяемой у беременных:
- Хроническая АГ. Патологическое повышение давления было диагностировано до гестации или на протяжении ее первой половины. Отмечается в 1-5% случаев беременностей. Обычно заболевание приобретает персистирующий характер и сохраняется после родов.
- Гестационная АГ. Гипертензивный синдром выявляется во второй половине беременности (чаще — после 37-й недели) у 5-10% пациенток с ранее нормальным артериальным давлением. АД полностью нормализуется к 43-му дню послеродового периода.
- Преэклампсия. Кроме признаков артериальной гипертензии наблюдается протеинурия. Уровень белка в моче превышает 300 мг/л (500 мг/сутки) либо при качественном анализе разовой порции содержание протеина соответствует критерию « ».
- Осложненная ранее существовавшая гипертензия. У беременной, страдавшей гипертонией до родов, после 20 недели гестации обнаруживается утяжеление артериальной гипертензии. В моче начинает определяться белок в концентрациях, соответствующих преэклампсии.
- Неклассифицированная АГ. Пациентка с повышенными показателями АД поступила под наблюдение акушера-гинеколога на сроках, не позволяющих классифицировать заболевание. Информация о предшествующем течении болезни является недостаточной.
Насчет такого понятия, как гипертония при беременности, в кругах специалистов не утихают споры. В мире нет единой общепринятой классификации этой патологии. Отечественные медики различают несколько форм болезни.
Хроническая артериальная гипертензия появляется еще задолго до наступления беременности или обнаруживается в первые 20 недель после зачатия. Возникает как самостоятельно, так и вследствие осложнения соматических заболеваний. Характерны для нее показатели АД 140/90 и выше, сохраняющиеся и после родов.
Гестационная артериальная гипертензия диагностируется после 20 недель гестации. Состояние не сопровождается нарушением в работе почек и появлением белка в моче. Как правило, гестационная гипертензия со временем походит, а давление нормализуется на протяжении полутора месяцев после рождения малыша. Наблюдение необходимо осуществлять в течение трех месяцев.
Преэклампсия – состояние, при котором гестационная гипертензия сочетается с протеинурией (появлением белков в моче в количестве 300 мг и больше за сутки). Наиболее тяжелая и опасная форма артериальной гипертензии у беременных – эклампсия. Она диагностируется по прошествии 20 недель вынашивания ребенка, если у будущей мамы, кроме перечисленных симптомов, появляются судороги, не вызванные другими причинами.
Гипертоническая болезнь у беременных, неподдающаяся классификации, связана с ростом артериального давления, который невозможно отнести к тому или иному подвиду из-за недостаточной изученности.
Что вызывает патологию?
Хроническая гипертония при беременности может быть как первичным заболеванием, так и вторично возникшим на фоне патологии других органов. Тогда ее называют симптоматической.
К повышению АД в период вынашивания ребенка приводят следующие причины:
- имеющаяся гипертоническая болезнь (90% случаев);
- патологии почек: гломерулонефрит, пиелонефрит, поликистоз, инфаркт почки, диабетическое поражение, нефросклероз;
- болезни эндокринной системы: акромегалия, гипотиреоз, феохромоцитома, гиперкортицизм, болезнь Иценко-Кушинга, тиреотоксикоз;
- патологии сосудов: коарктация аорты, недостаточность аортального клапана, артериосклероз, узелковый периартериит;
- нейрогенные и психогенные причины: стрессы и нервные перенапряжения, гипоталамический синдром;
- гестоз.

Гипертония несет риски поражения почек, сердца и головного мозга, нарушение развития плода. Но и она сама может быть следствием патологии внутренних органов.
Как проявляется гипертония?
Физиологически давление в период беременности закономерно снижается в течение первых двух триместров, и только к моменту родов приходит к обычному состоянию. Но при существующей АГ давление может повести себя по-разному. В некоторых случаях происходит его снижение и стабилизация. Но может быть и ухудшение состояния – повышение АД, присоединение отеков и протеинурии.
На приеме у врача женщины могут жаловаться на повышенную утомляемость, головные боли. Иногда беспокоят следующие симптомы:
- нарушения сна;
- учащенное сердцебиение, которое ощущается самостоятельно;
- головокружение;
- похолодание рук и ног;
- боль в грудной клетке;
- одышка;
- нарушение зрения в виде мелькания мушек перед глазами, помутнения;
- шум или звон в ушах;
- парестезии в виде чувства «ползанья мурашек»;
- ничем не мотивированное чувство тревоги;
- носовые кровотечения;
- редко – жажда, учащенное ночное мочеиспускание.
Изначально давление повышается периодически, но постепенно с нарастанием тяжести гипертензия приобретает постоянный характер.
Как проводится диагностика?
| Название | Цели |
| Физикальное обследование | Оцениваются шейные вены, кожный оттенок, размеры печени, отечность пальцев |
| ЭКГ | Выявляют отклонения в правой части сердечной мышцы |
| КТ | Просматриваются расширения легочной артерии, а также нарушения сердца и легких |
| Эхокардиография | Вычисляет скорость движения крови и деформацию артерий |
| Катетеризация | Точно устанавливает уровень давления в сосудах, являясь самым эффективным и безопасным методом обследования |
Заподозрить гипертонию у беременной доктор может, тщательно собрав анамнез. Высока вероятность патологии в случае выявления АГ во время предыдущего вынашивания малыша, а также если в семье женщины уже были случаи ранней смерти, связанной с высоким артериальным давлением, или инсультов в молодом возрасте.
Значительно возрастают риски, когда будущая мама, которая вынашивает ребенка, курит, злоупотребляет кофеиносодержащими напитками или алкоголем.
Физикальные методы
Немаловажный диагностический критерий, помимо жалоб пациентки, – ее физические параметры. Наличие лишнего веса, непропорциональное развитие мышц на ногах и руках дают врачу основание заподозрить проблему с давлением.
Во время осмотра доктор обязательно измеряет давление и пульс на обеих руках, когда женщина лежит, а затем находится в положении стоя. Сравнение полученных результатов позволяет сделать вывод о хронической форме или эпизодической гипертензии.
Стеноз сонных артерий можно обнаружить при их прослушивании и пальпации. Во время посещения врача проводятся и другие диагностические процедуры:
- аускультация сердечных тонов, легких;
- прощупывание живота;
- определение пульса, давления на нижних конечностях;
- выявление отеков нижних конечностей.
Существует обязательный набор анализов, которые приходится сдавать беременной женщине с подозрением на АГ:
- суточный диурез, позволяющий обнаружить белок, кровь, глюкозу в моче;
- биохимия крови (печеночные пробы, фракции белка, глюкоза, калий, кальций, натрий);
- развернутый (клинический) анализ крови;
- электрокардиограмма.
Дополнительные обследования могут понадобиться, если терапия при таком небезопасном состоянии, как артериальная гипертензия во время беременности оказывается малоэффективной. Обычно женщинам приходится сдавать такие анализы:
- мочи (по методу Нечипоренко, Зимницкого, общий, на бактериурию);
- крови из пальца (общий с лейкоцитарной формулой, на глюкозу);
- биохимию (определение концентрации в сыворотке калия, креатинина, мочевины,
- выявление холестерина, липопротеидов высокой плотности, триглицеридов);
- определение адренокортикотропного гормона, 17-оксикортикостероидов.
Наиболее доступной возможностью выявить гипертензию у беременной женщины является измерение давления. Пациентка с подозрением на патологию обязательно направляется на ультразвуковое обследование сердца (а также почек, надпочечников), эхокардиографию и допплерографию. Проводится суточный мониторинг артериального давления, проверяется состояние глазного дна. Иногда назначают рентген органов грудной клетки.
На каждом плановом приёме врач измеряет кровяное давление беременной женщины и сравнивает данные с предыдущими замерами. Если АД повышено, то специалист может назначить необходимые диагностические мероприятия, чтобы исключить риск развития патологии.
К основным диагностическим мероприятиям относятся:
- Общий анализ крови и/или мочи;
- Электрокардиография сердца;
- Ультразвуковое исследование почек.
Также для постановки точного диагноза может быть назначено суточное мониторирование кровяного давления и обследование у офтальмолога для осмотра глазного дна.
Выявление у беременной характерных для гипертензии жалоб и повышения АД при разовой тонометрии является достаточным основанием для назначения комплексного обследования, позволяющего уточнить клиническую форму патологии, определить функциональную состоятельность различных органов и систем, выявить возможные причины и осложнения заболевания. Наиболее информативными методами для диагностики гипертонии при беременности являются:
- Измерение артериального давления. Определение показателей АД с помощью тонометра и фонендоскопа или комбинированного электронного аппарата достоверно обнаруживает гипертензию. Для подтверждения диагноза и выявления циркадных ритмов колебания давления при необходимости выполняется его суточный мониторинг. Диагностическое значение имеет повышение систолического давления до ≥140 мм рт. ст., диастолического — до ≥90 мм рт. ст.
- Электрокардиография и эхокардиография. Инструментальное обследование сердца направлено на оценку его функциональных возможностей (ЭКГ), анатомо-морфологических особенностей и давления в полостях (ЭхоКГ). С помощью этих методов тяжесть гипертонии оценивается на основе данных о гипертрофии миокарда, очаговых патологических изменениях, возникающих при перегрузках, возможных нарушениях проводимости и ритма сердечных сокращений.
- УЗИ почек и надпочечников. Значительная часть случаев симптоматической гипертензии связана с нарушением секреции компонентов вазопрессорной и депрессорной систем в почках и надпочечниках. Ультразвуковое исследование позволяет обнаружить гиперплазию тканей, очаговые воспалительные и неопластические процессы. Дополнительное проведение УЗДГ сосудов почек выявляет возможные нарушения кровотока в органе.
- Лабораторные анализы. В общем анализе мочи могут определяться эритроциты и белок. Наличие лейкоцитов и бактерий свидетельствует о возможном воспалительном характере изменений в почечной ткани. Для оценки функциональных возможностей почек выполняют пробы Реберга и Зимницкого. Диагностически значимыми показателями являются калий, триглицериды, общий холестерин, креатинин, ренин, альдостерон в плазме крови, 17-кетостероиды в моче.
- Прямая офтальмоскопия. В ходе исследования глазного дна выявляются характерные гипертонические изменения. Просвет артерий сужен, вен — расширен. При длительном течении гипертонии возможно склерозирование сосудов (симптомы «медной» и «серебряной проволоки»). Патогномоничным для заболевания считается артериовенозный перекрест (симптом Салюса-Гунна). Нарушается нормальное ветвление сосудов (симптом «бычьих рогов»).
С учетом высокой вероятности развития фетоплацентарной недостаточности рекомендовано проведение исследований, позволяющих контролировать функциональные возможности плаценты и развитие плода, — УЗДГ маточно-плацентарного кровотока, фетометрии, кардиотокографии. При беременности дифференциальная диагностика гипертонии проводится с заболеваниями почек (хроническим пиелонефритом, диффузным диабетическим гломерулосклерозом, поликистозом, аномалиями развития), энцефалитом, опухолями головного мозга, коарктацией аорты, узелковым периартериитом, эндокринными заболеваниями (синдромом Иценко-Кушинга, тиреотоксикозом). Пациентке рекомендованы консультации кардиолога, невропатолога, уролога, эндокринолога, окулиста, по показаниям — нейрохирурга, онколога.
Дополнительное обследование
Правильно будет еще при планировании беременности выяснить, имеются ли предпосылки для подъема АД. Тем, кто приходит к врачу уже после получения положительного теста на беременность, нужно вспомнить, имелись ли эпизоды повышения давления до гестации или во время предыдущего вынашивания ребенка. Эти данные необходимы врачу для присвоения группы риска, чтобы спланировать дальнейшее ведение беременности и провести необходимую диагностику, определить методы профилактики.
Необходимы данные о пристрастии к табакокурению будущей мамы, имеющемся сахарном диабете, избыточной массе тела или диагностированном ожирении, нарушении соотношения липидов в крови. Имеет значение наличие у молодых родственников болезней сердечно-сосудистой системы и смерть от них в молодом возрасте.
Артериальная гипертензия является терапевтической патологией, поэтому обследование и лечение таких женщин гинеколог проводит совместно с терапевтом.
Обязательно уточняется время появления жалоб, нарастали они постепенно или проявились внезапно, соотносят это со сроком беременности. Особое внимание уделяется весу будущей мамы. Индекс массы тела более 27 значительно увеличивает риск развития АГ. Поэтому еще до наступления беременности рекомендуется сбросить минимум 10% веса тем, у кого есть превышение этого показателя.
Во время осмотра могут быть использованы следующие исследования:
- аускультация и пальпация сонных артерий – позволяет выявить их сужение;
- осмотр, аускультация сердца и легких может выявить признаки гипертрофии левого желудочка или декомпенсации сердечной деятельности;
- пальпация почек позволяет в некоторых случаях выявить кистозные изменения;
- обязательно осматривают щитовидную железу на предмет увеличения.
Если есть неврологические симптомы, то проверяют на устойчивость в позе Ромберга.
Клинические рекомендации при гипертонии у беременных предусматривают при постановке диагноза многократное измерение АД. Его нужно проводить в нескольких вариантах:
- на двух руках, и сравнить полученный результат;
- в положении лежа, а затем – стоя;
- исследовать пульс на бедренных артериях и однократно давление на нижних конечностях.
Если при переходе из горизонтального в вертикальное положение увеличивается диастолическое давление, то это говорит в пользу гипертонической болезни. Снижение этого показателя – симптоматическая АГ.
Диагностика включает обязательные методы обследования и дополнительные, которые применяются в случае прогрессирования болезни или неэффективности лечения. К обязательным относятся следующие методики:
- клинический анализ крови (общие показатели, гемоглобин);
- биохимический анализ крови: глюкоза, белок и его фракции, печеночные ферменты, основные электролиты (калий, кальций, хлор, натрий);
- общий анализ мочи, наличие глюкозы, эритроцитов, а также суточное содержание белка;
- ЭКГ.
Всем женщинам при каждом посещении врача измеряется артериальное давление. Накануне визита беременная должна сдать общий анализ мочи.
Дополнительные методы назначаются выборочно в зависимости от клинической картины, а также предположительной причины повышения давления:
- анализы мочи по Нечипоренко и Зимницкому;
- УЗИ почек;
- липидный профиль крови;
- определение альдостерона, ренина, соотношения натрия и калия крови;
- анализ мочи на 17-кетостероиды;
- кровь на адренокортикотропный гормон и 17-оксикортикостероиды;
- УЗИ сердца;
- консультация офтальмолога и исследование сосудов глазного дна;
- суточное мониторирование АД;
- анализ мочи на наличие бактерий.
Состояние плода контролируют с помощью УЗИ и допплерографии сосудов плаценты и фетоплацентарного комплекса.
Особенности лечения

Терапия легочной гипертензии в период беременности зависит от степени тяжести и сопутствующих патологий. Учитывая серьезность патологического процесса и его влияние на формирование плода, будущая мама пребывает на стационарном лечении все 9 месяцев. Пациентке назначают медикаментозную терапию, которая подкрепляется оксигенотерапией и щадящей диетой.
Если болезнь протекает в лёгкой форме, то чаще всего помогают такие меры, как:
- Диетотерапия;
- Нормализация режима сна и отдыха;
- Ограничение потребляемой соли;
- Устранение стрессовых ситуаций;
- Приём витаминных комплексов (по согласованию с врачом);
- Ароматерапия (если нет противопоказаний);
- Прогулки на свежем воздухе.
Беременность при гипертонии 2 степени должна проходить под контролем специалиста. В этом случае, как правило, требуется медикаментозное лечение. Список препаратов небольшой, но подобрать курс терапии всё-таки возможно. На ранних сроках чащ всего применяются лекарства с успокаивающим и гипотензивным эффектом, гормоны, а также спазмолитики.

Во время беременности назначается щадящая терапия, ведь любое лечение может отразится на здоровье малыша
Во втором триместре при гестозе, как дополнение к гипотензивным препаратам, могут быть назначены гепатопротекторы (для нормализации функций печени), иммуномодуляторы и таблетки для восстановления клеточных мембран.
Лечение гипертонии при беременности в третьем триместре чаще всего подразумевает употребление препаратов от повышенного АД и средств для улучшения работы центральной нервной системы.
Важно! При беременности ни в коем случае нельзя заниматься самолечением. Многие препараты имеют серьёзные противопоказания и могут нанести вред как организму женщины, так и малыша. Именно поэтому только врач может порекомендовать, что делать, и как улучшить самочувствие.
Принципы терапии
Во время беременности лечение гипертонии направлено на уменьшение риска появления осложнений для матери и преждевременных родов.
При небольшом повышении давления лечение может проходить амбулаторно, но обязательно с периодическими явками к врачу. Абсолютным показанием для госпитализации является скачок АД более чем на 30 мм рт. ст. или появление симптомов вовлечения в патологию центральной нервной системы.
Если заболевание выявлено впервые, то рекомендуется госпитализация для уточнения диагноза и углубленного обследования. Также это позволит определить, насколько велик риск прогрессирования состояния, его перехода в гестоз или появление осложнений беременности. Госпитализируют беременных, которые проходят амбулаторное лечение, но без положительной динамики.
Рекомендации при гипертонии у беременных включают три варианта лечения:
- Немедикаментозное лечение.
- Медикаментозная терапия.
- Борьба с осложнениями.
Методика применяется для всех беременных, у которых диагностирована АГ. Артериальная гипертензия – это в первую очередь психосоматическое заболевание, длительный невроз. Поэтому необходимо создать условия, в которых будет наименьшее количество стрессовых ситуаций.
Что делать тем, кто находится дома? Нужно равномерно распределит режим дня, оставив время для дневного отдыха, а лучше непродолжительного сна. В вечернее время отход ко сну также должен быть не позднее 22 часов. Уменьшают время, проведенное за компьютером и просмотр телевизора, исключают программы, которые заставляют нервничать.

Дополнительно нужна разумная физическая активность. Это могут быть пешие прогулки по свежему воздуху, плавание или специальная гимнастика для беременных.
Как в стационаре, так и в домашних условиях, предусмотрено изменение характера питания. Рекомендуется частое дробное питание 5 раз в сутки, с последним приемом пищи не позднее, чем за 3 часа до сна. Ограничивают прием поваренной соли до 4 г в день. Еду оптимально готовить без нее, а непосредственно в своей тарелке понемногу досаливать.
Тем, кто проходит лечение амбулаторно или в стационаре, возможно назначение физиотерапевтического лечения:
- электросон;
- гипербарическая оксигенация;
- индуктотермия на стопы и голени;
- диатермия области почек.
Дополнительно необходимо психотерапевтическое лечение, улучшение общего эмоционального состояния.
Таблетки при определенных условиях:
- давление поднимается выше, чем 130/90-100 мм рт. ст.;
- систолическое давление увеличено более, чем на 30 единиц от нормального для женщины или диастолическое более, чем на 15 мм рт. ст.;
- вне зависимости от показателей АД при наличии признаков гестоза или патологии фетоплацентарной системы.
Лечение беременных связано с опасностью влияния препаратов на плод, поэтому подбираются лекарственные средства в минимальных дозировках, которые можно использовать в качестве монотерапии. Прием таблеток должен быть регулярным, вне зависимости от показателей тонометра. Иногда, решив, что результаты измерения и общее самочувствие удовлетворительные, женщины самовольно решают прекратить принимать лекарства. Это грозит резкими скачками АД, которые могут привести к преждевременным родам и гибели плода.
Не применяют или используют в крайнем случае по жизненным показаниям:
- блокаторы АПФ: Каптоприл, Лизиноприл, Эналаприл;
- антагонисты ангиотензиновых рецепторов: Валсартан, Лозартан, Эпросартан;
- диуретики: Лазикс, Гидрохлортиазид, Индапамид, Маннитол, Спиронолактон.
Предпочтение отдается препаратам длительного действия. В случае неэффективности возможно применение комбинированной терапии несколькими лекарственными средствами.
Атенолол входи в перечень разрешенных препаратов, но его применяют очень редко, т.к. имеются данные о том, что он вызывает задержку развития плода. Выбор конкретного препарата зависит от степени тяжести гипертонии:
- 1-2 степень – препаратом первой линии считается Метилдопа, 2 линии – Лабетолол, Пиндолол, Окспренолол, Нифедипин;
- 3 степень – препарат 1 линии – Гидралазин или Лабетолол используются внутривенно, или Нифедипин назначают принимать каждые 3 часа.
В некоторых ситуациях перечисленные методы оказываются неэффективны, и возникает необходимость в назначении блокаторов медленных кальциевых каналов. Это возможно, если польза превышает риск от их использования.
Дополнительно лечение направлено на коррекцию фето-плацентарной недостаточности. Используют средства, нормализующие тонус сосудов, улучшающие метаболизм и микроциркуляцию в плаценте.
Лечение осложнений
При развитии осложнений гестации методы терапии зависят от срока беременности. В первом триместре необходимо предотвращение угрозы ее прерывания. Поэтому назначается седативная терапия, спазмолитики и лечение прогестероном (Дюфастон, Утрожестан).
Во втором и третьем триместре необходимо проведение коррекции недостаточности плаценты. Поэтому назначают препараты, улучшающие микроциркуляцию, метаболизм в плаценте (Пентоксифиллин, Флебодиа), гепатопротекторы (Эссенциале), антиоксиданты (витамины группы А, Е, С). Лечение проводится на фоне гипотензивной терапии. При необходимости проводится инфузионная терапия, детоксикация.
Выбор срока родов
К сожалению, болезнь не всегда протекает без осложнений и в некоторых случаях врачи могут порекомендовать досрочные роды. Это может произойти, если:
- Появились тяжёлые осложнения, опасные для жизни будущей мамы и/или ребёнка;
- Диагностировалась гипоксия плода внутри утробы;
- Развивается состояние преэклампсии или эклампсии.
Роды при гипертонии лёгкой формы чаще всего проходят без осложнений. При сердечной недостаточности в большинстве случаев назначается кесарево сечение, так как существует риск возникновения инсульта и других опасных осложнений.

Кесарево сечение – это способ сохранить две жизни
Сохранение беременности напрямую зависит от эффективности проводимого лечения. Если артериальное давление хорошо контролируется, то возможно продление гестации до сроков доношенности плода. Роды ведутся под строгим контролем за состоянием матери и плода и на фоне антигипертензивной терапии.
Досрочные роды необходимы в следующих ситуациях:
- устойчивая к лечению тяжелая гипертония;
- ухудшение со стороны плода;
- серьезные осложнения АГ: инфаркт, инсульт, отслойка сетчатки;
- тяжелые формы гестоза: преэклампсия, эклампсия, HELLP-синдром;
- преждевременная отслойка нормально расположенной плаценты.
Предпочтительны роды естественным путем, на раннем этапе производится амниотомия. Обязательно обезболивание и тщательный контроль АД. В послеродовом периоде высокий риск кровотечений, поэтому необходимо введение утеротоников (Окситоцин).
Профилактические меры
Чтобы избежать гипертонии во время беременности, женщина должна тщательно следить за своим образом жизни. Для этого необходимо:
- Контролировать массу своего тела;
- Употреблять пищу, богатую белками и микроэлементами;
- Отказаться от вредных привычек, кофе и крепкого чёрного чая;
- Следить за режимом сна, отдыха и питания;
- Ограничить употребление соли и жидкостей.
Если гипертония была диагностирована до беременности и есть назначение врача, то нельзя самостоятельно отменять препараты и менять дозировки. Также следует избегать стрессовых ситуаций и выполнять ряд несложных физических упражнений (если нет противопоказаний).
При первой стадии прогнозы, как правило, благоприятные. Если болезнь приобрела тяжёлую форму, то максимально уберечь себя и малыша от негативных последствий помогут рекомендации специалиста, а также соблюдение профилактических мероприятий.
Возможности профилактики
Избежать гипертонии в период беременности не всегда возможно, но можно уменьшить риск ее развития. Для этого необходимо планировать беременность. Женщинам с избыточным весом рекомендуется перейти на правильное питание, чтобы постепенно снизить вес. Но нельзя использовать жесткие диеты, голодание. После них в большинстве случаев лишние килограммы возвращаются.
При наличии болезней почек, щитовидной железы, сердца, сахарного диабета, необходима стабилизация состояния, подбор адекватной терапии, которая сведет к минимуму возможность ухудшения состояния во время беременности.
Женщинам, у которых диагностирована гипертония во время вынашивания ребенка, рекомендуется трижды за беременность госпитализироваться для уточнения состояния и коррекции проводимой терапии.
Важно помнить о немедикаментозных методиках, которые применяются при любой форме гипертонии. При небольшом увеличении давления и отсутствии осложнений их бывает достаточно для стабилизации состояния. В остальных случаях нужно строго соблюдать рекомендации врача.
Исход гестации зависит от выраженности гипертензивного синдрома, функционального состояния фетоплацентарного комплекса и органов-мишеней, эффективности гипотензивного лечения. С учетом степени тяжести заболевания специалисты в сфере акушерства выделяют 3 степени риска беременности и родов. При мягкой гипертонии с признаками гипотензивного влияния гестации в I триместре (I группа риска) прогноз благоприятный. У беременных женщин с мягкой и умеренной гипертензией без физиологичного гипотензивного эффекта на ранних сроках (II группа риска) осложненными являются более 20% гестаций. При умеренной и тяжелой гипертензии со злокачественным течением (III группа риска) больше чем у половины беременных выявляются осложнения, вероятность рождения доношенного ребенка резко снижается, повышается риск перинатальной и материнской смертности.
Для профилактики гипертонии женщинам, планирующим беременность, рекомендуется снизить избыточный вес, пролечить обнаруженную соматическую и эндокринную патологию, избегать стрессовых ситуаций. Беременных пациенток с АГ относят к группе повышенного риска для диспансерного наблюдения и профильного лечения у терапевта с не менее чем 2-3 осмотрами в течение гестационного срока.

