Оглавление
- 1 Показания
- 2 Важность процедуры
- 3 3. Лекарственный анамнез
- 4 Как все проходит?
- 5 Где нужно мерить?
- 6 IV. Оценка объективного статуса больного asa (см. Табл. 1-5)
- 7 Осложнения ларингоскопии и интубации
- 8 Показатели давления
- 9 Способы
- 10 Неправильное положение интубационной трубки
- 11 Инвазивный (прямой) метод измерения артериального давления
- 12 Методы неинвазивного измерения артериального давления
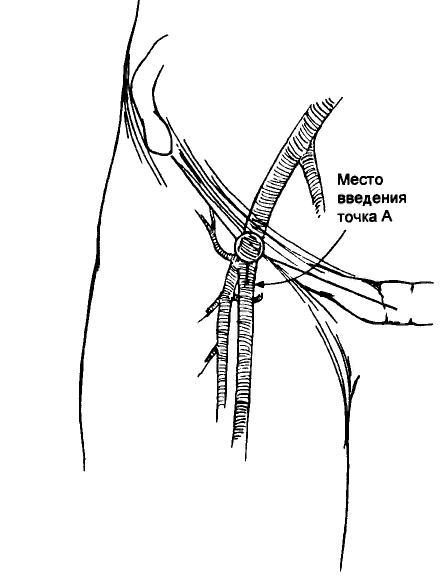
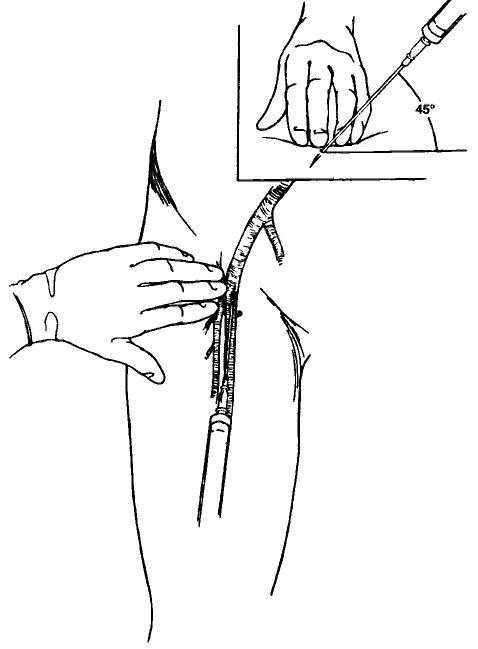
Показания
-
Невозможность
стандартной оротрахеальной интубации
в связи с особенностями анатомии пацента
(ожирение, короткая шея, большой язык,
маленький рот, болезнь Бехтерева); -
Необходимость
раздельной интубации левого или правого
бронха (чаще левого);
Регулярно мониторить параметры АД и следить за его динамикой самостоятельно позволяет тонометр. Если нужно непрерывно наблюдать за показателями пациента, тогда используют инвазивный метод, который помогает:
- беспрерывно контролировать состояние больного с неустойчивой гемодинамикой;
- следить за изменениями работы сердца и сосудов в режиме нон-стоп;
- постоянно анализировать результативность проводимой терапии.
Показания для инвазивного исследования артериального давления:
- искусственная гипотония, преднамеренная гипотензия;
- кардиохирургические операции;
- инфузия вазоактивных средств;
- реанимационный период;
- болезни, при которых необходимо получать постоянные и точные параметры артериального давления для продуктивного регулирования гемодинамикой;
- значительная вероятность сильных скачков систолических, диастолических и пульсовых показателей во время проведения хирургического вмешательства;
- интенсивная искусcтвенная вентиляция легких;
- потребность в частой диагностике кислотно-основного состояния и газового состава крови в артериях;
- нестабильное артериальное давление;
- шок.
Нельзя проводить инвазивное измерение давления если присутствует:
- сосудистая недостаточность;
- нарушение сохранности коллатерального кровотока;
- синдром Рейно.
Важность процедуры
Постоянный мониторинг артериального давления поможет своевременно обнаружить смертельно опасные патологии почек, сердца и сосудов. Особое значение инвазивное измерение имеет для гипертоников и гипотоников, которые находятся в повышенной группе риска. Вовремя диагностированное заболевание позволяет уменьшить потенциальные негативные последствия, а в критических ситуациях — спасти жизнь больного.
Очень высокие показатели артериального давления могут стать причиной:
- сердечной и почечной недостаточности;
- инфаркта миокарда;
- инсульта;
- ишемической болезни.
Слишком низкие систолические и диастолические параметры значительно увеличивают риск:
- инсульта;
- патологических изменений периферического кровообращения;
- остановки сердца;
- кардиогенного шока.
3. Лекарственный анамнез
Аллергия
Непереносимость
лекарственных средств
Используемые
лекарственные средства
Рецептурные
Безрецептурные
Курение
Алкоголь
Злоупотребление
наркотическими препаратами
4. Предшествующие
анестезии, хирургические вмешательства,
роды
5. Семейный анамнез
6. Системы органов
Общее состояние
(в том числе уровень активности)
Система дыхания
Сердечно-сосудистая система
Почки
Желудочно-кишечный
тракт

Кровь
Нервная система
Эндокринная система
Психический статус
Опорно-двигательная
система
Кожа
7. Последний прием
пищи или жидкости внутрь
Как все проходит?
Инвазивный метод измерения артериального давления характеризуется высокой точностью. Для выполнения процедуры проводится ряд манипуляций:
- Стерилизуются все инструменты и приборы.
- В сердце или в просвет одной из артерий вводится катетер либо специальная игла — канюля, к которой при помощи трубки прикреплен манометр.
- Через микроинфузатор в иглу подается средство, не дающее крови сворачиваться — гепаринизированный солевой раствор.
- Манометр постоянно фиксирует все параметры магнитной ленте.
Установка для определения артериального давления инвазивным методом состоит из таких элементов:
- трансдюсер;
- осциллоскоп;
- канюля (или катетер);
- гидравлическая система;
- монитор;
- краники;
- жидкостно-механический интерфейс;
- записывающий прибор;
- соединительная трубка.
Где нужно мерить?
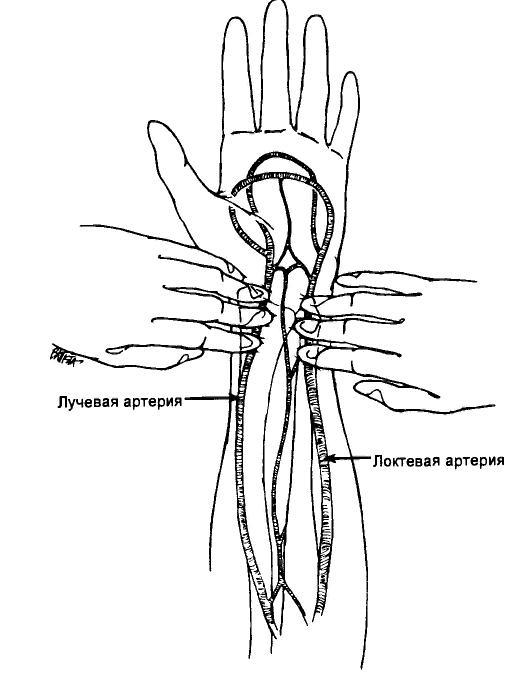
Исследовать артериальное давление инвазивным способом можно при помощи разных артерий:
- Лучевой. Ее используют наиболее часто из-за поверхностного расположения и коллатерали.
- Бедренной. Вторая по популярности артерия для катетеризации из-за доступности, несмотря на значительную вероятность возникновения атером и псевдоаневризм.
- Подмышечной. Проведение процедуры с ее помощью характеризуется высоким риском травмирования нервов канюлей из-за близкого расположения подмышечных сплетений.
- Локтевой. Проходит глубоко и отличается извилистостью.
- Задней большеберцовой и тыльностоповой. Мониторинг через нее отличается значительным искажением формы пульсовой волны из-за отдаленности от артериального дерева.
- Плечевой. Катетеризация артерии характеризуется легким изменением волновой конфигурации, есть вероятность перегибание катетера.
Перед тем как определить через какую артерию будет осуществляться диагностика, врач учитывает различные параметры. Основные из них:
- делается проба Аллена перед проникновением в лучевую артерию;
- определяется соотношение диаметров канюли и артерии;
- проверяется необходимый коллатеральный кровоток конечности, на которой осуществляется диагностика;
- учитывается доступность артерии;
- определяется удаленность от мест свободного проникновения секретов.
IV. Оценка объективного статуса больного asa (см. Табл. 1-5)
Анамнез
При
сборе анамнеза следует подробно
расспросить больного о жалобах, их
характере и тяжести, а также получить
представление о планируемом хирургическом,
терапевтическом или диагностическом
вмешательстве. Выясняют, лечится ли
больной от каких-либо заболеваний,
лечился ли раньше. Риск неблагоприятного
взаимодействия лекарственных средств
во время анестезии диктует необходимость
тщательного изучения лекарственного
анамнеза.
Следует выяснить, подвержен
ли больной таким вредным привычкам, как
курение, алкоголизм, не употребляет ли
наркотические препараты (например,
марихуану, кокаин и героин). Предпринимают
попытку различить истинную лекарственную
аллергию (типичные симптомы — одышка
и сыпь на коже) и непереносимость
лекарственных средств (типичные
симптомы — желудочно-кишечные
расстройства).
Детальный опрос о
предшествующих операциях и анестезиях
позволяет выявить, какие осложнения
возникали у больного ранее. Семейный
анамнез осложнений анестезий дает
возможность предположить наследственную
патологию, например злокачественную
гипертермию (см. Клинический
случай,
гл. 44). Подробный расспрос больного о
состоянии органов и систем помогает
обнаружить другие заболевания.
Физикальное
обследование
Анамнез
и физикальное обследование дополняют
друг друга. Последнее помогает выявить
отклонения, не обнаруженные при сборе
анамнеза, в то время как анамнез позволяет
сконцентрироваться на органах и системах,
физикальное исследование которых
является особенно актуальным. У больных
без системных расстройств, не предъявляющих
жалоб, измеряют основные физиологические
показатели (артериальное давление, ЧСС,
частота дыхания и температура), а также
исследуют дыхательные пути, сердце,
легкие и конечности с помощью осмотра,
аускультации, пальпации и перкуссии.
Важность
исследования дыхательных путей
переоценить невозможно. Отмечают
шатающиеся или поврежденные зубы,
наличие защитных прокладок, мостов и
зубных протезов. Плохое прилегание
анестезиологической маски можно
прогнозировать при полном отсутствии
зубов, а также при выраженных аномалиях
лицевого отдела черепа.
Прогностическими
признаками затруднений при интубации
трахеи являются микрогнатия (чрезмерно
малое расстояние от подбородка до
подъязычной кости), выдающиеся верхние
резцы, большой язык, ограничение движений
в височно-нижнечелюстном суставе или
шейном отделе позвоночника, а также
короткая шея (см. гл. 5).
Лабораторные
исследования
Если
у больного без системных расстройств
и не предъявляющего жалоб не выявлено
отклонений в анамнезе и при физикальном
обследовании, то необходимость
лабораторных исследований представляется
сомнительной. Такие исследования
дороги и редко изменяют ход предоперационной
подготовки. Более того, выявленные
отклонения от нормы часто игнорируются
или же, наоборот, приводят к неоправданной
задержке операции.
Тем не менее из-за
сложного парамедицинского окружения
в США многие врачи продолжают назначать
каждому больному исследования
гематокритного числа и гемоглобина,
анализ мочи, определение концентрации
электролитов в плазме, коагулограмму,
электрокардиограмму и рентгенографию
грудной клетки.
По-настоящему
ценными являются исследования,
результаты которых позволяют выявить
наличие повышенного риска
периоперационных осложнений при
условии, что обнаруженные отклонения
могут быть устранены.
Ценность теста при скрининге на
какое-нибудь заболевание зависит как
от чувствительности и специфичности
теста, так и от распространенности
заболевания.
Чувствительные
тесты имеют низкую частоту получения
ложноотрицательных результатов, в то
время как специфичные тесты — низкую
частоту получения ложноположительных
результатов. Распространенность
заболевания варьирует в разных
популяциях и часто зависит от пола,
возраста, генетической предрасположенности
и образа жизни.
Таким образом,
тестирование наиболее эффективно,
когда чувствительный и специфичный
тест применяется при высокой вероятности
наличия предполагаемой патологии.
Следовательно, лабораторное исследование
основывается — в соответствии с
данными анамнеза и физикального
исследования — на характере
сопутствующих заболеваний и проводимой
медикаментозной терапии.
Также должен
приниматься во внимание и характер
планируемого оперативного вмешательства.
Например, определение гематокритного
числа показано при высоком риске
интраоперационной кровопотери и
гемотрансфузии. Принципы лабораторного
и инструментального обследования
больных без системных расстройств
и при отсутствии у них жалоб приведены
в табл. 1-4.
Исключить
наличие беременности раннего срока
у женщин детородного возраста необходимо
из-за высокого риска тератогенного
влияния анестетиков на плод (см. гл. 43);
тест состоит в обнаружении хорионального
гонадотропина в моче или сыворотке.
Обязательное тестирование на СПИД
(основанное на обнаружении антител к
ВИЧ) не стало общепринятой практикой.
Классификация
объективного статуса больного ASA
В
1961 г. Американское общество анестезиологов
(ASA) приняло классификацию объективного
статуса больного, используемую при
предоперационном обследовании. В
соответствии с этой классификацией
больного относят к одному из 5 классов
в зависимости от тяжести состояния
(табл. 1-5). Через некоторое время после
разработки классификации было обнаружено,
что оценка состояния по ASA
коррелирует с периоперационной
летальностью (табл. 1-6).
В связи с тем,
что заболевания — это только один
из факторов, определяющих периоперационные
осложнения (см. гл. 47), неудивительно,
что выявленная корреляция не является
абсолютно точной. Тем не менее
классификация объективного статуса
больного, разработанная ASA, продолжает
оставаться полезной при планировании
анестезии, особенно для выбора метода
мониторинга (см. гл. 6).
ТАБЛИЦА
1-4. Предоперационное
лабораторное и инструментальное
исследование у больных без системных
заболеваний, не предъявляющих жалоб
Менструирующие
женщины
Возраст
старше 60 лет
Высокая вероятность
интраоперационной кровопотери и
гемотрансфузии
Глюкоза сыворотки
и креатинин (или азот мочевины крови):
Возраст старше 60 лет
Электрокардиограмма:
Возраст старше 40 лет
Рентгенография
грудной клетки: Возраст старше 60 лет
ТАБЛИЦА
1 -5. Классификация
объективного статуса больного
Американского общества анестезиологов
(ASA)
Класс
Определение
1-и Системные
расстройства отсутствуют
2-й Легкие системные
расстройства без нарушения функций
3-й Среднетяжелые
и тяжелые системные заболевания с
нарушением функций
4-й Тяжелое системное
заболевание, которое постоянно
представляет угрозу для жизни и приводит
к несостоятельности функций
5-й Терминальное
состояние, высок риск летального исхода
в течение суток вне зависимости от
операции
6-й Смерть головного
мозга, донорство органов
для трансплантации
Е Если
вмешательство проводится в экстренном
порядке, оценка состояния дополняется
буквой “Е” (например, “2Е”).
ТАБЛИЦА
1-6. Оценка
состояния больного по ASA и периоперационная
летальность
| Класс | Летальность, |
| 1-й | 0,06-0,08 |
| 2-й | 0,27-0,4 |
| 3-й | 1,8-4,3 |
| 4-й | 7,8-23 |
| 5-й | 9,4-51 |
Информированное
согласие
Предоперационное
обследование завершается разъяснением,
какие из существующих методик анестезии
(общая анестезия, регионарная анестезия,
местная анестезия или внутривенная
седация) подходят. Термин анестезиологический
мониторинг
(ранее описываемый как присутствие
рядом с больным)
в настоящее время является общепринятым
и означает обеспечение мониторинга во
время вмешательства, проводимого на
фоне внутривенной седации или в
условиях местной анестезии, выполняемой
хирургом.
Если
какая-либо процедура выполняется без
согласия больного, то врач может
нести ответственность за оскорбление
действием и физическим насилием.
Если больной является ребенком или же
взрослым, по каким-либо причинам не
способным дать согласие, то согласие
должно быть получено у лица, официально
на это уполномоченного — у родителей,
опекуна или близкого родственника.
Хотя
может быть достаточно и устного согласия,
в юридических целях все же более
желательно письменное согласие. Более
того, согласие должно быть информированным
для
того, чтобы больной (или его опекун) имел
достаточную информацию о планируемом
вмешательстве и сопряженном с ним риске
для принятия взвешенного решения.
Целью
предоперационного посещения анестезиологом
больного является не только сбор важной
информации и получение информированного
согласия — этот визит также помогает
установить правильные отношения между
врачом и больным. Более того, подчеркнуто
доверительная беседа, в которой врач
разъясняет больному многие важные
вопросы и смысл проводимых перед
операцией мероприятий, нередко более
эффективно устраняет тревогу, чем
лекарственные средства для премедикации.
Осложнения ларингоскопии и интубации
После проведения инвазивного измерения артериального давления возможны неприятные и опасные последствия:
- асептический некроз;
- случайное введение внутриартериально медикаментозных средств;
- гематомы;
- кровотечения;
- повреждение нервов;
- тромбоэмболия, воздушная эмболия;
- ишемический некроз;
- тромбоз, окклюзии, спазм артерии;
- нарушение кровообращения в конечностях;
- присоединение инфекций;
- потеря пальцев;
- псевдоаневризмы, атеромы.
Подобные патологические осложнения мониторинга артериального давления инвазивным способом чаще всего возникают у женщин. Дополнительными факторами риска считаются гиперлипидемия, применение вазопрессоров, многоразовые попытки провести катетеризацию, использование экстракорпорального кровообращения, а также слишком длинный беспрерывный мониторинг.
А.
Трудная интубация
Б.
Трудная вентиляция
В.
Невозможность контакта с больным или
отсутствие согласия больного
Осложнения
ларингоскопии и интубации обычно
обусловлены неправильным положением
интубационной трубки, травмой дыхательных
путей, патофизиологическими реакциями
на манипуляции в дыхательных путях,
нарушениями функции эндотрахеальной
трубки (табл. 5-6).
*
ПОДТВЕРДИТЕ ИНТУБАЦИЮ ТРАХЕИ ОБНАРУЖЕНИЕМ
СО2
НА ВЫДОХЕ
(а)
Другие варианты ведения в числе прочего
включают: операцию в условиях масочной
вентиляции и анестезии, операцию под
инфильтративной или регионарной
анестезией, попытки интубации после
индукции анестезии.
(б)
Альтернативные подходы к интубации в
числе прочего включают: использование
клинков разных типов, интубацию в
сознании, назо- или оротрахеальную
интубацию вслепую, применение
фибробронхоскопа, использование стилета
или трубкообмеииика, применение
светящегося проводника, ретроградную
интубацию, хирургическое обеспечение
проходимости дыхательных путей.
(в)
См. интубацию в сознании.
(г)
Экстренные методики нехирургического
обеспечения вентиляции числе прочего
включают: транстрахеальную струйную
вентиляцию, применение ларингеальной
маски и пищеводно-трахеальной
сомбинированной трубки.
(д)
Проходимость дыхательных путей надежно
обеспечена при: пробуждении больного
и восстановлении самостоятельного
дыхания; трахеостомии; интубации трахеи.
Рис.
5-21. Алгоритм
действий при трудной интубации,
разработанный Американским обществом
анестезиологов (American
Society
of
Anesthesiologists,
ASA).
(Из: Practice
Guidelines for Management of the Difficult Airway: A report by the
American Society of Anesthesiologists Task Force on Management
of the Difficult Airway. Anesthesiology 1993; 78:597. Воспроизведено
с изменениями, с разрешения.)
Рис.
5-22. Тракция эндотрахеальной трубки в
краниальном направлении облегчает
ее правильную ориентацию — параллельно
дну полости носа
Назотрахеальная интубация
Назотрахеальная
интубация аналогична оротрахеальной,
за исключением того, что перед
ларингоскопией эндотрахеальную
трубку вводят через нос в ротоглотку.
Для интубации используется более
проходимая ноздря (через которую лучше
поступает воздух). В выбранный носовой
ход закапывают раствор фенилэфрина
(0,25-0,5 %), что вызывает вазоконстрикцию
и анемизирует слизистую оболочку.
Эндотрахеальную
трубку увлажняют гидрофильным гелем
и вводят параллельно дну полости носа,
в нижний носовой ход, перпендикулярно
плоскости лица.
Скос трубки должен быть направлен
латерально, в противоположную сторону
от нижней носовой раковины. Чтобы
облегчить правильную ориентацию
эндотрахеальной трубки параллельно
дну полости носа, ее слегка подтягивают
в краниальном направлении (рис. 5-22).
Затем трубку осторожно продвигают,
пока ее конец не окажется в поле
зрения в ротоглотке. Под контролем
ларингоскопа трубка проводится через
открытую голосовую щель. Иногда для
проведения трубки через голосовые
связки требуется манипулировать щипцами
Мэйджила, стараясь при этом не повредить
манжетку.
Назотрахеальная
интубация через фибробронхоскоп
Предварительно
в обе ноздри закапывают капли
сосудосуживающих препаратов. Определяют
ноздрю, через которую легче дышать.
Инсуффляция кислорода через аспирационный
канал позволяет улучшить оксигенацию
и удалить секрет с линзы объектива.
Альтернативный вариант — введение
носоглоточного воздуховода большого
размера (например, 36F)
в противоположную ноздрю, после чего
через коннектор его подсоединяют к
дыхательному контуру и во время
ларингоскопии подают 100 % кислород.
Эндотрахеальную
трубку смазывают и вводят в другую
ноздрю на глубину носоглоточного
воздуховода. Тубус бронхоскопа
увлажняют и вводят в просвет эндотрахеальной
трубки. При
интубации с помощью фибробронхоскопа
необходимо соблюдать единственное
главное правило: бронхоскоп вводят в
просвет эндотрахеальной трубки и ни в
коем случае не продвигают, если
визуализируется только стенка
эндотрахеальной трубки или только
слизистая оболочка трахеи.
Спешить
нет необходимости, потому что проводится
адекватный мониторинг вентиляции и
оксигенации. Если возникают дыхательные
расстройства, то бронхоскоп извлекают
и больного вентилируют через лицевую
маску. В трудных случаях следует попросить
ассистента вывести нижнюю челюсть
вперед или нажать на перстневидный хрящ
для того, чтобы увидеть вход в гортань.
Если сохранено самостоятельное дыхание,
для облегчения интубации язык можно
вывести вперед с помощью языкодержателя.
После
попадания в трахею бронхоскоп проводят
до киля. Визуализация колец и киля трахеи
— достоверный признак правильного
положения бронхоскопа. Эндотрахеальная
трубка по бронхоскопу спускается в
трахею. Острый угол между черпаловидными
хрящами и надгортанником может
затруднять проведение трубки.
Показатели давления
Наверное, любой человек скажет, что показатель давления в сосудах организма характеризуется двумя цифрами. Что они означают? Сердце выбрасывает кровь с усилием из левого желудочка, заставляя ее двигаться по большому кругу кровообращения. Сократительное движение сердечной мышцы называется систола. Соответственно, давление, которое измеряется в сосудах в этот момент носит название систолического.
Момент расслабления миокарда имеет название «диастола», следовательно, вторая цифра, характеризующая уровень артериального давления, называется диастолической. Разрыв цифровых значений определяет пульсовое давление, его величина также играет важную роль для хорошего самочувствия пациента.
С давних времен врачи искали способы измерения артериального давления, поскольку уже тогда было понятно, что передвижение крови играет важную роль в стабилизации состояния пациента. Не напрасно же несколько столетий назад практически все болезни лечили кровопусканием, отмечая при этом положительное влияние подобных процедур на здоровье.
Использовать специальный аппарат для измерения артериального давления стали в начале прошлого века. Это было произведено с помощью приборов, получивших название по имени автора Рива Ротчи. В них использовался тот же принцип, что сегодня, когда происходит измерение артериального давления по методу Короткова.
Нормальными считаются уровни систолического давлениямм рт. ст., диастолического –мм рт. ст.
Все значения, которые отличаются от этих значений в ту или иную сторону, должны рассматриваться как не соответствующие нормальным и требующие коррекции при помощи медикаментов, вспомогательных мероприятий или комплекса мер. Каждый индивидуальный случай необходимо разбирать отдельно, и делать это должен врач. Заниматься самолечением, использовать средства терапии самостоятельно категорически запрещено.
Способы
Поскольку давление является очень важным показателем не только в повседневной жизни, но в критических ситуациях, его можно измерять несколькими путями. Существуют следующие методы измерения артериального давления:
- прямые методы измерения давления крови — инвазивные;
- неинвазивные — косвенные.
Прямым способом можно измерить давление крови в артерии непосредственно в русле кровотока. Для этого необходимо измерительный прибор присоединить к источнику давления – крови. Существуют аппараты, которые состоят из иглы, соединенной специальной трубкой с манометром (прибором, показывающим давление).
К инвазивным методам измерения давления прибегают в хирургической практике, когда необходимо постоянно следить за уровнем этого показателя. Это то состояние больного, когда нет времени надевать манжету, накачивать воздух, а сведения о работе сердца и сосудов играют жизненно важную роль.
Метод непосредственного измерения давления в артериальной сети, безусловно, самый объективный и правдивый. Однако проводить наблюдение за уровнем этого показателя таким способом постоянно невозможно. Для этого требуется проникновение датчика измерительного прибора непосредственно в кровеносное русло. Роль такого датчика выполняет игла. Эта манипуляция требует медицинских навыков, травматична и болезненна для пациента.
Широкое распространение получили методы измерения давления неинвазивным способом:
- аускультативный метод Короткова;
- осциллометрический метод.
Из названия аускультативный понятен принцип метода. Он основан на слуховой фиксации тонов, которые слышны при прохождении кровяного потока внутри сосуда. Над ним наложена пневматическая манжета, придавливающая его во время процедуры измерения. Зеркало фонендоскопа накладывается на артерию ниже места пережатия.
По мере нормализации кровотока, тоны становятся глуше, затем вовсе не заметны для слуха через фонендоскоп. Последний услышанный звук также необходимо зафиксировать на шкале манометра – он будет соответствовать диастолическому давлению.
К достоинствам относится сравнительная простота процедуры, доступность аппаратов для приобретения в аптечной сети. Аускультативный метод не требует специального места или дополнительного оборудования. Недостатком можно считать некую субъективность – он зависит от остроты слуха измеряющего, от исправности тонометра и чувствительности фонендоскопа.
Осциллометрический метод измерения артериального давления по сорему принципу ненамного отличается от метода Короткова, описанного выше. Главным его отличием является отсутствие зависимости от состояния слуховой системы измеряющего.
С помощью прибора — осциллографа, который фиксирует частоту пульсовых колебаний крови, — показания отражаются на дисплее тонометра. Датчики, измеряющие уровень колебаний, расположены в манжете, которая сдавливает артерию с помощью накачанного воздуха, затем постепенно сдувается, давая крови свободнее проходить через сосуд.
Давление в артерии передается на датчик давления через систему трубок, заполненных жидкостью. В датчике колебания давления преобразуются в электрический сигнал и выводятся на монитор в виде кривой давления. Доступ: лучевая, бедренная, локтевая, височная артерии; недоношенные дети: катетеризация пупочной артерии. Уравновешивание (калибровка).
Определить нулевую точку (=уровень сердца) пациента: расстояние «грудина—верхний край матраца» делят на пять частей, нулевая точка расположена на уровне 2/5 от грудины или 3/5 от поверхности матраца.
Переходник установить над датчиком давления на высоте нулевой точки.
Переходник подключить к пациенту и открыть во внешнюю среду.
Откалибровать нулевую точку на контрольном мониторе.
Переходник снова закрыть и открыть в сторону пациента.
Можно начать непрерывное измерение, установить границы оповещения.
- заниженные показатели АД (снижение кривой):
- пузырек воздуха или тромб в системе;
- пристеночное расположение кончика катетера;
- слишком длинная система трубок;
- непригодная система трубок (слишком мягкий материал);
Уравновешивание (установку нуля) следует повторять при каждой смене персонала и при каждом изменении положения ребенка (например, приподнятое положение верхней части тела), в противном случае возможны ложные результаты измерения.
Соблюдать правила асептики при обращении с артериальным катетером и перевязочным материалом.
Доступ хорошо зафиксировать; конечность с артериальным катетером всегда держать на виду, чтобы вовремя обнаружить разъединение.
Отметить артерию при помощи переходника и наклейки.
Непрерывно наблюдать за состоянием окружающих тканей (пальцы!): цвет кожных покровов, температура кожи.
Датчик пульсоксиметра, по возможности установить на конечности с артериальным катетером; непрерывно наблюдать за кровотоком.
Все точки соединения закрыть.
Непрерывно промывать изотоническим раствором натрия хлорида (исключение: при опасности передозировки Na применять 5% раствор глюкозы), промывочный раствор менять минимум каждые 48 ч.
Переходник и датчик давления менять каждыеч, следить за отсутствием в них крови или пузырьков воздуха.
Оформить документацию: указать положение, особенности и длительность открытого артериального доступа.
Удалить катетер при работающем отсосе: при этом возможно удаление прикрепившихся тромбов; наложить давящую повязку; затем в течение 24 ч контролировать пульс на конечности, где проводили исследование.
О смене конечности или места пункции информировать врача; в сомнительных случаях катетер удалять.
Доступ на бедренной артерии можно использовать только в течение 3 дней и только пока ребенок не двигает ногой: опасность тромбозов и инфекций.
Неправильное положение интубационной трубки
Непреднамеренная
интубация пищевода может привести к
катастрофическим последствиям. Выявить
это осложнение можно, наблюдая прохождение
кончика эндотрахеалъной трубки в
голосовую щель во время интубации,
тщательно выслушивая фонендоскопом
двусторонние дыхательные шумы и исключая
раздувание желудка, оценивая содержание
СО2
в выдыхаемой смеси (наиболее достоверный
метод), наконец, с помощью фибробронхоскопа
или рентгенографии грудной клетки.
Даже
если трубка находится в трахее, она
может занимать неправильное положение.
Чрезмерное проведение трубки вперед
приводит к попаданию ее в правый
бронх, так как он имеет более вертикальное
направление. Основными
признаками интубации бронха являются
проведение дыхательных шумов только
с одной стороны, неожиданная гипоксия
по данным пульсоксиметрии (несмотря на
высокую фракционную концентрацию
кислорода во вдыхаемой смеси), невозможность
пропальпировать манжетку в яремной
ямке при сжимании контрольного
баллончика, а также слабая растяжимость
дыхательного мешка (обусловленная
высоким пиковым давлением вдоха).
Напротив,
слишком поверхностное расположение
трубки, когда манжетка находится в
гортани, чревато повреждением гортани.
Это осложнение можно выявить, пропальпировав
манжетку выше щитовидного хряща, или
же при рентгенографии шеи.
Поскольку
нет универсального приема, позволяющего
определить неправильное положение
эндотрахеальной трубки во всех
случаях, то целесообразно использовать
следующий минимум тестов: аускультация
легких, пальпация манжетки, капнография.
Если
в процессе операции позу больного
меняют, то следует перепроверить
положение эндотрахеалъной трубки.
Разгибание и вращение головы вызывают
удаление конца трубки от киля трахеи,
в то время как сгибание приводит к
смещению трубки по направлению к
килю.
ТАБЛИЦА
5-6. Осложнения
интубации
Во
время ларингоскопии и интубации
Неправильное
положение эндотрахеальной трубки
Интубация пищевода
Интубация бронха
Расположение
манжетки в гортани
Травма
дыхательных путей
Повреждение зубов
Повреждение губ,
языка или слизистых оболочек
Боли в горле
Вывих нижней
челюсти
Повреждение
заглоточного пространства
Физиологические
реакции на манипуляции в дыхательных
путях
Артериальная
гипертония, тахикардия
Повышение
внутричерепного давления
Повышение
внутриглазного давления
Ларингоспазм
Повреждение
эндотрахеальной трубки
Перфорация манжетки
Во
время пребывания трубки в трахее
Неправильное
положение эндотрахеальной трубки
Непреднамеренная
экстубация
Интубация бронха
Воспаление и
изъязвление слизистой оболочки
Отслаивание
слизистой оболочки носа
Нарушение
функции эндотрахеальной трубки
Воспламенение
Обструкция
После
экстубации
Отек и стеноз
(голосовых связок, подсвязочный, трахеи)
Охриплость
(гранулема или паралич голосовых связок)
Нарушение
функции гортани и аспирация Физиологические
реакции на манипуляции в дыхательных
путях
Ларингоспазм
Манипуляции
металлическим клинком ларингоскопа
и введение жесткой эндотрахеальной
трубки часто травмируют ткани дыхательных
путей. Хотя в США самой частой причиной
исков к анестезиологам является
повреждение зубов, помимо этого
ларингоскопия и интубация могут стать
причиной целого ряда осложнений — от
болей в горле до стенозов трахеи.
Большинство из них — результат длительного
воздействия давления на чувствительные
к ишемии структуры дыхательных путей.
Если воздействие на ткани превышает
капиллярно-артериолярное давление
(примерно 30 мм рт. ст.), то они подвергаются
ишемии с последующим воспалением,
изъязвлением, грануляцией и стенозом.
Раздувание манжетки эндотрахеальной
трубки минимальным объемом, необходимым
для обеспечения герметичности при ИВЛ
под положительным давлением (обычно не
менее 20 мм рт. ст.), снижает кровоток в
слизистой оболочке трахеи (в области
контакта с манжеткой) на 75 %. Дальнейшее
раздувание манжетки или управляемая
артериальная гипотония могут вызвать
полное прекращение кровотока в слизистой
оболочке.
Постинтубационный
круп является результатом отека
голосовой щели, гортани или трахеи и
особенно опасен у детей. Эффективность
кортикостероидов (например, дексаметазона
в дозе 0,2 мг/кг, максимальная доза 12 мг)
для профилактики постинтубационного
отека дыхательных путей остается
недоказанной.
Паралич голосовых связок
вследствие сдавления манжеткой, а также
какая-либо иная травма возвратного
гортанного нерва вызывают охриплость,
а также значительно увеличивают риск
аспирации. Трубки, изготовленные по
форме дыхательных путей (например,
анатомическая эндотрахеальная трубка
Lindholm),
позволяют снизить частоту развития
некоторых из указанных осложнений.
Факторы риска возникновения
послеоперационной охриплости включают
ожирение, трудную интубацию, длительную
анестезию. Предварительное смазывание
конца трубки или манжетки гидрофильной
мазью либо гелем, содержащим местный
анестетик, не снижает вероятность
развития постинтубационных болей в
горле и охриплости.
Использование
трубок малого размера (6,5 — у женщин и
7,0 — у мужчин) снижает вероятность
появления послеоперационных болей
в горле. Повторные попытки ларингоскопии
при трудной интубации могут вызвать
отек голосовых связок,
что приводит к невозможности масочной
вентиляции: типичный пример того, как
плохую ситуацию превращают в опасную
для жизни (алгоритм действий, см. рис.
5-21).
Патофизиологические
реакции на манипуляции в дыхательных
путях
Ларингоскопия
и интубация трахеи — мощный, грубый
стимул для защитных рефлексов дыхательных
путей, что предсказуемо влечет за собой
гипертонию и тахикардию. Эти гемодинамические
сдвиги можно предупредить в/в инъекцией
лидокаина (1,5 мг/кг за 1-2 мин до
ларингоскопии), альфентанила (10-20 мкг/кг
за 2-3 мин до ларингоскопии) или
фентанила (3-8 мкг/кг за 4-5 мин до
ларингоскопии).
Гипотензивные средства,
включая натрия нитропруссид, нитроглицерин,
гидралазин и пропранолол, также могут
эффективно предупреждать преходящую
прессорную реакцию. Аритмии — особенно
желудочковая бигеминия — достаточно
распространенное явление при интубации,
обычно это признак поверхностной
анестезии.
Ларингоспазм
является выраженным непроизвольным
сокращением мышц гортани, вызванным
сенсорной стимуляцией верхнего гортанного
нерва. Пусковой момент ларингоспазма
— это скопление отделяемого в глотке
или проведение эндотрахеальной
трубки через гортань при экстубации.
Хотя развитие ларингоспазма возможно
и у бодрствующего больного, тем не
менее экстубацию лучше выполнять, если
больной либо находится в состоянии
глубокой анестезии, либо уже проснулся.
Лечение ларингоспазма предусматривает
щадящую вентиляцию 100 % кислородом
под положительным давлением или
введение лидокаина в/в в дозе 1-1,5 мг/кг.
При стойком ларингоспазме, вызывающем
гипоксию, вводят сукцинилхолин (0,25-1
мг/кг), чтобы обеспечить медикаментозный
парез мышц гортани и создать возможность
для принудительной ИВЛ.
В
то время как ларингоспазм представляет
собой патологически гипертрофированный
защитный рефлекс, аспирация, наоборот,
обусловлена угнетением гортанных
рефлексов вследствие длительной
интубации и анестезии. Бронхоспазм
также является рефлекторной реакцией
на интубацию, чаще он возникает при
сопутствующей бронхиальной астме.
Эндотрахеальные
трубки не всегда функционируют так,
как предполагается. О риске возможного
воспламенения эндотрахеальных трубок
в закисно-кислородной среде сказано в
гл. 2. Повреждение клапана или манжетки
— явление не редкое, поэтому их обязательно
проверяют перед использованием
эндотрахеальной трубки. Возможна
обструкция трубки в результате ее
перегибания, аспирации инородного
тела или попадания вязкого бронхиального
секрета.
трудности
при обеспечении проходимости дыхательных
путей
Девушке
17 лет показано экстренное дренирование
поднижнечелюстного абсцесса.
Что
является наиболее важным для анестезиолога
при предоперационном обследовании
больного с патологией дыхательных
путей?
В
некоторых ситуациях (табл. 5-7) выполнение
прямой ларингоскопии и интубации после
индукции анестезии может быть опасно
или даже невозможно. Выбирая оптимальную
методику интубации, анестезиолог
должен собрать анамнез, тщательно
осмотреть голову и шею больного. Если
больному уже проводили анестезию раньше,
то следует изучить наркозные карты на
предмет осложнений со стороны
дыхательных путей.
Если
существуют выраженные деформации лица,
препятствующие хорошему прилеганию
маски, то вентиляция под положительным
давлением невозможна. Кроме того, при
патологии гортаноглотки проходимость
дыхательных путей в большой степени
зависит от мышечного тонуса, который
адекватно поддерживается только в
состоянии бодрствования.
При
существенном ограничении подвижности
в височно-нижнечелюстном суставе
миорелаксанты не способствуют более
широкому открыванию рта, поэтому следует
предпочесть назотрахеальную интубацию.
Инфекционный процесс на дне полости
рта обычно не препятствует назотрахеальной
интубации. Тем не менее, если в процесс
вовлечена гортаноглотка на уровне
подъязычной кости, то любой чрезгортанный
доступ к трахее может быть затруднен.
Различают следующие прогностические
признаки трудной интубации: ограниченное
разгибание шеи ({amp}lt; 35°), расстояние между
подбородком и подъязычной костью
менее 7 см, расстояние между подбородком
и грудиной менее 12,5 см при полном
разгибании головы и сомкнутых губах, а
также плохая визуализация нёбного
язычка при волевом выведении языка
(рис. 5-23).
Инвазивный (прямой) метод измерения артериального давления
Прямое измерения артериального давления осуществляют через катетер или канюлю, введенную в просвет артерии. Прямой доступ используют как для непрерывной регистрации АД, так и для забора анализов газового состава и кислотно-основно- го состояния крови. Показаниями к катетеризации артерии служат нестабильное АД и инфузия вазоактивных препаратов.
• соответствие диаметра артерии диаметру канюли;
• место катетеризации должно быть доступным и свободным от попадания на него секретов организма;
• конечность дистальнее места введения катетера должна иметь достаточный коллатеральный кровоток, поскольку всегда существует вероятность окклюзии артерии.
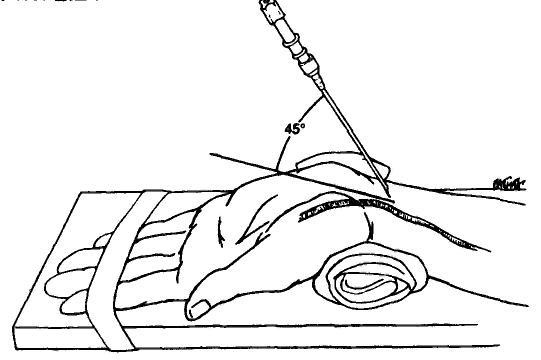
Чаще всего используют лучевую артерию, поскольку она имеет поверхностное расположение и легко пальпируется. Кроме того, ее канюляция связана с наименьшим ограничением подвижности пациента.
Во избежание осложнений предпочтительно пользоваться не артериальными катетерами, а артериальными канюлями.
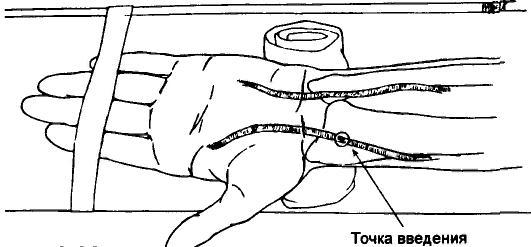
Перед канюляцией лучевой артерии проводят пробу Аллена (рис. 3.7). Для этого пережимают лучевую и локтевую артерии. Затем пациента просят несколько раз сжать и разжать кулак до побледнения кисти. Локтевую артерию освобождают и наблюдают за восстановлением цвета кисти. Если он восстанавливается в течение 5—7 с, кровоток по локтевой артерии считают адекватным.
Рисунок 3.7 Проба Аллена
Канюляцию артерии выполняют в стерильных условиях. Предварительно заполняют раствором систему для измерения АД и калибруют тензометрический датчик. Для заполнения и промывки системы пользуются физиологическим раствором, в который добавляют 5000 ЕД гепарина.
Мониторинг инвазивного АД обеспечивает непрерывное измерение этого параметра в режиме реального времени, но при интерпретации получаемой информации возможен целый ряд ограничений и погрешностей. Прежде всего форма кривой артериального давления, полученная в периферической артерии, не всегда точно отражает таковую в аорте и других магистральных сосудах.
На форму кривой АД влияют инотропная функция левого желудочка, сопротивление в аорте и периферических сосудах и характеристики системы для мониторирования АД. Сама мониторная система может вызывать различные артефакты, в результате чего меняется форма кривой артериального давления. Правильная интерпретация информации, получаемой с помощью инвазивного мониторинга, требует определенного опыта.
Оборудование для прямого измерения АД. Система для инвазивного мониторинга артериального давления обычно состоит из гидравлической системы, которую заполняют жидкостью, жидкостно-механического интерфейса, трансдюсера и электронного оборудования, включающего в себя усилитель, монитор, осциллоскоп и записывающее устройство (рис. 3.8).
Рисунок 3.8 Оборудование для прямого измерения АД
должен быть длиннее 1 м. Краник присоединяют непосредственно к катетеру и используют для забора проб крови. Еще один краник устанавливают на головку трансдюсера для того, чтобы выставлять нулевой уровень давления. Система для промывки, в которой создается давление до 300 мм рг. ст., обеспечивает постоянную инфузию гепаринизированного физиологического раствора со скоростью от 1 до 3 мл в час для обеспечения проходимости системы и снижения риска тромбоза.
Изменения внутрисосудистого давления передаются через заполненную жидкостью соединительную трубку на мембрану трансдюсера, где механические колебания преобразуются в электрический сигнал, который пропорционален колебаниям давления. Сигнал усиливается и фильтруется для удаления высокочастотных помех.
Кривая давления отображается на дисплее монитора, на котором представлена графическая и цифровая информация. Калиброванная бумага, которая используется в пишущем устройстве, позволяет проверять данные, отображаемые на экране прикроватного монитора. Точность измерение АД зависит от свойств всей системы, и прежде всего от ее способности к передаче физиологического сигнала.
Большое значение имеют частотные характеристики мониторной системы, а именно ее электронной части, поскольку частота работы нормальной сердечно-сосудистой системы колеблется от 60 до 180 циклов в минуту или составляет 1—3 Гц [Сагго1 С.С., 1998]. Следовательно, мониторная система для измерения артериального давления должна иметь флотирующую частоту, составляющую по меньшей мере от 5 до 20 Гц, что позволяет обеспечить точное отображение сигнала.
Любая система, заполненная жидкостью, имеет тенденцию к вибрации (или осцилляции) и, кроме того, каждая из них имеет так называемую резонансную частоту. Физиологические частоты сосудистой системы могут достигать 10—15 Гц, следовательно, мониторная система должна иметь резонансную частоту, превышающую 15 Гц, алучше 25 Гц [СагйпегК.М., 1981].
Ксожа- лению, резонансная частота трубок, заполненных жидкостью, колеблется от 5 до 20 Гц [Уететакга С. и соавт., 1989], следовательно, кривая частотного ответа не всегда может соответствовать частотным характеристикам физиологического сигнала, исходящего из сосудистой системы. В этой связи возможно появление артефактов при усилении сигнала, соответствующего систолическому давлению.
При значении коэффициента, равном нулю, наблюдаются избыточные осцилляторные колебания, в то время как при коэффициенте, достигающем единицы, подавляются любые осцилляции, даже обусловленные резонансом [Сагго1 С.С., 1998; 8Ьа- Рш{amp}gt; С.С. и соавт., 1970]. Теоретически оптимальный демпинговый коэффициент находится в пределах от 0,6 до 0,7 [Сгауеп- йещ 1.8. и соавт., 1987].
Основными характеристиками мониторной системы являются резонансная частота и демпинговый коэффициент. Обычные мониторные системы, применяемые в клинической практике, имеют резонансную частоту между 10 и 20 Гц, и для их нормальной работы требуется демпинговый коэффициент в пределах от 0,5 до 0,7.
В системах, имеющих резонансную частоту, составляющую 25 Гц, возможен демпинговый коэффициент, достигающий 0,2—0,3. Для увеличения частоты и оптимизации демпингового эффекта применяют короткие удлинительные трубки и небольшие тензометрические датчики, производят тщательное удаление пузырьков воздуха [8Ьар1ГО О.О. и соавт., 1970; Вои1гоя А. и соавт.,1983; ЗМпогаМ Т. и соавт.
, 1980] и используют минимальное количество краников и мест для инъекций [БЫпогаИ Т. и соавт., 1980]. Для точного измерения давления необходима калибровка системы и прежде всего нулевой точки. Для этого краник на головке датчика давления открывают в атмосферу, а сам тензометрический датчик помещают на уровне правого предсердия (4-е межреберье, на уровне средней подмышечной линии), после чего на мониторе нажимают кнопку калибровки нуля.
Тензометрический датчик необходимо периодически калибровать. Для этого к нему присоединяют систему, заполненную водой, давление в которой известно. Если получаемые на мониторе числа соответствуют данному давлению, значит, тензометрический датчик показывает верные результаты.
Дикротический зубец В отражает обратный ток крови в аорте при закрытии аортального клапана. В этот момент давление крови в аорте превышает давление в левом желудочке.
Пик кривой соответствует систолическому давлению, которое в норме колеблется от 90 до 140 мм рт. ст. Дикротический зубец отражает конец систолы и начало диастолы левого желудочка. Нижняя точка кривой С соответствует диастолическому давлению, которое в норме составляет от 60 до 90 мм рт. ст. Среднее артериальное давление используют для оценки перфузии жизненно важных органов.
В большинстве прикроватных мониторов его величина определяется автоматически. Нормальные значения среднего АД составляют от 70 до 105 мм рт. ст Сглаживание или отсутствие характерных зубцов на кривой АД наблюдается при образовании тромба в просвете канюли, попадании воздуха в систему или при использовании удлинительных систем избыточной длины.
На форму артериальной кривой оказывает большое влияние место канюляции и канюли- руемая артерия. Считается, что канюляция лучевой, плечевой, бедренной артерии и а. скнзаНз ресНз адекватно отражает показатель центрального артериального давления, то есть давления в аорте. Однако эти предположения не всегда верны.
Методы неинвазивного измерения артериального давления
Анатолий Николаевич Рогоза
Докт. биол. наук, вед. науч. сотр. Института кардиологии им. А.Л. Мясникова РКНПК МЗ РФ.
В клинической практике врача наибольшее распространение получили неинвазивные методы измерения артериального давления (АД), которые классифицируются в зависимости от принципа, положенного в основу определения АД. Различают методы, основанные на пальпации, аускультации артерии и осциллографическом методе регистрации.
Методы, основанные на пальпации артерий
Эти методы предполагают постепенную компрессию или декомпрессию конечности или ткани в области артерии и пальпацию артерии дистальнее места окклюзии. Один из первых аппаратов (S. Basch, 1876) состоял из заполненного водой небольшого резинового баллона, соединенного трубкой с манометром. Баллон располагался над артерией конечности, и на него производилось дозированное нажатие ладонью.
Одновременно пальпировалась артерия дистальнее места наложения баллона. Давление, при котором исчезала пульсация артерии, принималось за систолическое. Охватывающая компрессионная манжета и удобный вариант вертикального ртутного манометра для пальпаторного метода были предложены итальянцем S. Riva_Roсci (1896).
Манжета Рива-Роччи была шириной всего в 4–5 см и вследствие этого приводила к завышению АД до 30 мм рт. ст. Через 5 лет эта неудачная манжета была заменена манжетой F. Reсklinghausen шириной в 12 см, и в таком виде прибор выдержал испытание временем вплоть до наших дней. Давление в манжете поднималось до полного прекращения пульса, а затем постепенно снижалось.
Методы, основанные на аускультации артерий
8 ноября 1905 г. на заседании общества “Научные совещания Клинического военного госпиталя” было заслушано сообщение хирурга Николая Сергеевича Короткова “К вопросу о методах исследования кровяного давления”. Приведем выдержки из реферата этого доклада.
“Рукав Рива-Роччи накладывается на среднюю треть плеча; давление в рукаве быстро повышается до полного прекращения кровообращения ниже рукава. Затем, предоставив ртути манометра падать, детским стетоскопом исследователь выслушивает артерию тотчас ниже рукава. Сперва не слышно никаких звуков. При падении ртути манометра до известной высоты появляются первые короткие тоны, появление которых указывает на прохождение части пульсовой волны под рукавом. Следовательно, цифры манометра, при которых появился первый тон, соответствуют максимальному давлению.
При дальнейшем падении ртути в манометре слышатся систолические компрессионные шумы, которые переходят снова в тоны (вторые). Наконец, все звуки исчезают. Время исчезновения звуков указывает на свободную проходимость пульсовой волны; другими словами, в момент исчезновения звуков минимальное кровяное давление превысило давление в рукаве.
Следовательно, цифры манометра в это время соответствуют минимальному кровяному давлению. Опыты на животных дали положительные результаты. Первые звуки_тоны появляются (на 10–12 мм рт. ст.) раньше, нежели пульс, для ощущения которого на лучевой артерии требуется прорыв большей части пульсовой волны”.
Именно с этого сообщения ведет начало аускультативный метод неинвазивного измерения АД, который продолжает оставаться наиболее распространенным и надежным методом измерения АД в клинической практике.
Метод не претерпел серьезных изменений за 95 лет практического использования. Изменилась классификация тонов, получивших название тонов Короткова. Первая фаза тонов – их появление, вторая – ослабление (вплоть до исчезновения, что наблюдается при так называемом аускультативном провале) с замещением их компрессионными шумами, третья – усиление тонов, четвертая – резкое ослабление, пятая – полное прекращение (иногда отсутствует при явлении “бесконечного тона”).
Типичный прибор для измерения АД по методу Н.С. Короткова (сфигмоманометр, или тонометр) состоит из окклюзионной пневмоманжеты, груши для нагнетания воздуха с регулируемым клапаном стравливания, а также устройства, измеряющего давление в манжете. В качестве последнего используются либо ртутные манометры, производство которых в большинстве стран мира прекращается для предотвращения ртутных отравлений и по соображениям экологической безопасности (в России они не производятся уже несколько лет), либо стрелочные манометры анероидного типа, либо электронные манометры.
Значения давления округляются до ближайшего четного числа. Категорически запрещена практика округлений до “5” и “0” (т.е. постоянных записей, например “145/95” или “160/100”). Все приборы как средства измерения требуют бережного отношения и регулярной поверки (проверки точности и регулировки), причем последнюю должны выполнять специализированные метрологические организации.
Интервал между поверками указан в сопроводительных документах к прибору, однако в любом случае он не должен превышать одного года. При возникновении сомнений в правильности работы стрелочного манометра в промежутках между регулярными поверками необходимо обратиться в ремонтную службу, но также полезно сопоставить его показания с другим прибором, прошедшим регулярную поверку.
Манжета накладывается на плечо. Не рекомендуется наложение на ткань одежды и категорически запрещается закатывание рукавов с образованием сдавливающих валиков из ткани. Необходимо избегать как слишком свободного, так и избыточно плотного наложения манжеты. Между ней и поверхностью плеча должны проходить 2 пальца (для детей – 1 палец). Нижний край манжеты должен отстоять от локтевого сгиба на 2 пальца.
Размеры манжеты (наиболее важны такие ее показатели, как ширина и длина внутренней эластичной камеры) должны соответствовать периметру (охвату) плеча – длина не менее 80%, а ширина около 40% охвата плеча. Камера стандартной средней плечевой манжеты для взрослого человека имеет размеры примерно 13 . 24 см и приемлема только для охватов от 22 до 33 см.
У большой части взрослого населения охваты значительно превышают 32 см и применение стандартных манжет приводит к существенному завышению значений АД. В то же время применение подобных манжет при охватах менее 22 см сопровождается занижением величин АД. Специальные манжеты необходимы для детей и измерений АД на ногах.
Полный ряд окклюзионных манжет состоит из 5–7 типов. Например, манжеты, изготовленные по ТУимеют характеристики, приведенные в таблице. Давление в манжете быстро нагнетается до величины, превышающей САД на 30 мм рт. ст. Для оценки САД в ходе компрессии пальпируют лучевую артерию. Необходимо учитывать, что избыточно высокое давление в манжете может вызвать дополнительные болевые ощущения и повышение АД.
Скорость декомпрессии – 2–3 мм рт. ст. за секунду или за время между последовательными сокращениями сердца (при давлении более 200 мм рт. ст. допустимо увеличение скорости декомпрессии до 4–5 мм рт. ст.).
Аускультация проводится либо стетоскопом (предпочтительно) либо мембранным фонендоскопом (в том числе и адаптированным для целей измерения АД и входящим в состав тонометров). При этом чувствительная головка располагается у нижнего края манжеты над проекцией плечевой артерии (позиция определяется предварительно пальпаторно и корригируется для обеспечения максимальной интенсивности тонов).
При декомпрессии определяют САД в момент появления тонов Короткова (первая фаза тонов). При затруднениях в определении САД, например при аускультативном провале (резком ослаблении и исчезновении тонов после прослушивания первых двух-трех более отчетливых тонов), или низкой интенсивности тонов параллельно пальпаторно фиксируют момент начала прохождения крови под манжетой.
В сложных случаях возможно применение ультразвуковых допплеровских приборов для этих же целей. Выраженный аускультативный провал может служить причиной серьезной недооценки САД, если исследователь ориентируется только на регулярные тоны.
ДАД в подавляющем большинстве случаев определяют по моменту исчезновения тонов Короткова (пятая фаза). Для контроля полного исчезновения тонов необходимо продолжить аускультацию при снижении давления в манжете на 10–20 мм рт. ст. относительно последнего звука.
Определение ДАД по четвертой фазе тонов (моменту их резкого ослабления) рекомендуется при проведении измерений АД у детей до 12 лет, беременных женщин, а также у пациентов с высоким минутным объемом сердца, обусловленным физической нагрузкой, заболеванием или физиологическими особенностями. Переход к четвертой фазе необходим и при отсутствии четко выраженной пятой фазы – явлении “бесконечного тона”.
Измерение АД при нарушениях ритма сердца представляет более серьезную проблему. Необходимо пальпировать лучевую артерию для оценки неравномерности сокращений сердца в ходе измерения. При редкой экстрасистолии желательно повторить измерение и ориентироваться на значения АД, полученные при регулярном ритме. При частой экстрасистолии и мерцательной аритмии необходимо ориентироваться на средние значения АД по результатам 4–6 последовательных измерений.
АД нужно определять в положении сидя, лежа и стоя, однако во всех случаях необходимо обеспечить положение руки, при котором середина манжеты находится на уровне сердца. Это позволяет избежать влияния гидростатического столба на измеренное значение АД. Каждые 5 см смещения середины манжеты относительно уровня сердца приводят к завышению (если рука опущена) или занижению (если рука поднята) САД и ДАД на 4 мм рт. ст.! Положение сидя наиболее приемлемо при измерении АД в амбулаторных условиях и в кабинетах контроля АД.
Измерение АД производят в спокойном состоянии пациента. За 30 мин до измерения необходимо исключить курение и прием напитков, содержащих кофеин. Пациент располагается на удобном стуле или в кресле, рука расслаблена и опирается на поверхность стола или другой опоры. Для снижения эмоционального прессорного фактора желательно проводить измерения в спокойной обстановке, после адаптации пациента к условиям кабинета, причем время пребывания в положении сидя должно быть не менее 5 мин.

