Оглавление
- 1 В стационаре
- 2 Особенности шунтирования сосудов сердца
- 3 Дома. Чего ждать?
- 4 Процесс шунтирования
- 5 Встречи с врачом
- 6 Реабилитация
- 7 Диета
- 8 Мочегонные препараты (диуретики)
- 9 Анемия
- 10 Результаты коронарного шунтирования
- 11 Раневые и мышечные боли
- 12 Рекомендации
- 13 Душ
- 14 Общие указания для домашних занятий
- 15 Вторая неделя дома
- 16 Что такое шунтирование сердца после инфаркта миокарда
- 17 Показания к проведению операции аортокоронарного шунтирования
- 18 Как делают
- 19 Подготовка
- 20 Секс после операции
- 21 Лекарства для предупреждения образования тромбов (сгустков крови)
В стационаре
В стационарном отделении ваша активность будет с каждым днем увеличиваться. К сидению на стуле добавится прогулка по палате и в холле. Глубокое дыхание, чтобы отчистить легкие, и упражнения для рук и ног должны продолжаться.
Ваш доктор может рекомендовать носить эластичные чулки или бинты. Они помогают крови возвращаться из ног в сердце, тем самым, уменьшая отеки голени и стоп. Если для аортокоронарного шунтирования была использована бедренная вена, небольшое опухание ног в восстановительном периоде – вполне нормальное явление.
Поднятие ноги, особенно когда вы сидите, помогает лимфатическому и венозному кровотоку и уменьшает отеки. Когда лежите, следует 2-3 раза снимать эластичные чулки на 20-30 минут.Если вы быстро устаете, частые перерывы активности являются частью восстановления. Без стеснения напомните вашей семье и друзьям, что визиты должны быть короткими.
Возможны мышечные боли и короткие боли или зуд в области ран. Смех, высмаркивание могут стать причиной недолгого, но заметного дискомфорта. Будьте уверены – ваша грудина сшита очень надежно. Прижимая подушку к груди, можете уменьшить этот дискомфорт; пользуйтесь ею при кашле. Не стесняйтесь попросить обезболивающие, когда в них нуждаетесь.
Ночью вы можете потеть, несмотря на то, что температура будет нормальной. Такое ночное потоотделение – нормальное явление в течение до двух недель после операции.Возможен перикардит – воспаление околосердечной сумки. Вы можете ощущать боль в груди, плечах или шее. Как правило, врач для лечения назначит вам аспирин или индометацин.
У некоторых пациентов нарушается сердечный ритм. Если такое случится, вам придется некоторое время принимать лекарства, пока ритм не восстановится.
У больных после операции на открытом сердце часто наблюдаются перепады настроения. Вы можете находиться в радостном настроении сразу после операции, а в восстановительном периоде стать печальным, раздражительным. Грустное настроение, взрывы раздражительности вызывают беспокойство у больных и у близких.
Если эмоции становятся проблемой для вас, переговорите об этом с медсестрой или врачом. Установлено, что колебания настроения являются нормальной реакцией, даже если они продолжаются в течение нескольких недель после выписки. Иногда больные жалуются на изменения в умственной деятельности – им тяжелее концентрироваться, ослабевает память, рассеивается внимание. Не переживайте – это временные изменения, они должны исчезнуть в течение пары недель.
Особенности шунтирования сосудов сердца
- Процесс шунтирования
- Реабилитация после шунтирования
- Осложнения после шунтирования
- Результаты шунтирования
Антикоронарное шунтирование сосудов сердца назначают в том случае, если нет возможности применить другие методы лечения, включая стентирование, ангиопластику.
Основными показаниями к проведению оперативного вмешательства в этом случае будут:
- сильное сужение просветов левой артерии;
- наличие поражений всех коронарных артерий или только части.
Решение о том, что будет выполняться операция, например, после инфаркта, может принимать только лечащий врач на основе проведенного обследования и отсутствия противопоказаний. Важно сразу учесть все риски, которые могут стать препятствием к проведению шунтирования.
Операция аортокоронарного шунтирования существует уже более 40 (50) лет. С момента проведения первого АКШ техника его выполнения была существенно улучшена, у нее появилось несколько различных модификаций. Также улучшилось оборудование, инструменты, шовные материалы и многое другое. В общем и целом можно заключить, что на сегодня это вмешательство достигло максимального уровня своей безопасности.
Что же это за осложнения, и как их можно избежать?
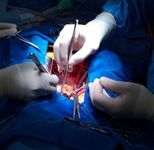
Хотите снизить риск осложнений после коронарного шунтирования? Обязательно пройдите кардиореабилитацию в санатории. Самые эффективные оздоровительные методики, индивидуальные программы ведения и участие высококвалифицированных специалистов – в санатории «Барвиха». Подробности здесь и по тел. .
Шунты, которые устанавливаются в сердце при АКШ, представляют собой аутоартерии или аутовены – собственные сосуды больного, взятые из других частей организма (вены обычно берут с нижних конечностей, артерии – с предплечья). После того, как часть сосуда в конечности удаляют, кровообращение в ней может временно нарушиться.
Кроме того, само вмешательство травмирует сосуды в месте операции. На этом фоне у человека может развиться тромбоз. Чаще всего он возникает в глубоких венах. На 3-4 день после операции пациент начинает жаловаться на отечность нижней конечности со стороны операции и боль. Тромбоз требует активного лечения.
В большинстве случаев врачи могут предупредить развитие тромбоза сосудов профилактическим введением препаратов, улучшающих текучесть крови.
Дома. Чего ждать?
Из больницы обычно выписывают на 10-12-й день после операции. Если вы живете на расстоянии более часа езды от больницы, в пути делайте перерывы каждый час, выходите из машины размять ноги. Длительное сидение ухудшает кровообращение.
Хотя ваше выздоровление в больнице, вероятно, шло достаточно быстро, дальнейшее восстановление дома будет более медленным. Обычно требуется 2-3 месяца для того, чтобы полностью вернуться к нормальной активности. Первые несколько недель дома могут быть нелегкими и для вашей семьи. Близкие ведь не привыкли к тому, что вы “больной”, стали нетерпеливым, у вас может колебаться настроение.
Процесс шунтирования
Шунтирование сосудов сердца — это операция, во время которой при помощи специального шунта очищается путь от аорты к артериям, минуя поврежденный, закупоренный участок. Во время хирургического вмешательства на сердце полностью восстанавливается кровоток. Наиболее часто восстановлению подлежит грудная артерия, так как она более долговечна, легко подвергается подобным операциям без риска осложнений. Иногда используются лучевая артерия, подкожная большая вена в области бедра.
Шунтирование может быть одиночным, двойным — все зависит от общего состояния больного, развития болезни. Альтернативных методов, кроме использования артерий, несколько:
- использование бета-блокаторов, статинов;
- стентирование, т. е. введение в полость пораженного сосуда специальной металлической трубки, которая увеличивает просвет, требуемый для кровотока;
- ангиопластика коронарная, т. е. нехирургический метод, во время которого в полость сосуда вводится баллончик (он раздувается, увеличивая необходимый для кровотока просвет).
Выбор метода определяется врачом на основании проведения обследования, общего состояния пациента. Сама операция по шунтированию проводится только на открытом сердце под общим наркозом, ее длительность зависит от сложности, но чаще всего это 3-6 часов. В день хирургическая бригада может выполнить только одну такую операцию из-за ее сложности.
Встречи с врачом
Необходимо, что бы вас наблюдал ваш постоянный лечащий врач (терапевт или кардиолог). Возможно, хирург спустя одну-две недели тоже пожелает встретиться с вами после выписки. Ваш лечащий врач назначит диету, медикаменты определит допустимые нагрузки. По вопросам, связанным с заживлением послеоперационных ран, следует обращаться к вашему хирургу. Узнайте перед выпиской, куда обращаться при любых возможных ситуациях. С вашим лечащим врачом повидайтесь сразу же после выписки.
Реабилитация
После операции требуется период реабилитации, который может занимать различное время. Он заключается в восстановлении работы легких, сердца, обычно длится не более 10 дней. Важно, чтобы больной все это время дышал правильно. Обычно первичная реабилитация проводится в условиях больницы, далее пациент выписывается домой, но определенное время все еще находится под наблюдением врача.
В послеоперационный период швы на груди требуется обильно смачивать и промывать антисептиками, чтобы избежать заражений. Снимают швы на 7-й день, обычно к этому времени они уже хорошо заживают. Какое-то время в области операции еще будут ощущаться жжение, дискомфорт и даже боль. Душ можно принимать не раньше чем через 1-2 недели, все зависит от общего состояния раны и пациента.
Грудная кость заживает дольше, обычно на полное заживление требуется примерно 4-6 месяцев, об этом нельзя забывать. После инфаркта и проведенного шунтирования все это время следует соблюдать осторожность, не переносить больших нагрузок, полностью выполнять все рекомендации. Если из-за кровопотери во время операции у больного появляется анемия, то необходимо соблюдать специальную диету с повышенным содержанием железа.
Пациент должен соблюдать профилактику воспаления легких, так как именно этот орган испытывает наибольшую нагрузку в период реабилитации. Кашель не является тревожным симптомом в это время, но лучше принимать облегчающие средства, ложиться набок, чтобы кашель мог утихнуть. Показания врача после шунтирования обычно не слишком сложные, но физические нагрузки требуют повышенного внимания.
Оперируемому, кроме того, что такое шунтирование сердца после инфаркта, нужно знать и о важности реабилитационной терапии. Это первоочередное задание после АКШ.
Непосредственно после хирургии прооперированного переводят в реанимацию. Там восстанавливаются функции легких, миокарда. Перенесшему операцию необходимо возобновить правильное дыхание. Период нахождения в реанимации — до 10 суток.
После окончания первичной реабилитации в больничном стационаре восстановительная терапия продолжается в специальных условиях центра для реабилитации.
Пациенту в реабилитационный период заживления ран предписывают одевать на конечности эластичные повязки или чулки. Это поможет исключить венозные застои, тромбирование сосудов. На область груди накладывается бандаж или корсет. В восстановительный период запрещают сильные физические напряжения.
Смена положений тела в правильной интенсивности позволяет ускорить реабилитационный процесс. Врач должен ознакомить пациента, как правильно лежать, переносить тяжесть тела на бок.
Реабилитационные меры считаются завершенными при успешном прохождении нагрузочного теста-проверки. Его проводят спустя 2–3 месяца после хирургии, на его основании оценивают функциональность пересаженных обходных путей, качество кровотока, уровень питания сердечных тканей кислородом. Тест считается пройденным успешно, если нет болевых ощущений, изменений на ЭКГ.
Затягивание швов
На теле пациента остаются швы в двух местах:
- там, где был взят для пересадки шунтовый материал (на конечностях);
- на груди, в месте проведения шунтирования.
Для затягивания швов применяют обычные в таких случаях процедуры:
- перевязки;
- регулярное промывание антисептиками.

Задача процедур – избежать нагноения.
При обычном, нормальном заживлении ран, швы снимают через неделю. Жжение, а также умеренные болевые ощущения в местах разрезов свидетельствуют о нормальном процессе заживления, они проходят через некоторое время. Обычно через 7-14 дней, когда раны заживут сильнее, пациент может принимать душ.
Кости грудины
Срок заживления костей грудины – 4-6 месяцев. Эта область для восстановления требует покоя: резкие движения, физические нагрузки на область груди мешают заживлению.
Необходимые условия помогают обеспечить специальные грудные бандажи, которые накладываются особым способом. Врач также может посчитать необходимым назначить ношение специального корсета.
Дыханию уделяют особое внимание, так как оно связано с работой сердца. После операции эта функция требует восстановления, поскольку организм «забывает» как правильно дышать.
Особо следует беречься пневмонии, воспалительных процессов дыхательных путей, болезней легких.
Почти сразу же после операции пациенту следует применить дыхательные упражнения, которым его обучили в подготовительный период.

Кашель – обычное явление после операции, это нормально и пациенту не нужно бояться этого симптома. Чтобы облегчить откашливание рекомендуют прижимать к груди ладони или мяч.
Физические нагрузки
Реабилитационный период сопровождается поэтапно увеличивающимися физическими нагрузками. Симптомы стенокардии, болевые ощущения в грудном отделе, нарушения процесса дыхания должны исчезнуть со временем.
По мере полного выздоровления пациенту предписывается постепенно возрастающая двигательная деятельность, а со временем увеличивают физические упражнения до полного восстановления организма.
Восстановление физической активности начинают с прогулок по коридорам больницы или близлежащей территории на дистанции до 1 км в день с небольшим ритмом шагов.
Последствия мочекислого инфаркта мозга у новорожденных мы опишем в этой статье.
Нагрузки постепенно набирают интенсивности, а через некоторый период ограничения, наложенные на режим физической деятельности, снимаются в полной мере.
Санатории
Направление в санаторий – обычная рекомендация после выписки из больницы. Прохождение профилактических процедур в санатории закрепит результаты лечения, поможет больному окончательно избавиться от послеоперационных последствий.

Полноценной трудовой деятельностью прооперированный сможет заняться через полтора — два месяца после хирургического вмешательства.
Диета
Так как вначале вы можете испытывать потерю аппетита, а хорошее питание имеет важное значение во время заживления ран, вас, возможно, выпишут домой с неограниченной диетой. Через 1-2 месяца вам, скорее всего, посоветуют диету с малым количеством жира, холестерина, сахара или соли. Если вы страдаете повышенным весом, калории будут ограничены.
Качественная диета при большинстве сердечных заболеваний ограничивает количество холестерина, животные жиры и продукты с большим содержанием сахара. Желательно употребление пищи с высоким количеством углеводов (овощи, фрукты, пророщенное зерно), клетчатки и полезным для здоровья растительным маслом.
Мочегонные препараты (диуретики)
Блокаторы кальциевых каналов (амлодипин, нифедипин) расслабляют стенки кровеносных сосудов, тем самым снижая кровяное давление. Их прием может вызывать головокружение (особенно если вы резко встаете), головную боль, отеки стопы и голени. О побочных эффектах необходимо сообщить лечащему врачу.
Ингибиторы АПФ
Ингибиторы АПФ снижают кровяное давление, блокируют действие энзимов (ферментов), способствующих образованию химических веществ, сужающих кровеносные сосуды. Побочные эффекты – возможно появление сухого кашля.
Уменьшая частоту сердечных сокращений и кровяное давление, силу сокращения сердечной мышцы, блокаторы бета-репторов к андреналину ослабляют нагрузку на сердце и соответственно потребность в кислороде. Побочные эффекты включают слабость, сонливость, потерю веса, одышку и снижение частоты сокращений сердца (менее 50 раз в минуту). Если страдаете астмой или сахарной болезнью (диабетом), обязательно посоветуйтесь с врачом. Не прекращайте резко прием этих лекарств.
Диуретики выводят избыточные воду и соли из организма, увеличивая количество жидкости, выделяемой почками. Применяются для лечения сердечной слабости и для снижения кровяного давления. В зависимости оттого, какое лекарство употребляется, организму может понадобиться добавочное количество калия взамен выделенного почками.
Многие пациенты в первую очередь считают кашель основной причиной недуга и всеми силами стараются от него избавиться. Это ошибочное мнение, ведь нужно извлекать корень и бороться именно с ним, чтобы убрать все исходящие от него симптомы.
Суть лечения заключается в приеме препаратов, которые воздействуют на причину заболевания.
| Группа препаратов | Фармакологические свойства |
| Вазодилятаторы | Расширяет сосуды, улучшает кровоснабжение. |
| Ингибиторы АПФ | Улучшают сокращениелевого желудочка, предотвращают гипертрофию мышц миокарда и сосудов. |
| Бета-блокаторы | Уменьшают частоту и силу ангинозных приступов, снижают развитие острого коронарного синдрома. |
| Мочегонные средства — диуретики | Выводят избыточную жидкость из организма, уменьшают общий объем циркулирующей крови, тем самым снижая нагрузку на сердце. |
| Препараты, влияющие на кашлевой центр | Уменьшают частоту кашля, но не лечат его. |
| Антиаритмические средства | Замедляют проводимость в атриовентрикулярном узле, что позволяет купировать тахикардию. |
| Сердечные гликозиды | Усиливают сокращение клеток миокарда, замедляют частоту сердечных сокращений. |
| Антиагреганты | Профилактика тромбообразования. |
Сердечный кашель и повышенное сердцебиение быстрее пройдут, если в дополнении к препаратам применять сопутствующие методы. Сюда можно отнести физиотерапевтические процедуры, кислородотерапию и фитолечение. Пациенты, которые тщательно выполняют рекомендации, намного быстрее восстанавливаются и возвращаются к прежнему ритму жизни.
При некоторых врожденных и приобретенных пороках сердца рекомендуется хирургическое лечение. Благодаря успешной и своевременной операции пациент сможет прожить до самой старости. На сегодня кардиология делает успешные шаги вперед, постоянно разрабатывая и внедряя новейшие методики проведения операции.
Технология хирургического вмешательства выполняется, как правило, малоинвазивными способами, что позволяет сократить восстановительный период. Что касается сложных случаев, то и здесь медицина «замолвила» словечко – многие пациенты живут с аппаратом «искусственное сердце», а некоторые перенесли операцию по пересадке этого органа.
К сожалению, не все хирургические вмешательства бывают удачными. До 10% случаев отмечаются те или иные неблагоприятные моменты, в том числе и летальные исходы. Бывает так, что после операции на сердце кашель сохраняется.
Он может свидетельствовать о некоторых осложнениях, например, содержании жидкости в легких, сбое в работе клапанной системе и прочее. В таком случае больному необходимо обязательно сообщить о таком симптоме лечащему кардиологу для прохождения необходимых исследований.
Сразу же, после установления причины кашля, нужно начинать делать все возможное для скорейшего выздоровления пациента.
Аэрозоль для горла поможет пациенту, если кашель вызван механическим повреждением
Основные методы и способы лечения:
- При госпитальной пневмонии проводится массивное антибактериальное лечение антибиотиками последнего поколения. Обычно, больничная бактериальная флора является нечувствительной к большинству антибиотиков, поэтому всегда проводится тест на чувствительность. Помимо антибиотиков, назначаются откашливающие препараты, и средства, разжижающие мокроту.
- Если же кашель вызван механическим повреждением слизистой оболочки дыхательных путей, пациенту назначаются антисептические аэрозоли в горло, запрещается употребление острой, горячей и твердой пищи на период заживления.
- При аспирации желудочного содержимого, необходимо делать бронхоскопию, с помощью которой врач может убрать кусочки пищи. Так же, как и при воспалении легких, назначается антибактериальная терапия. При необходимости, пациенту дается кислород для поддержки надлежащего газового состава крови.
- Если же кашель появился после введения атропина, ничего делать не нужно. На протяжении суток этот симптом уйдет самостоятельно. Если пациенту кашель очень мешает, можно посоветовать ему пить теплое молоко с маслом, если оно не запрещено ему по общему состоянию организма.
Кашель является частым осложнением операций, проводимых под общим наркозом. Он может возникать вследствие повреждения слизистой ларингоскопом при выполнении интубации, или же появиться при развитии аспирационного синдрома или пневмонии. У некоторых пациентов, кашель развивается после ввода атропина.
После проведенной операции осложнения встречаются крайне редко, но полностью исключить их появление нельзя. Обычно это отечность или воспалительные процессы, которые проходят довольно быстро. В некоторых случаях может наблюдаться кровотечение в области раны. При наличии воспалительных процессов температура тела может повыситься, наблюдаются такие симптомы, как боль в области груди, общая слабость, нарушения сердечного ритма. Возможны инфекционные последствия, которые по большей части связаны с ослаблением иммунной системы.
После шунтирования возможны следующие осложнения (редкие):
- инсульты;
- неполное сращение грудины;
- потеря памяти;
- инфаркты миокарда;
- почечная недостаточность;
- келоидные рубцы;
- тромбозы;
- постперфузионный синдром;
- хронические боли в области, на которой была проведена операция.
Подобные осложнения, после того как было проведено коронарное шунтирование, проявляются чрезвычайно редко, все зависит от общего состояния здоровья больного до вмешательства. В любом случае обязательно требуется наблюдение врача после проведенного шунтирования, чтобы полностью исключить все вероятные осложнения, гарантировать излечение пациента.
Необходимо учитывать факторы риска:
- наличие вредных привычек у пациента, например, курение;
- почечная недостаточность;
- гиподинамия;
- сахарный диабет любой степени;
- высокое давление;
- наличие избыточного веса;
- слишком высокий уровень холестерина.
Важно учесть, соблюдает ли пациент все назначения врача и схему лечения до операции, диету, прочие условия. Только в этом случае можно говорить о благоприятном прогнозе и излечении больного. В остальных случаях прогноз будет уже не таким хорошим, у больного могут наблюдаться не только указанные осложнения, но и общее ухудшение здоровья.
Перед хирургическим вмешательством требуется соблюдение определенного рациона, следует полностью исключить из диеты сахар, соль, жиры или сократить их количество до минимума. В противном случае имеется риск развития осложнений, возвращения болезни в кратчайшее время.
В послеоперационный период очень важно отмечать все жалобы больного и своевременно предотвратить негативные последствия, связанные с установкой шунта. Для этого ежедневно проводится обработка ран антисептическим раствором и накладывается асептическая повязка.
В некоторых случаях у пациента может развиваться анемия, которая является следствием значительной кровопотери. В таком случае рекомендуется соблюдать богатую железом диету, чтобы восстановить уровень гемоглобина. Если это не помогает, врач назначает железосодержащие препараты.
При недостаточной двигательной активности может возникать пневмония. Для ее профилактики используется дыхательная гимнастика и лечебная физкультура.
В области швов иногда появляется воспалительный процесс, который связан с аутоиммунной реакцией организма. Лечение такой патологии заключается в противовоспалительной терапии.
Достаточно редко могут встречаться такие осложнения, как тромбоз, почечная недостаточность и недостаточное восстановление грудины. В некоторых случаях у больного происходит закрытие шунта, в результате чего операция не приносит никакого эффекта, т.е. оказывается бесполезной. Предотвратить развитие этих проблем в послеоперационный период поможет комплексное обследование больного до хирургического лечения. Также нужно будет периодически посещать врача с момента выписки из стационара и следить за состоянием здоровья.
Кроме того, осложнения могут развиваться, если операция проводилась при наличии прямых противопоказаний. К ним относятся диффузные поражения коронарных артерий, онкологические патологии, хронические болезни легких, а также застойная сердечная недостаточность.
В послеоперационный период могут возникать различные осложнения, которые оказывают влияние на дальнейшее состояние пациента. Больной должен понимать, что его здоровье находится лишь в его руках и правильно вести себя после операции. Только полное избавление от вредных привычек и устранение негативных факторов может повлиять на качество жизни и продлить ее.
Анемия
Анемия (малокровие) частое состояние после любого хирургического вмешательства. Она может быть ликвидирована, по крайней мере частично, если употреблять в пищу продукты, богатые железом, например шпинат, изюм или нежирное красное мясо (последнее – в умеренном количестве). Ваш доктор может рекомендовать принимать таблетки, содержащие железо, Это лекарство подчас раздражает желудок, так что лучше его принимать вместе с едой.
Результаты коронарного шунтирования
Результаты операции могут быть различными, но прогнозы по большей части положительные. Наблюдаются такие изменения в состоянии больного:
- приступы стенокардии пропадают;
- физическое общее состояние улучшается;
- риски повторных инфарктов снижаются;
- трудоспособность восстанавливается в полном объеме, хотя на это и требуется некоторое время;
- объем нагрузок, которые можно давать организму, увеличивается;
- риск смертности снижается;
- потребность в приеме медикаментов снижается.
Шунтирование сердца оказывает положительное влияние на организм. Согласно проведенным исследованиям, большинство пациентов после проведенного вмешательства возвращаются к нормальной жизни, 50-70% случаев полностью забывают о проблеме, в 10-30% — наблюдают значительные улучшения. У 85% пациентов, которым была сделана операция, больше на диагностируется закупорка сосудов.
С определенной точностью можно утверждать, что после шунтирования пациенты в течение 10 лет не испытывают проблем с сердцем.

Кроме того, лучший прогноз обеспечен молодым пациентам, так как общее состояние их здоровья позволяет системам восстанавливаться быстрее.
Если назначается коронарное шунтирование, следует до него и после полностью отказаться от вредных привычек (курение). Риск ухудшения состояния при курении возрастает во много раз. Исследования показывают, что пациенты, которые не собираются расставаться с этой пагубной привычкой, даже после операции, выполненной по всем показаниям, не излечиваются. Поэтому требуется в обязательном порядке от курения отказаться.
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Показания и противопоказания к прижиганию сердца
Как проявляется неполная блокада правой ножки пучка Гиса?
Симптомы и лечение хронической сердечной недостаточности
Возможные последствия аритмии сердца
осталось несколько упаковок Плавикс 75 мг N84 из Европы. Ори.
Я для поддержания сердечной мышцы пью кардиоактив. Врач реко.
Спасибо за интересную статью. У моей мамы тоже начались проб.

У моего ребенка врожденная портальная гипертензия (в год с л.
Успешно проведенное шунтирование после инфаркта предполагает такие следствия:
- нормализация сердечного кровотока и питания миокарда;
- исчезновения приступов стенокардии;
- снижения риска инфаркта миокарда;
- восстанавливается трудоспособность;
- улучшается самочувствие;
- степень допустимых физических нагрузок повышается;
- повышается продолжительность жизни, риск внезапной смерти уменьшается;
- прекращается медикаментозная терапия, кроме профилактического минимума препаратов.
После АКШ пациент ведет обычную, полноценную деятельность, за исключением, того, что нужно придерживаться диеты и здорового способа жизни во избежание рецидивов. Первые требования для исключения повтора ишемической болезни – забыть о курении и чрезмерном употреблении алкоголя.
У 70% прооперированных исчезают практически все симптомы болезни, в 85% случаев у перенесших операцию повторная закупорка сосудов не возникает, состояние трети пациентов улучшается сразу. Средний срок службы шунта – 10 лет (у молодых пациентов больше), после его истечения требуется повторная операция.
Про обширный инфаркт мозга читайте подробную информацию вот тут.
Последствия инфаркта кишечника мы опишем в следующий раз.
Создание нового участка сосуда в процессе шунтирования качественно меняет состояние больного. За счет нормализации кровотока к миокарду его жизнь после шунтирования сердца изменяется в лучшую сторону:
- Исчезают приступы стенокардии;
- Снижается риск инфаркта;
- Улучшается физическое состояние;
- Восстанавливается трудоспособность;
- Увеличивается безопасный объем физических нагрузок;
- Снижается риск внезапной смерти и увеличивается продолжительность жизни;
- Потребность в медикаментах сводится только к профилактическому минимуму.
Одним словом, после АКШ больному человеку становится доступна обычная жизнь здоровых людей. Отзывы пациентов кардиоклиник подтверждают, что шунтирование возвращает их к полноценной жизни.
По статистике у 50–70% пациентов после операции исчезают практически все нарушения, в 10–30% случаев состояние пациентов значительно улучшается. Новой закупорки сосудов не происходит у 85% прооперированных.

Конечно, любого пациента, решившегося на проведение этой операции, в первую очередь волнует вопрос, сколько живут после шунтирования сердца. Это довольно сложный вопрос, и ни один врач не возьмет на себя смелость гарантировать какой-то конкретный срок. Прогноз зависит от множества факторов: общего состояния здоровья больного, его образа жизни, возраста, наличия вредных привычек и т.п.
Раневые и мышечные боли
Для того, чтобы узнать, как избавиться от сердечного кашля, нужно его для начала доказать. На приеме терапевт лишь сможет это предположить, поэтому больному предстоит пройти ряд диагностических мероприятий.

Очень важно в процессе исследования исключить заболевания бронхолегочной системы. Для этого больному делают общий анализ крови и рентген грудной клетки.
Таблица. Заболевания дыхательной системы, сбой сердца и кашель, как яркий симптом патологий. Расшифровка полученных результатов.
| Вид исследования | Изменения в бронхолегочной системе (бронхиты, пневмония, туберкулез, рак) | Нарушение работы сердца |
| Общий анализ крови | Нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов — СОЭ (более 10-15 мм в час). | Повышение СОЭ, снижение или повышение лейкоцитов, снижение гемоглобина и количества эритроцитов, суммарные изменения эозинофилов и нейтрофилов в формуле. |
| Рентген грудной клетки | Ткань, покрывающая легкие, не имеет однородности и равномерности; наличие пятен и выраженность рисунка указывает на проблемы дыхательного аппарата. | Увеличение сердца и расширение его границ. |
Следующий список диагностических исследований:
- ультразвуковое исследование – УЗИ (изучение клапанных пороков, миопатий и прочих аномалий развития);
- электрокардиограмма (ЭКГ) в спокойном состоянии и после нагрузки (изучение сердечного ритма, продолжительности фазы сокращения систолы, положение ЭОС, изучение комплекса QRS, описание сегментов ST);
- радиоизотопнаявентрикулография (оценивание силы сокращения сердца и движения его отдельных частей);
- позитронно-эмиссионная томография – ПЭТ (выявляются нарушения кровоснабжения на определенных участках сердца).
На основании полученных данных кардиолог ставит диагноз. Теперь для пациента очень важно полностью придерживаться врачебных рекомендаций, чтобы скорее избавиться от выявленной патологии.
Дискомфорт из-за болей в послеоперационной ране и мышцах может сохраниться на некоторое время. Иногда помогают обезболивающие мази, если ими помассажировать мышцы. Мазь не следует накладывать на заживающие раны. Если чувствуете щелкающие движения грудины, известите об этом хирурга. Зуд в области заживающей раны вызывается отрастанием волос. Если врач разрешит, то увлажняющий лосьон поможет в этой ситуации.
Свяжитесь с врачом, если заметите следующие симптомы инфекции:
- температуру выше 38°С (или меньшую, но продолжающуюся более недели),
- промокание или выделение жидкости из послеоперационных ран, сохраняющееся или новое появление отечности, красноты в области послеоперационной раны.
Рекомендации
Что такое шунтирование сердца и для чего необходимо такое хирургическое вмешательство, знают не все люди, которые идут на эту операцию. Главная цель операции шунтирования сосудов сердца заключается в том, чтобы улучшить кровоснабжение миокарда и снизить риск развития инфаркта. Аортокоронарное шунтирование помогает увеличить продолжительность жизни и сделать ее более качественной.
Каждый больной хочет знать о том, сколько лет живут после операции шунтирования, и что необходимо делать, чтобы продлить срок жизни. После операции качество жизни пациента меняется в лучшую сторону:
- сокращается риск развития ишемии;
- улучшается общее состояние;
- увеличивается срок жизни;
- снижается риск смертности.
После операции коронарного шунтирования на сердце большинство людей может продолжать жить привычной жизнью в течение многих лет
Больные после операции получают возможность жить полноценной жизнью. Согласно статистике практически у всех людей коронарное шунтирование сердца помогает избавиться от повторной закупорки сосудов. Также с помощью операции удается избавиться от многих других нарушений, которые присутствовали до этого.
Дать однозначный ответ на вопрос, сколько лет живут люди после АКШ, достаточно сложно, потому что все зависит от индивидуальных показателей. Средний срок службы установленного шунта составляет около 10 лет у пациентов старшего возраста, и несколько больше у молодых пациентов. После истечения срока годности потребуется провести новую операцию с заменой старых шунтов.
Отмечено, что гораздо дольше живут те больные, которые после установления аортокоронарного шунта избавляются от такой вредной привычки, как курение. Для того чтобы усилить эффект от операции и предотвратить осложнения, пациенту понадобится приложить максимум усилий. Когда будет закончено аортокоронарное шунтирование, врач должен ознакомить пациента с общими правилами поведения в послеоперационный период.
Совет: в определенной степени ответ на вопрос, сколько лет человек проживет после операции, зависит от самого пациента. Соблюдение общих рекомендаций поможет улучшить качество жизни и предотвратить повторные патологии сердца.
Сократить реабилитационный период и продлить срок службы аортокоронарного шунта поможет соблюдение всех предписаний врача. В первую очередь больные с сердечными патологиями нуждаются в специальной реабилитационной программе и лечении в санатории. Также следует правильно питаться и соблюдать рекомендованную диету.
Необходимо ограничить количество калорийной пищи в рационе и уменьшить количество соли в блюдах
Исключение или ограничение животных жиров и углеводов поможет избежать образования атеросклеротических бляшек. Основу меню должны составлять белковые продукты, растительные жиры, злаки, овощи и фрукты.
Несмотря на установку шунта, нужно обязательно продолжать принимать лекарственные препараты в указанной врачом дозировке, чтобы снизить риск осложнений. Кроме этого, полностью исключаются вредные привычки: употребление спиртных напитков, курение.
Главной задачей пациента, перенесшего операцию на сердце, является постепенное физическое восстановление и возвращение к полноценной жизни. Подобрать оптимальный курс физических упражнений поможет специалист по ЛФК с кардиологом. Для каждого больного подбирается свой комплекс упражнений, с учетом его возраста и общего состояния.
На определенное время с момента проведения хирургического лечения нужно отказаться от интимных отношений. Обычно такая пауза составляет около 3 месяцев. Первые дни рекомендуется избегать высокой сексуальной активности и позиций, при которых происходит сильное давление на грудную клетку.
Как вы можете видеть, возможных осложнений немало, и многие из них опасны для жизни. К большому сожалению, в некоторых случаях они приводят к гибели пациентов. По статистике операционная летальность при АКШ составляет порядка 3%. Учитывая масштабность самого вмешательства, а также то, что на эту операцию отправляются люди с прогрессирующим тяжелым заболеванием сердца, можно заключить, что эти цифры не так высоки. Тем не менее, никому не хотелось бы попасть в эти 3%…

Существуют факторы, которые увеличивают вероятность развития осложнений после коронарного шунтирования – как легких, так и серьезных. Принимая решение о том, отправить пациента на АКШ или нет, кардиолог всегда учитывает наличие этих факторов. Вот они:
- Недавно перенесенная нестабильная стенокардия или инфаркт миокарда. Эти состояния указывают на то, что у пациента уже значительно повреждено сердце и его сосуды, а это предрасполагает к неблагоприятным исходам операции.
- Поражение ствола левой коронарной артерии, дисфункция левого желудочка. Левый желудочек – это «главная» сердечная камера, от работы которой в основном и зависит функция сердца. При его поражении или ухудшении кровоснабжения риски операции всегда выше.
- Выраженная хроническая сердечная недостаточность.
- Наличие у пациента атеросклероза сонных артерий и периферических сосудов (артерий почек, нижних конечностей и т.д.).
- Женский пол. Дело в том, что у женщин атеросклероз и ишемическая болезнь сердца развиваются позже, а значит, на операцию поступают пациентки старшего возраста, имеющие большее количество сопутствующих заболеваний и худшее состояние здоровья в целом.
- Наличие хронических заболеваний легких.
- Сахарный диабет.
- Хроническая почечная недостаточность.
Осложнения, проявляющиеся при АКШ:
- Заражение раны;
- Несостоятельность швов;
- Медиастинит;
- Дисфункция левого желудочка;
- Отторжение шовной нити;
- Перикардит;
- Почечная недостаточность;
- Хронические боли в области шва;
- Постперфузионный синдром.
Довольно редко случаются такие осложнения, фактором риска которых является состояние на послеоперационный момент больного.
Характерно влияющие факторы риска на дальнейшее состояние:
- Никотинизм (табакокурение);
- Ограниченная физическая активность;
- Липоматоз (болезненная полнота);
- Болезнь почек;
- Повышение холестерина;
- Диабет 1 и 2 типа.
Если рекомендации не соблюдались и возникла атеросклеротическая бляшка или новая закупорка, то вполне возможно, что вам откажут в повторном проведении операции. По всей необходимости используют стентирования новых сужений.
Коронарное шунтирование заключается в том, чтобы с помощью шунта создать дополнительный обходной путь от аорты к артерии, который позволяет миновать участок, где произошла закупорка, и восстановить кровоток к сердцу. Шунтом чаще всего становится грудная артерия. Благодаря своим уникальным особенностям, она имеет высокую сопротивляемость атеросклерозу и долговечность в качестве шунта. Однако может быть использована большая подкожная вена бедра, а также лучевая артерии.

Результат шунтирования
АКШ бывает одиночным, а также двойным, тройным и т.д. То есть если сужение произошло в нескольких коронарных сосудах, то вставляют столько шунтов, сколько необходимо. Но их количество не всегда зависит от состояния пациента. Например, при ишемической болезни выраженной степени может понадобиться только один шунт, а ИБС меньшей степени выраженности, наоборот, потребует двойное, или даже тройное, шунтирование.
Операция выполняется под общим наркозом на открытом сердце, ее длительность зависит от сложности и может продолжаться от трех до шести часов. Хирургическая бригада выполняет обычно лишь одну такую операцию в день.
Существует 3 вида аортокоронарного шунтирования:
- С подключением аппарата ИК (искусственного кровообращения). В этом случае сердце пациента останавливают.
- Без ИК на работающем сердце – данный метод уменьшает риск возникновения осложнений, сокращает длительность операции и позволяет пациенту быстрее восстановиться, но требует от хирурга большого опыта.
- Относительно новая техника – миниинвазивный доступ с применением ИК или без него. Преимущества: меньшая кровопотеря; уменьшение числа инфекционных осложнений; сокращение времени пребывания в стационаре до 5–10 дней; более скорое выздоровление.
Любая операция на сердце включает определенный риск осложнений. Но благодаря проработанным техникам проведения, современному оборудованию и широкой практике применения, АКШ имеет очень высокие показатели положительных результатов. И все-таки прогноз всегда зависит от индивидуальных особенностей заболевания и сделать его может только специалист.
Редко встречающиеся осложнения АКШ:
- Несращение (неполное сращение) грудины;
- Инсульт;
- Инфаркт миокарда ;
- Тромбоз;
- Келоидные рубцы;
- Потеря памяти;
- Почечная недостаточность;
- Хронические боли в области, где была проведена операция;
- Постперфузионный синдром.
Кроме того, если пациент не соблюдает рекомендации лечащего врача или прекращает выполнять в период восстановления прописанные ему медикаментозные мероприятия, рекомендации по питанию, нагрузкам и т.п., возможен рецидив в виде появления новых бляшек и повторная закупорка нового сосуда (рестеноз). Обычно в таких случаях отказывают в проведении еще одной операции, но могут провести стентирование новых сужений.
- Почаще ешьте фрукты и овощи. Постараетесь, чтобы они всегда были под рукой (в машине, у рабочего стола).
- Салат, помидоры, огурцы и другие овощи кушайте при каждой еде.
- Каждую неделю попробуйте добавлять один новый овощ или фрукт.
- На завтрак ешьте кашу с отрубями (например, овсяную) или сухой завтрак (мюсли, хлопья).
- Хотя бы два раза в неделю на второе кушайте морскую рыбу.
- Используйте растительное масло, предпочтительно оливковое.
- Вместо мороженного ешьте замороженный кефирный йогурт или сок.
- Для салатов используйте диетические заправки, диетический майонез.
- Вместо соли используйте чеснок, травяные или овощные пряности.
- Следите за своим весом. Если он у вас повышенный, постарайтесь его уменьшить, но не более чем на 500-700 граммов за неделю.
- Следите за своим уровнем холестерина.
- Только положительные эмоции!
Душ
Если раны заживают, нет открытых мест и промокания, можете решиться на душ через 1-2 недели после операции. Используйте простую теплую мыльную воду, чтобы очистить раны. Избегайте пузырьковой ванны, очень горячей и очень холодной воды. Когда моетесь первый раз, желательно под душ садиться на стул. Нежно касаясь (не вытирая, а промокая), осушите послеоперационные раны мягким полотенцем. В течение пары недель постарайтесь, чтобы кто-нибудь находился неподалеку, когда вы купаетесь или принимаете душ.
Общие указания для домашних занятий
Постепенно наращивайте активность с каждым днем, неделей и месяцем. Прислушивайтесь к тому, что говорит ваше тело; отдыхайте, если устали или появилась одышка, почувствовали боль в груди. Обсудите указания с врачом и учтите сделанные замечания или изменения.
- Если предписано, продолжайте носить эластичные чулки, но снимайте их на ночь.
- В течение дня планируйте периоды отдыха и хорошо высыпайтесь ночью.
- Если у вас появились проблемы со сном, это может быть вызвано невозможностью удобно устроиться на кровати. Приняв на ночь обезболивающую таблетку, вы сможете отдохнуть.
- Продолжайте тренировку рук.
- Принимайте душ, если раны заживают нормально и нет мокнущих или открытых участков на ране. Избегайте очень холодной и очень горячей воды.
Вторая неделя дома
- 2-3 раза в день пройдитесь по ровной местности. Начните с того же времени и с той же дистанции, как в последние дни в больнице. Увеличивайте дистанцию и время, даже если придется пару раз остановиться на короткий отдых. 150-300 метров вам по силам.
- Совершайте эти прогулки в самое удобное время дня (это зависит и от погоды), но всегда перед едой.
- Выберите какое-нибудь спокойное, неутомительное занятие: рисуйте, читайте, играйте в карты или решайте кроссворды. Активная умственная деятельность благотворна для вас. Попробуйте ходить по лестнице вверх и вниз, но чтобы эти походы по лестнице не были частыми.
- Поезжайте с кем-нибудь на короткое расстояние в автомашине.
- Поднимайте и носите легкие предметы (менее 5 кг) на короткое расстояние. Вес равномерно распределите на обе руки.
- Постепенно возвращайтесь к сексуальной активности.
- Займитесь легкой домашней работой: вытирайте пыль, накрывайте на стол, мойте посуду или помогайте в приготовлении пищи сидя.
- Увеличивайте ходьбу до 600-700 метров.
- Займитесь домашними делами и работой вo дворе, но избегайте напряжения и продолжительных периодов, когда приходится нагибаться или работать с поднятыми руками.
- Начинайте ходить на более длинные расстояния – до 800-900 метров.
- Сопровождайте других в коротких выездах автомашиной за покупками.
- Постепенно увеличивайте прогулки до 1 км в день.
- Поднимайте вещи до 7 кг. Обе руки нагружайте одинаково.
- Если позволит врач, начинайте сами водить машину на короткие расстояния.
- Занимайтесь ежедневными делами, такими, как подметание, недолгая работа с пылесосом, мытье машины, приготовление пищи.
В конце шестой недели грудина должна зажить. Продолжайте постоянно наращивать свою активность. Врач назначит нагрузочный тест примерно на шестой-восьмой неделе после операции. Этот тест позволит установить приспособленность к нагрузкам и будет служить основой для определения размеров увеличения активности. Если нет противопоказаний и ваш доктор согласен, вы можете:
- Продолжать увеличивать дистанцию и скорость ходьбы.
- Поднимать вещи до 10 кг. Обе руки нагружайте одинаково.
- Играть в теннис, плавать. Заниматься лужайкой, сорняками и работать лопатой в саду.
- Двигать мебель (легкие предметы), водить автомашину на более длинные расстояния.
- Вернуться на работу (на неполный рабочий день), если это не связано с тяжелым физическим трудом.
- Под конец второго месяца вы наверняка сможете делать все то, что делали перед операцией.
Если перед операцией вы работали, но еще не вернулись, самое время сделать это. Конечно, все зависит от вашего физического состояния и типа работы. Если работа сидячая, вы сможете вернуться к ней быстрее, чем к тяжелой физической. Второй нагрузочный тест может проводиться через три месяца после операции.
Что такое шунтирование сердца после инфаркта миокарда
Аортокоронарное шунтирование при инфаркте, ишемической болезни сердца – единственный надежный способ лечения финальных стадий болезни и ее острых проявлений. С помощью современных технологий такая операция продолжает жизнь пациента на десятки лет.
Это очень тяжелое и крайне нежелательное осложнение аортокоронарного шунтирования, которое, если оно возникает, обычно развивается в первые часы или дни после операции. Отчего же случается такой инфаркт? Ведь операция, напротив, улучшает кровоснабжение миокарда!
К большому сожалению, больные, идущие на АКШ, чаше всего имеют проблемы не только в одном (двух, трех и т.д.) сосудах, в которые устанавливаются шунты. Атеросклерозом всегда поражены и другие части коронарного русла.
Сразу после проведенного вмешательства, несмотря на комплексное лечение, круглосуточное мониторирование состояния человека и своевременную борьбу с «внеплановыми» симптомами, в организме больного творится хаос. Активизируются клетки, вызывающие воспалительную реакцию, формируется склонность к повышенной свертываемости крови… Все это предрасполагает к атеротромбозу (повреждение атеросклеротических бляшек и рост тромба) в тех коронарных сосудах, где этого «никак не ожидалось».
Иногда заболевание может развиться и во время операции по причине неполноценного снабжения миокарда кровью.
Последствия инфаркта миокарда для недавно оперированного сердца гораздо более тяжелы, чем для не оперированного. По этой причине пациенту стоит не только рассчитывать на талант врачей, но и самостоятельно прикладывать усилия к снижению риска инфаркта: еще до операции регулярно принимать препараты по рекомендации доктора, бросить курить, контролировать давление, двигаться согласно установленному режиму и т.д.
Показания к проведению операции аортокоронарного шунтирования
Холестерин, накапливаясь в тканях организма, откладывается в сердечных сосудах и закупоривает их. Это является причиной атеросклероза коронарных артерий, что приводит к ишемической болезни сердца.
Сердечные ткани обеспечиваются питанием и кислородом коронарными сосудами. Именно внутри их откладывается холестерин в виде бляшек, которые образовывают тромбы. С развитием болезни пропускная способность снижается, просвет внутри сосудов стает тоньше.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!

Запущенная болезнь, несвоевременное принятие необходимых лечебных мер грозят тяжелыми последствиями вплоть до инфаркта миокарда и летального исхода. Наиболее серьезные последствия причиняет инфаркт передней стенки сердца.
Если кровоток и питание мышцы сердца нарушено, к ней поступает недостаточный объем крови, возникают аномалии в ее функционировании, а при значительном сужении сосудов – отмирание клеток сердца.
При тромбозе сосудов у больного с легкой формой болезни и на начальных ее стадиях возникает боль в грудном сегменте – симптомы стенокардии. Она особенно проявляется во время физического напряжения.
Худший случай — инфаркт — отмирание скопления клеток миокарда, грозит больному смертью. Ситуацию исправит шунтирование при инфаркте.
Лечебная терапия при ишемии направлена на исключения указанных последствий.
При этом используют следующие методы:
- оно показано, когда все остальные методы неэффективные, не приносят ожидаемого результата или когда болезнь непосредственно угрожает жизни пациента;
- рано или поздно АКШ необходимо провести, так как ишемия – постоянно прогрессирующая болезнь.
Показания к осуществлению операции:
- критическое сужение левой артерии;
- тромбоз всех или части коронарных артерий;
- инфаркт миокарда.
АКШ способно полностью устранить симптомы заболевания. Это наиболее действенный, хотя и радикальный, метод лечения.
Следует знать, что боли в грудине могут способствовать множественным или только одному поражению коронарных сосудов. Возникающий дискомфорт может длиться от нескольких минут и порой затягивается до нескольких часов. Боль отдает в ногу, шею, в левую руку. При некоторых действиях: физической нагрузке, после приема пищи, стрессовые ситуации или спокойное состояние также могут иметь склонность к боли.
Пройдя полное обследование назначаются для начала медикаменты. Если они не помогают, то здесь необходима операция. Смысл шунтирования как раз-таки в проведении поврежденной артерии кровотока при помощи обходного направления – шунта.
Основные показания к проведению операции:
- При тромботической закупорки коронарной артерии проявляется инфаркт миокарда (ИМ);
- При внезапной или продолжительной закупорке коронарной артерии в миокардиальной части возникает декомпенсация (длительность этого процесса составляет от 3 до 6 часов максимум);
- Если объем ИМ является критической характеристикой функции левого желудочка (ЛЖ);
Главные противопоказания к проведению операции на АКШ являются:
- При тотальных изменениях коронарных артериях;
- Хроническое нарушение работы сердца;
- Снижение фракции выброса крови левым желудочком до тридцати процентов и ниже.
Остальные случаи, при которых проведение шунтирования является недопустимыми:
- При онкологическом заболевании;
- При хронических обструктивных заболеваниях легких;
- При почечной недостаточности.
Как делают
Шунтирование сердца действенное в подавляющем большинстве случаев: при неправильной работе одного или всех сосудов.
Вкратце, что такое шунтирование сердца после инфаркта: подшивание сосудов, взятых из тела пациента, исполняющих роль новых путей питания тканей сердца, параллельно артериям с нарушенной функциональностью. Новые каналы питания сердечных тканей называются «шунтами».
Принцип операции в том, чтобы направить кровоток по новым путям-сосудам, которые обходят заблокированные сегменты или участки стеноза. Это достигается путем пришивания одного конца вены к аортному, а другого – к артериальному отверстию.
Шунты создаются из сегментов функциональных сосудов тела больного. Обычно они берутся из конечностей, так как там находятся вены и артерии со значительной длиной. Также используется артерия, расположенная в груди. Ее особенность в том, что она уже имеет соединение с аортой, хирургу нужно лишь подсоединить ее конец к сердечной артерии.
Задачи АКШ: возобновление нормального кровотока, налаживание здорового питания миокарда.
В зависимости от сложности патологии, от того, во скольких сосудах пациента образовались закупорки, различают операции нескольких видов.
Каждый пораженный сосуд дублируется своим отдельным шунтом. Состояние организма не является определяющим количества вживляемых шунтов: при выраженных формах ИБС можно сделать одиночное шунтирование, а для невыраженной степени болезни иногда требуется тройная манипуляция.
Разновидности АКШ, в зависимости от работы сердца в его процессе:
- низкая вероятность осложнений;
- восстановительный период короче.
- осуществляется как с работающим, так и с остановленным сердцем;
- минимизирует кровопотери;
- уменьшает возможность осложнений;
- срок нахождения больного в стационарных условиях сокращается к 5–10 дням.
Подготовка
Перед операцией проводят полное исследование организма пациента:
- Все стандартные анализы, исследования (полное исследование крови, мочи и пр.), а также дополнительные, назначенные врачом.
- Полное обследование сердечной (УЗИ, ЭКГ), кровеносной системы.
- Подробная оценка состояния больного.
- Ангиография (коронография). Ее задача — определить, какие именно сосуды закупорены, размеры бляшек. Процедура проводится с помощью рентгенаппарата, в артерии вводится контрастное вещество, видимое при рентгене.

Часть исследований делается амбулаторно, часть – стационарно. Больной поступает в стационарные условия за 7 дней до процедуры, там осуществляются основные подготовительные действия к ней. Пациента обучают специальным дыхательным методикам, их нужно применить в послеоперационный период.
Проведение операции планируется заранее, и пациент подписывает документы на оперативное соглашение:
- При поступлении в больницу к назначенному дню операции шунтирования, больному не рекомендуется принимать примерно за неделю лекарственные препараты, способствующие снижению свертываемости крови (аспирин, кардиомагнил, ибупрофен, плавикс, клопилет).
- На этот период врачи рекомендуют принимать антикоагулянты: низкомолекулярный гепарин (клексан 0,4). Перед проведением операции пациенту назначается пройти фиброгастроскопию, на наличие кровоточащих эрозии или язв желудка, чтобы на случай чего предупредить послеоперационной гемморагии.
- Выполняется допплерография сосудов мозга, ультразвуковое исследование вен нижних конечностей, и органов брюшной полости. За день до операции пациенту нельзя принимать пищу после полуночи. Также проходит исследование электрографии, осматривают врачи кардиолог и кардиохирург.
- До операции больному нужно очистить кишечник, принять теплый душ, выбрить волосы в той зоне, где будут оперировать принять по назначению врача лекарственный препарат. После полуночи разрешается пить только воду, но в день операции категорически запрещается прием пищи.
Наступает время операции, больного переводят на операцио нный стол. Пациенту проводят операцию под наркозом, так что он не чувствует боли. Подсоединяют аппараты, отслеживающие работу всех органов. Операцию могут проводить как при искусственном кровообращении с временной остановкой сердца, так и без нее.
После проведения шунтирования накладывают швы на кожный покров. Позже больного переводят в реанимацию, чтобы пациент пришел в нормальное состояние и ухаживают за больным около 2-3 дней после операции. Когда состояние у пациента нормализуется, то переводят в хирургическое отделение для дальнейшего проведения курса лечения.
Секс после операции
Часто пациенты интересуются, как операция повлияет на половые отношения, и успокаиваются, узнав, что большинство людей постепенно возвращается к прежней сексуальной активности. Рекомендуется начать с малого – объятий, поцелуев, прикосновений. К полноценной сексуальной жизни переходите только тогда, когда перестанете опасаться физических неудобств.
Половой акт возможен через 2-3 недели после операции, когда вы в состоянии пройти пешком 300 метров со средней скоростью или подняться по лестнице на один этаж без боли в груди, одышки или слабости. Частота сердечных сокращений и расход энергии при этих занятиях сравнимы с затратой энергии во время полового акта.
- Быть чересчур усталым или взволнованным;
- Заниматься сексом, выпив более 50-100 граммов крепкого алкогольного напитка;
- Перегружаться едой в течение последних 2 часов перед актом;
- Остановитесь, если появится боль в груди. Небольшая одышка является нормальной во время полового акта.
Лекарства для предупреждения образования тромбов (сгустков крови)
Многие больные после операции нуждаются в лекарственном лечении. Принимайте лекарства только по назначению врача и никогда не прекращайте их прием, не посоветовавшись с врачом. Если вы забыли принять таблетку сегодня, не принимайте завтра сразу две. Стоит завести расписание приема лекарств и отмечать в нем каждый прием.
Следует знать о каждом из назначенных лекарств следующее: название препарата, цель воздействия, дозу, когда и как принимать, возможные побочные эффекты.Держите каждое лекарство в его упаковке и в месте, где его не смогут достать дети. Не делитесь лекарствами с другими людьми, потому что им они могут принести вред.
Далее предлагается характеристика лекарственных препаратов, чаще всего назначаемых людям с болезнями сердца.
Антиагреганты

Антиагреганты (тиклопидин, клопидогрел) воздействуют на одну из составных частиц крови – тромбоциты, уменьшая их способность прикрепляться к пораженному участку артерии. Они также препятствуют закупорке коронарных артерий. Побочные эффекты – головная боль и головокружение.
Аспирин также воздействует на тромбоциты, его можно применять для предупреждения инсульта, инфаркта или после операции на сердце.
Предупреждение: если у вас были кровоточащие язвы или вы принимаете варфарин, не принимайте аспирин без разрешения врача.
Статины, фибраты.
Это таблетки, понижающие уровень “плохого” холестерина, могут уменьшить количество триглицеридов и повысить содержание “хорошего” холестерина. Принимать следует за ужином.

