Оглавление
Механизм развития остеохондроза
В молодом возрасте при любой нагрузке на позвоночник она компенсируется межпозвонковым диском. Он в данном случае работает как амортизатор. Со временем по разным причинам диски изнашиваются: кровоснабжение их постепенно ухудшается за счет уменьшения количества сосудов, при этом диск постепенно ссыхается.
На его поверхности появляются трещинки, они ширятся и углубляются, и защитное фиброзное кольцо диска разрывается. Пульпа диска при этом выпячивается, и развивается межпозвонковая грыжа. Компенсаторно начинают срастаться соседние позвонки. Они срастаются с дисками, ограничивая подвижность позвоночного столба. Формируется спондилез, который является следующим этапом остеохондроза.
Таким способом организм пытается уменьшить болевой синдром и замедлить процесс дегенерации. Диски при этих процессах начинают истончаться (протрузии дисков). Кроме того, даже малые нагрузки уже вызывают в позвоночнике боли, снижается выносливость. Эпизодические вначале, они впоследствии становятся постоянными. Причем боли появляются не только в сердце, но остеохондроз и тахикардия оказываются взаимосвязанными обязательно.
Симптомы остеохондроза определяются поражением определенного отдела позвоночника: шейный, грудной, поясничный. При шейном остеохондрозе часто возникают головные мигренозные боли, особенно в затылке, боли в шее и воротниковой зоне. При движениях головы появляются головокружения, предобморочные состояния вплоть до потери сознания.
При поражениях в грудном отделе характерны, как правило, межреберные невралгии. Это резкие интенсивные боли, которые усиливаются при смехе, кашле, вдохе. О наличии именно позвоночной патологии будут говорить удушье, сердцебиение, повышение потливости, усиленный твердый пульс и артериальная гипертензия.
Поясничный остеохондроз также может быть причиной тахикардий, но механизм здесь несколько другой: при раздражении нервных окончаний в процесс вовлекается кора надпочечников, которая при этом начинает выделять из-за этого повышенное количество вещества, провоцирующего спазм сосудов (катехоламины). Из-за них появляются перепады АД и учащение пульса.
Влияет ли остеохондроз на появление болей в сердце и почему? Однозначный ответ — да. Главной причиной становится сдавление вертебральной или позвоночной артерии, которая проходит вдоль всего позвоночника и кардиального нерва. Вертебральная артерия снабжает кровью 25% мозговых клеток. Сдавление ее может произойти спастически сокращенными мышцами, остеофитами на телах позвонков в результате спондилеза. При этом повышается АД, и последующая перекачка крови из предсердий в желудочки происходит с повышенным усилием и нарушениями ритма.
Кроме того, развивается ишемия мозга, т.е. гипоксия, вызывающая спазм сосудов и мышц. Из-за этого нарушается центральная иннервация внутренних органов, в том числе и сердца. Таким образом, возникает нарушение сердечной деятельности с перебоями ритма. При этом чаще возникает тахикардия.
Околопозвоночные ткани воспаляются, переднекорешковые нервные окончания спинного мозга раздражаются. И если эти окончания иннервируют сердце, они могут вызывать аритмию. Все очень четко взаимосвязано. Количество импульсов от окончаний при воспалительных реакциях увеличивается и появляется зона патологических импульсов в дополнение к нормально работающему синусовому узлу. При этом сердцебиение при остеохондрозе с его частотой, ритмом и определенной последовательностью сокращений нарушается.
Аритмии чаще возникают при нарушенной осанке:
- сколиозы;
- сутулость в результате гиподинамий;
- длительные однообразные нагрузки;
- сидение в неудобной позе.
При появлении таких перебоев лечат не сердце, а позвоночник. Аритмии при остеохондрозах отличаются некоторыми проявлениями.
Основной симптом — кардиалгии и учащение сердцебиения, но все это часто нерезко выражено. К тому же налицо:
- напряжение и несильная боль между лопатками;
- ощущение удушья на вдохе;
- потливость и общая слабость;
- бледность лица, цианоз губ;
- ощущение внутреннего дискомфорта;
- приступы жара или разливающегося тепла с приступами сверлящей боли в грудине;
- временами приступообразное полуобморочное состояние с мельканием мушек перед глазами, головокружения;
- чувство замирания и усиления толчка в груди;
- онемение, слабость левой руки и особенно пальцев (мизинца).
Всегда отмечается усиление симптоматики в ночные часы, когда больной находится в постели, при движениях головы или рук (интересно то, что при ходьбе аритмий не бывает). Это состояние длительное, по несколько часов. Кардиопрепараты эффекта не дают и тахикардию не снимают. Иногда боли могут появляться в грудном верхнем наружном квадранте слева, который иннервируется корешками 5–7 позвонков шейного отдела, также затрагивается левая часть лица, рука и шея. Такие боли длительные, они держатся неделю, проведение ЭКГ изменений не отмечает.
Доказательством вертеброгенного происхождения сердечной боли в таких случаях, т.е. от остеохондроза, служит такой эксперимент: при боли в сердце вводится в качестве обезболивающего новокаин в зону 6, 7 шейного и 1 грудного позвонков. При этом боли прекращались. А при введении нового раздражающего вещества, даже в виде дистиллированной воды в те же точки, боли усиливались.
Также отличительной особенностью вертеброгенных кардиалгий является положительность симптома Нери: наклон подбородка к груди боли в сердце усиливает. Это показатель имеющейся межпозвонковой грыжи.
При пальпации позвонков отмечается усиление сердечных болей. При вертеброгенных кардиалгиях не бывает страха смерти и тревоги. Боли эти не угрожают жизни, часто они возникают во сне. Выраженность экстрасистолий при остеохондрозе может быть 3 степеней:
- слабая — несколько десятков лишних сокращений за сутки;
- средняя — несколько сотен;
- высокая степень — до 1000 и больше.
При ИБС боли более интенсивны и не такие длительные, они всегда связаны с физическим напряжением, но не зависят от нагрузки на позвоночник. Но остеохондроз и аритмия сердца имеют и обратную связь: гипертрофированные отделы сердца могут иметь нарушения ритма и по другим причинам. При этом происходит нарушение обменных процессов в средней части позвоночника ввиду нарушений общего кровообращения. Тогда симптомы остеохондроза усугубляются.
Общий массаж спины неприемлем, поскольку он способствует только расслаблению поверхностных мышц. До глубоких мышц спины он просто не доходит, а именно их требуется расслабить, они окружают позвонки и диски.
Для согревания применяют мази со змеиным и пчелиным ядом, перцовые и скипидарные — Живокост, Капсикам, Апизартрон, Никофлекс, Финалгон и др. Эти мази снимают спазм глубоких мышц и восстанавливают питание тканей.
Симптомы боли хорошо снимаются анальгетиками, но причину заболевания они не устраняют.
Как правильно заниматься бегом и ходьбой
Ходьба универсальный способ добавить активности в повседневную жизнь, прогулки на чистом воздухе в размеренном темпе снабжают мозг кислородом, придают тонус мышцам, вырабатывают стойкость организма к нагрузкам.
Существует два этапа гимнастики:
- Первый этап – для начала прогулка должна проходить в умеренном темпе, в котором человек привык ходить. Ходить рекомендуется в день 2 раза. Начальная длительность составляет 15 минут, ходьба должна быть непрерывной. Со временем длительность прогулки увеличивается до 1 часа в день (30 минут утром, 30 минут вечером). Чтобы измерить пульс, необходимо произвести подсчет во время ходьбы за 10 секунд и умножить на 6.
- Второй этап – это оздоровительная ходьба, во время которой человек поэтапно меняет скорость ходьбы с умеренной на ускоренный. Первая часть ЛФК проходит в умеренном темпе в течение часа, после чего 15 минут происходит ускорение шага. С течением времени можно изменить стратегию: 15 минут идти спокойно, затем ускорять свой темп на 10 минут, следующие 15 минут снова умеренно и так далее. Через месяц таких тренировок больной проходит от 5 до 7 км. При ускорении пульса – 130 ударов в минуту; при ходьбе в умеренном темпе пульс держится в диапазоне 110 ударов в минуту.
Упражнение повторять в течение недели всего 5 раз. Оно поможет зафиксировать сердечно-сосудистую систему, а также мышцы, суставы и кости. Называется это упражнение – скандинавская ходьба.
Гимнастика должна присутствовать также и в качестве профилактики заболевания, при таких упражнениях ритм сердца начинает увеличиваться.
Чтобы достичь хороших результатов по норме сердечного ритма, необходимо регулярно ходить, увеличивая дистанцию через равные промежутки времени. Отличным занятием послужит ускоренная ходьба, при этом увеличивать темп требуется постепенно. Существует три разных уровня нагрузки во время ходьбы:
- спокойный темп – не больше 90 в минуту;
- средний темп подразумевает около 120 шагов;
- быстрый темп – до 140 шагов в минуту.
Расстояние для медленного темпа не должно превышать 2 км. Каждую неделю можно прибавлять по 500 метров, но не больше 7 км. Если тренировки будут постоянные, то работоспособность значительно повысится.
По истечении 2 месяцев занятия можно осложнить и ускориться до 5 км/ч. Постепенно врачи рекомендуют перейти на бег, который можно чередовать с ходьбой.
Один из методов лечения аритмии сердца — это гимнастика по Стрельниковой. С помощью упражнений можно восстановить кровообращение, предупредить гипоксию, восстановить сердечные ритмы.
Упражнения необходимо выполнять каждый день перед завтраком и перед сном не больше 25 минут. Выполнять нужно дыхательные упражнения, с каждым днем увеличивая количество вдохов. Гимнастика включает в себя следующие упражнения:
- В прямостоячем положении сделать несколько коротких, но стремительных вдохов и выдохов, постепенно начиная шагать на месте (шаг-вдох). Это разминочное упражнение.
- В положении стоя, руки опущены, при резком шумном вдохе ладони сжимаются в кулаки, когда воздух выдыхается, кисти разжимаются. Делать упражнение нужно по 6 раз с отдыхом в 25 секунд.
- В стоячем положении при сжатых в кулачки руках, которые находятся на поясе, делая вдох резко, опустить руки, максимально разжав ладони. Выдыхая, принять исходную позу. Повторение — 12 раз с перерывом в 5-7 секунд.
- Ноги расставить на ширину плеч, руки опустить вдоль тела. Вдыхая, наклониться, выставив руки вперед. На выдохе встать прямо, опустив руки вниз, воспроизвести упражнениераз с перерывом.
Один из самых эффективных методов для лечения аритмии сердца — щадящие физические упражнения. Если их выполнять правильно и регулярно, то нормализуется процесс перекачивания крови и восстанавливается сердечный ритм. Ключевые слова в данном контексте — «регулярно» и «правильно». Следует помнить, что чрезмерные занятия и большие нагрузки могут, наоборот, усугубить ситуацию.
- плавание;
- ходьба на месте;
- езда на велосипеде;
- пешие каждодневные прогулки;
- медленный бег.
Для людей с больным сердцем темп ходьбы в первые 2 недели составляет до 100 шагов в минуту, постепенно можно увеличивать темп и выполнять до 150 шагов. После 2-3 месяцев ходьбы можно приступать к бегу. Первоначально для бега предусмотрены медленный темп и небольшое расстояние (до 300 м), увеличивать метраж можно спустя неделю на 100 м.
- до 35 лет:ударов в минуту;
- 35-45 лет:ударов/мин.;
- 45-55 лет:;
- 55-65 лет:;
- 65-75 лет и старше:.
Ни в коем случае нельзя соревноваться с самим собой, ставя определенные цели и добиваясь рекордов. Физические упражнения для сердца при аритмии — это способ лечения, а не профессиональные занятия спортом.
Выполнять гимнастику при аритмии сердца можно только после совета с лечащим врачом, она предусматривает упражнения с увеличенной физической нагрузкой.
В исходном положении лежа выполнять тыльные и подошвенные шевеления стопами. Дышать при этом можно произвольно. Делать упражнение не больше 9 раз в 4 подхода с перерывом в 1 минуту.
Всем известное упражнение «мельница» нужно делать в течение минуты, выполнить 5 подходов с перерывом в 3-4 минуты.
В положении лежа приподнимать верхнюю часть туловища до угла 90°. Первоначально достаточно будет сделать 5-7 раз. По истечении одного месяца нагрузку можно увеличить в 2-3 раза.
В гимнастику при аритмии можно включить ходьбу на месте, увеличивая нагрузку высоким подниманием ног, согнутых в коленях. Ходить, таким образом, нужно 5-6 минут, не более. После перерыва вминут упражнения повторить.
В положении стоя выполнять наклоны в разные стороны (вперед-назад, вправо-влево). Выполнять так: на вдохе — наклон, на выдохе — исходное ровное положение тела. Разнообразить можно круговыми вращениями туловища. Выполняется в течение 9 минут. Повторить после отдыха 4-6 раз.
В медицине существует отдельная область, направленная на лечение сердечно-сосудистых заболеваний с помощью гимнастики и упражнений. Называется она лечебно-физкультурным комплексом (ЛФК). Назначается курс лечения сердца в зависимости от особенностей организма человека, стадии аритмии, возраста.

Уже многие люди убедились в том, что упражнения йоги очень эффективны именно при аритмии сердца. Упражнения в основном комбинированные и включают в себя не только лишь сами физические нагрузки, но и правильное, глубокое дыхание. Они помогают восстановить сердечные ритмы, избавиться от аритмии. Гимнастику нужно выполнять только в хорошо проветренном помещении.
Всегда делается перед едой (лучше утром натощак и вечером перед приемом пищи за 2-3 часа). После занятий пить много жидкости и есть не рекомендуется хотя бы в течение 60 минут. Обязательное условие таково: во время выполнения дыхательной гимнастики нельзя держать в напряжении мышцы тела. Все они должны быть в расслабленном состоянии. Вдохи и выдохи должны быть исключительно медленными и спокойными. Проделывать резких движений и шумных вдохов нельзя.
- Находясь в исходном положении «поза Лотоса», необходимо кисти рук тыльными сторонами разместить на пятках. Сделать вдох, он должен быть непринужденным и спокойным. Дышать нужно через нос. Вдыхая, подтянуть живот и прогнуться вперед таким образом, чтобы лоб коснулся пола или ковра. Мышцы расслаблены. Медленно и ровно выдыхая, возвратиться. В случае если не получается достать лбом до пола, не нужно расстраиваться, со временем все получится. Производить упражнение в первый месяц нужно 1 раз в день, во второй месяц — 2 раза в день.
- В лежачей позиции (желательно, чтоб голова находилась в восточном направлении) поднимать поочередно ноги (правая — вдох, левая — выдох). Сгибать ноги не нужно, они должны быть ровными. Делать упражнение 5-7 минут два раза в день.
- Исходная поза — лечь. Синхронно (с глубоким вдохом) нужно поднять руки вверх и назад. При выдохе, возвращая руки в исходную позицию, поднять сое тело и дотронуться руками до ног. Делается эта гимнастическая тренировка 1 раз в день.
- В лежачей позиции руки прижать к телу, чтобы локти не дотрагивались до пола. Далее нужно поднять голову и ноги на высоту 20 см. Туловище будет напоминать лодку. Задержаться в таком положении на 2-3 секунды при вдохе. Выдыхая, сделать возврат в исходную позицию.
- Лежа на полу, раздвинуть и подогнуть ноги, сделать ухват руками за лодыжки. После глубокого вдоха задержать воздух, на выдохе — возврат в первоначальную позицию. Делать можно 7-8 раз, два раза в неделю.
Последнее упражнение заключающее, и направлено оно на полное расслабление тела. Нужно принять положение «звезды». В течение 2 секунд напрягать все мышцы тела, затем расслабиться. Сделать так в течение 4 минут.
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Показания и противопоказания к прижиганию сердца
Как проявляется неполная блокада правой ножки пучка Гиса?

Симптомы и лечение хронической сердечной недостаточности
Возможные последствия аритмии сердца
Я для поддержания сердечной мышцы пью кардиоактив. Врач реко.
Спасибо за интересную статью. У моей мамы тоже начались проб.
У моего ребенка врожденная портальная гипертензия (в год с л.
Благодарю за подробную информацию.
Польза и вред физических упражнений при аритмии
При нарушении сердечного ритма категорически запрещены тяжелые нагрузки: изометрические упражнения и отягощенные тренировки.
Настоятельно требуется воздержаться от применения тяжелых предметов и тренажёров с большой нагрузкой. Брюшной пресс не исключение. В лечебную физкультуру должна входить аэробика, так как она предусматривает простые движения без задержки дыхания, которые повторяются множество раз.
К таким занятиям относится ходьба, различные гимнастические упражнения, выполняющиеся сидя, стоя и при ходьбе. В течение этих занятий требуется включить в работу самые важные мышцы рук, ног и спины.
Упражнения, которые необходимо выполнять при аритмии:
- ходьба на месте 3 минуты в умеренном темпе (при этом необходимо махать руками, как во время настоящей ходьбы);
- в положении стоя поднять руки, вдохнуть; опустить руки и выдохнуть (это упражнение повторять от 5 до 10 раз);
- поднятые вверх руки развести на ширине плеч, поворачивать торс вправо и влево по очереди (при повороте вправо сделать вдох, влево- выдох, упражнение повторять 15 раз);
- руки должны быть опущены, наклонять туловище в разные стороны (при наклоне в левую сторону правая рука также опускается по бедру, при наклоне в правую сторону, левая рука также опускается по бедру);
- руки должны находиться в положении на поясе, упражнения начинать круговыми вращениями таза, в каждую сторону по 15 раз;
- круговые вращения руками (вперед, так и назад вращать по 15 раз);
- ходить на одном месте, высоко поднимая колени (проделывать упражнение в течение 3 минут);
- спокойная ходьба с умеренным дыханием в течение 5 минут.
Все упражнения при аритмии следует выполнять либо утром (до приема пищи), либо после обеда через несколько часов после приема пищи (с 4 до 6). На первом этапе время, отведенное физическим занятиям не должно превышать 15 минут, после чего постепенно его увеличивать до 30 минут.
Гимнастика по Бутейко при аритмии довольно эффективная и известная. Ее практикуют не только в Российской Федерации, но и в Канаде, Франции, Австрии, США, Германии, Болгарии и Великобритании.
Этот метод основан на правильном дыхании. Раньше такой вид гимнастики был направлен на лечение бронхиальной астмы. Проведя всесторонние эксперименты, создатель этих упражнений понял, что лечению подвластны и другие заболевания. Принцип методики – полноценно расслабить диафрагмы.
Люди, которые имеют следующие патологии, не должны выполнять упражнения по этой методике:
- умственные отклонения;
- сильные кровотечения;
- инфекционные заболевания;
- хронический тонзиллит.
Врачи-кардиологи регулярно наблюдали за пациентами и подвели некоторые итоги. Выявилось, что простые физические упражнения, не приносящие больному усталость, положительно влияют на выздоровление, но при этом необходимы и лекарственные препараты. ЛФК являются дополнительными плюсами в лечении аритмии сердца. С помощью упражнений самочувствие человека улучшается, а также меньше вероятности перенести инфаркт в будущем.

Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
- Лечение аритмии сердца дыхательной гимнастикой
- Физические упражнения при аритмии сердца
- Зарядка как способ лечения аритмии физическими упражнениями
- Гимнастические упражнения при аритмии сердца
- Как помочь сердцу, выполняя йогу?
Лечение аритмии физическими упражнениями — это способ не только избавиться от заболевания сердца, но и предотвратить его.
Но лечить гимнастикой аритмию можно только людям, у которых нет приобретенных и врожденных патологических дефектов в сердце. Помимо этого, с помощью лечебных упражнений можно предупредить инфаркт миокарда, стенокардию, тахикардию.
Особое внимание следует уделить зарядке при аритмии сердца. Она должна быть регулярной, желательно проводить ее утром и вечером. Зарядка поможет не только восстановить сердечные ритмы, но и укрепить сосуды сердца.
Ноги поставить на ширину плеч, руки — вдоль. Во время вдоха подняться на носочки, синхронно поднимая руки. Выдыхая, нужно вернуться в исходную позу. Повторитьраз. Делать каждый день по шесть подходов с интервалом в 5-7 секунд.
Вдыхая, поднять правую руку вперед, на выдохе — левую, правую — опустить. Повторить 8 раз. Аналогичное упражнение можно делать, поднимая поочередно руки в сторону.
В исходном стоячем положении, руки должны быть ровно подняты на уровне плеч. На вдохе согнуть руки, на выдохе — выпрямить. Делать упражнениераз с перерывом в 5 секунд.

Руки на поясе, ноги на ширине плеч. Выполнять повороты туловища: на выдохе — в одну сторону, на вдохе — в другую. Делать 9-12 раз. Таким же образом можно выполнять повороты, разводя руки в стороны.
В положении стоя, на выдохе выполнять наклон вперед, на выдохе — выпрямиться.
Приседания при сердечно-сосудистых заболеваниях не должны быть слишком утомительными, при первых признаках усталости их лучше перестать делать. При аритмии нельзя приседать отдельно на правой или левой ноге. Это большая нагрузка, особенно при тяжелых формах болезни. Необходимо ограничиться стандартными приседаниями по 8-11 раз с перерывом в минуту. Заканчивать зарядку нужно медленной ходьбой на месте в течение 2-3 минут.
Все физические упражнения при аритмии сердца не должны вызывать одышку или чувство дискомфорта. После трех месяцев регулярной зарядки можно добавить упражнения с 1-килограммовыми гантелями.
Через полгода занятий необходимо постепенно приступать к закаливанию, т. е. обливанию водой.
Начинать лучше в теплое время года. Вода не должна быть ледяной, температуру ее необходимо понижать постепенно, чтобы не вызвать стресс у организма и не приобрести еще большие проблемы с сердцем.
Физические нагрузки в умеренных дозах полезны всем людям. Наличие у больного сердечно-сосудистой патологии, в том числе и аритмии сердца, не является абсолютным противопоказанием к занятиям спортом.
ЛФК поможет большинству пациентов стабилизировать свое состояние, повысить жизненный тонус, минимизировать последствия аритмии для организма. Однако любые физические упражнения можно себе позволить только после прохождения полного обследования у кардиолога и врача функциональной диагностики.

Частота и энергоемкость физических упражнений при наличии у больного нарушения сердечного ритма полностью зависят от его состояния и стадии развития самого заболевания. Но, если позволяет здоровье, легким физическим нагрузкам можно посвятить значительную часть времени.
В том случае, когда врачи не стали полностью запрещать больному любую физическую активность, свой день следует начинать с утренней гимнастики. В основном все упражнения выполняются лежа, давая возможность организму плавно войти в новый день.
Начинать следует с махов руками, при этом не форсируя физическую нагрузку и ограничивая амплитуду движения. После нескольких минут подобных упражнений можно перейти к нагрузкам на нижние конечности и разминочные упражнения для шеи.
Учитывая, что подобный утренний комплекс обычно рекомендуют достаточно тяжелым пациентам, то каждое упражнение, его интенсивность и время выполнения необходимо обговорить с врачом ЛФК. Общими правилами при такой гимнастике являются продолжительность занятий, которая не должна превышатьминут, и постоянный контроль деятельности сердца.
По окончанию первого цикла физических нагрузок и при отсутствии неприятных симптомов изменениях сердечного ритма, можно пересесть на стул и продолжить гимнастические упражнения. В положении сидя основное внимание обычно уделяют нагрузке на плечевой пояс, поясницу и группу мышц верхних конечностей. Данные упражнения обычно проводят послеминут отдыха, длятся они не более 15 минут.
Комплекс упражнений на стуле
Завершить домашний утренний комплекс лечебной физкультуры можно медленной ходьбой по комнате. Это позволит восстановить дыхание, улучшить движение крови в сосудах, что позволит улучшить снабжение тканей кислородом, снизить нагрузку на сердечную мышцу.
Последнее время некоторые специалисты в области ЛФК усиленно рекомендуют пациентам с сердечной патологией, в том числе и различными видами аритмий, заменить привычные пешие прогулки скандинавской ходьбой.
Работа руками при скандинавской ходьбе
Считается, что такой вид физических упражнений дает возможность активизировать не только мышцы нижних конечностей и ягодиц, но включает в процесс руки, плечевой пояс, мышцы брюшного пресса.
Однако для того чтобы получить максимальный эффект от этого упражнения, необходимо освоить несколько простых приемов движения:
- В первую очередь важна работа ног. Ступня при движении сначала ставится на пятку, затем постепенно вся тяжесть тела переносится на носок. Процесс должен быть плавным, следует избегать рывков и скачков. Подобные действия позволят пациентам избежать излишней нагрузки на позвоночник и коленные суставы.
- Основным отличием скандинавской ходьбы от обычных пеших прогулок является наличие в руках лыжных палок, на которые при движении пациент регулярно переносит тяжесть своего тела. При помощи данного инвентаря следует сильно отталкиваться от дороги, имитируя бег на лыжах по глубокому снегу. Это позволит равномерно распределить нагрузку на% мышечного аппарата тела больного.
- Подобные тренировки должны обязательно проходить под контролем специалистов по ЛФК и желательно спортивного тренера. Такая нагрузка может принести пользу больному с нарушением ритма, если он правильно подобрал себе спортивный инвентарь, тщательно соблюдает рекомендации по допустимым физическим нагрузкам, использует пульсоксиметр для контроля над состоянием ритма сердца.
Тахикардия при гипертонии
Сердечные сокращения возникают при колебании стенок сосудов и непосредственно связаны с сердечными циклами. Очень часто при повышенном давлении больные жалуются на учащённое сердцебиение. При этом гипертония – причина, тахикардия – следствие. Такие состояния требуют внимания врача.
Причины
Ускоренный пульс рассматривают и как физиологическую реакцию организма. Например, при быстрой ходьбе, выполнении физических упражнений, после эмоционального напряжения ЧСС возрастает. Необходимости в лечении нет никакой, потому что проходит совсем небольшой отрезок времени, и состояние человека приходит в норму.
- При поражении сердечной мышцы. К этой группе относят изменения воспалительного, дистрофического, склеротичного характера. Вследствие миокардита, эндокардита, кардиосклероза происходит раздражение рефлексогенных зон. Информация посредством интерорецепторов передается в центральную нервную систему. В ответ на это происходит включение компенсаторных механизмов.
- Анемии. В крови снижается уровень гемоглобина. Часто происходит сочетанное уменьшение количества эритроцитов и гемоглобина. Учащённое сердцебиение рассматривают как компенсаторный механизм. Чтобы восполнить дефицит оксигенации, сердце сокращается чаще.
- Инфекционные заболевания, как правило, сопровождаются повышенной температурой. ЧСС возрастает до 10 единиц при подъёме температуры на каждый градус свыше 37 °С.
- Вегето-сосудистая дистония. Главенствование симпатической нервной системы над парасимпатической ведёт к повышению давления и учащённому сердцебиению.
Чтобы выбрать рациональный план лечения, врач должен исключить наличие у пациента заболеваний, перечисленных выше.

Также тахикардия у гипертоников может возникать при:
- Болезнях щитовидной железы, которые сопровождаются гиперпродукцией гормонов. Обменные процессы ускорены. ЧСС достигает высоких цифр.
- Почечной недостаточности.
- Органическом поражении надпочечников. Феохромоцитома увеличивает выработку адреналина, который, в свою очередь, повышает как давление, так и ЧСС.
- Развитии пароксизмов.
- Передозировке сердечными гликозидами.
Если гипертония и тахикардия имеют вторичный характер, то есть развиваются на фоне другого заболевания, изолированный приём препаратов, снижающих давление и ЧСС, не даст нужного эффекта. Только устранение этиологических факторов, вызвавших недуг, сможет нормализировать показатели гемодинамики.
Измерение ЧСС
Для измерения пульса используют несколько методов. Чаще прибегают к пальпаторному. Хотя не стоит забывать о существовании специального аппарата – сфигмографа, результаты которого отображаются в графическом виде и характеризуют основные свойства пульса. Также выслушать сердцебиение можно при измерении давления с помощью тонометра.
Рассмотрим, в чём заключается суть пальпаторного метода.
- ЧСС выслушивают при нажатии пальцами на кожу в месте прохождения крупных сосудов. Часто измерение проводят в месте лучевой артерии, но можно исследовать сонную, височную, подмышечную, плечевую, бедренную артерии.
- Измеряя ЧСС, врач ставит 2-3 пальца в области запястья (там, где проходит лучевая артерия). Выслушивает количество ударов на протяжении 1 минуты. Измерять 15 секунд и полученные данные умножать на 4 не рекомендуют, так как это может исказить результаты. А в случае аритмии приведёт к заведомо ложным показателям.
- Также врачи обращают особое внимание и на силу давления пальцев на сосуд. Чрезмерно пережимать не стоит, пропадёт пульсация. Исследование нужно будет повторить.
Лечение
Если в ходе диагностики выявлено фоновое заболевание, а повышенные показатели артериального давления и ЧСС носят вторичный (симптоматический) характер, врачи назначают следующие препараты.
- Тиреостатические средства при увеличенном содержании в крови тироксина, трийодтиронина.
- При вегето-сосудистой дистонии, когда нарушено нейроциркуляторное равновесие, применяют успокоительные лекарства.
- При повышенной продукции адреналина и норадреналина назначают бета-адреноблокаторы. Это ведёт к снижению частоты сердечных сокращений, соответственно увеличиваются периоды, когда сердце отдыхает. Применяют данные препараты и при высоком давлении.
- При пароксизмальной тахикардии на первый план выходят противоаритмические средства.
Рассмотрим основные препараты, которые используют для нормализации ЧСС и артериального давления.
- Энап – используют для приведения в норму показателей давления. Чтобы поддерживать гемодинамику на нужном уровне, важно сочетать данное средство с мочегонными препаратами.
- Коринфар – обладает гипотензивным эффектом за счёт блокирования кальциевых каналов. Снижение потребности миокарда в кислороде автоматически понижает частоту сердечных сокращений.
- Верапамил – нормализация давления и ЧСС достигается при расширении коронарных сосудов.
- Нормодипин – антиангинальное действие заключается в блокировании кальциевых каналов. Правильно подобранная врачом дозировка обеспечивает гипотензивный эффект в течение длительного времени.
Учащённое сердцебиение при повышенном давлении нуждается в квалифицированном лечении, так как работа сердца в усиленном режиме приводит к истощению резервов. Также ухудшается кровоток в коронарных сосудах и сосудах мозга. А это ведёт к развитию инфаркта и инсульта. Опасным осложнением желудочковой тахикардии является фибрилляция желудочков.
Лечение
Вертеброгенные аритмии
Они носят постоянный характер, усиливаются и вызываются при физических нагрузках, сохраняют синусовый ритм. Аритмия при остеохондрозе нередко сочетается с повышением АД, головокружениями. После пролеченного остеохондроза кардиосимптомы проходят.
Почему они появляются при усилении физических нагрузок? Потому что миокард при этом попадает в условия гипоксии, и дополнительные сердечные сокращения помогают ему проталкивать кровь дальше по сосудам. Таким образом возникает тахикардия и сердцебиение.
Польза и вред от гимнастики при аритмии
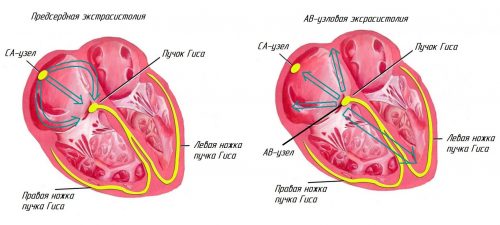
Аритмии сердца разнообразны и почти всегда являются следствием серьезных заболеваний. С одним из ее видов – тахикардией — сталкивается каждый человек. Учащенное сердцебиение – это не всегда патология, она может быть вариантом нормы при физических и нервных нагрузках. То же можно сказать и о замедленном сердцебиении – брадикардии. Серьезней дело обстоит при других видах аритмий, которые однозначно говорят о проблемах в организме.
Нарушение ритма сердца происходит по причине сбоя в работе его проводящей системе. Различают несколько основных видов аритмий:
- тахикардия (ускоренное сердцебиение);
- брадикардия (замедление сердцебиения);
- экстрасистолия (внеочередное сокращение);
- мерцательная аритмия (беспорядочное сокращение предсердий).
Справляться самостоятельно с приступами любого вида аритмии не рекомендуется, но первую доврачебную помощь для нормализации сердечного ритма оказать можно, особенно при учащенном сердцебиении. Что касается экстрасистолии и мерцательной аритмии, то здесь дело обстоит сложнее и без помощи врача обойтись невозможно. Для восстановления ритма сердца потребуются лекарства.
При физиологической тахикардии нормальное сердцебиение восстанавливается после прекращения нагрузки. При брадикардии не требуется помощи, если пульс не падает ниже 55 ударов в минуту, и она не сопровождается другими болезненными симптомами.
При остеохондрозе грудного отдела позвоночника, так же как и шейного, чаще развиваются 2 вида аритмий:
- синусовая тахикардия;
- экстрасистолия.
При синусовой тахикардии ЧСС достигает более 90 ударов/мин. — учащенное сердцебиение. Такое возможно и в норме при повышенных нагрузках у здоровых людей. Физиологическая тахикардия отличается от патологической: при последней тахикардия возникает в покое без видимых на то причин, при этом появляется ощущение сердцебиения, нередко может возникать чувство жжения за грудиной.
Нарушение сердцебиения при остеохондрозе отмечается постоянно, при покое оно не уходит. Оно становится выраженней при нагрузке на позвоночник и смене позы на более неудобную, при резких поворотах головы. При нарушении сердцебиения всегда сохраняется синусовый ритм. Лечение остеохондроза ликвидирует и тахикардию. Тахикардия при шейном и грудном остеохондрозе возникает почти одинаково часто.
Экстрасистолия случается реже, потому что она появляется уже в самых поздних, запущенных стадиях остеохондроза. Это ускоренное внеочередное сокращение сердца, которое следует за нормальным, или несколько подряд. Патология может не ощущаться или чувствоваться в виде замирания, усиления толчка за грудиной. Пульс при этом ослаблен или отмечается его выпадение. Аускультативно выслушиваются нарушения ритма.
Экстрасистолии вначале кратковременны, но затем могут повысить риск хронической гипоксии миокарда. Особенность еще и в том, что экстрасистолы при остеохондрозе всегда возникают после усиления физической нагрузки. Еще одна дифференциация: сначала появляется обострение остеохондроза в виде скованности и зажатости околопозвоночных мышц и боли в шейном отделе, а затем уже развиваются аритмии.

Такое чувство, как одышка, знакомо многим. При нем человек ощущает нехватку воздуха, кашель, что вызывает страх. Состояние характеризуется как нарушение ритма, частоты или глубины дыхания, являющееся сложным рефлекторным актом. В нем участвуют разные системы организма, что определяет тип одышки и ее клинические проявления.
- Причины
- Симптомы
- Диагностика
- Лечение
Состояние подлежит серьезному лечению. Сегодня есть эффективные народные и медицинские средства борьбы с недугом. Чаще всего он является симптомом заболевания легких и сердца, соответственно, выделяется два основных типа – легочная и сердечная одышка.
Причины
О том, что главный орган находится в опасности, говорит одышка соответствующего характера. Она развивается из-за недостаточности левых отделов сердца. Это проявляется плохим сердечным выбросом или кровяным застоем в легких, эти два состояния могут сочетаться.
В первом случае нарушено питание мозга, во втором – газообмен, условия легочной вентиляции. При этом изменяется характер дыхания, развивается ортопноэ.
Если имеется недостаточность сердца, оно уже не может переносить нагрузку, из-за чего кровяной ток в легочных сосудах становится медленнее. Это приводит к потере легкими способности обеспечивать кровь достаточным количеством кислорода.
Симптомы
Любой симптом, начинающий беспокоить все сильнее, необходимо своевременно лечить. Однако самостоятельно прописывать себе лекарственные препараты нельзя. Лечение должно назначаться врачом, использование народных средств тоже рекомендуется согласовывать с ним. Важно понять, что именно сопутствует возникновению одышки сердечного типа.
Одышка может развиться из-за физического напряжения и даже употребления еды
На начальной стадии недостаточности обращения крови происходит раздражение центра дыхания, усиливается легочная вентиляция. Затем одышка начинается развиваться из-за физического напряжения и употребления еды.
Когда сердечная недостаточность развивается дальше, в кровь не поступает нужного количества кислорода, происходит снижение парциального давления О2, но повышение уровня СО2. Кровяной объем уменьшается, начинается тканевая гипоксия. Кислородное голодание при недостаточности кровообращения является очень серьезным, если заболевания достигло последних стадий.
Изменения гемодинамики и кровяного химизма приводят к рефлекторному раздражению хемо- и барорецепторов в предсердиях, полых венах и других зонах. Изменяется функциональное состояние сердца и начинается одышка. Замечено, что наиболее выражен симптом у пациентов, страдающих от митрального стеноза, что связано с повышением давления в системе легочной артерии и застойными явлениями в малом круге обращения крови.
Сердечная одышка характеризуется затрудненным вдохом. Сначала она возникает после физических нагрузок. Если нет лечения, не найдено эффективного средства устранения причины, она проявляется даже в лежачем положении. Это говорит о том, что одышка имеет сердечный характер. При этом возникают и другие симптомы:
- отек нижних конечностей, увеличивающийся в вечернее время суток;
- похолодание кожи кистей рук, стоп;
- среднепузырчатые и мелкопузырчатые хрипы в области легких, возникающие из-за их отека.
Можно выделить три формы одышки при сердечной недостаточности:
- одышка при нагрузке физического характера;
- одышка в состоянии покоя;
- острые приступы (иногда с отеком легкого).
Конечно, не у всякого пробежавшего десять этажей и испытывающего при этом трудности с дыханием, развивается сердечная недостаточность. Важно отличать физиологическую одышку от патологической. В первом случае состояние вызвано повышенной потребностью организма в кислороде. Это не опасно, не требует лечения и особых средств.
Патологическая одышка – та, которая возникает при ситуациях, ранее не вызывавших ее. Например, человек поднимается на второй этаж, но дышит также трудно и часто, как при забеге на десятый этаж. Это говорит о необходимости посещения врача и необходимости неотложного лечения. Это может быть признаком застойной фазы сердечной недостаточности.
Еще один симптом, требующий внимания, – ортопноэ (одышка, которая возникает в лежачем положении). Когда человек встает, состояние нормализуется.
В очень тяжелых случаях у пациентов с недостаточностью развивается такой вид недомогания, как пароксизмальная ночная одышка. Это состояние также называется сердечной астмой. Симптом проявляется достаточно интенсивно и быстро переходит в удушье. В основном он начинается ночью в постели и не прекращается даже в вертикальном положении. Возникает сухой кашель, который сочетается с выходом светлой пенистой мокроты, страхом, возбуждением. Появляются и другие симптомы:
- холодный, липкий пот;
- беспокойство;
- сильная резкая слабость;
- пепельно-синяя кожа.
Слабость — один из симптомов пароксизмальной ночной одышки
Кашель при сердечной недостаточности свидетельствует о том, что произошел кровяной застой в малом круге обращения крови. Это провоцирует набухание слизистой, в редких случаях жидкость пропотевает из сосудов в просвет путей дыхания, легочных альвеол. Это приводит к раздражению нервных окончаний, который отличаются чувствительностью. Так развивается кашель. Мокрота может быть прозрачной или розоватой.
Диагностика
В процессе диагностики важно, чтобы сердечная одышка не была перепутана с легочной. И в том, и в другом случае она проявляется по ночам, но, если она имеет легочное происхождение, ее возникновение связано со скоплением мокроты. После ее отхождения состояние нормализуется. Если сочетаются заболевания двух систем, следует отличать одышку сердечного типа от легочного. Для этого нужно проводить некоторые диагностические мероприятия.
Если не получается точно выяснить происхождение одышки, осуществляется исследование функции внешнего дыхания. Чтобы исключить или подтвердить диагноз, выполняется измерение фракции выброса в покое и при нагрузке. Для этого применяется изотопная вентрикулография и ЭхоКГ. Если обнаруживаются уменьшенные показатели, значит, имеется левожелудочковая недостаточность. Если понаблюдать за больным, можно выявить симуляцию и психогенную одышку.
Лечение
Главное – вовремя обратиться за помощью к врачу, не предпринимая самостоятельных мер. Нужно наблюдать за имеющимися симптомами: время суток, в которое кашель возникает чаще всего, провоцирующие обстоятельства.
Во время лечения важно вести здоровый и спокойный образ жизни
Так как причин развития одышки много, лечение обычно комплексное. Оно основано на использовании лекарственных препаратов, соблюдении диеты, ведении не просто здорового, но и спокойного образа жизни.
Однако еще важно знать, что делать при самом приступе, какие меры принимать. Нужно сразу вызвать скорую помощь. Затем рекомендуется следовать такому алгоритму:
- открыть окно;
- удобно усадить человека, чтобы его ноги были опущены вниз;
- ограничить активность;
- снять громоздкую, теплую одежду, сковывающую движения;
- успокоить человека, при необходимости дать седативные таблетки, лучше пустырник или валерьянку;
- если имеется кашель или другие симптомы, требующие выделения мокроты, можно дать отхаркивающее лекарство.
- Клинические проявления
- Что обнаруживает врач при осмотре
- Как ставится диагноз
- Течение заболевания
Зарядка как способ лечения аритмии физическими упражнениями
Без полного обследования проводить лечение гипотензивными препаратами нельзя, потому что при остеохондрозе они эффекта не дадут, а вот развитие к ним привыкания в последующем затруднит лечение.
Нельзя лечить сердце при остеохондрозе приложением грелок, посещением парилок и саун: тепло будет способствовать развитию отечности тканей вокруг диска и еще большему ущемлению корешков в позвоночнике. Будет спровоцирован новый приступ.
Лечение

В процессе лечения очень важен покой. Это не значит, что человеку следует постоянно лежать. Ему нужно двигаться. Главное условие – выполняемая работа не должна приводить к чрезмерной усталости. Очень важны прогулки на свежем воздухе. Спать рекомендуется в правильном положении, чтобы голова находилась выше уровня тела.
Необходимо уменьшить количество употребляемой соли
Также придется принимать некоторые меры в отношении еды. Нужно употреблять как можно меньше соли. Пища должна быть низкокалорийной, так как лишние килограммы способны ухудшить самочувствие, тяжелые приступы, при которых присутствует одышка, кашель и другие симптомы будут случаться чаще.
Чтобы лечить одышку, можно использовать народные средства лечения. Хорошо помогают березовые листья. Нужно взять две ч. л. измельченного сырья и залить его одним стаканом крутого кипятка. Состав настаивают полчаса, после чего добавляют 0,5 ч. л. соды. В течение дня можно это выпить, но каждый день следует готовить свежий отвар.
Хорошим народным средством является настойка из семян горькой полыни и оливкового масла, которое можно заменить на растительное. Используемая пропорция – 1 к 4. Настаивают 12 часов. Пьют лекарство по утрам, при этом следует капать его на сахар и постепенно рассасывать. Есть много других народных рецептов, которые помогают лечить одышку сердечного характера. Но важно помнить, что их употребление следует обговаривать с врачом.
Одышка сердечного характера – важный и опасный симптом, который требует медицинского вмешательства. Своевременное лечение поможет избежать осложнений. Правильный образ жизни также поспособствует терапии и минимизирует риск развития приступов.
Симптомы мерцательной аритмии возникают в виде приступа и благополучно исчезают сами. Или измененный ритм становится постоянным, что нарушает сократительную функцию миокарда и способствует нарастанию сердечной недостаточности.

Проявления симптомов мерцательной аритмии отличаются своей характерностью. Это дает возможность врачу без затруднений поставить диагноз.
Пациентов беспокоят:
- чувство замирания работы сердца;
- перебои ритма;
- головокружение и одышка во время приступообразного усиления частоты сокращений (пароксизмы).
Типично, что сами больные могут точно установить время возникновения сердечной аритмии. Одновременно усиливаются симптомы недостаточности кровообращения (одышка при ходьбе и ночью, отеки на стопах).
Кроме жалоб пациента, существуют объективные признаки, выявляемые при врачебном осмотре и на ЭКГ.
- На шее пациента видна неправильная хаотичная пульсация вен.
- Если положить руку на верхушку сердца (в пятом межреберье слева от грудины), то ощущаются групповые удары вместо ровных сердечных толчков.
- Исследование пульса обращает внимание на неодинаковые пульсовые волны и разные промежутки между ними. После ряда слабых пульсовых ударов следует пауза, затем сильный удар и вновь группа плохо ощущаемых волн.
- При выслушивании сердца (аускультации) у пациентов с мерцательной аритмией тахиаритмической формы (число ударов составляет 160 в минуту и более) определяется своеобразная «мелодия», напоминающая бормотание. Этот симптом получил название «сердечный бред».
Поскольку большое количество сердечных волн не достигает периферии, то одновременный подсчет ударов сердца и пульса на лучевой артерии выявляет дефицит. Большой дефицит пульса считается признаком неблагополучия в течении аритмии.
Диагностика мерцательной аритмии складывается из типичных жалоб больного, симптомов, выявленных врачом при осмотре, и характерных изменений на ЭКГ.
Выделяют три варианта заболевания:
- тахиаритмическую аритмию,
- брадиаритмическую,
- пароксизмальную.
Они отличаются по частоте сердечных сокращений:
- при тахиаритмии – от 90 до 160;
- при брадиаритмии – меньше 60;
- во время пароксизмов доходит до 400 и выше, сосчитать аускультативно невозможно.
ЭКГ-исследование расшифровывается врачом по функциональной диагностике. В заключении отмечаются типичные признаки мерцательной аритмии:
- разное расстояние между зубцами, ответственными за сокращение желудочков;
- отсутствие правильных зубцов, указывающих на сокращение предсердий.
По форме предсердных зубцов мерцательную аритмию квалифицируют как мерцание или трепетание (более редкие сокращения).
Мерцательная аритмия может сочетаться с другими нарушениями ритма:
- на ЭКГ одновременно обнаруживают экстрасистолы;
- возможна комбинация с полной блокадой проводимости.
При непостоянном нарушении ритма в стационарных условиях применяют холтеровское мониторирование в течение суток с дальнейшей расшифровкой записи. Это позволяет установить связь возникновения мерцательной аритмии с провоцирующими факторами (ходьба, волнение).
Течение заболевания
При мерцательной аритмии не каждое сокращение сердечной мышцы участвует в выбросе крови в периферические сосуды. Значительное количество тратится «впустую». Это способствует развитию утомления сердечной мышцы.
Аритмия может привести к нарушению кровообращения в сосудах сердца, вызвать ишемию. Поэтому подобное нарушение является одним из факторов ишемической болезни.

Особенной тяжестью отличается мерцательная аритмия у пациентов с ревматическими пороками: митральным стенозом и недостаточностью трехстворчатого клапана. У них чаще наблюдается осложнение аритмии — тромбоз предсердий.
Развитие аритмии при пороках сердца, тиреотоксикозе (повышена функция щитовидки), атеросклерозе, гипертонической болезни существенно ухудшает прогноз этих заболеваний, усиливает сердечную недостаточность, если она уже имелась до аритмии.
Серьезным осложнением является переход от мерцания к фибрилляции желудочков. Состояние без экстренного вмешательства приводит к летальному исходу.
Любая аритмия требует обследования и наблюдения. Особенно это касается людей пожилого возраста и страдающих болезнями сердца, ревматизмом. Своевременное лечение позволяет восстановить нормальный ритм или удерживать мерцание в пределах нормального числа сокращений.
Причины и профилактика мерцательной аритмии сердца
Татьяна — 26 февраля, 2016 — 01:29

