Оглавление
- 1 Насколько опасен атеросклероз брюшного отдела аорты и как его лечить
- 2 Ишемическая болезнь кишечника
- 3 Симптомы и лечение артериальной гипертензии 1 степени
- 4 Каковы симптомы болезни
- 5 Почему возникает ишемия?
- 6 Аневризма брюшной аорты – большой обзор болезни
- 7 Что происходит при заболевании, и в чем его опасность
- 8 Клиническая картина
- 9 Типы аортальных аневризм
- 10 Особенности клиники при разных формах ишемии
- 11 Диагностика болезни
- 12 Методы лечения
- 13 Аневризма аорты брюшной полости
- 14 Возможные последствия
- 15 Профилактические меры
Насколько опасен атеросклероз брюшного отдела аорты и как его лечить
Частые и необъяснимые боли в животе могут стать первым признаком частичной закупорки основного артериального ствола. Атеросклероз брюшной аорты проявляется достаточно нетипично – симптомы могут указывать на любую патологию органов пищеварительной системы.
Если врач обнаружит поражение артерий, отходящих от аорты в брюшной полости или в области подвздошных артерий, то можно уверенно говорить об ишемической болезни органов пищеварения или ишемии нижних конечностей.
Лечение этой проблемы необходимо проводить под контролем опытного специалиста, потому что нарушение кровотока в подвздошных и брюшных артериальных стволах может привести к очень серьезным и опасным осложнениям. Именно поэтому надо крайне осторожно пользоваться народными средствами: если будет потеряно время на неэффективное лечение, то последствия могут быть весьма печальными.
Ишемическая болезнь кишечника
Кровоснабжение в брюшной полости зависит от трех основных артериальных стволов:
- чревной артерии,
- нижней и верхней брыжеечных (мезентериальных).

Они «забирают» на себя 40% общего кровотока организма. Между сосудами существует обширная сеть вспомогательных коллатеральных веток, которые берут на себя компенсаторную роль при нарушении проходимости крови по основным артериям.
От чревного ствола питается начальный отдел кишечника и все органы желудочно-кишечного тракта, лежащие в верхнем этаже брюшной полости. Он отходит непосредственно от брюшной аорты в области диафрагмального отверстия пищевода, по длине составляет всего 2 см. Место известно как одна из «излюбленных» локализаций атеросклеротических бляшек.

Обе брыжеечные артерии разветвляются на многочисленные ветки, образуют сеть вспомогательных сосудов
Брыжеечные артерии также отходят от брюшной аорты, но ниже чревного ствола. От верхней мезентериальной артерии питаются:
- тонкий кишечник (кроме 12-перстной кишки);
- слепая;
- восходящая;
- ½ поперечно-ободочной кишки.
От нижней артерии кровоток направляется в:
- левую половину поперечно-ободочной кишки;
- нисходящую;
- сигмовидную;
- прямую кишку.
Расположение нижней чревной артерии и хорошо развитая сеть анастомозов между ветвями делают ее менее уязвимой для процессов стенозирования. Поэтому ишемия кишечника, расположенного в левой половине живота, возникает довольно редко. Для этого необходимы сопутствующие болезни с поражением верхней артерии, коллатералей или брюшной аорты.

Чревный ствол и верхняя брыжеечная артерия отходят под прямым углом. Это способствует тромбообразованию, оседанию эмболов, микроорганизмов.
Хирургами отмечены закономерности:
- Тромбоз и эмболия чаще встречаются в зоне верхней брыжеечной артерии, здесь же больше возможностей для развития воспаления (артериита). Анатомически выделяются отдельные участки кишечника между ветвями отходящих мелких артерий, которые представляют собой наиболее вероятные зоны некроза.
- В русле нижней артерии чаще развивается атеросклероз.
- Проходимость чревного ствола более зависит от анатомических особенностей сосуда.
Стадии развития ишемии кишечника последовательно формируются с большей (при остром процессе) или меньшей скоростью (хроническая форма). Морфологические изменения в тканях позволили выделить:
- ишемию — недостаток поступления крови в стенки кишечника компенсируется за счет коллатеральных сосудов, идет замедление метаболических процессов в клетках, дистрофия эпителия, прекращение выработки ферментов и расщепления биохимических веществ, нарушение перистальтики (функция продвижения и выведения шлаков);
- инфаркт — необратимый некроз тканей (гангрена) на участке кишка с нарушением деятельности всего кишечника;
- перитонит — присоединение воспаления, истончение и разрыв некротизированного участка с выходом содержимого в брюшную полость, тяжелая форма общего поражения организма.
 Брюшная аневризма аорты
Брюшная аневризма аорты- возрастной период старше пятидесяти лет;
- гипертензия, вызывающая патологию со стороны сердца и сосудов;
- сахарный диабет;
- отравление никотином, влияющим на тонус артерий, при курении;
- повышение содержания низкоплотных липидов в крови, способствующих атеросклерозу;
- ожирение;
- наличие сосудистой патологии в виде коронарной, церебральной недостаточности, атеросклероза сосудов конечностей;
- диафрагмальная грыжа;
- перенесенные операции на брюшной полости;
- болезни крови, васкулиты с повышенной свертываемостью;
- длительный постельный режим;
- прием женщинами гормональных противозачаточных средств.
Ишемия кишечника развивается тогда, когда закупориваются или сужаются кровеносные сосуды. В данных условиях клетки не могут получать нужное количество крови. Ишемия может развиваться как в толстом, так и в тонком кишечнике.
- Причины ишемии
- Симптомы заболевания
- Диагностика болезни
- Методы лечения
- Возможные последствия
- Профилактические меры
Причины ишемии
Многие причины зависят от того, в какой форме протекает заболевание.
- Окклюзионная ишемия. Она часто развивается при тромбозе некоторых вен и их притоков, эмболии брыжеечных артерий и тромбоза. Часто ишемия возникает у тех людей, которые делали протезирование клапанов сердца, а также у тех, у кого есть пороки сердца и мерцательная аритмия. Сам тромбоз может возникать из-за снижения сердечного выброса и атеросклероза. Тромбоз брыжеечных вен встречается редко и возникает при перитоните, повышенной свертываемости крови, портальной гипертензии и воспалительных процессах, происходящих в брюшной полости.
- Неокклюзионная ишемия. Такая форма встречается у половины больных. Точная причина неизвестна, но считается, что она может развиваться из-за аритмии, артериальной гипотонии, применения некоторых лекарственных средств, сердечной недостаточности и обезвоживания.
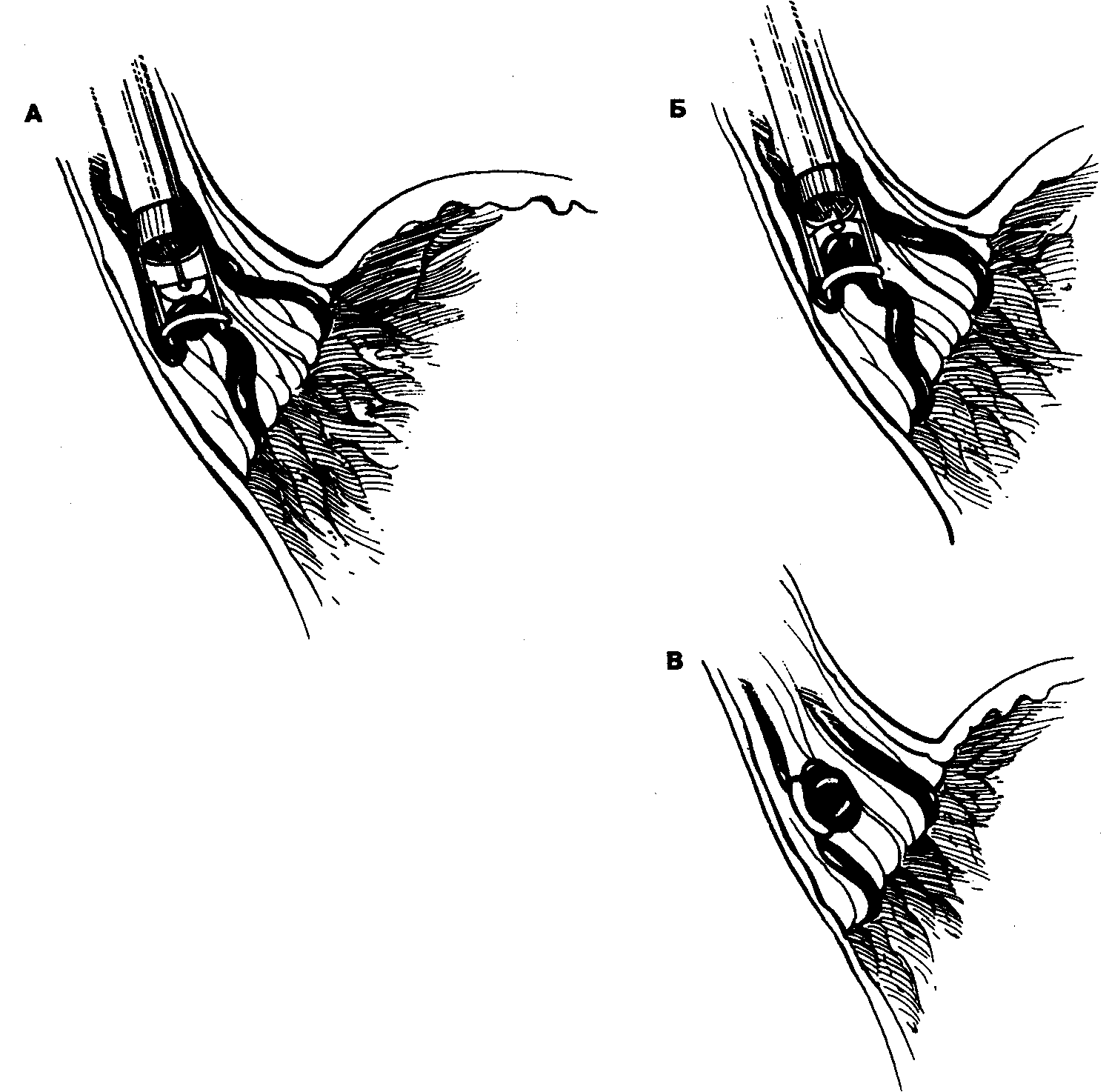
Эмболия брыжеечных артерий
Чаще всего ишемией, происходящей в кишечнике, страдают люди преклонного возраста. Кроме перечисленных форм такая ишемия может быть:
- острой, когда симптомы проявляются резко;
- хронической, когда симптомы наступают периодично и постепенно.
Острая мезентериальная ишемия также имеет причины, схожие с уже перечисленными. Просвет артерии внезапно сужается из-за тромба. Обычно такое происходит при мерцательной аритмии. Напомним, что мерцательной аритмией считается нарушение сердечного ритма, встречающееся при сужении двухстворчатого сердечного клапана.
Такая аритмия приводит к тому, что мышца сердца производит свои сокращения очень быстро, из-за чего в полости сердца появляются тромбы. Они попадают в аорту, а оттуда в кишечные артерии. Внезапная закупорка, касающаяся этих артерий, приводит к тому, что стенки кишечника быстро отмирают, что приводит к опасным осложнениям.
Острая мезентериальная ишемия
Хроническая форма возникает из-за атеросклероза. После еды перистальтика кишечника усиливается, однако из-за того, что к кишечнику кровь поступает в уменьшенном количестве, возникает боль, которая является основным проявлением ишемии.
В начале заболевания обычно появляется острая боль, образующаяся в животе, особенно в правом верхнем квадрате живота и пупочной области. Ишемия стенки кишки также приводит к бурной перистальтике и позывам на дефекацию. В начальный период также возникают другие симптомы.
- тошнота;
- рвота;
- диарея;
- кровь в кале. Данный симптом чаще всего появляется в течении нескольких часов после того, как началось заболевание, то есть инфаркт слизистой оболочки.
При ишемии кишечника может болеть живот
Несмотря на то что появляется интенсивная боль, может вообще не наблюдаться напряжение мышц брюшной стенки или же оно может быть очень маленьким. Если появились симптомы раздражения брюшины, прогноз серьезный, так как происходит некроз, распространяющийся на все слоя стенки кишки. Температура тела вначале нормальная.
- Боль в животе. Если имеет место хроническая мезентериальная ишемия, то боль описывается как «брюшная жаба». Она отличается тем, что часто имеет связь с приемом пищи и возникает спустя приблизительно полчаса после приема пищи. Такая боль не имеет конкретной локализации, но ощущается возле пупка, в эпигастрии и в проекции толстого кишечника. Характер боли спастический и схваткообразный, на начальном периоде купировать ее можно спазмолитиками и нитратами. Если в мезентериальных артериях прогрессирует патологический процесс, боль будет усиливаться.
- Аускультативные признаки. К ним относится усиление перистальтических кишечных шумов, что наблюдается также после еды, а также систолический шум, образующийся в точке, которая расположена на середине между пупком и мечевидным отростком.
Длительные дисфункции в кишечнику — это сигнал о проблеме со здоровьем
- Дисфункция кишечника. Это выражается урчанием в животе, происходящее после еды, выраженным метеоризмом и запором. Если заболевание протекает длительное время, может появиться диарея.
- Выраженное похудение больных. Масса больных снижается особенно при мезентериальной выраженной ишемии. Такое происходит из-за того, что больные отказываются от еды, потому что после приема пищи возникают вышеперечисленные симптомы. Также нарушается всасывательная способность кишечника.
Но эти симптомы оказывают незначительное влияние при диагностике. Диагностика состоит из нескольких способов, которые помогают поставить точный диагноз и выявить форму ишемии.
Диагностика болезни
Ишемия кишечника диагностируется рядом методов.
- Компьютерная томография. Благодаря этому методу можно послойно посмотреть органы брюшной полости.
- Анализ крови. На воспалительный процесс указывает лейкоцитоз.
- Ангиография. Этот метод особенно полезен тогда, когда нужная быстрая диагностика. Суть в том, что в бедренную артерию вводится катетер через область, где расположена паховая складка. Конец катетера проводится дальше того мета, где располагается ответвление мезентериальных артерий от аорты. Через него вводят рентгеноконтрастную субстанцию. Затем делают рентгеновские снимки, которые и помогают быстро поставить диагноз и начать лечение.
- Магнитно-резонансная ангиография. С помощью нее можно получить изображение органов и сосудов послойно в формате 3D.
- Допплеровское УЗИ. Оно позволяет оценить скорость кровотока и увидеть место сужения или закупорки просвета в артерии .
- Колоноскопия. Помогает изучить толстый кишечник путем введения через прямую кишку гибкой трубки-колоноскопа, которая имеет подсветку и видеокамеру.
- Эндоскопия. Через рот пациенту вводится специальная трубка-эндоскоп, благодаря которой можно исследовать состояние тонкого кишечника.
Методы лечения
Ишемия толстого кишечника способна пройти сама по себе. Однако врач может назначить прием антибиотиков, которые предотвратят инфекцию. Бывает, что нужно найти и вылечить основное заболевание, которое спровоцировало ишемию. Порой нужно прекратить прием некоторых лекарственных препаратов, которые также привели к данному состоянию.
Симптомы и лечение артериальной гипертензии 1 степени
Во многом все симптомы атеросклеротической болезни брюшного отдела аорты зависят от того, поражение каких артерий вызвала закупорка бляшками основного сосудистого ствола. От аорты в области живота отходят следующие артерии:
- диафрагмальные;
- поясничные;
- висцеральные (чревный ствол, брыжеечные, почечные, надпочечные);
- две подвздошных.
В брюшной полости все эти артериальные стволы обеспечивают питанием и кислородом многочисленные внутренние органы, что создает условия для нормального функционирования человеческого организма. Если на каком-нибудь уровне происходит стенозирование (сужение просвета) брюшной аорты, связанное с атеросклеротическим поражением, то симптомы будут указывать на нарушение работы тех органов, которые не получают питание.
Повышенное давление является наиболее распространенным диагнозом. Данная патология вызывает серьезные нарушения в организме, которые пагубно влияют на здоровье. Заболевание подразделяется на несколько степеней, все они отличаются по течению недуга и клиническим проявлениям. Артериальная гипертензия 1 степени является началом развития серьезного заболевания, которое требует немедленного лечения.
- Что это за болезнь
- Симптомы патологии
- Риск при гипертонии 1 степени
- Основные правила диагностики
- Методы лечения
- Физические упражнения – эффективный способ профилактики
- Правильное питание
- Медикаментозные препараты
- Лечение народными средствами
- Берут ли в армию при гипертензии 1 степени
| Портальная гипертензия при циррозе печени: симптомы и лечение |
| Вторичная артериальная гипертензия: причины и лечение |
| Внутричерепная гипертензия: причины и симптомы |
| В чем разница гипертонии и гипертензии |
Что это за болезнь
Артериальная гипертензия (код мкб 10 І10–І15) – это серьезное заболевание сердечно-сосудистой системы. 1 степень свидетельствует о начальном этапе развития серьезной болезни, которая обусловлена регулярным повышением артериального давления. У здорового человека данный показатель составляет в пределах 120/80 мм рт. ст. Однако если у человека эти цифры увеличиваются до 120/90–160/100 мм рт. ст, то пациенту устанавливают диагноз артериальная гипертония 1 степени.
Как правило, заболевание не всегда проявляется ярко выраженными симптомами, поэтому человеку трудно выявить патологическое нарушение, что приводит к развитию недуга. На сегодняшний день медики точно не могут установить первопричину появления и развития гипертонии. Однако есть много предрасполагающих факторов риска, которые способствуют развитию патологии:
- генетическая предрасположенность, если ближайшие родственники страдали данным недугом;
- большая масса тела;
- чрезмерное употребление спиртного, крепкого чая и кофе;
- неподвижный образ жизни;
- регулярное потребление острой и соленой пищи;
- курение;
- постоянное физическое и умственное перенапряжение;
- регулярные стрессовые ситуации;
- сахарный диабет;
- неправильное питание;
- мужчины после 30 летнего возраста;
- женщины в период менопаузы.
Симптомы патологии
Обычно синдром артериальной гипертензии не имеет ярко выраженных клинических проявлений, но такое происходит не всегда. Постепенно человек начинает ощущать ухудшение общего состояния, что является первыми сигналами к началу развития заболевания. Как правило, больной чувствует такие патологические нарушения в организме:
- боль в области всей головы;
- регулярные головокружения, которые могут привести к обмороку;
- ноющие болевые ощущения в сердце;
- учащение биения сердца;
- развитие бессонницы;
- появление шума в ушах;
- появление перед глазами черных «мушек».
Многие из вышеперечисленных симптомов появляются после чрезмерных физических нагрузок. Однако не стоит впадать в панику – в этом случае данное состояние является нормальным. Во время работы увеличивается нагрузка на сердечную мышцу, что провоцирует развитие неприятных симптомов. Чтобы они прошли, необходимо просто хорошенько отдохнут и силы вернутся.
Если больному установили диагноз гипертензия 1 степени, то ему сразу определяют и варианты риска патологии. Другими словами возможные осложнения, которые развиваются при неблагоприятных условиях и отказе от лечения.
Специалисты выделяют несколько вариантов риска для пациентов с гипертензией начальной степени:
- артериальная гипертензия 1 степени риск 1, говорит о том, что у 15% больных в течение 10 лет ухудшится состояние сердечно-сосудистой системы;
- артериальная гипертензия 1 степени риск 2. Диагностируется, если у пациента прогноз на осложнения в работе сердца и сосудов в ближайшие 10 лет составляет 20%;
- артериальная гипертензия 1 степени риск 3 устанавливается, если допустимый прогноз ухудшения в работе сердечно-сосудистой системы возрастает до 30% в течение 10 лет;
- артериальная гипертензия 1 степени риск 4 является самым неблагоприятным риском, так как у 30% больных развиваются серьезные осложнения в работе сердца и сосудов.
Медики определяют процент риска по показателям артериального давления, а также по работе сердечно-сосудистой системы и наличию хронических заболеваний. Особое внимание уделяется генетической предрасположенности, гормональному состоянию организма и недугам мочеполовой системы. Данный диагноз может определить только доктор после тщательного обследования пациента. Чтобы не допустить развитие заболевания, необходимо срочно обратиться к врачу и начать своевременное лечение.
Для установления точного диагноза посещать специалиста нужно несколько раз, при этом всегда измерять давление. Для диагностики нужно зафиксировать повышенный уровень АД 3–5 раз на протяжении нескольких недель. Кроме того, пациенту следует вести дневник, в котором он фиксирует индивидуальные регулярные измерения. На основании полученных данных врач устанавливает диагноз.
После определения диагноза необходимо провести тщательное исследование, чтобы определить причины патологии. Как правило, специалист рекомендуют пройти ряд инструментальных обследований и лабораторных анализов:
- общий анализ крови и мочи;
- анализ крови на определение количества глюкозы и лейкоцитов;
- ЭКГ;
- рентген грудного отдела;
- посещение узкопрофильных специалистов (невролог, окулист, эндокринолог);
- УЗИ органов брюшной полости.

Всех вышеперечисленных обследований достаточно, чтобы точно установить первопричину развития гипертонии. На основании полученных данных доктор назначает лечение, которое направлено на устранение основных симптомов заболевания и причин, провоцирующих паталогию.
Методы лечения
На ранних этапах гипертония хорошо поддается лечению, поэтому медики дают много рекомендаций. Начальная стадия заболевания корректируется не медикаментозной терапией. Изначально человеку необходимо исключить факторы риска, такие как курение, стрессовые ситуации и излишняя масса тела.
Каковы симптомы болезни
Типичные симптомы нарушения кровотока при поражении аорты в области брюшной полости:
- боль, связанная с приемом пищи (во время еды желудку и кишкам надо больше крови, но сосуды не могут обеспечить хорошее кровообращение);
- нарушение функций кишечника, на которые укажут типичные симптомы (понос или запор, метеоризм);
- изменение массы тела в сторону похудения.
Болевой синдром может быть разной интенсивности. Если вначале симптомы не выражены (тянет или давит в животе), то при прогрессировании болезни сила болевых ощущений будет нарастать. В некоторых случаях, когда еще не поставлен правильный диагноз, лечение может начаться с диагностической операции: врач в поисках причины боли сделает эндоскопическое хирургическое вмешательство.
Почему возникает ишемия?
Причины формируют вид ишемии. Их удобнее делить на:
- Внесосудистые (экстравазальные) — обычно это внешнее давление на артерии со стороны серповидной связки диафрагмы, увеличенных нервных узлов-ганглиев, опухолей, расположенных в зоне артерий. Возможны аномалии расположения и отхождения сосудов, перегибы, повышенная извитость.
- Внутрисосудистые (интравазальные) — зависят от атеросклеротических отложений изнутри, препятствующих кровотоку, или выраженного аорто-артериита воспалительного характера со скоплением иммунных клеток, разрастанием внутренней оболочки, затрудняющим проход крови.

На компьютерной томограмме выявлена спаечная непроходимость как причина ишемии тонкого кишечника
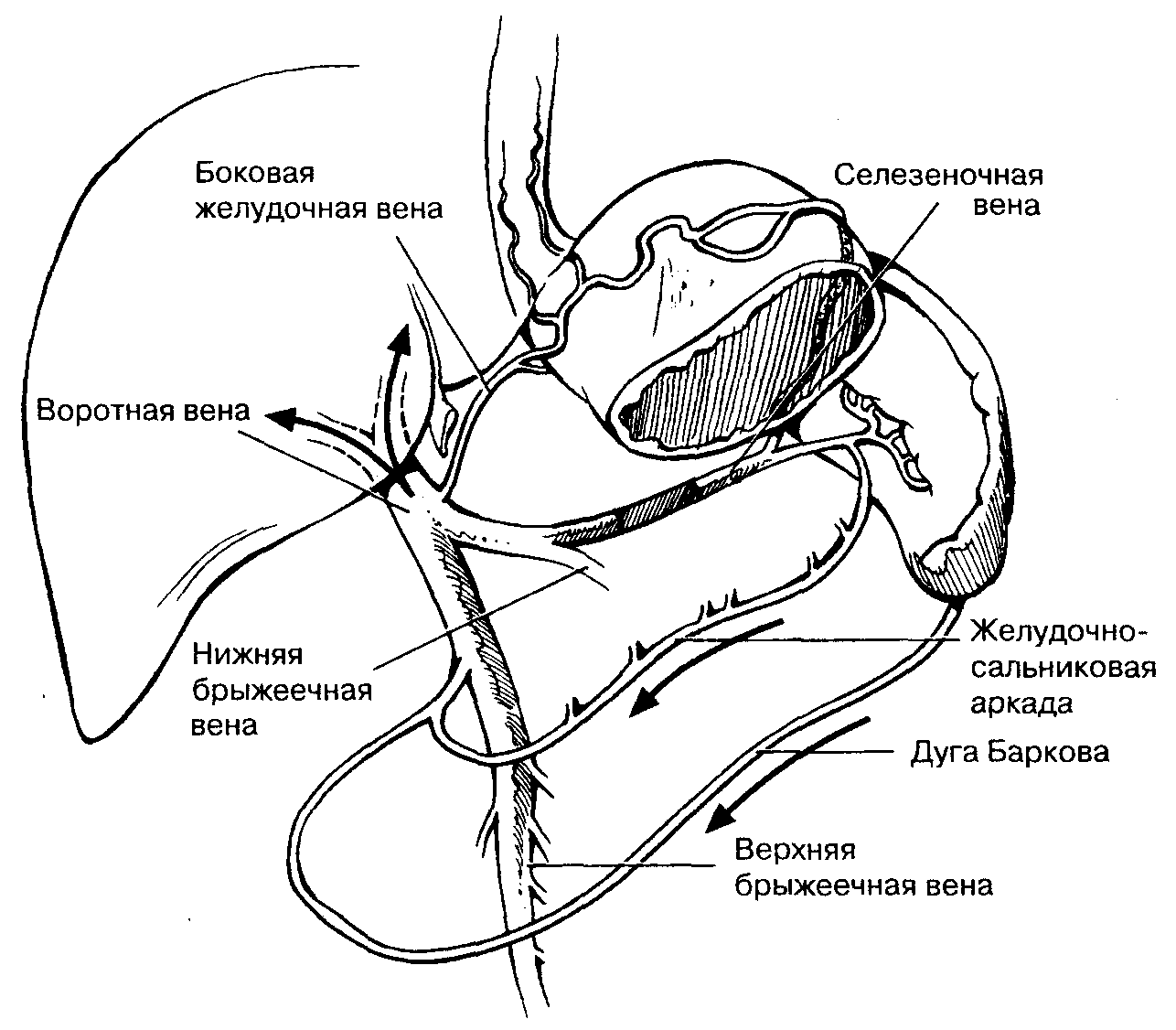
Другой вариант классифицирует ишемию кишечника на следующие виды.
Окклюзионную, связанную с перекрытием сосудистого ствола тромбом, эмболом, воспалительными изменениями. Основные причины разнообразны:
- пороки сердца, формирующие патологическое сообщение между предсердиями и желудочками, через которые тромбы из вен нижних конечностей поступают в левый желудочек, аорту и брыжеечные сосуды;
- мерцательная аритмия — способствует отрыву пристеночных внутрисердечных тромбов;
- застойная сердечная недостаточность;
- выраженный атеросклероз сосудов.
Неокклюзионная — не зависящая от состояния артерий, встречается в 50% случаев. Точной причины чаще установить не удается. Развитию способствует:
- аритмия сердца;
- пониженное давление в случае шока, обморока;
- нерациональное использование гипотензивных средств, вызывающих резкое понижение уровня артериального давления;
- обезвоживание организма;
- развитие сердечной недостаточности.
В зависимости от основной причины кишечная ишемия может развиться остро (тромбоэмболия, шоковое состояние) или принять хроническую форму течения (атеросклероз, аорто-артериит).
Аневризма брюшной аорты – большой обзор болезни
Из этой статьи вы узнаете: что такое аневризма брюшной аорты, и чем она опасна. Причины, как проявляется и диагностируется эта болезнь, насколько возможно ее вылечить, и что для этого нужно.
При аневризме брюшной аорты происходит избыточное увеличение диаметра и расширение просвета самого крупного сосуда организма (аорты), расположенное в его брюшном отделе. Стенка измененной брюшной аорты, из которой исходят артерии, приносящие кровь к внутренним органам, истончается и становится ослабленной.
Коварность болезни в бессимптомном течении – годами аневризма брюшной аорты никак себя не проявляет и обнаруживается случайно в ходе обследований по поводу различных заболеваний. Только 30% больных обращаются к врачам по поводу ранних незначительных жалоб, обусловленных этой патологией (боли, пульсирующая опухоль в животе).
Лечением болезни занимаются сосудистые хирурги и кардиохирурги. Единственный вариант успешной терапии – операция по замещению измененного участка аорты искусственным протезом. Но даже она либо лишь на время (месяцы, годы, десятилетия), либо частично избавляет больного от проблемы в связи с высоким риском послеоперационных осложнений и необходимостью пожизненного приема препаратов.
Что происходит при заболевании, и в чем его опасность
Кроветворная система является одной из важнейших структур в человеческом организме. Она состоит из костного мозга, селезенки, лимфоузлов и периферической крови. В этих органах происходит непрерывное образование форменных элементов. Под влиянием некоторых факторов хорошо отлаженный механизм может давать сбой. Его результатом являются различные болезни и патологии. Среди них особого внимания заслуживает хроническая анемия.
В первую очередь необходимо отметить, что анемия не считается самостоятельным заболеванием. Врачи привыкли рассматривать ее с точки зрения признака или проявления какого-либо недуга. Расстройство может протекать в острой или хронической форме, но последний вариант встречается особенно часто. Определить конкретную разновидность недуга под силу только врачу.
В медицинских справочниках анемия определяется как нарушение, характеризующееся снижением концентрации гемоглобина в периферической крови. Для представителей сильного пола критической отметкой считается 140 г/л, а у женщин — 120 г/л. Кроме того, происходит уменьшение показателей гематокрита и числа красных кровяных телец — эритроцитов.
Ее возникновению могут предшествовать хронические болезни, особенно в пожилом возрасте. Различного рода расстройства способствуют подавлению продуцирования эритроцитов в костном мозге. Имеющееся в костных тканях железо нельзя использовать развивающимся эритроцитам. В этом случае говорят о развитии такого недуга, как анемия хронических заболеваний (АХЗ).
Хроническую форму анемии могут спровоцировать различные нарушения в функционировании внутренних органов и систем. Речь, прежде всего, идет о работе костного мозга, пищеварительного тракта, почек, печени. Иногда анемии предшествуют аутоиммунные расстройства, инфекционные и онкологические патологии, глистные инвазии.

Если верить ученым, продолжительность жизни эритроцитов составляет около 100 суток. Организм постоянно замещает отмершие элементы новыми. Эритроциты синтезируются исключительно в костном мозге. Поэтому одной из причин хронической анемии врачи называют кровотечения или расстройства продуцирования красных кровяных телец.
Среди других причин, а точнее, заболеваний, вызывающих этот недуг, можно отметить:
- наружное кровотечение, спровоцированное менструацией или язвенной болезнью;
- различного рода патологии почечной системы;
- дефицит железа в рационе;
- активное разрушение эритроцитов вследствие гемолитических недугов;
- беременность (задержка жидкости способствует разжижению крови, поэтому процентное содержание эритроцитов заметно сокращается);
- алкоголизм.
Также анемия хроническая возможна при бактериальном эндокардите, остеомиелите, туберкулезе и ревматоидном артрите.
Чем опасен недуг?
При анемии, причем вне зависимости от ее формы, первоначально страдает иммунитет человека. Проблемы с защитной системой организма всегда отражаются на его работе в целом. При этом простудные или вирусные заболевания следует воспринимать в качестве наименьшего зла. Гораздо опаснее сердечные патологии или нарушения ЦНС.
Анемия весьма опасна для беременных женщин. Ее развитие может спровоцировать самопроизвольный аборт, плацентарную недостаточность, а также преждевременные роды. Последнее, как правило, негативно отражается на развитии малыша. Так называемые анемичные дети в большей степени подвержены простудным заболеваниям.
Клиническая картина
Проявления хронической формы анемии могут варьироваться в зависимости от вызвавшей ее причины и степени тяжести. Сначала многие принимают этот недуг за простудные заболевания или банальную усталость. Если клиническая картина дополняется головокружениями, бледностью кожи, беспричинной раздражительностью, можно предположить анемию. Легкая форма патологического процесса очень часто остается незамеченной. По мере прогрессирования недуга симптомы становятся все более очевидными.
Анемия хроническая проявляется одышкой, сбоями в менструальном цикле, дискомфортом в груди, выпадением волос. У некоторых пациентов кожа рук и ног всегда остается холодной. В редких случаях болезнь сопровождается обмороками, парестезией конечностей, низким кровяным давлением, тахикардией и увеличением селезенки.
Стоит заметить, что уменьшение числа эритроцитов не всегда указывает именно на анемию. Иногда этот показатель сохраняется в пределах нормы, но при этом концентрация гемоглобина падает. На эти параметры крови определенное влияние оказывают следующие факторы: рост и вес человека, его возраст, образ жизни, пол и пр. Поэтому в каждом конкретном случае патологический процесс нужно рассматривать в индивидуальном порядке.
Чаще всего встречается анемия при новообразованиях злокачественного характера. Распространенность этой формы патологии варьируется от 30 до 90%. При этом у 40% больных лимфомой нарушение обычно диагностировано к моменту подтверждения предварительного диагноза.
Второе место занимают анемии при воспалениях. На фоне бактериальной инфекции анемия может развиться уже через 48 часов. При хроническом воспалении тяжесть патологического процесса зависит от этиологии основной болезни. Анемии присуще снижение концентрации железа и ОЖСС. Такие больные проходят лечение препаратами эритропоэтина.
Число пациентов с анемией при хронической сердечной недостаточности (ХСН) колеблется в пределах 14 – 55%. Изменение количественного и качественного состава крови является независимым показателем выживания больных с ХСН. До сих пор ученые не уверены в том, является ли анемия следствием возникновения сердечной дисфункции.
При появлении симптомов, указывающих на анемию, нужно сразу обратиться за медицинской помощью. Диагностика этой патологии достаточно сложна. Начинается она с опроса пациента, изучения его анамнеза и жалоб. Врачу очень важно знать, какие недуги предшествовали данному расстройству, когда именно оно появилось, имелись ли подобные случаи среди близких родственников. После получения достоверной информации специалист может приступать непосредственно к самой диагностике.
Сначала пациенту назначается стандартный анализ крови. С его помощью можно оценить количественный и качественный состав главной жидкости в организме. Затем обследование дополняется другими мероприятиями. Какими именно, зависит исключительно от хронического заболевания, на фоне которого и возникла анемия. Это могут быть УЗИ сердца/органов брюшной полости, КТ или МРТ и т.д.
После получения результатов обследования врач может судить о наличии той или иной болезни и характере анемии. Затем приступают непосредственно к самой терапии.
Особенности лечения
Что касается терапии анемии при хронических заболеваниях, то этот вопрос требует отдельного рассмотрения. Чаще всего специфического лечения не требуется. Если врачу удается правильно распознать причину расстройства (первичный недуг) и назначить его терапию, анемия проходит самостоятельно. Например, при почечных воспалениях назначается заместительное лечение. Дополнительное употребление препаратов железа и витаминов редко приносит положительные результаты.
Иногда больному назначают переливание эритроцитарной массы. Данная процедура считается не совсем безопасной. Поэтому к ее помощи прибегают в исключительных случаях.
В последнее время особую популярность приобрел рекомбинантный эритропоэтин. Это специфический гормон, который отвечает за активную выработку эритроцитов в костном мозге. Такая терапия характеризуется высокой эффективностью, но не лишена недостатков. Например, пациенты часто жалуются на появление аллергии, лихорадки, мышечных болей.
Во время комплексного обследования у них часто выявляются гиперкоагуляционный синдром, симптомы увеличения внутричерепного давления, аномально высокие показатели фосфатов и калия в крови. У больных раком прием подобных препаратов может негативно отразиться на продолжительности жизни. В подтверждение этому факту существуют многочисленные исследования.
Аневризмой брюшной аорты называют такое патологическое изменение этого сосуда:
- Внешне выглядит, как расширение, выпячивание, увеличение общего диаметра и внутреннего просвета участка аорты по сравнению с вышележащими и нижележащими отделами.
- Расположено ниже диафрагмы (в любом сегменте от диафрагмы до уровня разделения) по ходу брюшной полости – в брюшном отделе.
- Характеризуется истончением, ослаблением стенок сосуда в области выпячивания.
Все эти патологические изменения несут в себе большую опасность в связи с:
- очень высоким артериальным давлением в аорте, которое создается в момент изгнания крови из сердца;
- неспособностью слабой стенки противостоять кровяному давлению;
- разрушением аорты в области аневризмы;
- угрозой расслоения или разрыва аневризмы, которые сопровождаются сильнейшим внутренним кровотечением;
- нарушением кровоснабжения внутренних органов в связи с закупоркой артерий, расположенных в зоне расширения.
Между специалистами ведутся дискуссии по поводу критериев для постановки диагноза аневризмы брюшной аорты. Если раньше считалось, что только расширение более 3 см – это достоверный симптом болезни, то последние исследования показали относительную достоверность этой информации. Это связано с тем, что учитываться должны множество дополнительных факторов:
- пол – у мужчин брюшная аорта в среднем на 0,5 см шире по диаметру, чем у женщин;
- возраст – с возрастом происходит закономерное расширение брюшного отдела аорты (в среднем на 20%) в связи с ослаблением ее стенки и повышенным артериальным давлением;
- участок брюшной аорты – самые нижние отделы в норме на 0,3–0,5 см меньше по диаметру, чем верхние.
Поэтому расширение аорты в брюшном отделе более 3 см – правильный, но не единственный признак болезни. Это связано с тем, что ни при каких обстоятельствах здоровая аорта не должна иметь большего диаметра. В связи с вариабельностью величины нормального диаметра аорты специалисты относят к аневризмам даже расширения менее 3 см, если имеется:
- увеличение диаметра брюшного отдела ниже уровня отхождения почечных артерий более чем на 50% по сравнению с отделом выше этих сосудов;
- любое расширение веретенообразной формы, на 0,5 см превышающее диаметр нормальной аорты;
- очаговое ограниченное расширение в виде мешкообразного выпячивания любого размера и протяженности.
Клиническая картина
Симптомы ишемии кишечника зависят от формы болезни и локализации пораженной ветви сосуда. Разные виды имеют свои преимущественные причины. Поэтому клиника несколько отличается.
Для острой кишечной ишемии характерны:
- внезапное развитие резкой боли в животе с локализацией вверху справа и около пупка, быстро она распространяется по всему животу;
- позывы на дефекацию из-за усиления перистальтики кишечника;
- понос, кровь в кале;
- тошнота с рвотой;
- повышение температуры.

При острой форме имеется болезненность при дотрагивании до кожи и при пальпации живота, но перитонеальных симптомов нет
Хроническая ишемия возникает постепенно, симптомы формируются годами. Пациент жалуется на:
- приступообразные боли в брюшной полости, возникающие через полчаса после еды и длящиеся до трех часов («брюшная жаба»);
- боль часто не имеет конкретной локализации или беспокоит вокруг пупка, в зоне толстого кишечника (ишемический колит);
- за несколько месяцев боль становится интенсивнее;
- вначале заболевания боль купируется спазмолитиками, со временем препараты не облегчают состояние пациента;
- приходится отказываться от пищи из-за страха перед болями, поэтому отмечается похудение;
- потеря веса также связана с нарушением всасывания питательных веществ;
- живот почти постоянно вздут, урчит, аускультативно прослушиваются выраженные шумы;
- склонность к диарее, сменяющейся запором;
- частая тошнота и рвота.
Типы аортальных аневризм
По локализации аневризмы брюшной аорты важно разделять на два вида:
- Расположенные выше уровня отхождения почечных артерий – они очень опасны, поскольку затрагивают все крупные артерии, кровоснабжающие внутренние органы. Поэтому их тяжело оперировать.
- Расположенные ниже почечных артерий – менее опасны, так как затрагивают только аорту, что облегчает выполнение операции.
По виду и форме брюшные аневризмы бывают:
- Очаговыми (ограниченными, мешковидными) – имеют вид ограниченного выпячивания всех стенок, или одной из них (участка протяженностью в несколько сантиметров), который отчетливо отделяется от вышележащих и нижележащих отделов нормального диаметра.
- Диффузными (тотальными, распространенными, веретенообразными) – протяженность выпячивания занимает всю или большую часть брюшной аорты в виде общего расширения без четких границ – вся аорта равномерно расширена.
Малые аневризмы
Специалисты выделяют группу малых аневризм аорты – любые расширения диаметром до 5 см. Целесообразность в этом связана с тем, что чаще их рекомендуют наблюдать, а не оперировать. Если происходит стремительное увеличение размеров более 0,5 см за 6 месяцев, это говорит об угрозе разрыва. Такие аневризмы требуют оперативного лечения, несмотря на небольшие размеры.
Особенности клиники при разных формах ишемии

При ишемии ободочной кишки признаки проявляются умеренно, редко встречаются осложнения. Чаще болеют люди пожилого возраста. Симптомы выражены в приступообразных болях в левой половине живота. В развитии принимают участи следующие факторы:
- атеросклероз мезентериальных сосудов;
- состояние после оперативного вмешательства на сердце, сосудах, органах брюшной полости, при гинекологических заболеваниях у женщин;
- травма в области живота;
- общий сепсис;
- тромбоз артерии;
- гипотония;
- кишечная непроходимость при опухоли, грыже, выраженных спайках;
- спастическое сокращение сосудов при лечении препаратами от мигрени, гормональными средствами;
- спортивные нагрузки, особенно бег;
- влияние хронического приема наркотиков группы кокаина, амфетамина.

Вдоль позвоночника идет катетер из бедренной артерии, введенное контрастное вещество в брюшную аорту показывает «обрубок» мезентериальной артерии при ее полной непроходимости
Острая брыжеечная ишемия более поражает тонкий кишечник. Ее причины:
- тромбоэмболия из сердца в мезентериальные сосуды после операций на сердце, приступов пароксизма мерцания;
- может проявляться при обострении хронической ишемии в сосудах.
Ишемия из-за тромба в брыжеечных венах возникает при:
- остром и хроническом панкреатите (воспалительном процессе в поджелудочной железе);
- в случае любой кишечной инфекции;
- циррозе печени;
- раковой опухоли в органах пищеварения;
- заболеваниях кишечника (язвенном колите, болезни Крона);
- повышенной свертываемости крови, гормональной терапии;
- травмах живота.
Диагностика болезни
В результате растяжения или истончения кровеносного сосуда образовывается выпячивание стенки, которое называется аневризмой. Возникает в результате приобретенных или наследственных патологий. Опасность этой патологии зависит от места образования и калибра пораженной артерии или вены.
Аневризма аорты – опасное состояние, приводящее больных к моментальной смерти. Протекать патология может бессимптомно, поэтому человек даже не подозревает о ее существовании. Чаще всего аневризма аорты локализуется в брюшном отделе, что увеличивает шансы неблагоприятного прогноза.
Иногда аневризма брюшной аорты определяется врачами случайно во время проведения профилактических осмотров или обследований (пальпации живота, УЗИ, рентген и др.) по поводу других заболеваний. Часто пациенты обращаются к врачу с симптомами сдавления тканей и органов, находящихся рядом с аневризмой.
Самой крупной и длинной артерией в организме человека является аорта, она признана основным сосудом большого круга кровообращения. Она разделена на три части: восходящую, дугу аорты и нисходящую. Непосредственно нисходящая часть делится на грудной и брюшной отделы. Учитывая размеры и протяженность аорты, в ней создается максимально высокое давление, поэтому на ней часто образовываются аневризмы.
Этиология
Причинами аневризмы аорты могут быть:
- инфекционные заболевания;
- атеросклероз;
- травмы живота.
Истончение стенок или их растяжение обусловлено возрастными изменениями, травмами или заболеваниями. Еще один фактор, в результате которого развивается аневризма брюшного отдела аорты – атеросклеротические бляшки. Определенную роль играет вирус герпеса, но эти данные еще не подтверждены. Перечисленные факторы способствуют образованию и развитию аневризмы, расслоению, воспалению сосуда.
На начальных этапах развития аневризма ни чем себя не проявляет и обнаруживается случайно. При прогрессировании в средней стенке артерии наблюдается атрофия эластических волокон: они замещаются соединительной тканью.
Образования на сосуде могут быть разные по строению и форме. Так, по патологическим особенностям аневризма бывает:
- истинной. Образование представляет собой выпячивание стенки сосуда, которое формируется из всех слоев аорты;
- ложной. В этом случае аневризма образовывается из гематом, а стенки сосуда состоят из парааортальной соединительной ткани и подслойных сгустков крови.
По форме образование бывает:
- мешковидным, при котором полость выпячивания сосуда соединяется с его просветом через шейкообразный канал;
- веретенообразная. Данная форма наиболее распространенная, при этом полость напоминает форму веретена и соединяется с просветом посредством широкого отверстия;
- расслаивающаяся. Из-за расслоения стенок сосуда образовывается полость, которая заполняется кровью. В результате аневризма сообщается с просветом посредством расслаивающейся стенки.
Исходя из клинических проявлений, кардиологи выделяют:
- аневризму грудного отдела аорты;
- образование брюшного отдела.
Симптоматика
Поскольку основной причиной заболевания является атеросклероз артерий. Аневризма аорты брюшного отдела имеет разнообразные симптомы.
Для диагностики общие анализы крови, кала играют вспомогательную роль. Лейкоцитоз указывает на текущее воспаление. Повышенная свертываемость — на возможность формирования тромба. В анализе кала определяют массу непереваренных частиц пищи, клетки крови, элементы воспаления.
Ангиография — заключается во введении в бедренную артерию через длинный катетер до брюшной аорты контрастного вещества с последующей серией снимков. Методика очень важна для быстрой постановки диагноза и решения вопроса о лечении.
Магнитно-резонансная ангиография позволяет провести послойное изучение кровотока в сосудах.
Допплеровское исследование — проводится для оценки скорости кровотока и определения конкретного места или участка суженного сосуда, локализации тромба, его размеров.
Колоноскопия — с помощью гибкой эндоскопической трубки, введенной в прямую кишку, изучается состояние слизистой, выявляется степень поражения кишечника.
Эзофагогастродуоденоскопия проводится эндоскопом для выявления изменений в начальных отделах тонкого кишечника.

Лапароскопия — в условиях операционной через небольшой разрез в брюшную полость вводится эндоскоп для получения визуальной информации
Методы лечения
При подозрении на ишемию кишечника обязательно назначаются антибиотики для предотвращения присоединения инфекции и перитонита, препараты, расширяющие сосуды.
Предусматривается лечение местного воспалительного процесса кишечника.
Если возможно сужение русла артерий из-за приема лекарственных препаратов, то их отменяют.
При повышении свертываемости назначаются антиагреганты и антикоагулянты с целью снижения процессов тромбообразования.
При выявлении некротизированных участков кишечника их необходимо удалить и сшить концы. Если это сделать нет возможности, формируют колостому с выводом на кожу живота. Пациенту необходимо будет носить калоприемник.
Одновременно проводится ангиопластика суженной артерии путем введения баллона со стентом. Подобная операция может проводиться сразу после ангиографии.
При хронической ишемии оперативное лечение заключается в создании искусственного сосуда в обход затромбированного.
Если сдавливание вызвано механическим разрастанием опухоли, ущемлением грыжи, спаечной непроходимостью, то успех восстановления проходимости артерий зависит от своевременного удаления этих препятствий.
Аневризма аорты брюшной полости
Аневризма аорты брюшной полости — это расширение и существенно истощение стенок главной артерии человека. В самом начале симптомы патологии могут совершенно не проявляться. Основной проблемой такого заболевания является то, что оно может вызвать внутреннее кровотечение в брюшину, которое может закончиться смертью больного человека.
Аневризма брюшной аорты – это болезнь, которая происходит по двум главным причинам, среди которых специалисты выделяют врожденную патологию сосуда, а также повышенное АД. Стенки артерии могут быть слишком истончены, как из-за особенностей строения, так и из-за постоянного высокого давления, которое происходит изнутри.
Среди факторов, которые влияют на возникновение проблемы, можно выделить следующие:
- врожденные патологии;
- различные травмы и повреждения;
- воспалительный процесс инфекционного характера;
- воспаление неинфекционной природы;
- дегенеративные изменения;
- осложнения после проведенных операционных вмешательств;
- распространение гнойных инфекций.
Врожденные нарушения и патологии соединительной ткани могут влиять на то, что стенка аорты может потерять свою прочность. Но эта причина диагностируется лишь в отдельных случаях. Чаще все эти патологии не влияют на сосуды до определенного возраста, но где-то влет риск образования патологии очень увеличивается. В некоторых случаях причиной проблемы является некорректно формирование тканей во внутриутробном периоде развития плода.
Еще одной редкой причиной того, что у человека возникает аневризма брюшной аорты, являются травмы. Редкость воздействия этого фактора объясняется тем, что в большинстве случаев из-за механических повреждений живота происходит разрыв артерии, а не ее локальное изменение, вследствие которого позже развивается сама аневризма.
Инфекционные заболевания, которые могут вызвать аневризму брюшной аорты, ограничены способностью патогенных микроорганизмов мигрировать по телу с током крови. Только таким образом можно добраться места локализации аневризмы в брюшине. Инфекция должна зацепиться в определенном месте за стенку сосуда, после чего начинается процесс его поражения.
- сифилис;
- туберкулез;
- сальмонелез;
- стафилококковые и стрептококковые заражения;
- ЦМВ инфекции и герпетические поражения;
- определенные тропические инфекции.
Неинфекционные заболевания могут привести к аневризме в брюшине из-за того, что артерию поражают не микробы, а собственные вещества организма, которые он производит. Причиной патологии могут стать следующие аутоиммунные заболевания:
- болезнь Бахтерева;
- облитерующий тромбангит;
- неспецифический остеоартериит;
- системные васкулиты;
Аневризма брюшной аорты достаточно часто происходит из-за такого дегенеративного поражения сосудов, как атеросклероз. Причина этой болезни – это нарушение обмена жиров в организме, вследствие чего на стенках артерий и вен откладывается холестерин. Когда это происходит в одной месте, происходит локальное истончение сосуда.
Нередко аневризма брюшного отдела аорты возникает после операционных вмешательств, касающихся внутренних органов, расположенных в данной части тела. В некоторых случаях причина заключается в ошибке хирурга, которая проявляется после операции, в других же – развитие патологии является последствиями хирургии. Осложнения трудно предвидеть, но к ним обязательно необходимо быть готовым, даже в случаях, оперативное вмешательство было простым.
Любой гнойный процесс в брюшной полости имеет свойство влиять на окружающие его ткани, в том числе и на стенки брюшной аорты. В таком случае они значительно становиться более тонкими и подверженными возникновению патологий.
Аневризма брюшной аорты причины может иметь самые разнообразные, поэтому очень важно максимально быть готовым к ее появлению, если существует определенный риск этого.
Кроме непосредственных причин возникновения аневризмы, следует выделить также и те факторы, которые могут способствовать патологии или провоцировать ее развитие:
- Курение. Первоначально было определено статистическим методом, что люди с табакозависимостью более подвержены аневризме брюшной полости. После этого ученые выяснили, что изменения в легких провоцируют снижение образования эластина, которые очень важен для нормального функционирования сосудов. К тому же люди, которые курят, более подвержены сердечно-сосудистым проблемам, также непосредственно влияющим на истончение стенок сосудов.
- Раса человека. Наиболее часто возникает аневризма брюшной аорты у представителей европеоидной расы. Именно поэтому данная патология чаще всего встречается у европейских, австралийских и североамериканских жителей.
- Повышение количества холестерина в организме. Это провоцирует возникновение атеросклероза сосудов, который может привести к истончению их стенок.
- Возраст. Чем более старшим становится человека, тем интенсивнее становится дегенеративные изменения соединительной и мышечной тканей. К тому же чаще всего пожилые люди страдают от гипертонии. Именно поэтому аневризма брюшной аорты чаще происходит у людей послелет.
- Пол. Из-за гормонов, а также строения самой аорты, у мужчин аневризма встречается намного чаще, нежели у женщин.
- Наследственность. Если у человека есть кровные родственники, страдающие аневризмой аорты, риск возникновения этого патологии у него также существенно возрастает. Связанно это, как с индивидуальными особенности строения артерий и вен, так и с предрасположенностью к определенным болезням, таким, как гипертония и гиперлипидемия.
- Повышенное АД. Вследствие этого происходит значительное растяжение сосудов, что создает почву для образования патологии.
Все вышеперечисленные факторы напрямую не влияют на возникновение аневризмы, но они могут существенно увеличивать риск ее возникновения. Именно поэтому каждому человеку, которого касается хотя бы один из пунктов, необходимо быть предельно внимательным к своему здоровью.
Для того чтобы спланировать корректную операцию, а также быть готовым к тому, какое может быть последствие хирургии, врачи классифицируют аневризмы аорты в зоне брюшины по ряду признаков. Можно выделать следующую дифференциацию данной патологии:
- По виду полости: истинные (когда происходит выпячивание самой стенки аорты), ложные (когда образовывается патологическая область, имеющая сообщение с аортой) и расслаивающие (когда полость образуется между слоями оболочки стенки).
- По форме: мешковидные (когда происходит одностороннее выпячивание одной из стенок сосуда), веретенообразные (когда аорта расширяется во все стороны).
- По размерам: малые образования (диаметром от трех до пяти сантиметров), средние образования (диаметром от пяти до семи сантиметров), большие образования (диаметром более семи сантиметров), гигантские образования (диаметр которых в десять раз больше диаметра самой аорты).
- По течению патологии: бессимптомное течение (признаки болезни отсутствуют до разрыва аорты), безболевое течение (существует определенный симптомокоплекс, для которого не характерен болевой синдром), болевое течение (основным симптомом болезни является боль в животе).
- По стадиям развития: угрожающий разрыв (типичный признак практически каждой аневризмы), расслоение (когда оболочки сосуда расслаивают на две части), разрыв аневризмы (финальная стадия развития болезни, которая говорит о начале кровотечения из аорты в брюшную полость).
- По локализации: супраренальные (когда верхняя граница патологической области расположена в зоне, находящейся выше отхождения от сосуда почечных артерий), субренальные (когда верхняя граница патологической области расположена в зоне, находящейся ниже отхождения от сосуда почечных артерий), инфраренальные (патология находится в нижней часто артерии).

Расслаивающая аневризма характеризуется быстрым ростом и большой опасности для пациента, так как она имеет наименее прочные стенки, ведь они сформированы лишь одним из слоев артерии. К тому же такие патологии чаще всего очень большие и их трудно диагностировать. Такие аневризмы при этом в большинстве случаев характеризуются болью, так как затрагиваются нервные окончания, находящиеся в оболочке сосуда.
Четверть всех случаев, когда у человека возникает аневризма брюшной аорты, характеризуется тем, что больной не чувствует совершенно никаких симптомов. Даже врач не всегда предполагает проблему при плановых осмотрах по другим заболеваниям. После длительного течения болезни происходит разрыв аневризмы брюшной аорты.
Симптомы аневризмы брюшной аорты, если они проявляются, характеризуются следующими двумя признаками:
- Болью в животе. Возникает этот симптом почти у половины всех больных. Он может иметь различные проявления. При больших аневризмах болезненные ощущения могут быть интенсивным, очень неприятные и острые. Но чаще всего пациенты жалуются на тупую боль. Она может усиливаться после еды или же во время выполнения каких-либо физических нагрузок.
- Пульсацией в животе. Из-за близкого расстояния к сердцу многие аневризмы пульсируют в такт сердечному ритму. В большинстве случаев этот симптом сопровождается болью, хотя в 15 процентах случаев встречается самостоятельно.
Если образование аневризмы очень большое, оно может давить на окружающие органы, а также нарушать ток крови, из-за чего определенные системы организма получают недостаточное ее количество. Из-за этого может нарушаться функционирование определенных частей тела, что проявляется своими симптомами. Врачи выделяют следующие симптомокомплексы, вызванные аневризмами:
- Абдоминальный. У больного проявляются признаки анорексии, появляется отрыжка и изжога. Пациент чувствует нарушения функции ЖКТ в виде поносов, запоров, метеоризма и рвоты.
- Урологический. Больной человек чувствует периодические боли в области поясницы. Кроме этого, он испытывает тяжесть в этом отделе спины, у него нарушается мочеиспускание, проявляется боль при нем. Также иногда может возникать почечная колика, а в мочи появляться следы крови.
- Ишиорадикулярный. Возникновение болей при осуществлении каких-либо движений, нарушение чувствительности кожных покровов нижних конечностей, а также их быстрое онемение в состоянии покоя.
- Ишемии нижних конечностей. Для этого комплексна характерна перемежающаяся хромота, нарушение трофики нижних конечностей, ощущение чувства холода в нижней части тела.
Возможные последствия
Наиболее часто встречаются:
- некроз стенки кишечника — возникает при недостаточности компенсаторных сил, омертвевшая ткань подвергается разрыву и содержимое попадает в брюшную полость, это вызывает тяжелый перитонит;
- сужение кишки — предположим, что в результате хронического процесса на небольших участках появляется рубцовая ткань как итог заживления, она срастается с другими петлями кишечника, с брыжейкой.

Рубцы формируют новое механическое препятствие из-за сужения кишки
Профилактические меры
Для бережного отношения к сосудам необходимо:
- придерживаться в меню овощных блюд, каш, ежедневно есть салаты, фрукты;
- ограничить употребление острых мясных продуктов, жирного и жареного мяса и рыбы, бобовых, копченостей, консервов;
- прекратить курение;
- бороться с малой подвижностью, больше ходить, заниматься спортом;
- контролировать и не запускать хронические болезни.
Своевременное обращение к врачу и обследование поможет не допустить до тяжелой стадии ишемии. Острые боли в животе не стоит лечить самостоятельно под предлогом пищевого отравления. Если они возникли не в первый раз, имеются другие последствия поражения артерий (перенесенный инфаркт миокарда, инсульт), то следует помнить о системном поражении сосудов и принимать меры для предотвращения осложнений.