Оглавление
- 1 Причины легочной гипертензии
- 2 Классификация и прогноз
- 3 Список сокращений
- 4 Клиническая картина
- 5 Термины и определения
- 6 Прогноз и профилактика
- 7 Приложение В. Информация для пациентов
- 8 Описание болезни
- 9 1.2. Этиология и патогенез
- 10 Классификация заболевания
- 11 1.3. Эпидемиология
- 12 Народные методы лечения
- 13 Как лечить гипертензию у взрослых
- 14 Легочная гипертония у детей
- 15 Лёгочная гипертензия и беременность
- 16 2.3. Лабораторная диагностика
- 17 Правила питания
- 18 Критерии оценки качества медицинской помощи
- 19 Диагностические мероприятия
Причины легочной гипертензии
Часто гипертензия образуется при развитии заболеваний лёгких. Во время их прогрессирования образуется альвеолярная гипоксия — главная причина возникновения лёгочной гипертензии. Кроме того, нарушается структура тканей органа. Негативно сказываются и следующие процессы:
- Хронический бронхит обструктивного характера. Ткани изменяются, что приводит к перекрытию воздухопроводящих путей.
- Бронхоэктазы. Образуются нагноения и полости, находящиеся в нижних долях органа.
- Фиброз тканей органа. Изменение здоровых тканей органа, в результате чего наблюдается замещение нормальных клеток соединительной тканью.
Негативно сказываются на состоянии больного и патологии сердца. Выделяют следующие группы нарушений:
- Врождённые дефекты: пороки межжелудочковой или межпредсердной перегородки, открытый боталлов проток.
- Снижение работоспособности сердца при некоторых заболеваниях: кардиомиопатии, ишемической или гипертонической болезни.
Перекрытие сосудов лёгочной артерии также ведёт к развитию гипертензии. В этом случае выделяют несколько путей развития тромбоза:
- Альвеолярную гипоксию. Её развитие происходит при неравномерной вентиляции лёгких. Понижается количество кислорода, поэтому сосуды органа сужаются.
- Изменение тканей лёгких. При изменении структуры тканей органа большое значение имеет соединительная ткань, замещающая здоровые клетки и сдавливающая сосуды.
- Повышение числа эритроцитов. Количество эритроцитов повышается в результате длительной гипоксии — малого или недостаточного снабжения кислородом. Из-за недостаточного количества кислорода образуется тахикардия — учащённое сердцебиение. Спазм сосудов приводит к образованию небольших тромбов, в результате чего перекрываются сосуды.
Изучением особенностей сердечно-сосудистого заболевания, а также определением основных причин ЛГ и зависящих от них мер лечения занимались Александр Бакулев, являющийся одним из основоположников сердечно-сосудистой хирургии, и Лео Бокерия — известный советский кардиохирург.
К основным причинам развития ЛГ относят хронические заболевания и патологические изменения сердечной мышцы и дыхательной системы:
- обструктивный бронхит;
- бронхиальная астма и туберкулез в хронической форме;
- бронхоэктаз (образование полостей и нагноения в легких);
- фиброз ткани легких, вызванный патологическими изменениями в организме;
- врожденные сердечные пороки, в частности, пороки митрального клапана, дефекты межпредсердной и межжелудочковой перегородок, пороки желудочков и клапанов;
- заболевания, провоцирующие нарушения работы кровеносной системы и ведущие к застою крови (кардиомиопатия, ИБС, тромбоэмболия легочной артерии);
- альвеолярная гипоксия, являющаяся самой распространенной причиной ЛГ;
- дефекты структуры тканей легких;
- приступы гипертонии, гипертонические кризы;
- отклонения структуры крови от нормы в связи с повышенной концентрацией эритроцитов;
- ВИЧ-инфицирование;
- цирроз печени в прогрессирующей стадии;
- приобретенный пролапс митрального клапана;
- портальная гипертензия, характеризующаяся повышенным давлением в воротной вене вследствие поражений печеного отдела;
- гипертиреоз, при котором происходит избыточное выделение гормонов щитовидной железы;
- новообразования в отделе грудной клетки, ее деформация;
- сдавливание легочных сосудов вследствие ожирения;
- интракраниальная гипертензия, возникающая из-за патологий головного мозга с сопутствующим повышением внутричерепного давления;
- левожелудочковая недостаточность;
- нарушения метаболизма и обменных процессов в организме.
Также спровоцировать возникновение легочной гипертензии могут внешние факторы влияния, в числе которых:
- продолжительный прием препаратов наркотического содержания, антидепрессантов и анорексигенов;
- влияние токсинов и биологических ядов при проживании в местах с плохой экологией;
- период беременности, особенно у женщин, страдающих гипертонией;
- проживание и частое пребывание в высокогорной местности.
Часто ЛГ возникает вследствие сразу нескольких причин в виде заболеваний сердечно-сосудистой и дыхательной систем.
Легочная гипертензия может являться как врожденной аномалией, то есть первичной, или же приобретенной, которую называют вторичной.
В качестве причины для повышения давления в артерии легких могут выступать следующие факторы:
- сердечная недостаточность;
- васкулиты;
- пороки сердца различного происхождения;
- хронические заболевания легких, в том числе туберкулез, бронхиальная астма и т.д.;
- ТЭЛА или иные поражения легочных сосудов;
- обменные нарушения;
- нахождение в высокогорных регионах.
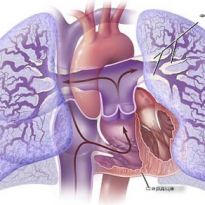
В тех случаях, когда точные причины гипертензии установить не представляется возможным, врач ставит диагноз первичной гипертензии. Являясь болезненным состоянием с неизвестным происхождением, первичная легочная гипертензия может быть спровоцирована приемом различных средств контрацепции или возникнуть в результате аутоиммунного заболевания.
Вторичное легочное заболевание может быть вызвано патологиями сердечной мышцы, легких или сосудов.
К повышению сопротивления внутри малого круга кровообращения у взрослых могут привести самые разные заболевания и патологические состояния. Иногда развитие синдрома бывает обусловлено не одним, а сразу несколькими факторами. Непосредственными причинами повышения сопротивления могут стать сосудистые аномалии, системно-легочные шунты, заболевания, сопровождающиеся поражением легочной ткани, сердечно-сосудистая патология. К проблеме могут приводить пороки развития, генетические аномалии.
Легочная гипертензия является гемодинамическим и патофизиологическим состоянием, а не отдельной нозологической единицей. Исключением следует считать легочную артериальную гипертензию. Этот вариант патологии составляет первую группу классификации и может выставляться как клинической диагноз.
Длительное изучение этого полиэтиологического синдрома привело к выделению 5 основных типов легочной гипертензии с учетом причины и патогенеза развития:
- артериальной,
- венозной,
- тромбоэмболической,
- гипоксической,
- смешанной.
У детей встречаются любые известные варианты синдрома, но среди причин наиболее распространены сердечные пороки и идиопатический вариант гипертензии. Неотъемлемым критерием гипертензионного сосудистого поражения легких ребенка является нарастание сосудистого сопротивления. Если при обследовании младенца этого не наблюдается, а давление в легочной артерии велико, необходимо решить вопрос об оперативном лечении.
У новорожденных детей иногда происходит сбой адаптации кровообращения. После рождения лёгкие начинают выполнять свою дыхательную функцию, обеспечивая газообмен. При наличии нарушений давление в малом круге кровообращения может резко повыситься, создавая огромную нагрузку на сердце. Результатом этого может стать формирование стойкого фетального кровообращения или персистирующей легочной гипертензии (ПЛГ), требующее срочного оказания помощи.
Легочная артериальная гипертензия что это? Болезнь, вызванная патологическими изменениями в легочной системе, при которых наблюдается резкое возрастание внутрисосудистого давления выше 35 мм рт. ст.
Первичная легочная гипертензия – не до конца изученная форма заболевания. Причина развития идиопатической легочной гипертензии – генетические нарушения сосудов легочной системы. В организме в малом количестве вырабатываются вещества, которые отвечают за расширение и суживание сосудов. Первичную гипертензию может вызвать чрезмерная активность тромбоцитов, что ведет к закупорке сосудов.
Вторичная легочная гипертензия развивается вследствие различных хронических болезней – врожденный порок сердца, тромботические поражения артерии в легких, синдром Пиквика, кардиологические и легочные заболевания, бронхиальная астма.
Хроническая тромбоэмболическая легочная гипертензия вызвана закупоркой сосудов. Заболевание характеризуется бурным прогрессированием, острой дыхательной недостаточностью, снижением артериального давления, гипоксией.
Факторы, способствующие развитию заболевания:
- прием амфетаминов, кокаина, антидепрессантов, препаратов, подавляющих аппетит;
- беременность, гипертония, ВИЧ, патологические изменения печени;
- онкологические болезни системы кроветворения;
- повышенное давление в воротниковой зоне;
- гипертиреоз;
- частые подъемы в горы;
- сдавливание сосудов в легких опухолью, деформированной грудиной, вследствие ожирения.
Важно! Исследования зарубежных ученых доказали, что первичную легочную гипертензию вызывают некоторые антибиотики, гормональные оральные средства контрацепции. Патология часто развивается у курильщиков.
Факторы, влияющие на прогноз больных ЛГ:
- ФК (ВОЗ)
- Наличие признаков правожелудочковой сердечной недостаточности
- Толерантность к физическим нагрузкам
- Дистанция в тесте 6-минутной ходьбы
- Уровень пикового потребления кислорода
- ЭхоКГ- параметры (Наличие перикардиального выпота, Площадь правого предсердия)
- Гемодинамические параметры (давление в правом предсердии, СВ, SvO2, отрицательная ОФП)
- Анализы крови (Гиперурикемия, Уровень натриуретического пептида, Тропонин, Норадреналин, Эндотелин-1)
- Рекомендовано оценивать тяжесть ЛАГ у больных с помощью панели
данных, включающих параметры клинического, функционального,
гемодинамического статуса, уровня биомаркеров, параметров ЭхоКГ [9,30].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств В)
- Рекомендуется целевая стратегия лечения больных с ЛАГ [4,10,11]
- Рекомендуется проводить кардиопульмональный тест с определением
пикового потребления кислорода, вентиляционной эффективности,
максимального систолического АД на высоте нагрузки и/или катетеризацию
правых отделов сердца для объективной оценки функции правого желудочка. в
результате лечения желательно достигать дистанции в Т6МХ более 400м.
Пациенты моложе 50 лет на фоне терапии обычно способны проходить более
500м, несмотря на наличие тяжелой ЛГ и дисфункции правого желудочка
[48].
- Рекомендовано определение уровня биомаркеров, эхокардиографических и
гемодинамических параметров, чтобы определить стабильность состояния
больного [9,30].
Параметры, позволяющие определить прогноз больных с ЛАГ, стратегия динамического наблюдения представлены в таблице 13.
Таблица 13. Оценка риска при ЛАГ
Повышение
давления в сосудах легких называют ЛГ или, при наличии дополнительных
определенных признаков –ЛАГ. ЛАГ – это редкое сосудистое заболевание,
которое характеризуется постепенным развитием и при отсутствии лечения
приводит к тяжелым последствиям.
Классификация и прогноз
Попытки классифицировать синдром начались в 1973 году, когда были выделены первичная и вторичная формы легочной гипертензии. С тех пор в связи с обновлением информации относительно механизмов болезни классификация несколько раз пересматривалась. Последний вариант был предложен Европейским сообществом кардиологов в 2015 году.
Выделяют 5 групп синдрома, каждая из которых включает отличающиеся по этиологии варианты легочной гипертензии.
В первую группу входят виды патологии, обусловленные поражением сосудистого русла:
- Легочная артериальная гипертензия, включающая идиопатическую, наследуемую, вызванную лекарствами или токсинами, ассоциированную с ВИЧ-инфекцией, шистосомиазом, портальной гипертензией.
- Легочная веноокклюзионная болезнь. Этот вариант патологии, аналогично предыдущему, подразделяется на идиопатическую, наследственную формы, может провоцироваться лекарствами или быть ассоциирован с болезнями.
- Легочная гипертензия у новорожденных с персистирующим течением.
- Ко второй группе отнесены варианты синдрома, являющиеся следствием патологии левых отделов сердца. К нарастанию давления в сосудистом русле малого круга могут привести дисфункция левого желудочка, поражение клапанов, врожденная кардиомиопатия, сужение легочных вен.
- Третья группа связана с легочной патологией или продолжительной гипоксией.
Среди них:
- интерстициальные заболевания и некоторые другие болезни легких;
- приступы апноэ во сне;
- высотная гипоксия;
- гиповентиляция альвеол;
- аномалии легкого.
В четвертую группу входят разные варианты хронической обструкции легочной артерии, в первую очередь тромбоэмболическая гипертензия. Обструкция может быть связана с врожденным стенозом, вызвана ангиосаркомой и другими сосудистыми новообразованиями, артериитом, паразитами.
К последней пятой группе отнесены те варианты синдрома, для которых механизмы развития до конца не выяснены, либо их сразу несколько.
Повысить вероятность развития гипертензии могут следующие проблемы:
- заболевания крови, в том числе гемолитическая анемия, состояние после спленэктомии;
- системные патологии (саркоидоз, легочный гистиоцитоз);
- болезни, ведущие к существенным метаболическим сдвигам (Гоше, гормональные нарушения щитовидной железы, гликогеноз);
- другие болезни, в частности, опухолевая микроангиопатия с образованием тромбов, фиброзирующий медиастинит.
Кроме этой классификации существуют и другие варианты систематизации гипертензии. Разделение на функциональные классы проводится по тяжести клинических симптомов. Таких классов всего 4. Для первого из них характерно полное отсутствие ограничений физической активности: привычные нагрузки не сопровождаются какими-либо симптомами.
Если диагностируется второй или третий функциональный класс, это означает отсутствие проявлений болезни в покое, но привычные нагрузки и даже физическая активность малой интенсивности приводят к ухудшению состояния. Четвертый класс функциональной классификации самый тяжелый: для него характерны симптомы легочной гипертонии в покое, а минимальные нагрузки значительно ухудшают состояние больного.

Первый этап не сопровождается утратой мышечной активности. Гипертоник выдерживает привычный ритм жизни без ощущения головокружения, обмороков, слабости, болезненных ощущений в грудине, тяжелой одышки. На следующей стадии физические возможности больного ограничены. Спокойное состояние нареканий не вызывает, но при стандартной нагрузке появляется одышка, упадок сил, нарушение координации.
ЛГ со снижением инициативности. Проблемы даже при малых нагрузках. Высокая степень нарушений кровотока, ухудшение прогноза. Класс IV: ЛГ с непереносимостью минимальной активности. Одышка, усталость ощущается и в полном покое. Признаки высокой недостаточности кровообращения – застойные проявления в виде асцита, гипертонические кризы, отёк лёгких.
Скорость развития симптомов ЛГ невелика; Проводимое лечение улучшает состояние пациента; Давление в системе лёгочной артерии снижается.
Симптомы ЛГ динамично развиваются; Признаки декомпенсации системы кровообращения (отёк лёгких, асцит) нарастают; Уровень давления: в лёгочной артерии больше 50 мм ртутного столба; При первичной идиопатической ЛГ.
Общий прогноз при лёгочной артериальной гипертензии связан с формой ЛГ и фазой превалирующего заболевания. Смертность за год, при нынешних методиках лечения, равна 15%. Идиопатическая ЛГ: выживаемость больных через год 68%, через 3 года – 48%, после 5-ти лет — лишь 35%.
Клиническая классификация ЛГ необходима для стандартизации
диагностических подходов и лечебных мероприятий. На протяжении полувека
она претерпела значительные изменения, начиная с 1973г., когда в
соответствии с консенсусом экспертом выделялось две категории: первичная
ЛГ или ЛГ неустановленной этиологии и вторичная ЛГ при выявлении причин
или факторов риска [16]. В 1998г.
на II Всемирном симпозиуме по
проблеме ЛГ в г. Эвиане (Франция) были впервые выделены категории или
группы ЛГ на основании сходства патогенетических особенностей,
клинической картины гемодинамических характеристик и подходов к лечению
[1,2]. До настоящего времени выделяется пять групп ЛГ (таблица 1).
Таблица 1- Клиническая классификация легочной гипертензии
| 1. Легочная артериальная гипертензия: 1.1.Идиопатическая (ИЛГ) 1.2.Наследуемая (мутации BMPR2, другие) 1.3.Индуцированная приемом лекарств и 1.4.Ассоциированная с: системными заболеваниями 1″. Легочная вено-окклюзионная |
| 2. Легочная гипертензия вследствие патологии левых отделов сердца: 2.1. Систолическая дисфункция 2.2. Диастолическая дисфункция 2.3. Клапанные пороки 2.4. Врожденная/ приобретенная обструкция приносящего/выносящего тракта левого желудочка 2.5. Врожденный или приобретенный стеноз легочных вен |
| 3. Легочная гипертензия вследствие заболеваний легких и/или 3.1. Хроническая обструктивная болезнь легких 3.2. Интерстициальные заболевания легких 3.3.Другие заболевания легких со смешанными рестриктивными и обструктивными нарушениями 3.4. Нарушения дыхания во время сна 3.5. Синдром альвеолярной гиповентиляции 3.6. Высокогорная ЛГ 3.7. Аномалии развития легких |
| 4. Хроническая тромбоэмболическая легочная гипертензия: 4.1. Хроническая тромбоэмболия в систему легочной артерии 4.2. Другие обструкции легочной артерии (ангиосаркома, |
| 5. ЛГ неизвестного или смешанного генеза: 5.1. Гематологические заболевания (хроническая гемолитическая анемия, миелопролиферативные заболевания, спленэктомия) 5.2. Системные нарушения (саркоидоз, легочный гистиоцитоз, лимфангиолейомиоматоз, нейрофиброматоз, васкулиты) 5.3. Метаболические нарушения (гликогенозы, болезнь Гоше, дисфункция щитовидной железы) 5.4. Другие (опухолевая обструкция, фиброзирующий медиастинит, хроническая почечная недостаточность, сегментарная ЛГ) |
Согласно гемодинамической классификации выделяют прекапиллярную и посткапиллярную формы ЛГ (таблица 2).
Таблица 2- Гемодинамическая классификация легочной гипертензии
| Определение | Характеристики | Клинические группы |
| Легочная гипертензия | ДЛАср. ? 25 мм рт.ст. | Все группы |
| Прекапиллярная ЛГ | ДЛАср.? 25 мм рт.ст. ДЗЛА ? 15 мм рт.ст. | 1. Легочная артериальная гипертензия 3. ЛГ вследствие заболеваний легких и/или гипоксемии 4. Хроническая тромбоэмболическая ЛГ 5. ЛГ неизвестного или смешанного генеза |
| Посткапиллярная ЛГ | ДЛАср. ? 25 мм рт.ст. ДЗЛА {amp}gt; 15 мм рт.ст. | 2. Легочная гипертензия вследствие патологии левых отделов сердца 5. ЛГ неизвестного или смешанного генеза |
| Изолированная посткапиллярная ЛГ | Диастолический градиент {amp}lt; 7 мм рт.ст. ЛСС {amp}lt;3 ЕД. Вуда | |
| Комбинированная посткапиллярная и прекапиллярная ЛГ | Диастолический градиент ? 7 мм рт.ст. ЛСС {amp}gt; 3 ЕД. по Вуда | |
Критериями прекапиллярной ЛГ являются:Примечание. Диастолический градиент = Диастолическое ДЛА – ДЗЛА
среднее давление в легочной артерии (ДЛАср.) ? 25 ммрт.ст. по данным КПОС;
давление заклинивания в легочной артерии (ДЗЛА) ? 15 мм рт. ст.
Все вышеуказанные параметры должны измеряться в покое.
Такой гемодинамический вариант можно выявить приЛАГ, ЛГ вследствие патологии легких, ХТЭЛГ, смешанных формах ЛГ.
Посткапиллярная форма ЛГ определяется при
ДЛАср. ? 25 ммрт.ст. и ДЗЛА{amp}gt; 15 мм рт. ст., характерна для ЛГ
вследствие патологии левых отделов сердца (группа 2).
Диастолический градиент в настоящее время считается наиболее
информативным показателем, определяющим характер легочной сосудистой
болезни[3,17]. В норме он находится в пределах 1-3 мм рт.ст., у
пациентов с заболеваниями сердца – до 5 мм рт.ст. Величина
диастолического градиента как разница между диастолическим ДЛА(ДДЛА) и
ДЗЛА позволяет выделить подтипы посткапиллярной ЛГ.
- Первая стадия, не сопровождающаяся потерей физической активности. Больной с легочной недостаточностью может выдерживать обычные нагрузки без появления слабости, головокружения, боли в грудине или одышки.
- На второй стадии заболевания физическая активность пациента ограничена. В состоянии покоя жалоб нет, но привычная нагрузка вызывает выраженную одышку, головокружения и сильную слабость.
- Третья стадии гипертензии вызывает вышеперечисленные признаки при самой небольшой физической активности человека, страдающего этой болезнью.
- Легочная гипертензия четвертой стадии знаменуется выраженными признаками слабости, одышки и болей даже тогда, когда человек находится в состоянии абсолютного покоя.
Список сокращений
| DLCO – PaO2/PaСO2- NO – | диффузионная способность легких в отношении монооксида углерода парциальное давление кислорода/углекислого газа оксид азота |
| NT-proВNP – | N-терминальный мозговой натрийуретический пептид |
| рpm – | (parts per million) – частиц NO на миллион в газовой смеси |
| SaO2/ SvO2 – АК – | сатурация О2 артериальной / венозной крови антагонисты кальция |
| АРЭ – | антагонисты рецепторов эндотелина |
| ВПС – | врожденные пороки сердца |
| Д6МХ – | дистанция в тесте 6-минутной ходьбы |
| ДДЛА – ДЗЛА – ДЛА/ДЛАср. – | давление заклинивания в легочной артерии диастолическое давление в легочной артерии давление в легочной артерии/среднее давление в легочной артерии |
| ДМЖП – ДМПП – ДПП – | дефект межжелудочковой перегородки дефект межпредсердной перегородки давление в правом предсердии |
| ДЭхоКГ – ИЛГ ИЛФ – КЛФЭ – КПОС – ЛАГ/ ЛГ – ЛВОБ – ЛКГА – ЛЖ – ЛСС – МНО НПВ – ОАП – ОФП – ПГЕ1 – ПЖ/ ПП – РКИ – СВ СДЛА – СЗСТ – СОАС – ССД – Т6МХ – ТЭЛА – ФК – ФР ХОБЛ – ЭКГ – ЭТ-1 – ЭхоКГ – | допплерэхокардиография идиопатическая легочная гипертензия идиопатический легочный фиброз комбинация легочного фиброза и эмфиземы катетеризация правых отделов сердца легочная артериальная гипертензия/легочная гипертензия легочная вено-окклюзионная болезнь легочный капиллярный гемангиоматоз левый желудочек легочное сосудистое сопротивление международное нормализованное отношение нижняя полая вена открытый артериальный проток острая фармакологическая проба простагландин Е1 правый желудочек/правое предсердие рандомизированное клиническое исследование сердечный выброс систолическое давление в легочной артерии системное заболевание соединительной ткани синдром обструктивного апноэ сна системная склеродермия тест 6-минутной ходьбы тромбоэмболия легочной артерии функциональный класс фактор риска хроническая обструктивная болезнь легких электрокардиография эндотелин-1 эхокардиография |
1.
Чазова И.Е. Мартынюк Т.В., Авдеев С.Н., Арутюнов Г.П., Волков А.В.,
Наконечников С.Н., Привалова Е.В. Диагностика и лечение легочной
гипертензии. Российские рекомендации. «Кардиоваскулярная терапия и
профилактика» 2007; №6.
2. Чазова И. Е., Авдеев С. Н., Царева Н. А., Волков А. В.,
Мартынюк Т. В., Наконечников С. Н.. Клинические рекомендации по
диагностике и лечению легочной гипертонии. Терапевтический архив 2014;
№9: с.4-23.
3. Galie N, Humbert M, Vachiery JL, et al. 2015 ESC/ERS Guidelines
for the diagnosis and treatment of pulmonary hypertension. The Joint
Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of
the European Society of Cardiology (ESC) and the European Respiratory
Society (ERS). EurRespir J. 2015; №46 (4):с.903-75.
4. MM Hoeper, HJ Bogaard,R. Condliffe, et al. Definitions and
Diagnosis of Pulmonary Hypertension. J Am Coll Cardiology 2013; Vol. 62,
Suppl D: с.D42–50.
5. Callahan W.E., Amorosino C.S. Endothelial dysfunction in pulmonary hypertension. N Engl J Med 1992; №327: с.177-119.
6. Morrell N., Adnot S., Archer S. et al. Cellular and molecular
basis of pulmonary arterial hypertension. J Am CollCardiol 2009; №54
(Suppl. 1): с.S20–S31.
7. Machado R, Eickelberg O, Elliott CG, et al. Genetics and genomics
of pulmonary arterial hypertension. J Am CollCardiol 2009;№54:с.S32-S42.
8. Heath D, Edwards JE. The pathology of hypertensive pulmonary vascular disease. Circulation. 1958; №18: с.533-547.
9. D”Alto M, Mahadevan VS. Pulmonary arterial hypertension associated with congenital heart disease. Eur Respir Rev.2012; №21(126):с.328-37.
10. Gorbachevsky SV, Shmalts AA, Zaets SB. What Can Cause Pulmonary
Vascular Disease in Functionally Single Ventricle?
Anatomy{amp}amp;Physiology 2016; №6(1):с.1000е137.
11. Мартынюк Т.В. Идиопатическая легочная гипертензия:
клинико-патофизиологические особенности и возможности патогенетически
обоснованной терапии. Автореф. дисс. док мед. наук- М., 2013.
12. JLVachi?ry, Y/ Adir, JABarber?, et al. Pulmonary Hypertension Due
to Left Heart Diseases. J Am Coll Cardiology 2013; Vol. 62, Suppl D:
с.D100–108.

13. Chaouat A, Bugnet AS, Kadaoui N, et al. Severe pulmonary
hypertension and chronic obstructive pulmonary disease. Am J RespirCrit
Care Med 2005;№172:с.189-194.
14. Hoeper MM, Mayer E, Simonneau G, Rubin LJ. Chronic thromboembolic pulmonary hypertension. Circulation 2006;№113:с.2011-2020.
15. Guidelines for the diagnosis and treatment of pulmonary
hypertension. Update 2009. European society of cardiology. Eur Heart
Journal 2009;№30:с.2493-2537.
16. Hatano S, Strasser T. World Health Organization 1975. Primary pulmonary hypertension. Geneva: WHO; 1975.
17. Naeije R, Vachiery JL, Yerly P, Vanderpool R. The transpulmonary
pressure gradient for the diagnosis of pulmonary vascular disease.
EurRespirJ 2013;№41:с.217–223.
18. Беленков Ю.Н., Чазова И.Е. Первичная легочная гипертензия. М: Нолидж 1991г.; с. 13-20.
19. Rich JD, Thenappan T, Freed B, Patel AR, Thisted RA, Childers R,
Archer SL. QTcprolongation is associated with impaired right ventricular
function and predicts mortality in pulmonary hypertension. Int J
Cardiol 2013;№167:с.669–676.
20. Milne EN. Forgotten gold in diagnosing pulmonary hypertension:
the plain chest radiograph. Radiographics 2012;№32:с.1085–1087.
Клиническая картина
Симптомы патологии могут длительное время отсутствовать, поэтому пациенты часто не обращаются за медицинской помощью. По мере прогрессирования заболевания возникает одышка — главный признак гипертензии. Она появляется не только при нагрузках, но и в спокойном состоянии.
Проявлениями сбоев дыхательной функции являются тахикардия и гипоксия, что сказывается на общем самочувствии пациента. Не обходится без болевого синдрома. Боль локализуется за областью грудины. В некоторых случаях возникают обмороки, особенно при нагрузке.
Пациент ощущает слабость, повышается утомляемость. Часто больной страдает от головокружения. По причине растяжения капсулы печени и увеличения этого органа в области правого подреберья присутствует боль и тяжесть. В результате скопления газов в кишечники возникает вздутие живота. Кроме того, пациент может страдать от тошноты и рвоты. Посинение конечностей и отёчное состояние ног — ещё один симптом патологии.
Кроме того, проявления болезни во многом зависят от стадии её развития.
Группа 1 (ЛАГ): при диагностике ассоциированных форм ЛАГ следует применять следующие рекомендации:
- ЭхоКГ в покое в качестве метода скрининга рекомендуется всем больных
ССД при отсутствии симптомов ЛАГ с последующим ежегодным проведением
ЭхоКГ, определения DLCO и биомаркеров. - Уровень убедительности рекомендаций I (Уровень достоверности доказательств С) [3].
- При подозрении на наличие ЛАГ больным СЗСТ рекомендуется проводить КПОС.
Уровень убедительности рекомендаций I (Уровень достоверности доказательств С) [3].
- Пациентов с ЛАГ вследствие портальной гипертензии рекомендуется
направлять в специализированные отделения по ведению этих заболеваний
[3].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств С)
- ЭхоКГ рекомендуется всем пациентам с ВИЧ с жалобами на необъяснимую
одышку для исключения сердечно- сосудистых осложнений, в частности, ЛАГ.
[3].
- ЭхоКГ не рекомендуется пациентам с ВИЧ при отсутствии симптомов ЛАГ [3].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств С
- Для диагностики ЛВОБ/ ЛКГА рекомендуется оценивать клинические данные, проводить бронхоскопию и КТ легких [3].
- У больных с подозрением на ЛВОБ/ЛКГА выявление би-аллельной мутации
EIF2AK4 указывает на наследуемую форму заболевания и не требует
гистологической верификации [3].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств В
- Пациенты с подозрением на ЛВОБ/ ЛКГА должны наблюдаться
исключительно в специализированных отделениях для больных ЛГ из-за
высокого риска отека легких при подборе ЛАГ- специфической терапии [3].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств C)
Группа 2 (ЛГ вследствие патологии левых отделов сердца):
- У больных ЛГ с патологией левых отделов сердца рекомендуется
исключать сопутствующую патологию в качестве возможной причины ЛГ (ХОБЛ,
СОАС, ХТЭЛГ) [3].
- Больным с ЛГ вследствие патологии левых отделов сердца рекомендуется
проведение инвазивной диагностики при необходимости определения
оптимального водно-солевого статуса [3].
- Больных с ЛГ вследствие патологии левых отделов сердца при наличии
тяжелой ЛГ и/или выраженной дисфункции ПЖ по данным ЭхоКГ рекомендуется
направлять в специализированные отделения для больных ЛГ [2,3]. - Уровень убедительности рекомендаций I (Уровень достоверности доказательств С)
1.ХОБЛ/ИЛФ/КЛФЭ без ЛГ (ДЛАср. {amp}lt;25 ммрт.ст.);
2. ХОБЛ/ИЛФ/КЛФЭ с ЛГ (ДЛАср. ? 25 ммрт.ст.; ЛГ-ХОБЛ, ЛГ-ИЛФ, иЛГ-КЛФЭ);
3. ХОБЛ/ИЛФ/КЛФЭ с тяжелой ЛГ (ДЛАср. ? 35 ммрт.ст. или ДЛАср. ? 25 ммрт.ст. и с низким СИ ({amp}lt;2.0 л/мин/м2); тяжелая ЛГ- ХОБЛ, тяжелая ЛГ-ИЛФ, и тяжелая ЛГ-КЛФЭ).
- ЭхоКГ рекомендуется для неинвазивного скрининга при подозрении на наличие ЛГ у больных с патологией легких [1-3].
- Больных с ЛГ вследствие патологии легких при наличии тяжелой ЛГ
и/или выраженной дисфункции ПЖ по данным ЭхоКГ рекомендуется направлять в
специализированные отделения для больных ЛГ [2,3].
- Больным с ЛГ вследствие патологии левых отделов сердца необходимо
осуществить оптимальное лечение патологического процесса как причины
повышения ДЛА.
Уровень убедительности рекомендаций I (Уровень достоверности доказательств В) [3].
- Не рекомендуется применение ЛАГ-специфической терапии больным с ЛГ вследствие патологии левых отделов сердца [3].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств С)
- Рекомендуется длительная оксигенотерапия больным с ЛГ вследствие патологии легких при хронической гипоксемии.
- Не рекомендуется применение ЛАГ-специфической терапии больным с ЛГ вследствие патологии легких [3].
Группа 4 (хроническая тромбоэмболическая ЛГ): (см. Клинические рекомендации “Хроническая тромбоэмболическая ЛГ”)
- Беременность противопоказана больным ЛГ [1-3,50].
Уровень убедительности рекомендаций III (Уровень достоверности доказательств С)
Представленные Рекомендации разработаны на основе
Российских рекомендаций по диагностике и лечению легочной гипертензии
2010 года четвертого пересмотра и зарубежных рекомендаций по лечению
легочной гипертензии Европейского общества гипертонии и Европейского
общества кардиологов 2010 года, которые в свою очередь были созданы на
основе анализа имеющегося более, чем 20-летнего опыта различных по
целям, протоколам и объемам крупных исследований, проведенных по
различным аспектам диагностики и лечения легочной гипертонии.
Целевая аудитория данных клинических рекомендаций:
- врачи-кардиологи,
- врачи-пульмонологи,
- врачи-ревматологи,
- врач-хирурги,
- врач-терапевты,
- врачи общей практики
В данных клинических рекомендациях все сведения ранжированы по уровню
достоверности (доказательности) в зависимости от количества и качества
исследований по данной проблеме.
Таблица П1-Уровни убедительности рекомендаций
| I | Доказательства и/или единое мнение, что диагностическая процедура или вид лечения являются эффективными и полезными. |
| II | Противоречивые данные и мнения об эффективности/ пользе лечения |
| II a | Соотношение данных/ мнений в пользу эффективности/ пользы лечения |
| II b | Соотношение данных/ мнений в отношении эффективности/ пользы не совсем установлены. |
| III | Данные или единое мнение, что лечение/ процедура не является полезным, эффективным, а в ряде случаев может быть даже опасным. |
Таблица П2 Уровни достоверности доказательств
| A | Данные получены по результатам множества рандомизированных клинических исследований или мета-анализов. |
| B | Данные получены по результатам 1-го рандомизированного исследования или масштабных исследований с неопределенными результатами. |
| C | Единое мнение экспертов и/или небольшие неконтролируемые исследования, ретроспективные исследования, регистры |
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Клинические рекомендации утверждены на IV Всероссийском конгрессе по легочной гипертензии 16 декабря 2016 г.
Начальный этап развития патологического синдрома может протекать незаметно. При легочной гипертензии симптомы вначале связаны с развитием дисфункции правого желудочка. Они обычно проявляются во время физической активности. Появление жалоб в покое характерно для тяжелых случаев и для прогрессирующей сердечной недостаточности. Симптомы синдрома неспецифичны. Аналогичные проявления возможны при других болезнях, сопровождающихся правожелудочковой недостаточностью.
Симптомы легочной гипертензии, наблюдаемые у пациентов после физических нагрузок:
- одышка,
- периодически ощущаемое удушье,
- утомляемость,
- слабость,
- боль в сердце,
- кратковременная потеря сознания,
- сердцебиение,
- сухой кашель,
- тошнота.
При прогрессировании сердечной недостаточности обнаруживаются отеки нижних конечностей, увеличивается живот. Наблюдается синюшность кожи по периферии, увеличивается печень.
Клиническая картина во многом зависит от причины, приведшей к синдрому, наличия ассоциированных состояний или осложнений гипертензии, сопутствующей патологии. В частности, неправильное перераспределение кровотока в малом кругу – причина дилатации легочной артерии или гипертрофии бронхиальных сосудов.
Легочная гипертензия у детей имеет свои особенности. Начальный признак – появление одышки во время физической активности малыша. Выраженность симптома зависит от величины давления в легочной артерии (ДЛА). Кроме того, ребенком могут ощущаться приступы удушья. К частым проявлениям синдрома в детском возрасте относятся синкопе – обморочные состояния, иногда возникающие уже на раннем этапе болезни. Боль и другие симптомы могут возникнуть по мере прогрессирования болезни.
При объективном осмотре выявляются следующие особенности:
- пульсация над 2-м межреберьем слева;
- усиление 2 тона над легочным стволом;
- третий тон, выслушиваемый справа от грудины;
- пансистолический и диастолический шумы.
Хрипы в легких при гипертензии обычно не определяются. По характерным для того или иного заболевания симптомам в ряде случаев можно выявить причину развившегося синдрома повышенного сосудистого сопротивления в легких.
Термины и определения
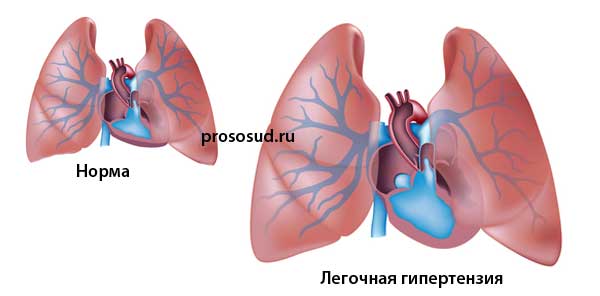
Легочная гипертензия-
это группа заболеваний, характеризующихся прогрессирующим повышением
легочного сосудистого сопротивления и давления в легочной артерии (ДЛА),
которое приводит к развитию правожелудочковой сердечной недостаточности
и преждевременной гибели пациентов.
Хроническая тромбоэмболическая легочная гипертензия
(ХТЭЛГ)- прекапиллярная форма легочной гипертензии, при которой
хроническая обструкция крупных и средних ветвей легочных артерий, а
также вторичные изменения микроциркуляторного русла легких, приводят к
прогрессирующему повышению легочного сосудистого сопротивления и
давления в легочной артерии с развитием тяжелой дисфункции правых
отделов сердца и сердечной недостаточности
Простагландины – это группа липидных соединений уникальной структуры, образуемых из единого субстрата арахидоновой кислоты.
Комбинированная терапия — это одновременное использование более чем одного класса специфических лекарственных средств
Легочная гипертензия- это группа заболеваний,
характеризующихся прогрессирующим повышением легочного сосудистого
сопротивления и давления в легочной артерии (ДЛА), которое приводит к
развитию правожелудочковой сердечной недостаточности и преждевременной
гибели пациентов [1,2].
Диагностическим критерием легочной гипертензии (ЛГ) является повышение среднего давления в легочной артерии (ДЛАср.){amp}gt;25 ммрт.ст. в покое по данным манометрии, проведенной во время катетеризации правых отделов сердца (КПОС) [2,3].
В норме ДЛАср. в покое составляет, в среднем, 14±3 мм рт.ст и не
превышает 20 мм рт.ст. [3,4]. Клиническое значение ДЛАср. в диапазоне
21-24 мм рт. ст. остается неясным, однако всегда требуется тщательный
динамический контроль в группах риска- при системных заболеваниях
соединительной ткани (СЗСТ), у родственников больных с наследуемой
легочной артериальной гипертензией (ЛАГ) и т.д. [4].
Из-за отсутствия достоверных данных, указывающих на динамику ДЛАср. и
ЛСС при выполнении физической нагрузки у здоровых добровольцев, термин
“стресс-индуцированная ЛГ” не применяется [3]. Для оценки прироста ДЛА
на высоте физической нагрузки необходимо проведение специальных
исследований с целью стандартизации протоколов нагрузочного теста и
установления диапазона нормальных значений.
Легочная артериальная гипертензия- это клиническое
состояние, характеризующееся наличием прекапиллярной ЛГ при отсутствии
других причин повышения ДЛАср., таких как заболевания легких,
хронической тромбоэмболии легочной артерии (ТЭЛА) и т.д., в том числе
редких болезней [2,3].
Гемодинамическими критериями ЛАГ являются:
- ДЛАср. {amp}gt;25 мм рт.ст.;
- давление заклинивания в легочной артерии (ДЗЛА) ? 15 мм рт.ст.;
- легочное сосудистое сопротивление (ЛСС) {amp}gt; 3 ЕД. Вуда [3,4].
Прогноз и профилактика
Прогноз легочной гипертензии неблагоприятный. Добиться полного выздоровления не удастся. Если больной будет получать лечение, то сердечная недостаточность, ведущая к летальному исходу, все равно наступит, но продлить жизнь пациенту все-таки удастся.
-
Если причиной легочной гипертензии является системная склеродермия, то прогноз максимально неблагоприятный. При заболевании происходит перерождение нормальной ткани органов в соединительную ткань. В результате, человек погибает в течение первого года.
-
При идиопатической легочной гипертензии прогноз немного улучшается. Такие больные могут прожить в среднем, три года после постановки диагноза.
-
Если к легочной гипертензии приводит порок сердца, то больного направляют на операцию. Пятилетняя выживаемость таких пациентов приравнивается к 40-44%.
-
Если на фоне легочной гипертензии быстро нарастает сердечная недостаточность с поражением правого желудочка сердца, то летальный исход наступит в течение 2 лет после манифестации болезни.
-
Если легочная гипертензия имеет неосложненное течение и поддается медикаментозной коррекции, то рубеж в 5 лет перешагивают около 67% пациентов.
У пациентов с легочной гипертензией прогноз выживаемости определяется несколькими факторами. Выводы помогает сделать оценка состояния пациента и наличия симптомов (одышка, боль, синкопе и другие). Врачом устанавливается функциональный класс, изучаются гемодинамические, лабораторные показатели не только при первичном обследовании, но и при каждом последующем визите. При этом важно оценить ответ организма на проводимое лечение, скорость прогрессирования болезни.
Прогноз зачастую бывает неблагоприятным, хотя и зависит от типа гипертензии. Тяжело поддается терапии идиопатическая форма: средняя продолжительность жизни таких пациентов от момента постановки диагноза составляет 2,5 года. Ухудшает прогноз аутоиммунный характер поражения, приведшего к росту легочного сосудистого давления.
На выживаемость значительно влияют гемодинамические показатели, больше всего ДЛА. Если параметр превышает 30 мм рт. ст. и не меняется в ответ на назначенную терапию, средняя продолжительность жизни составляет 5 лет. О неблагоприятном прогнозе свидетельствует возникновение синкопе. Развитие обморочных состояний у пациентов автоматически переводит их в четвертый функциональный класс. Боль в сердце часто свидетельствует о присоединении ангинозного синдрома и негативно влияет на продолжительность жизни.
Неблагоприятным становится прогноз и при прогрессировании правожелудочковой сердечной недостаточности. Присутствие признаков застоя характерно для высокого риска летальности в течение ближайших нескольких лет.
Хорошим прогностическим признаком является положительный ответ на терапию антагонистами кальция.
Об артериальной гипертензии слышали многие – так называют гипертонию. Но о легочной гипертензии известно меньше – оно относится к редким заболеваниям, встречается у 5 человек из 100 тыс. Как проявляется заболевание, какие эффективные методы используют в терапии?
Без надлежащего лечения средняя продолжительность жизни при легочной гипертензии – 2,5 года. Заболевание из первичной стадии переходит во вторичную, усугубляются признаки болезни, состояние заметно ухудшается.
На фоне недостаточного питания тканей кислородом развивается сильная и частая одышка, которая возникает даже в спокойном состоянии. Гипоксия приводит к увеличению вязкости крови – возникают тромбы, которые могут закупорить сосуды в легких.
Показатели среднего давления в легочной артерии – важный фактор продолжительности жизни. Если показатели стабильно держатся выше отметки 30 мм рт. ст, не снижаются под воздействием медикаментозных препаратов – продолжительность жизни составит около 5 лет.
Важно! Положительные прогнозы можно ставить, если терапия блокаторами кальциевых каналов приводит к улучшению состояния больного, признаки болезни постепенно отступают. В этом случае только 5% больных живут менее 5 лет.
Легочная гипертензия часто приводит к инвалидности. При таком заболевании многие виды и условия труда противопоказаны – тяжелая физическая работа, умственная работа с высокими нервными перегрузками и сильной речевой нагрузкой. Людям с таким диагнозом запрещено работать в помещениях с повышенной влажностью, сильными перепадами температуры, давления.
При легочной гипоксии нельзя работать на вредном производстве – пыль, раздражающие газы, яды и другие аллергены могут ухудшить состояние больного.
Лёгочная гипертензия относится к серьёзным заболеваниям, поэтому лечение должно быть незамедлительным. Отсутствие терапии усугубляет течение патологии, в результате чего повышается вероятность летального исхода.
Отсутствие вмешательства или несвоевременное начало лечения может приводить к осложнениям. Имеется вероятность перехода первичной формы во вторичный тип, в результате чего состояние пациента ухудшится. Распространённым осложнением является усиление кислородной недостаточности, что приводит к ухудшению питания тканей.
Отёчность лёгких часто наблюдается при гипертонических кризах. У пациента усиливается чувство удушья, что особенно часто происходит ночью. Состояние сопровождается сильным кашлем с выделением мокроты, а в некоторых случаях наблюдается кровохарканье. Кожные покровы приобретают синеватый оттенок, шейные вены набухают и пульсируют. Летальный исход чаще связан с тромбоэмболией артерии или сердечно-лёгочной недостаточностью острого и хронического типа.
Прогноз заболевания ЛГ при своевременном лечении чаще всего благоприятный. При отсутствии своевременной диагностики и терапии прогноз значительно ухудшается. Также на него влияет причина развития патологии. Так, при отсутствии сопутствующей тяжелой и хронической симптоматики шанс выздоровления значительно повышается, а при наличии тяжелых болезней сердечно-сосудистой системы наоборот возрастает риск смертельного исхода.
Чтобы избежать развития легочной гипертензии, рекомендуется соблюдение простых профилактических правил:
- вести здоровый и активный образ жизни;
- отказаться от вредных привычек в виде курения и злоупотребления алкоголем;
- не откладывать лечение инфекционных заболеваний;
- соблюдать меру при физической активности;
- избегать стрессовых ситуаций, эмоциональных всплесков.
Соблюдение данных правил поможет сохранить здоровье и минимизировать риск болезней и развития патологий сердечной мышцы и сосудов.
Прогноз при лечении гипертонии легких в большинстве случаев неблагоприятный: 20% зафиксированных случаев ЛГ закончились преждевременной смертью. Важным фактором является и вид ЛГ.
При вторичной форме, развивающейся в результате аутоиммунных сбоев, статистика самая плохая: 15 % пациентов погибают из-за недостаточности за несколько лет после установления диагноза. На продолжительность жизни этой категории гипертоников влияют показатели среднего АД в легких. Если оно удерживается на отметке 30 мм рт. ст. и выше и не отвечает на лечебные мероприятия, продолжительность жизни сокращается до 5 лет.
Важным обстоятельством будет и время присоединения к легочной недостаточности еще и сердечной. Плохой выживаемостью отличается идиопатическая (первичная) гипертония легких. Она крайне сложно поддается лечению, и средняя продолжительность жизни для этой категории больных – 2,5 года.
При таком количестве отрицательных прогнозов есть и момент положительный: при лечении ЛГ блокаторами кальциевых каналов симптомы болезни постепенно исчезают. Если ЛГ адекватно отвечает на предлагаемое лечение, выживаемость в 95% случаев превышает пятилетний рубеж.
Приложение В. Информация для пациентов
ЛГ встречается у людей всех возрастов, рас, как у мужчин, так и женщин.
У любого человека может развиться ЛГ, однако, есть факторы риска,
которые делают некоторых людей более предрасположенными. К ним относят
ВПС, системные («ревматические») заболевания соединительной ткани, а
также некоторые инфекции.
Больные ЛГ обычно жалуются на одышку, головокружение и усталость,
слабость, и выраженность этих признаков обычно усугубляется с развитием
болезни.
Врачи разных специальностей могут диагностировать и лечить ЛАГ.
Однако преимущество имеют врачи, которые у которых наблюдаются и лечатся
большие группы больных ЛГ, так как опыт врача имеет очень большое
значение.
Есть несколько различных типов легочной гипертензии, и лечение может
быть разным в зависимости от типа ЛГ, который Вы имеете. Только врач,
имеющий опыт работы с больными ЛГ может правильно определить тип ЛГ и
назначить лечение.
Имеется много различных тестов и методов обследования, используемых,
для того чтобы заподозрить ЛГ. Однако верифицировать диагноз ЛГ можно
только при катетеризации сердца и сосудов легких. Подробно о
возможностях каждой диагностической процедуры узнайте у своего лечащего
врача.
Жизнь с ЛГ –это непрерывный пересмотр образа жизни. Вам, возможно,
потребуется пренебречь некоторыми ежедневными делами, которые казались
важными, прежде чем Вам была диагностирована ЛАГ, чтобы появилось время
для некоторых Ваших новых обязанностей. Большинство пациентов, живущих с
ЛГ, находят, что им становится не по силам тот активный образ жизни, к
которому они привыкли.
Решение задачи, прежде требующей час, может
занять несколько дней или даже больше. Это –характерная черта жизни с
ЛГ, и она не должна быть причиной чувствовать себя неполноценным.
Определите приоритеты в вопросах, требующих быстрого решения, а также в
делах, которые могут подождать. Это поможет Вам сконцентрироваться на
важных делах и опустить несущественные проблемы. Помните, что цели
должны быть реалистичными для выполнения, а время для их решения должно
быть достаточным.
При ЛГ нет каких-либо специальных диет или продуктов, которые могут усугубить болезнь.
При осложнении ЛГ развитием сердечной недостаточности следует
ограничить употребление поваренной соли и количество выпиваемой
жидкости. Поваренная соль содержит натрий, который регулирует баланс
жидкости в Вашем организме. Когда содержание жидкости в тканях
увеличивается (а это обычная проблема для пациентов с ЛАГ), объем крови
также увеличивается, что представляет увеличение нагрузки на Ваше
сердце.
Один из самых эффективных способов снизить нагрузку на сердце –
это уменьшение количества соли, употребляемой в пищу. Также известно,
что диета с низким содержанием соли окажет большее влияние на Ваше
здоровье, если она будет сочетать продукты, богатые кальцием, магнием,
калием, и фосфором.
Ограничение объема выпитой жидкости также поможет избежать или
уменьшить отеки и задержку жидкости. Не рекомендуется выпивать более 2
литров в день, однако объем должен определяться индивидуально,
проконсультируйтесь для определения питьевого режима с Вашим врачом.
Измерьте количество жидкости, которую Вы пьете каждый день, по
крайней мере, в течение первых нескольких недель. Два литра жидкости
равняются в среднем 8 чашкам. Не забудьте считать воду, которой Вы
запиваете таблетки. Супы, мороженое, желе также должны быть посчитаны
как жидкости. Увеличение веса – один из первых знаков, что Вы
задерживаете жидкость. Взвешивайте себя ежедневно. Если Вы отмечаете
увеличение веса при прежнем режиме питания, необходимо уведомить об этом
своего врача.
Не перенапрягаться. Занятие необходимо остановить при появлении таких
признаков как дурнота, усталость, ощущение сдавливания в грудной
клетке, учащенного сердцебиения или чрезмерной одышки. Между
упражнениями используйте достаточное время для восстановления. Избегайте
физической активности на улице при низкой температуре, высокой
влажности.
Помните, что подробно на все вопросы, связанные с диагнозом легочная
гипертензия, образом жизни и лечением, Вам поможет врач – специалист по
легочной гипертензии.
В настоящее время нет лекарства, излечивающего ЛГ. Однако имеются
другие лекарственные препараты, способствующие улучшению и помогающие
больным улучшать свое физическое состояние. Врач, являющийся
специалистом по ЛГ, подберет вам адекватное вашему состоянию лечение и
объяснит достоинства и преимущества различных его вариантов.
Пациенту с установленным диагнозом ЛГ показано тщательное
амбулаторное наблюдение с визитами к врачу каждые 3-4 мес. Требуется
соблюдение общих мероприятий (см.»лечение»), регулярный приём
лекарственных препаратов строго в соответствии с режимом лечения. В
случае приема диуретиков- ежедневный контроль веса и диуреза, варфарина
(МНО ежемесячно), при приеме АРЭ ( ежемесячный контроль печеночных
тестов).
Всем пациентам, совершающим авиаперелеты в другие страны, важно
рекомендовать иметь при себе медицинские документы о диагнозе,
местонахождении ближайшего местного центра ЛГ, контактной
информации с ним.
Описание болезни
В некоторых случаях лёгочная гипертензия проявляется у детей и младенцев. У новорождённых детей появление болезни связано с врождённым характером диафрагмальной грыжи, при которой одно из лёгких получает большее количество крови.
Что отличает лёгочную гипертензию у детей от аналогичного заболевания у взрослых? В детском возрасте повышается вероятность дальнейшего прогрессирования болезни. Это связано с организмом ребёнка и его индивидуальным развитием, затрагивающим сосуды лёгких и сам орган. Внешние воздействия также сказываются негативно, так как организму ребёнка трудно противостоять им. К подобным факторам относятся воздействия, приводящие к замедлению развития и ухудшению адаптации.
Таким образом, выздоровление и снижение риска образования осложнений зависят от действий пациента. Самостоятельно патологию лечить нельзя, так что задача пациента — обратиться за помощью к врачу. Только в этом случае и при соблюдении установленных правил прогноз благоприятен для пациента.
Умеренная легочная гипертензия развивается медленно, на начальном этапе симптомы заболевания не имеют ярко выраженного проявления. Главный клинический признак заболевания – легочное сердце. Патология характеризуется гипертрофическими изменениями в правых отделах сердца.
При каких признаках следует обратиться к врачу:
- Основное проявление заболевания – одышка, которая усиливается даже при незначительных физических нагрузках.
- Учащенное сердцебиение. Причина тахикардии – дыхательная недостаточность, недостаток в крови кислорода.
- Болевой синдром. Боль сжимающего характера возникает за грудиной и в области сердца. При сильных физических нагрузках возможны обмороки.
- Головокружение, сильная слабость, утомляемость.
- Скопление жидкости в брюшине (асцит), сильная отечность и посинение конечностей, выпирание вен на шее. Эти симптомы развиваются на фоне хронической правожелудочковой недостаточности – сердечная мышца правого желудочка не справляется с нагрузками, что приводит к нарушениям в большом круге кровообращения.
- Увеличение печени приводит к возникновению тяжести и боли под правыми ребрами.
- Тошнота, метеоризм, рвота вызваны скопления газов в кишечнике. Снижение веса при нормальном полноценном питании.
Пальцы утолщаются в верхних фалангах, ногти становятся похожими на стекла часов. По мере развития патологии появляется мокрота с примесью крови, что сигнализирует о начале отека легких. Больного мучают приступы стенокардии и аритмии. При терминальной стадии заболевания начинается отмирание активных тканей.
Важно! Легочная гипертензия – наследственное заболевание, вызванное дефектом генома.
- 1-я степень, характеризующаяся отсутствием выраженной симптоматики, особенно у людей, страдающих гипертонией. Патология начинает постепенно развиваться, артериальное давление будет незначительно повышенным, при этом мышечная активность и самочувствие больного остаются неизменными.
- 2-я степень, при которой артериальное давление увеличивается, возникают первые внешние признаки патологии, проявляющиеся после физической активности в виде одышки, быстрой утомляемости, нарушений координации. Также возможен упадок сил с ухудшением самочувствия больного.
- 3-я степень отличается усиленной симптоматикой гипертензии даже в состоянии покоя и при незначительной физической активности. Артериальное давление больного будет значительно повышенным даже при наличии гипертонии.
- 4-я степень, являющаяся последней, характеризуется ярко выраженной симптоматикой с болезненными ощущениями и постоянной слабостью. Артериальное давление на данном этапе развития патологии будет значительно выше границ нормы, физическая активность пациента станет максимально затруднительной.
Согласно общепринятой классификации для кодирования медицинских диагнозов, разработанной Всемирной организацией здравоохранения, код заболевания по МКБ-10 (последнего пересмотра) – I27.0 – первичная легочная гипертензия.
Протекает заболевание тяжело, с выраженным снижением физических возможностей, сердечной и легочной недостаточностью. ЛГ – заболевание редкое (всего15 случаев на миллион чел.), но выживаемость маловероятна, особенно при первичной форме на поздних этапах, когда человек погибает, как от рака – всего за полгода.
Такие редкие болезни называют «сиротскими»: лечение дорогое, лекарств мало (экономически невыгодно их выпускать, если потребителей – меньше 1 % населения). Но эта статистика мало утешает, если беда коснулась близкого человека.
Любопытно, что грозное заболевание развивается при влиянии одной из двух патологий: при резком росте объемов крови с последующим увеличением давления или при перепадах давления в сосудах с неизменным объемом кровотока.
Диагноз «легочная гипертензия» устанавливают, когда параметры давления в легочных сосудах при нагрузке достигают отметки 35 мм рт. ст. В норме кровяное давление в легких в 5 раз ниже, чем в организме в целом. Это необходимо, чтобы кровь успела насытиться кислородом, освободиться от углекислого газа. При повышении давления в сосудах легких она не успевает получить кислород, и мозг просто голодает и отключается.
ЛГ – сложная, многовариантная патология. В ходе проявления всех ее клинических симптомов происходит поражение и дестабилизация кардиоваскулярной и легочной систем. Особо активные и запущенные формы (идиопатическая ЛГ, ЛГ при аутоимунных повреждениях) приводят к дисфункции систем с неизбежной преждевременной смертью.
Важно понять, что шанс выживаемости больных с таким серьезным диагнозом прямо пропорционален времени диагностики. Поэтому надо четко представлять себе первые признаки и звенья патогенеза, чтобы разработать адекватную и своевременную терапию.
1.2. Этиология и патогенез
1. вазоконстрикция;
2. редукция легочного сосудистого русла;
3. снижение эластичности легочных сосудов;
4. облитерация легочных сосудов (тромбоз in situ, пролиферация гладкомышечных клеток) [1,2].
Дисфункция эндотелия с нарушением баланса между вазоактивными
медиаторами играет ключевую роль в развитии вышеуказанных процессов [5].
Освобождение хемотаксических агентов из поврежденных клеток эндотелия
вызывает миграцию гладкомышечных клеток в интиму легочных артериол.
Секреция вазоактивных медиаторов с выраженным вазоконстрикторным
действием способствует развитию тромбоза in situ, трансформируя
состояние легочного сосудистого русла из обычного антикоагулянтного
состояния, за счет продукции простациклина и ингибитора тканевого
активатора плазминогена, в прокоагулянтное.
В результате образуется
порочный круг, когда повреждение эндотелия неуклонно прогрессирует и
приводит к прогрессирующему ремоделированию легочных сосудов, нарастанию
сосудистой обструкции и облитерации [1,2]. Патологические процессы
затрагивают все слои сосудистой стенки и различные типы клеток –
фибробласты, эндотелиальные и гладкомышечные клетки [5,6]. В плазме
крови у больных с ЛГ повышены уровни провоспалительных цитокинов, в
тромбоцитах нарушается метаболизм серотонина [2,6].
Группа 1 (легочная артериальная гипертензия):
в патогенезе играют роль генетические, молекулярные и гормональные
нарушения [6,7]. Дисфункция эндотелия легочных сосудов рассматривается в
качестве интегрального патофизиологического фактора. Независимо от вида
инициирующего стимула возникают вазоконстрикция, ремоделирование и
нарушение эластичности стенки легочных сосудов, а также тромбоз in situ
[1,2].
Процессы вазоконстрикции связаны с дисбалансом вазоактивных
медиаторов и дисфункцией калиевых каналов в гладкомышечных клетках. При
исследовании вазоактивных субстанций показана повышенная продукция
тромбоксана и мощного вазоконстрикторного пептида эндотелиального
происхождения с митогенными свойствами – эндотелина-1, дефицит
вазодилататоров простациклина и оксида азота(NO), что обозначает
терапевтические мишени для воздействия простаноидов, антагонистов
рецепторов эндотелина и др. [1-3].
Ремоделирование легочных сосудов
является результатом пролиферации эндотелиальных и гладкомышечных
клеток, фибробластов. В адвентиции отмечается повышенная выработка
внеклеточного матрикса, включая коллаген, эластин, фибронектин и
тенасцин. У больных ЛАГ обнаруживаются тромботические изменения в
дистальных легочных артериях и артериолах, а также легочных артериях
эластического типа[1,2].
У большинства больных ЛАГ с семейным анамнезом (наследуемая ЛАГ) и у
ряда больных со спорадическими случаями (идиопатическая ЛГ (ИЛГ)
выявляется ассоциация с мутациями гена, кодирующего рецептор типа II к
белку костного морфогенеза BMPR2 (bone morphogenetic protein receptor 2)
(2 хромосома), который участвует в контроле пролиферации сосудистых
клеток [1,7].
Характерно аутосомно-доминантное наследование с
низкойпенетрацией, когда лишь в 20% случаев мутации приводит к
манифестации заболевания. Гетерозиготные мутации BMPR2 выявляются у 75%
пациентов с семейными формами ЛАГ и до 25% спорадических случаев. Низкая
пенетрация указывает на то, что для развития заболевания необходимы
дополнительные триггеры.
Описаны полиморфизмы генов, кодирующих
NO-синтазу, карбимилфосфатсинтазу, синтез переносчиков серотонина, а
также другие стимулы, ответственные за контроль роста легочных
сосудистых клеток [7]. У пациентов с наследственной геморрагической
телеангиэктазией (болезнь Ослера-Вебера-Рандю) описаны мутации генов
рецепторов фактора некроза опухоли, активин-подобной киназы 1,
эндоглина.
Недавно установлена мутация гена, кодирующего эукариотический
инициирующий 2-й фактор трансляции ?-киназы 4 (EIF2AK4), которая
определяет изменение экспрессии генов в ответ на депривацию аминокислот.
Би-аллельная мутация выявляется у всех больных с семейными формами
легочной вено-окклюзионной болезни (ЛВОБ) и легочного капиллярного
гемангиоматоза(ЛКГА) и 25% пациентов с гистологически подтвержденными
спорадическими формами
[3].
Основными патофизиологическими факторами развития ЛАГ при врожденных
пороках сердца (ВПС) является увеличение кровотока и давления в легочных
артериях (повреждение эндотелия, эндотелиальная дисфункция, запуск
каскада биохимических реакций и ремоделирование легочных сосудов),
высокое напряжение кислорода в легочных артериях (повреждение
эндотелия), полицитемия с повышением вязкости крови (легочные
микроэмболии), а также повышение давления в легочных венах
(посткапиллярная ЛГ) [8].
Механизмы развития ЛАГ при
пре- и посттрикуспидальных дефектах различаются. При нерестриктивных
посттрикуспидальных дефектах (дефекты межжелудочковой перегородки
(ДМЖП), открытый артериальный проток (ОАП) и дефект аорто-легочной
перегородки) высокая ЛАГ существует с рождения и вызвана массивным
артериовенозным сбросом крови.
Патологическое воздействие на легочные
сосуды оказывают как легочная гиперволемия, так прямая передача давления
из левых камер сердца [9]. Некоторые пациенты с некорригированными
нерестриктивными посттрикуспидальными дефектами доживают до взрослого
возраста. При этом, как правило, у них имеются тяжелые необратимые
изменения легочных сосудов, с развитием синдрома Эйзенменгера.
Механизм развития ЛАГ при сложных ВПС, включающих пострикуспидальный
сброс крови в качестве компонента порока (общий артериальный ствол,
полная форма атриовентрикулярного канала и др.), в целом соответствует
таковому при простых посттрикуспидальных дефектах. При цианотичных ВПС с
ЛАГ (транспозиция магистральных сосудов, функционально единственный
желудочек сердца и др.
При претрикуспидальных дефектах (дефекты межпредсердной перегородки
(ДМПП), частичная форма атриовентрикулярного канала и частичный
аномальный дренаж легочных вен) патологическое воздействие на легочные
сосуды оказывает исключительно гиперволемия, в то время как фактор
прямой передачи высокого давления из левых камер сердца отсутствует.
ЛАГ
часто развивается позднее, нередко на третьем-четвертом десятилетии
жизни, однако прогрессирование ЛАГ происходит соответственно усугублению
легочно-сосудистой болезни. Устранение артериовенозного сброса крови
при сохранении повышенного ЛСС может не привести к значимому снижению
ДЛА [9].
Группа 2 (ЛГ вследствие патологии левых отделов сердца):
механизмы, ответственные за повышение ДЛАср. при ЛГ вследствие
заболеваний левых отделов сердца или клапанного аппарата левых отделов
сердца многочисленны и включают, прежде всего, пассивную обратную
передачу повышенного давления (посткапиллярная ЛГ (таблица1).
Повышение
ЛСС обусловлено увеличением вазомоторного тонуса легочной артерии и/или
фиксированным структурным ремоделированием легочных артерий
[11].
Патофизиологические механизмы развития ЛГ включают сосудосуживающие
рефлексы вследствие активации рецепторов растяжения, локализованных в
левом предсердии и легочных венах, дисфункцию эндотелия легочных
артерий, которая может способствовать вазоконстрикции и пролиферации
сосудистых клеток.
Группа 3 (ЛГ, ассоциированная с патологией легких и/или гипоксемией):
основной причиной ЛГ при респираторных заболеваниях является
артериальная гипоксемия. Альвеолярная гипоксия вызывает легочную
вазоконстрикцию посредством прямых и непрямых механизмов. В последние
годы активно обсуждается роли дисфункции эндотелия легочных сосудов при
ЛГ различного генеза [56].
Дисфункция эндотелия легочных сосудов может
быть связана не только с хронической гипоксемией, но и с воспалением
[12, 57]. К другим структурным, факторам, ведущим к развитию ЛГ при
респираторных заболеваниях, относятся сокращение площади капиллярного
русла, сопровождающее деструкцию паренхимы легких, что характерно для
эмфиземы и фиброза.
Группа 4 (хроническая тромбоэмболическая ЛГ):
основой патобиологических процессов при ХТЭЛГ является формирование
тромботических масс, не подвергшихся лизису, которые далее
фиброзируются, что приводит к механической обструкции легочных артерий
[13]. ТЭЛА или тромбозы insitu могут возникать вследствие нарушений в
каскаде свертывания крови, в том числе дисфункции эндотелиальных клеток и
тромбоцитов [2,3].
Патология тромбоцитов и прокоагуляционные изменения
могут играть потенциальную роль в формировании локальных тромбозов.В
большинстве случаев остается неясным, являются ли тромбоз и дисфункция
тромбоцитов причиной или следствием заболевания. Воспалительные
инфильтраты, как правило, обнаруживаются в морфологическом материале,
полученном при тромбэндартерэктомии.
При изучении коагуляционных
изменений волчаночный антикоагулянт обнаруживается примерно у 10%
пациентов, антифосфолипидные антитела – у 20% больных [13]. У 39%
пациентов ХТЭЛГ обнаруживается повышенный плазменный уровень фактора
VIII. Нарушения фибринолиза не характерны. Обструктивные поражения в
дистальных легочных артериях могут быть связаны с такими факторами, как
напряжение сдвига, повышенное давление, процессы воспаления,
высвобождение цитокинов и медиаторов, способствующих клеточной
пролиферации. Обструкция легочных сосудов при ХТЭЛГ может быть не только
эмболами, но и опухолями, инородными телами и др. [3].
Классификация заболевания
Умеренная лёгочная гипертензия не даёт никаких выраженных симптомов, в этом и состоит основная опасность. Признаки выраженной лёгочной гипертензии определяют только в поздних периодах её развития, когда лёгочное артериальное давление поднимается, по сравнению с нормой, в два и более раза. Норма давления в лёгочной артерии: систолическое 30 мм.рт.ст., диастолическое 15 мм.рт.ст.
Необъяснимая одышка, даже при небольшой физической активности или в полном покое; Постепенное снижение массы тела даже при нормальном, полноценном питании; Астения, постоянное чувство слабости и бессилия, настроение подавленное – вне зависимости от сезона, погоды и времени суток; Постоянный сухой кашель, голос охрипший;

Дискомфорт в области живота, чувство тяжести и «распирания»: начало застоя крови в системе воротной вены, проводящей венозную кровь от кишечника к печени; Головокружения, обмороки – проявления кислородного голодания (гипоксии) головного мозга; Учащённое сердцебиение, со временем на шее становится заметна пульсация ярёмной вены.
Мокрота с прожилками крови и кровохарканье: сигнализируют о нарастающем отёке лёгких; Приступы стенокардии (боль за грудиной, холодный пот, чувство страха смерти) – признак ишемии миокарда; Аритмии (нарушение сердечного ритма) по типу мерцательных.
Боли в подреберье справа: в развитии венозного застоя уже задействован большой круг кровообращения, печень увеличилась и её оболочка (капсула) растянулась – поэтому появилась болезненность (сама печень не имеет болевых рецепторов, они расположены только в капсуле)
Отёки ног, в области голеней и стоп. Накопление жидкости в животе (асцит): проявление сердечной недостаточности, периферический застой крови, фаза декомпенсации – прямая опасность для жизни пациента.
Тромбы в артериолах лёгких, приводят к отмиранию (инфаркту) активной ткани, нарастанию удушья.
Гипертонические кризы и приступы острого отёка лёгких: чаще происходят ночью или под утро. Начинаются с чувства резкой нехватки воздуха, затем присоединяется сильный кашель, выделяется кровянистая мокрота. Кожа приобретает синюшный оттенок (цианоз), вены на шее пульсируют. Больной возбуждён и испуган, теряет самоконтроль, может хаотично двигаться.
Как правило, больные приходят к медикам с жалобами на выраженную одышку, мешающую им в обычной жизни. Поскольку первичная легочная гипертензия не имеет специфических симптомов, позволяющих с уверенностью поставить диагноз при первом посещении врача, диагностика должна осуществляться при участии кардиолога и пульмонолога.
Комплекс процедур, задействованных в процессе постановки диагноза, включает в себя следующие методы:
- осмотр врача и фиксация анамнеза. Нередко заболевание имеет наследственные причины, поэтому крайне важно собрать информацию о семейных недугах;
- выяснение текущего образа жизни больного. Курение, отказ от физической активности, прием различных лекарственных средств – все это имеет значение при выяснении причин одышки;
- общий осмотр. На нем врач имеет возможность выявить физическое состояние вен на шее, цвет кожи (посинение в случае гипертензии), увеличение печени, возникновение отеков на ногах, утолщение пальцев;
- электрокардиограмма. Процедура позволяет выявить изменения в правом отделе сердца;
- эхокардиография способствует определению скорости прохождения крови и общего состояния сосудов;
- компьютерная томография покажет способом послойного снимка увеличение легочной артерии, а также возможные сопутствующие недуги легких и сердца;
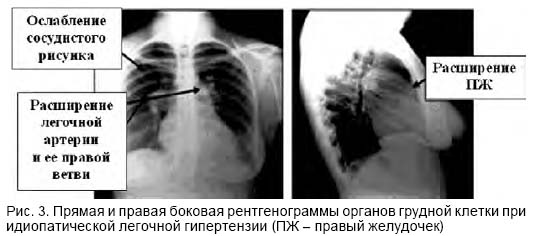
- рентгенография легких позволит наблюдать состояние артерии, ее расширение и сужение;
- метод катетеризации используют для достоверного измерения давления внутри легочной артерии. Медики считают эту процедуру не только самой информативной для получения значений давлений, но еще и сопряженной с минимальными рисками осложнения;
- тест “6 минут ходьбы” помогает определить физическую реакцию больного на нагрузку и установить класс гипертензии;
- анализ крови: биохимический и общий;
- ангиопульмонография позволяет при помощи введения в сосуды специального контрастного вещества получить полный рисунок сосудов в области легочной артерии. Метод необходимо применять с повышенной осторожностью, поскольку его применение может спровоцировать гипертонический криз пациента.
Пациенту следует обратиться к врачу в том случае, если он чувствует следующие признаки недомогания:
- возникновение или усиление одышки при выполнении обычной повседневной нагрузки;
- появление болей невыявленного происхождения в области груди;
- если у пациента наблюдается необъяснимое и непреходящее чувство усталости;
- появление или усиление степени отечности.
Легочная гипертензия в ходе своего развития может повлечь за собой негативные последствия и осложнения в виде хронических заболеваний и патологий. К ним относят:
- правожелудочковую недостаточность;
- тромбоз артерий легких, тромбоэмболию;
- аритмию, мерцание предсердий;
- гипертонические кризы;
- отек легких.
Такие тяжелые осложнения без своевременного терапевтического вмешательства могут привести к инвалидности и дальнейшему летальному исходу.
- осмотр врача и фиксация анамнеза. Нередко заболевание имеет наследственные причины, поэтому крайне важно собрать информацию о семейных недугах;
- выяснение текущего образа жизни больного. Курение, отказ от физической активности, прием различных лекарственных средств — все это имеет значение при выяснении причин одышки;
- общий осмотр. На нем врач имеет возможность выявить физическое состояние вен на шее, цвет кожи (посинение в случае гипертензии), увеличение печени, возникновение отеков на ногах, утолщение пальцев;
- электрокардиограмма. Процедура позволяет выявить изменения в правом отделе сердца;
- эхокардиография способствует определению скорости прохождения крови и общего состояния сосудов;
- компьютерная томография покажет способом послойного снимка увеличение легочной артерии, а также возможные сопутствующие недуги легких и сердца;
- рентгенография легких позволит наблюдать состояние артерии, ее расширение и сужение;
- метод катетеризации используют для достоверного измерения давления внутри легочной артерии. Медики считают эту процедуру не только самой информативной для получения значений давлений, но еще и сопряженной с минимальными рисками осложнения;
- тест «6 минут ходьбы» помогает определить физическую реакцию больного на нагрузку и установить класс гипертензии;
- анализ крови: биохимический и общий;
- ангиопульмонография позволяет при помощи введения в сосуды специального контрастного вещества получить полный рисунок сосудов в области легочной артерии. Метод необходимо применять с повышенной осторожностью, поскольку его применение может спровоцировать гипертонический криз пациента.
Выделены четыре степени легочной гипертензии, которые определяют тяжесть течения болезни:
-
Первая степень характеризуется отсутствием каких-либо симптомов.
-
Вторая степень проявляется всеми симптомами заболевания, которые описаны выше. При этом их интенсивность крайне низкая, жалоб больной не предъявляет. Патологические проявления будут беспокоить человека только во время физической нагрузки.
-
Третья степень болезни проявляется ухудшением самочувствия даже на фоне незначительной физической нагрузки. В состоянии покоя больной чувствует себя нормально.
-
Четвертая степень заболевания выражается в том, что человеку трудно выполнять даже элементарные действия. Симптомы легочной гипертензии не проходят во время состояния полного покоя.
В зависимости от степени развития легочного сердца и гипоксии выделяют 3 степени патологии.
Легочная гипертензия 1 степени. При транзиторной степени нет клинических и рентгенологических проявлений. На этой стадии могут появиться первичные симптомы недостаточности дыхания.
Легочная гипертензия 2 степени. При стабильной стадии заболевания начинает развиваться отдышка, начинает формироваться легочное сердце, при прослушивании можно услышать начальные проявления повышенного давления в легочной артерии.

На третьей стадии происходит увеличение печени, появляется отечность, кожные покровы меняют цвет, начинают сильно набухать вены на шее.
1.3. Эпидемиология
Точные эпидемиологические данные о распространенности ЛГ в нашей
стране в настоящее время отсутствуют. В Великобритании она составляет 97
случаев на миллион в популяции при соотношении женщин и мужчин – 1,8:1
[3]. Стандартизированный по возрасту показатель смертности в США
варьируется от 4,5 до 12,3 на 100 тысяч населения [3].
ЛГ вследствие
патологии левых отделов сердца (группа2) является наиболее
распространенной формой. Так, при проведении скрининга с помощью
эхокардиографии (ЭхоКГ) у 4579 больных признаки ЛГ (систолическое ДЛА
{amp}gt; 40 мм рт.ст.) выявлялись у 10,5% больных [14]. Из них 78,7%
пациентов имели ЛГ вследствие патологии левых отделов сердца,9,7%- на
фоне патологии легких, только 4,2% и 0,6% – ЛАГ и ХТЭЛГ соответственно, в
6,8% случаев установить диагноз не представлялось возможным.
Группа 1. ЛАГ относится к числу орфанных заболеваний [1-3].
По эпидемиологическим данным, в общей популяции распространенность и
заболеваемость ЛАГ составляет 15-60 случаев на миллион населения и
2,4-10 случаев на миллион населения в год соответственно [3]. По данным
регистров, около половины пациентов ЛАГ имеют ИЛГ, наследуемую ЛАГ или
ЛАГ вследствие приема лекарств и токсинов. Среди ассоциированных форм
ЛАГ наиболее частой причиной являются СЗСТ, в основном системная
склеродермия (ССД).
ИЛГ – это спорадическое заболевание при отсутствии истории семейной
ЛАГ или известного пускового фактора заболевания с распространенностью
5,9 случаев на миллион населения [3]. Согласно данным первого регистра
NIH (США) 1981-1985гг., у 187 больных ИЛГ средний возраст составил 36
лет, соотношение женщин и мужчин-1,7:1 [1,2].
В настоящее время чаще ИЛГ
диагностируется у пациентов пожилого возраста, средний возраст на
момент диагностики составляет 50-65 лет, преобладание женщин довольно
вариабельно. Такие изменения могут быть связаны с улучшением
выживаемости [3]. По российским данным, за последнее 10-летие наблюдение
отмечается возрастание соотношения женщины/мужчины до
6,5:1 [11].
Группа 2. Распространенность ЛГ при хронической сердечной
недостаточности (ХСН) возрастает по мере нарастания функционального
класса (ФК). Признаки ЛГ выявляются у 60% больных с ХСН вследствие
систолической дисфункции левого желудочка (ЛЖ) и до 70% пациентов,
имеющих изолированную диастолическую дисфункцию ЛЖ[3,12].
Группа 3. Мягкая ЛГ часто встречается при тяжелом
интерстициальном заболевании легких и тяжелой хронической обструктивной
болезни легких (ХОБЛ), в то время как тяжелая ЛГ встречается редко,
обычно при сочетанном поражении – сочетании эмфиземы/фиброза
легких[3,13]. В клинических исследованиях, при использовании КПОС, ЛГ
была выявлена у 35% больных ХОБЛ тяжелого течения [13].
В большинстве
случаев ЛГ у больных ХОБЛ характеризуется как легкая и умеренная.
Однако, при ХОБЛ может встречаться и тяжелая ЛГ (2-7%) [59]. ЛГ является
довольно частым осложнением у больных с идиопатическим легочным
фиброзом (ИЛФ). По данным ряда исследований, ЛГ встречается у 32-85%
больных ИЛФ [60].

Группа 4. В испанском регистре распространенность и
заболеваемость ХТЭЛГ составили 3,2 случая на миллион и 0,9 случаев на
миллион в год соответственно [3]. Частота развития ХТЭЛГ после
перенесенной острой ТЭЛА варьируется от 0,5% до 3,8%[14].По данным
международного регистра, ХТЭЛГ у 75% больных в анамнезе отмечалась
история перенесенной острой ТЭЛА или тромбоза глубоких вен нижних
конечностей [3].
Группа 5. Учитывая гетерогенность этой группы оценить распространенность и заболеваемость не представляется возможным.
Народные методы лечения
- Рекомендуется провести наружный осмотр пациента, оценить рост и
массу тела, уровень физического развития у всех больных ЛГ [1-3].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств С).
- Рекомендуется проведение векторкардиографии у всех больных ЛГ [1, 18, 58].
Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств С).
После тщательной диагностики необходимо немедленно начинать медикаментозное лечение. Цель терапии – устранить или скорректировать основные проявления заболевания, предотвратить развитие сопутствующих заболеваний.
Препараты выбора при легочной гипертензии:
- Блокаторы кальциевых каналов – Празозин, Нифедипин. Эти лекарства назначают на ранней стадии заболевания. Верапамил не рекомендуют использовать для лечения гипертензии, поскольку лечебные эффект препарата довольно слаб.
- Препараты, которые разжижают кровь – Аспирин, Кардиомагнил.
- Мочегонные медикаменты – Лазикс, Фуросемид.
- Дигоксин – сердечный гликозид. Показан препарат при мерцательной аритмии для нормализации сердечного ритма.
- Антикоагулянты – Варфарин, Гепарин. Лекарства используют для предотвращения образования тромбов.
- Простагландины и их аналоги – Трепростинил, Эпопростенол. Лекарственные препараты для нормализации давления в легочной артерии.
- Бозентан – замедляет прогрессирование легочной гипертензии.
- Лекарственные средства, которые улучшают процессы метаболизма в клетках – Рибоксин, Калия Оротат.
На протяжении нескольких лет ученные проводят исследование на эффективность использования Силденафила в комплексной терапии легочной гипертензии. Силденафила цитрат – основной компонент Виагры, призван устранять эректильную дисфункцию.
Препарат использовался на больных в течение 12 недель. В контрольных группах, которые получали 20–80 мг лекарственного препарата, показатели значительно улучшились.
Даже традиционная медицина не в силах полностью устранить легочную гипертензию. Терапия будет эффективна лишь в том случае, если удастся устранить причину заболевания. Лечение народными средствами направлено на уменьшение симптоматики.
- Заварить 225 мл кипятка 5 г спелой рябины, оставить на час. Принимать по 110 мл трижды в сутки. Продолжительность терапии – 1 месяц.
- Избавиться от аритмии можно при помощи свежего тыквенного сока. В день нужно выпивать 100 мл напитка.
- Также для лечения и профилактики нужно ежедневно съедать по 4 ягоды можжевельника. Из ягод можно приготовить настой. Засыпать в термос 25 г плодов, залить 260 мл кипятка, оставить на ночь. Лекарство разделить на 4 порции, выпить за 1 день.
- Адонис помогает устранить основные проявления заболевания, избавляет от отека легких. Заварить 220 мл кипятка 3 г сырья, оставить на 2 часа. Принимать по 30 мл перед приемом пищи.
Чеснок
Очистить и измельчить 2 свежих головки чеснока, смесь сложить в стеклянную емкость, залить 230 мл водки. Настаивать 15 дней в темном, прохладном помещении. Принимать настойку 5 раз за день. Разовая доза составляет 20 капель, лекарство нужно развести в 15 мл теплой воды или молока. Продолжительность терапии – 21 день.
При непереносимости алкоголя делают лекарство из 3 больших головок чеснока и 3 измельченных лимонов. Смесь залить 1 л кипятка, емкость закрыть, оставить на сутки. Принимать 3 раза в день по 15 мл.
Спиртовую настойку готовят из соцветий календулы. Залить 160 мл водки 60 г сырья, настаивать неделю. Принимать по 25 капель трижды в сутки на протяжении 3 месяцев.
Вот еще рецепты:
- Измельчить 22 г сушеных листьев березы, залить 420 мл кипятка, убрать в темное прохладное помещение на 2 часа. Принимать по 105 мл четырежды в сутки. Продолжительность лечения – 15 дней.
- Заварить 245 мл кипятка 6 г травы льнянки, оставить на час в закрытой емкости. Принимать по 35 мл 36 раз в сутки.
- Растереть в порошок кукурузные рыльца. К 50 г порошка добавить 100 мл свежего меда, принимать лекарство по 5 г пред едой 3–5 раз в день.
Важно! Нетрадиционные методы лечения обязательно нужно использовать только в комплексе с лекарственными препаратами.
Как лечить гипертензию у взрослых
Если у больного уровень гемоглобина превышает 170 г/л, выпирают шейные вены – проводят кровопускание. Положительные результаты дают ингаляции кислородом, их необходимо делать курсами.
Уменьшить прогрессирование заболевания можно при помощи оперативного вмешательства. Используют метод шунтирования – создают искусственное овальное окошко между предсердиями, высокая легочная гипертензия снижается. Что позволяет продлить жизнь больному, прогнозы течения заболевания значительно улучшаются.
Используют также трансплантацию легкого – для устранения патологии достаточно пересадить 1 легкое. Но после 5 лет у многих больных начинается отторжение.
Важно! На поздних стадиях заболеваниях возможна пересадка сердца и легких. Проводить подобную операцию вначале развития патологии нецелесообразно.
Легочная гипертония у детей
ЛГ может развиваться как в зрелом возрасте, так и у младенцев. Это объясняется особенностями легких новорожденного. При его появлении на свет в артериях легких происходит сильный перепад давления, обусловленный запуском раскрывающихся легких и притоком крови.
Это фактор и служит предпосылкой ЛГ у новорожденных. Если с первым вдохом кровеносная система не снижает давление в сосудах, возникает декомпенсация легочного кровотока с характерными для ЛГ изменениями.
Диагноз «легочная гипертензия» грудничку устанавливают, если давление в его сосудах достигает 37 мм рт. ст. Клинически этот вид ЛГ характеризуют стремительное развитие цианоза, тяжелая одышка. Для новорожденного – это критическое состояние: смерть обычно наступает за несколько часов.
Такая патология свидетельствует о невозможности адаптироваться кровообращению в легких вне утробы матери, встречается у 0,1–0,2% новорожденных. Чаще всего заболевание диагностируется у детей, которые появились на свет при помощи кесаревого сечения. Выявление болезни происходит в первые 3 дня после рождения.
На фоне гипертензии начинается резко повышаться давление в сосудах легких, сердце испытывает повышенные нагрузки. Чтобы избежать сердечной недостаточности, организм начинает снижать давление в легких – уменьшает объем циркулирующей крови, сбрасывает ее в овальное окошко в сердце, или в открытый артериальный поток. Такие действия приводят к увеличению венозной крови, уменьшению содержания кислорода.
Причины развития патологии:
- перенесенный пренатальный стресс – гипоксия, гликемия могут вызвать у новорожденного спазм в легочной артерии, склеротические изменения стенок сосуда;
- задержка созревания сосудистых стенок – в таких сосудах часто возникают спазмы;
- наличие врожденной диафрагмальной грыжи – при таком заболевании легкие и сосуды остаются недоразвитыми, не могут функционировать в полном объеме;
- преждевременное закрытие эмбрионального артериального протока, что приводит к увеличению легочного кровотока;
- врожденные сердечные и легочные пороки развития.
Гипертензия у новорожденного может возникнуть на фоне внутриутробной инфекции, сепсиса. Причиной может послужить полицитамия – онкологическая болезнь, при которой резко увеличивается количество эритроцитов в крови.
Важно! Вызвать патологию у ребенка могут некоторые медикаментозные препараты, которые принимала женщина во время беременности – антибиотики, аспирин.
У новорожденного с легочной гипертензией дыхание тяжелое, начинается одышка, на вдохе грудная клетка проваливается внутрь, кожа и слизистые синеют. Без своевременной квалифицированной помощи 4 из 5 малышей с патологий умирают в течение первых трех суток после рождения.
Лёгочная гипертензия и беременность
Важно! Легочная гипертензия диагностируется у женщин детородного возраста практически в 2 раза чаще, нежели у мужчин.
Причиной развития заболевания во время беременности может послужить порок сердца, генетическая предрасположенность к гипертензии.
Первые признаки заболевания у беременных:
- появление одышки даже в состоянии покоя;
- кашель непродуктивного происхождения;
- сильная слабость, утомляемость;
- частые болезни органов дыхания.
Во втором и третьем триместре появляются болевые ощущения в районе сердца и грудины, влажные хрипы в легких, отечность. При отсутствии необходимой терапии возможно самопроизвольное прерывание беременности.
Женщинам, которые имеют патологии легочных сосудов, рекомендуют избегать беременности. При прерывании беременности риск смертельного исхода составляет 7%. Если женщина не желает прерывать беременность, то все время до появления малыша ей придется провести в стационаре. В больнице будет проведена оксигенотерапия, профилактика образования тромбов.
Процент смертности среди рожениц очень высок (достигает 40%), независимо от проведенной во время беременности терапии. Большинство летальных случаев приходится непосредственно во время родоразрешения, или же в первую неделю после родов.
Лёгочная гипертензия опасна при беременности, вероятность летального исхода достигает 50%. Если обнаружить состояние своевременно, то риски значительно снижаются, так как основная причина потери плода или смерти матери — позднее обращение за медицинской помощью.
Для лечения пациентки задействуют несколько специалистов. Это уменьшает риск, позволяет предпринять шаги для оказания экстренной помощи и спасения матери и ребёнка. Фармакологическая терапия осуществляется следующими средствами:
- Аналогами простациклина.
- Ингибиторами фосфодиэстеразы.
- Антагонистами эндотелина.
Дополнительно используют следующие методы и средства:
- Кислородотерапию.
- Диуретики.
- Антикоагулянты.
- Инотропные вещества.
- Окись азота.
2.3. Лабораторная диагностика
- Рекомендуется проводить общий и биохимический анализы крови,
иммунологические тесты, оценивать функцию щитовидной железы у всех
пациентов ЛАГ для диагностики ассоциированных состояний [9,10].
- Рекомендуется проведение общего анализа крови с оценкой уровня
гемоглобина и гематокрита, количества эритроцитов, лейкоцитов,
тромбоцитов, скорости оседания эритроцитов у всех больных ЛГ при
первичной диагностике и каждые 3-6месяцев [9,10].
- Рекомендуется проведение биохимического анализа крови (креатинин,
натрий, калий, аспартатаминотрансфераза, аспартатаминотрансфераза,
билирубин, мочевая кислота) у всех больных ЛГ при первичной
диагностике и далее каждые 3-6 месяцев[1-3].
- Рекомендуется ежемесячное проведение биохимического анализа крови с
исследованием аспартатаминотрансферазы, аспартатаминотрансферазы и
билирубина у всех больных ЛГ, получающих антагонисты рецепторов
эндотелина (АРЭ)[1-3].
- Рекомендуется оценивать коагулограмму, D-димер, уровни антитромбина
III и протеина С для исключения тромбофилину всех больных ЛГ при
первичной диагностике [1-3].
- Рекомендуется ежемесячно оценивать уровень международного
нормализованного отношения (МНО) у всех больных ЛГ, получающих варфарин [1-3].
- Рекомендуется оценка гормональной функции щитовидной железы (Т3, Т4,
тиреотропный гормон) у всех больных ЛГ при первичной диагностике[1-3].
- Рекомендуется проведение иммунологических тестов (антитела к
фосфолипидам (волчаночный антикоагулянт, антитела к кардиолипину) при
подозрении на наличие ХТЭЛГ при первичной диагностике [1-3].
- Рекомендуется оценка титра антинуклеарных антител у больных с
подозрением на ЛАГ старше 40 лет для исключения ассоциации с СЗСТ при
первичной диагностике[1-3].
- Рекомендуется исследование уровня N-терминального фрагмента
натрийуретический пропептида мозгового (NT-proBNP) в сыворотке (плазме)
крови у больных ЛГ при первичной диагностике и далее каждые 3-6 месяцев
[1-3].
- Рекомендуется проведение серологического теста на ВИЧ-инфекцию у всех больных ЛГ[1,3].
Правила питания
Диета при легочной гипертензии подразумевает ограничение в рационе соли, животных жиров, необходимо уменьшить количество потребляемой жидкости. Основу питания должна составлять растительная пища, продукты животного происхождения должны быть с минимальным количеством жира.
Образ жизни:
- предотвращение обострения аутоиммунных заболеваний – своевременная вакцинация против гриппа, краснухи, других инфекционных болезней;
- дозированные физические нагрузки – на начальных этапах заболевания назначают специальную лечебную физкультуру, на последней стадии физические занятия сводят к минимуму, или полностью ограничивают;
- предохранение от беременности – повышенная нагрузка на сердце при гипертензии легких может привести к летальному исходу;
- консультации у психолога для восстановления нервно-психического равновесия – у больных гипертензией часто возникают депрессивные состояния, суицидальные мысли.
Для профилактики развития заболевания нужно исключить все вредные привычки. При регулярных физических нагрузках улучшается кровообращение, что препятствует образованию тромбов. Рацион должен быть полноценным и сбалансированным.
Критерии оценки качества медицинской помощи
- Рекомендуется проведение Т6МХ у всех больных ЛГ при первичной диагностике и каждые 3-6 месяцев [1-3].
Уровень убедительности рекомендаций I (Уровень достоверности доказательств В).
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Проведена трансторакальная ЭхоКГ при установлении диагноза легочной артериальной гипертензии и ХТЭЛГ. | I | C |
| 2 | Проведена | I | C |
| 3 | Проведена рентгенография органов грудной клетки | I | C |
| 4 | Проведена сцинтиграфия легких для исключения ХТЭЛГ. | I | C |
| 5 | Выполнена оценка риска наступления фатального исхода у больных ЛАГ для выбора тактики лечения. | I | C |
| 6 | Проведено | I | С |
| 7 | Проведено назначение ЛАГ- специфических препаратов при отрицательной ОФП у больных ЛАГ. | I | A/ B |
| 8 | Проведено назначение двойной ЛАГ- специфической терапии у больных ЛАГ с ФК IV (ВОЗ). | I/ IIb | B/ C |
Диагностические мероприятия
Оценка вероятности ЛГ обычно проводится на амбулаторном этапе
диагностики. Исключение наиболее частых причин ЛГ может потребовать
госпитализацию пациента в многопрофильный стационар. Для верификации
диагноза необходимо направить пациента в специализированный стационар
для проведения КПОС (таблица 7).
Таблица 7. Этапы диагностической помощи для больных ЛАГ
| Этапы | Объем обследования |
| Первичная медико-санитарная помощь | Скрининг: Сбор жалоб, анамнеза, осмотр, ЭКГ, спирография, рентгенография грудной клетки, общий анализ крови, ЭхоКГ |
| Первичная специализированная помощь | Определение вероятности ЛГ: ЭхоКГ Исключение наиболее частых причин ЛГ: КТ легких, спирография с ДСЛ и бодиплетизмографией, Дуплексное сканирование вен, сцинтиграфия легких УЗИ внутренних органов, гастроскопия, оценка функции щитовидной железы, биохимический анализ крови, тесты на ВИЧ и гепатиты, антиядерные антитела |
| Специализированная медицинская помощь | Верификация диагноза ЛАГ: КПОС и легочной артерии. При необходимости – проведение Оценка риска ЛАГ: Т6МХ, ЭхоКГ, кардиопульмональный нагрузочный тест, биомаркеры (мозговой натриуретический пептид) |
Для определения легочной гипертензии нужно пройти полное обследование в медицинском учреждении. Прохождение диагностики включает следующие методы исследования:
- Изучение врачом анамнеза пациента и семейной истории болезни для установления возможных причин развития патологии.
- Осмотр и опрашивание пациента, при которых ему следует сообщить врачу об особенностях проявления симптомов, о самочувствии и наличии сопутствующих хронических заболеваний.
- ЭКГ, позволяющая выявить наличие отклонений в работе и структуре правого желудочка, проанализировать его активность.
- Рентген грудного отдела, по снимку которого возможно определить увеличение размеров сердечной мышцы и ее отделов.
- ЭхоКГ, позволяющая узнать скорость кровотока в области грудной клетки, а также возможные отклонения в сердечной мышце.
- УЗИ сердца, во время которого можно оценить и проанализировать состояние структуры сердечной мышцы, ее размеры и примерное давление легочной артерии.
- Катетеризация легочной артерии, необходимая для уточнения артериального давления в ней.
- Сдача анализов крови (общего и биохимического) для определения ее состава и сравнения со специальным кодом, отклонения от которого говорят о наличии сбоя в работе организма.
- Ангиопульмонография, во время которой есть возможность оценить состояние сосудов легких.
- КТ, по результатам которой можно определить размеры легочной артерии и наличие сопутствующих болезней и патологий сердечной мышцы и легких.
- Тест на определение выносливости и переносимости физической нагрузки, способствующий диагностированию и уточнению стадии развития ЛГ.
Также для исключения заболеваний с аналогичными симптомами может быть проведена дифференциальная диагностика с применением:
- коагулограммы для определения свертываемости крови (исключение тромбоза);
- УЗИ органов брюшной полости (исключение заболеваний ЖКТ);
- функциональных тестов печени (исключение цирроза и гепатита);
- анализа на ВИЧ.
Только полноценное обследование позволяет установить точное заболевание и определить его стадию для назначения дальнейшего лечения.

