Оглавление
- 1 Как бьется сердце
- 2 Формы
- 3 Почему возникают ВПС?
- 4 Проявления и признаки
- 5 Почему в сердце может развиться врожденный дефект
- 6 Прогноз и профилактика
- 7 Диагностика
- 8 Фазы
- 9 Способы коррекции ВПС
- 10 Лечение
- 11 Причины возникновения порока сердца у новорожденных
- 12 Возможные осложнения и последствия
- 13 Классификация патологии
- 14 Прогноз: сколько живут дети с пороком сердца
Как бьется сердце
Чтобы иметь хотя бы примерное представление о том или ином пороке, нужно представить себе нормальное сердце — как оно устроено и как работает. Многие аспекты анатомии и работы сердца освещены ранее, однако чтобы детальнее понять сущность пороков и их опасности, нужно разобраться в особенностях кровотока в малом и большом круге кровообращения.
Сердце малыша имеет четыре камеры, от которых отходят различные сосуды, приносящие или уносящие кровь. Кроме того, в сердце имеются и несколько клапанов, которые отграничивают кровь в отделах сердца в разные фазы сокращений, не давая ей осуществлять течение в обратном направлении. Именно благодаря такому строению сердца и сосудов в норме артериальная и венозная кровь ребенка не смешиваются, равно как и не смешивается кровь в большом и малом кругах кровообращения, а ток крови осуществляется в одном направлении. Это происходит таким образом:
- от тела малыша венозная кровь, богатая углекислотой, по системе полых вен (верхней и нижней) поступает в правое предсердие;
- за счет его сокращения в фазу систолы сердца открывается трехстворчатый клапан, и порция крови поступает в правый желудочек, и клапан тут же смыкается, не давая крови при сокращении желудочка затечь обратно в предсердие;
- спустя доли секунды начинает сокращаться правый желудочек, выталкивая кровь через клапан легочной артерии по направлению к легким. Хотя сосуд и называется артерией, кровь в нем венозная и богата углекислотой. В этом состоит особенность легочного круга кровообращения: там в артерии венозная кровь, а в венах — артериальная.
- в легких кровь отдает углекислоту, насыщается кислородом и по системе легочных вен (помним о сказанном выше, в венах легких кровь артериальная) поступает в левое предсердие;
- за счет сокращения левого предсердия происходит раскрытие митрального (двустворчатого) клапана и порция крови, обогащенной кислородом, попадает в левый желудочек, клапан тут же смыкается, не давая при сокращении желудочка течь крови обратно в предсердие;
- за счет сокращения стенок желудочка, самого мощного из всех отделов сердца, кровь через открывающийся аортальный клапан поступает в аорту, крупнейший магистральный ствол организма. От аорты в дельнейшем отходят все крупные артерии, питающие все отделы тела, в том числе и мозг, и само сердце.
Один сердечный цикл занимает в среднем от 0,8 секунды у взрослого до 0,4-0,3 секунды у новорожденного, весь объем крови организм перекачивает за примерно полминуты. Эта несколько упрощенная схема позволит нам в дальнейшем лучше понять анатомию тех или иных пороков, их особенностей и способа исправления.
Формы
Патологии, при которых происходит сброс крови в правую сторону. Такие пороки называют «белыми» из-за бледности ребенка. При них артериальная кровь попадает в венозную, вызывая зачастую увеличение притока крови к легким и уменьшение объема крови в большом круге. Пороками данной группы являются дефекты перегородок, разделяющих сердечные камеры (предсердия либо желудочки), функционирующий после рождения артериальный проток, коарктация аорты или сужение ее русла, а также пульмональный стеноз.
При последней патологии приток крови в сосуды легких, напротив, уменьшается. Патологии, при которых сброс крови происходит налево. Эти пороки называются «синими», поскольку одним из их симптомов выступает цианоз. Они характеризуются попаданием венозной крови в артериальную, что уменьшает насыщенность крови кислородом в большом круге.

Малый круг при таких пороках может как обедняться (при триаде либо при тетраде Фалло, а также при аномалии Эбштейна), так и обогащаться (при неправильном расположении легочных артерий или аорты, а также при комплексе Эйзенгеймера). Патологии, при которых есть препятствия кровотоку. К ним относят аномалии аортального, трикуспидального либо митрального клапана, при которых меняется число их створок, образуется их недостаточность либо возникает стеноз клапана. Также к этой группе пороков относят неправильное размещение дуги аорты. При таких патологиях артериально-венозный сброс отсутствует.
Патологии, при которых происходит сброс крови в правую сторону. Такие пороки называют «белыми» из-за бледности ребенка. При них артериальная кровь попадает в венозную, вызывая зачастую увеличение притока крови к легким и уменьшение объема крови в большом круге. Пороками данной группы являются дефекты перегородок, разделяющих сердечные камеры (предсердия либо желудочки), функционирующий после рождения артериальный проток, коарктация аорты или сужение ее русла, а также пульмональный стеноз.
При последней патологии приток крови в сосуды легких, напротив, уменьшается. Патологии, при которых сброс крови происходит налево. Эти пороки называются «синими», поскольку одним из их симптомов выступает цианоз. Они характеризуются попаданием венозной крови в артериальную, что уменьшает насыщенность крови кислородом в большом круге.
Малый круг при таких пороках может как обедняться (при триаде либо при тетраде Фалло, а также при аномалии Эбштейна), так и обогащаться (при неправильном расположении легочных артерий или аорты, а также при комплексе Эйзенгеймера). Патологии, при которых есть препятствия кровотоку. К ним относят аномалии аортального, трикуспидального либо митрального клапана, при которых меняется число их створок, образуется их недостаточность либо возникает стеноз клапана. Также к этой группе пороков относят неправильное размещение дуги аорты. При таких патологиях артериально-венозный сброс отсутствует.
Почему возникают ВПС?
Врожденный порок возникает в случае, если какой-либо вредный фактор влияет в момент закладки сердечно-сосудистой системы у плода. Самым опасным периодом для формирования сердца малыша является срок беременности, когда будущая мама еще может и не знать о своем положении — примерно от 10-го до 40-го дня жизни эмбриона, то есть 3-8-я недели беременности. В эти сроки формируются самые тяжелые пороки, потому что происходит закладка камер и перегородок сердца, а также формируются магистральные сосуды.
Очень часто причинами ВПС становятся вирусные заболевания, которые переносит беременная женщина в первые три месяца, так как вирусы способны проникать к плоду через пока еще только формирующуюся плаценту и оказывать повреждающее действие. Доказано вредное воздействие ОРВИ, гриппа и простого герпеса.

Однако наибольшую опасность представляет для беременной вирус краснухи, особенно если в семье есть малыши. Краснуха, перенесенная мамой в сроки до 8-12 недель, в 60-80% случаев вызывает триаду Грегга — классический симптомокомплекс краснухи: ВПС с врожденной катарактой (помутнение хрусталика) и глухотой. Кроме того, еще могут быть и пороки развития нервной системы.
Немаловажную роль при формировании ВПС играют профессиональные вредности, интоксикации, неблагоприятная экологическая обстановка места проживания — у мам, употреблявших алкоголь на ранних сроках беременности, вероятность порока повышается на 30%, а в комбинации с никотином — до 60%. У 15% малышей с пороками сердца есть указание на контакт будущей мамы с лакокрасочными материалами, а у 30% детей отцы были водителями автотранспорта, часто контактирующими с бензином и выхлопными газами.
Болезни матери и отца играют роль в формировании порока у 5% детей, особенно к этому предрасположены семьи, где есть другие члены с пороками сердца или других внутренних органов, где есть диабетики, немаловажную роль играет и возраст родителей — риск аномалий повышается у родителей старше 35-45 лет.
Есть связь между развитием порока и приемом матерью незадолго до беременности и на ранних сроках некоторых лекарств — папаверин, хинин, барбитураты, наркотические анальгетики и антибиотики, гормональные вещества могут негативно отразиться на формировании сердца.
Хромосомные и генные мутации выявляются у 10% детей с пороками сердца, отмечена связь с токсикозами беременности и многими другими факторами.
Проявления и признаки
Учащение пульса. Посинение конечностей и лица в области над верхней губой (ее называют носогубным треугольником). Бледность ладоней, кончика носа и ступней, которые также будут прохладными на ощупь. Брадикардию. Частые срыгивания. Одышку. Слабое сосание груди. Недостаточную прибавку в весе. Обмороки. Отеки. Потливость.
недостаточное поступление кислорода (гипоксемия) и питательных веществ к тканям и органам;застойная сердечная недостаточность.
Снижение концентрации кислорода в артериальной крови проявляется обычно с самого рождения. При этом кожный покров малыша приобретает цианотичный оттенок, а частота дыхательных движений становится гораздо больше нормы. В связи с изменением уровня метаболизма в крови накапливаются токсичные продукты обмена, имеющие кислую реакцию. Развивается ацидоз, декомпенсация которого может привести к смерти младенца.
Кожа малыша становится синюшной, особенно в области носогубного треугольника
В основе этого явления лежит смешение артериальной и венозной крови внутри сердца, в связи с чем, в аорту поступают недостаточно насыщенные кислородом эритроциты. Тот же эффект будет и при сниженном кровотоке по легочному кругу. Сердечные причины цианоза необходимо отличать от респираторных. Для этого проводят различные тесты и исследования.
при первой степени состояние более-менее стабильное, показатели не превышают 120% от нормы и специфического лечения не требуется;вторая степень характеризуется нарастанием симптомов, могут появляться проблемы с кормлением и дыханием новорожденного;при третьей степени присоединяются неврологические проявления вследствие недостаточного кровоснабжения головного мозга, показатели более чем в 1,5 раза превышают норму;четвертая степень – терминальная, при этом часто отмечается угнетение дыхание и сердечной деятельности.
Врожденные пороки сердца у детей нередко осложняются присоединение инфекционных заболеваний (эндокардит, пневмония), анемией и ишемией миокарда.
Существует множество классификаций порока сердца у новорожденных, среди которых самая известная классификация по цвету:
- «Бледные». Бледность кожных покровов, одышка, сердечные и головные боли (дефекты межжелудочковой и межпредсердной перегородки, стенозы).
- «Синие». Самые неблагоприятные в плане осложнений. Цвет кожи становится синюшным, происходит смешение артериальной и венозной крови (тетрада Фалло, транспозиция магистральных сосудов).
- «Нейтральные» .

В идеале порок определяется неонатологом при прослушивании сердца ребенка. Однако на практике это не всегда возможно, поэтому пристальное внимание обращается на такие признаки, как состояние кожных покровов и динамику дыхания. Итак, основные симптомы, указывающие на сердечные патологии, следующие:
- синюшность (цианоз) кожи, посинение носогубного треугольника при кормлении;
- сбои сердечного ритма;
- шумы в сердце, не проходящие в течение определенного периода;
- сердечная недостаточность в ярко выраженной форме;
- одышка;
- вялость наряду со слабостью;
- спазмы периферических сосудов (конечности и кончик носа бледнеют, на ощупь прохладные);
- плохо набирает вес;
- отечность.
Шумы в сердце могут быть услышаны опытным врачом сразу после рождения
Даже слабовыраженные признаки нельзя оставлять без внимания. Запишитесь на прием к кардиологу и пройдите дополнительное обследование.
Автор Татьяна Рудакова July 31, 2013
Если дети имеют врожденные пороки сердца, значит, они родились с проблемой в сердечной структуре. Некоторые дефекты просты и проходят без лечения, например, маленькое отверстие между сердечными камерами впоследствии может закрыться само по себе. Другие повреждения являются более сложными и могут требовать проведения ряда операций.
Как работает сердце? Две правые камеры через легочные артерии поставляют венозную кровь в легкие, где происходит ее обогащение кислородом. Затем из легких артериальная кровь возвращается к левым камерам сердца через легочные вены. Оттуда через аорту она поступает ко всем другим органам. Порок сердца у новорожденных означает, что дефект в сердечной структуре возник еще при внутриутробном развитии.
Сердце ребенка начинает биться только на 22 день после зачатия. В этот период оно имеет форму трубки, которая затем наклоняется и образует петлю. К 28 дню после зачатия сердце приобретает правильную форму. Как раз в этот момент и может начать развиваться порок сердца. Доподлинно неизвестно, почему так происходит, но есть предположения, что некоторые заболевания, лекарства и генетика могут играть роль.
Порок сердца у новорожденных может быть разных видов, а именно:
- Отверстия в сердце. Если между сердечными камерами есть отверстия, обогащенная и необогащенная кислородом кровь могут перемешиваться. Примеры таких повреждений: дефект межжелудочковой и межпредсердной перегородок, открытый артериальный проток.
- Затруднение кровотока. Когда сердечные клапаны и кровеносные сосуды более узкие, чем необходимо, сердцу труднее качать через них кровь. Наиболее распространенные дефекты такого вида – это легочный стеноз и аортальный стеноз.
- Аномалия кровеносных сосудов. Такой порок сердца у новорожденных связан с неправильным формированием или расположением кровеносных сосудов. В качестве примера можно привести транспозицию магистральных артерий, когда легочная артерия и аорта находятся на неправильной стороне сердца.
- Аномалия клапанов сердца. Когда клапаны не в состоянии должным образом открываться и закрываться, кровь не может течь нормально.
- Сочетание пороков. Некоторые дети могут рождаться сразу с несколькими пороками сердца.

Когда у новорожденного есть серьезный порок сердца, симптомы проявляются уже в первые несколько часов, дней или недель жизни. Признаки могут включать нездоровый цвет кожи, учащенное дыхание, отеки ног и живота. Менее серьезные дефекты могут вообще не иметь признаков и проявиться уже в старшем возрасте.
- застойная сердечная недостаточность ;
- замедление развития и роста;
- склонность к инфекциям дыхательных путей, в том числе пневмонии;
- нарушение сердечного ритма;
- эмоциональные проблемы;
- цианоз, характеризующийся серовато-синим цветом кожи;
- трудности в обучении.
У новорожденных
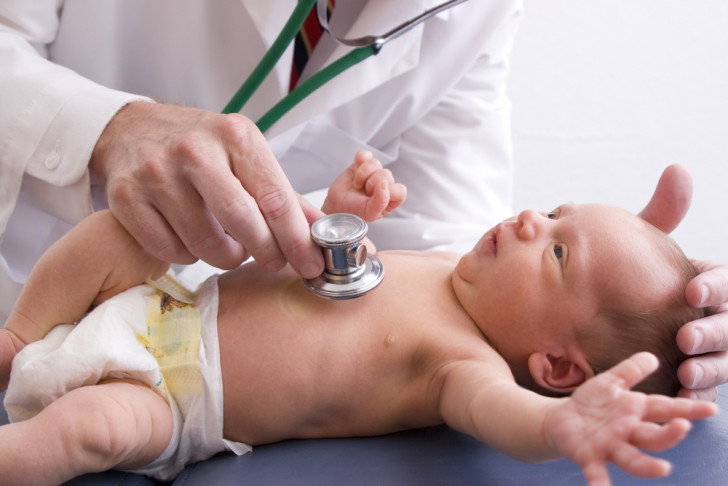
Порок сердца у новорожденных часто выявляется в педиатрии сразу после рождения малыша. Это делается с помощью определенных характерных признаков:
- Один из основных симптомов порока сердца у новорожденных — шумы в сердце. Однако они не всегда распознаются сразу после рождения.
- Ненормальная окраска кожи и слизистой. В отличие от здоровых малышей с розовыми щечками, ребенок с ВПС будет иметь синюшный или бледный цвет лица и тела (в зависимости от вида).
- Посинение кожи лица и тела. Происходит из-за нехватки кислорода в крови младенца.
- Вялость, отказ от грудного молока. Ребенок с диагнозом ВПС постоянно капризничает, беспокойный или, наоборот, слишком апатичный.
- Усиленное сердцебиение.
- Замерзание конечностей и сухость кожи.
- Отечность рук, ног и увеличение внутренних органов (печени, селезенки). Эти симптомы проявляются в самых тяжелых случаях.
- Частое сердцебиение (тахикардия).
- Сильная одышка, которая возникает даже при отсутствии активности. Количество вдохов у здорового ребенка в состоянии покоя (сна) не превышает число 60.
- Аритмия. Порок сердца у грудничков часто сопровождается нарушением его частоты или ритмичности.
У детей старше года
Ребенок быстро утомляется, не выносит легких физических нагрузок, кожа синеет после занятий спортом. Он плохо усваивает школьный материал или задания в детском саду, часто капризничает. У ребенка с подозрением на ВПС часто отсутствует аппетит и снижен вес тела.
Такие симптомы не всегда свидетельствуют о пороках сердца. Однако, если они имеют место, обязательно нужно выяснить причину для определения схемы лечения после обследования.

Основными признаками врожденного порока сердца могут быть такие симптомы:
- синюшность или бледность наружных кожных покровов (чаще в области носогубного треугольника, на пальцах и стопах), которая особенно сильно проявляется во время грудного вскармливания, плача и натуживания;
- вялость или беспокойство при прикладывании к груди;
- медленная прибавка в весе;
- частое срыгивание во время кормления грудью;
- беспричинный крик;
- приступы одышки (иногда в сочетании с синюшностью) или постоянно учащенное и затрудненное дыхание;
- беспричинная тахикардия или брадикардия;
- потливость;
- отеки конечностей;
- выбухание в области сердца.
При обнаружении таких признаков родители ребенка должны незамедлительно обратиться к врачу для обследования ребенка. При осмотре педиатр может определить сердечные шумы и рекомендовать дальнейшее лечение у кардиолога.
- «Бледные». Бледность кожных покровов, одышка, сердечные и головные боли (дефекты межжелудочковой и межпредсердной перегородки, стенозы).
- «Синие». Самые неблагоприятные в плане осложнений. Цвет кожи становится синюшным, происходит смешение артериальной и венозной крови (тетрада Фалло, транспозиция магистральных сосудов).
- «Нейтральные».

Шумы в сердце могут быть услышаны опытным врачом сразу после рождения
Врожденный порок сердца различают по месту образования дефекта. Именно от этого зависят последствия и способ лечения.
Все пороки сердца делят на три основные группы (в зависимости от проявления заболевания в оттенке кожи):
- Белые — лево-правый сброс крови, артериальная и венозная не смешиваются, характеризуются бледностью кожи. К данному виду относят дефекты межжелудочковой или межпредсердной перегородки, стеноз, коарктация аорты.
- Синие – право-левый сброс крови, смешивание артериальной и венозной, кожа отличается синюшным оттенком. Подобная патология наиболее тяжелая в плане серьезности осложнений и лечения. Выделяют такие дефекты, как тетрада Фалло, транспозиция магистральных сосудов, атрезия правого венозного устья.
- Нейтральные – основаны на препятствиях на пути кровотока. К данной группе относят дефекты створок в клапанах, эктопия сердца.
Почему в сердце может развиться врожденный дефект
К концу первого триместра беременности сердце плода уже хорошо сформировано, а к 16-20-й неделе беременности с помощью УЗИ возможно определить многие тяжелые пороки. При последующих исследованиях диагноз можно установить окончательно. Кровообращение плода устроено таким образом, что большинство пороков не влияет на внутриутробное развитие — за исключением крайне тяжелых, при которых гибель малыша наступает в первые недели внутриутробного развития.
Клиническая картина ВПС очень разнообразна, определяется тремя характерными факторами:
- зависит больше всего от вида порока;
- от возможностей организма малыша к компенсированию нарушений, задействовав адаптивные резервные возможности;
- осложнениями, возникающими из-за порока.
В совокупности эти признаки дают разную картину течения одного и того же порока у разных малышей, у некоторых он распознается сразу, а у других может долго протекать бессимптомно. Часто у малышей наблюдается цианоз (синюшность), причем у некоторых она отмечается только в области носогубного треугольника, а у других могут синеть и конечности, и тело.
Вторым опасным признаком является одышка и тяжелое дыхание крохи, он не может сосать грудь, быстро утомляется, вялый. Кроме того, возможно, что малыш плохо прибавляет в весе, несмотря на все усилия по кормлению, возможны задержки и в психомоторном развитии, частые респираторные болезни, повторяющиеся пневмонии в раннем детском возрасте, нарушение строения грудной клетки с образованием выпячивания (сердечный горб) в области проекции сердца.
О проявлениях, специфических жалобах и клинической картине при каждом виде ВПС мы поговорим в дальнейшем, главное, что стоит отметить родителям — при малейших тревожных симптомах со стороны крохи обращайтесь за консультацией к врачу-педиатру и кардиологу.

Нарушается течение крови по сосудам. При аномалиях с клапанной недостаточностью или дефектами перегородок отделы сердца перегружаются повышенным объемом крови. Если пороки подразумевают сужения (стенозы) отверстий или сосудов, то сердце перегружается сопротивлением. Сначала от любой перегрузки сердечный мышечный слой увеличивается, и сила его сокращений возрастает.
После же механизмы компенсации «срываются», и мышцы расширенного сердца истончаются. Так нарушается системное кровообращение – развивается кардиальная недостаточность. Происходит нарушение системного кровотока: или становится много крови в малом круге, или мало крови – в одном из кругов. Из-за этого ухудшается обеспечение органов кислородом.
При «синих» пороках кислорода доносится меньше из-за нарушения скорости продвижения крови по сосудам. Когда же порок «белый», гипоксия связана с трудностями отдачи кислорода молекулами гемоглобина.
1 фаза – компенсационная и адаптационная. Организм компенсирует возникшие нарушения с помощью увеличения насыщенности работы миокарда.
2 фаза – относительно компенсационная. Мышца сердца функционирует уже не столь интенсивно. Нарушается структура и регуляция сердца. Физическое развитие ребенка и двигательная активность улучшаются.
3 фаза – терминальная. Наступает, когда компенсаторные возможности сердца исчерпываются, из-за чего в миокарде и внутренних органах развиваются дистрофические изменения. Заканчивается эта стадия летальным исходом. Приблизить ее наступление инфекционные болезни, заболевания легких и другие патологии.
Врожденный порок сердца диагностируют у 0,7-1,7 % родившихся малышей. В последнее время эти цифры неуклонно растут. Но это связано не столько с увеличением числа заболевших, а с тем, что благодаря современному оборудованию можно сразу же диагностировать это заболевание.
Врач, который вовремя поставил диагноз – спас ребенка. Статистика говорит, что без хирургического вмешательства 70% детей не смогут дожить и до года. Из них 50% погибнет в первые же дни жизни, а остальные 20% – чуть позже. Поэтому своевременное диагностирование и лечение этой болезни гарантирует ребенку жизнь.
Прогноз и профилактика
Приобретенные пороки возникают в результате того, что один или несколько сердечных клапанов сужаются и кровь перестает свободно циркулировать. Вследствие возникает нагрузка на сердце.
Оснований появления приобретенных пороков множество:
- ревматический эндокардит – поражение сердечных клапанов – чаще всего выступает причиной;
- повреждения грудной клетки, полученные в результате сильного удара;
- осложнения, возникшие после операций на сердце;
- атеросклероз – образование бляшек на стенках сосудов;
- дерматомиозит, красная волчанка, дающие осложнения на сердце;
- инфекционный эндокардит – болезнь, при которой в кровотоке оказываются бактерии, оседающие на клапанах сердца.
Чаще всего приобретенные пороки встречаются у детей в старшем возрасте. За последние несколько лет количество страдающих приобретенным пороком сердца начало уменьшаться в связи со снижением заболеваемости детским ревматизмом.
Выяснение причин приобретенных пороков сердца у детей – важная задача родителей и врачей, поскольку в зависимости от них назначается лечение. В большинстве случаев для возвращения ребенка к прежней жизни необходимо провести операцию по протезированию сердечных клапанов.
Порок сердца у детей практически не лечится с консервативным способом. Терапевтические методы улучшают состояние, но не предотвращают разрушения структуры сердца. Такого рода процедуры относятся к второстепенным и не могут в полном объеме излечить патологию, имеющуюся у ребенка. Они применяются в случае, когда провести операцию в данное время не получается по определенным показателям.
В редких случаях ВПС у детей не требуют операции. Главное, чтобы ребенок стабильно наблюдался у врача-кардиолога. Есть вероятность, что легкие пороки пройдут у него в старшем возрасте. Терапию назначают при бледных пороках при условии, что заболевание не прогрессирует и не угрожает жизни.
Операция в абсолютном большинстве случаев дает возможность малышу стать здоровым и избавиться от недуга. Благополучный исход при этом зависит от скорости реагирования. Чем скорее будет поставлен диагноз ВПС, тем проще специалистам будет работать с ним.
Чаще всего кардиохирурги делают операцию на открытом сердце, останавливая его на время и подсоединив специальный аппарат. Вид операции зависит от разновидности патологии: перевязка или пересечение сосуда, наложение заплаты между сердечными камерами, катетеризация для увеличения суженных сосудов, удаление части аорты, перемещение сердечных клапанов и установка протеза на сосудах. При сложных врожденных пороках сердца делаются повторные операции. Иногда между ними проходит несколько лет.
После хирургического вмешательства здоровье малыша зависит от дальнейших слаженных действий родителей и врачей. Это регулярные походы в медицинское учреждение для осмотра ребенка кардиологом и реабилитационные мероприятия: сбалансированное питание и здоровый образ жизни, поддержка иммунитета и прогулки на свежем воздухе, ограничение в тяжелой физической работе.
Лечение сердечного недуга хирургическим путем стоит дорого, проведение операции измеряется сотнями тысяч рублей. Сделать операцию в Европе обойдется еще дороже. В России существует несколько фондов, которые собирают деньги в помощь родителям больных детей.
Генетическая склонность. Хромосомные болезни. Хронические заболевания у будущей мамы, например, болезни щитовидной железы или сахарный диабет. Возраст будущей мамы больше 35 лет. Прием лекарств во время беременности, у которых есть отрицательное воздействие на плод. Неблагоприятная экологическая ситуация.
Пребывание беременной в условиях повышенного радиоактивного фона. Курение в первом триместре. Употребление наркотических средств или алкоголя в первые 12 недель после зачатия. Плохой акушерский анамнез, например, выкидыш или аборт в прошлом, преждевременные предыдущие роды. Вирусные заболевания в первые месяцы беременности, особенно краснуха, герпесная инфекция и грипп.
В следующем видеоролике подробнее сказано о причинах, которые могут привести к врожденным порокам сердца.
Если своевременно не прибегнуть к операции, около 40% малышей с пороками не доживают до 1 месяца, а к году гибнет примерно 70% деток с такой патологией. Такие высокие показатели смертности связаны и с тяжестью пороков, и с несвоевременным или неправильным их диагностированием.
Наиболее частые пороки, выявляемые у новорожденных, представляют собой незарощенный артериальный проток, дефект межпредсердной перегородки, а также дефект перегородки, разделяющей желудочки. Для успешного устранения таких пороков требуется вовремя выполнить операцию. В этом случае прогноз для деток будет благоприятным.
Причины появления врождённых сердечных патологий это целый ряд различных факторов, которые обычно выявляются постфактум, то есть после постановки диагноза, они кроятся:
- в наличии хромосомных нарушений;
- в генной мутации;
- во влиянии внешних факторов (вирусные болезни будущей мамы, ионизирующая радиация, некоторые лекарственные средства, вредные привычки мамы в процессе вынашивания, вредности на производстве);
- в имеющейся полигенно-мультифакториальной предрасположенности.
Помимо явных причин, выделяются факторы, которые способны спровоцировать, риск развития сердечных патологий у плода. Среди них возраст будущей мамы моложе 15-17 лет и старше 40 лет, токсические проявления в первом триместре, опасность самопроизвольного выкидыша, эндокринные сбои у беременной, случаи гибели плода в утробе, наличие в семье случаев с врождёнными сердечными аномалиями.
Симптоматическая картина и течение внутриутробных сердечных аномалий обусловлена видом имеющейся патологии.
У грудничков, страдающих цианотическими сердечными патологиями, развивается синюшность кожи и слизистых оболочек. Этот признак усиливается в процессе напряжения: при сосании или плаче малыша. Белые пороки характеризуются бледностью кожных покровов, похолоданием рук и ног.
Такие новорожденные, как правило, беспокойно себя ведут, отказываются от грудного молока, подвержены быстрому утомлению при кормлении. Они много потеют от слабости, у них наблюдается тахикардия, аритмия, одышка, припухлость и пульсация сосудов на шее.
При хроническом нарушении кровотока груднички недостаточно весят и мало прибавляют в росте, другими словами отстают в физическом развитии.
У них обнаруживают шумы в сердце.
Определить внутриутробные сердечные аномалии у малышей возможно методом системного обследования.

При визуальном осмотре малыша важным является окраска кожи: наличие или отсутствие синюшности.
В ходе прослушивания сердца обычно обнаруживается изменение тонов сердца, присутствие шумов и пр.
Физикальное обследование в случае подозрения на внутриутробную сердечную патологию может быть дополнено инструментальным методом диагностики — ЭКГ, ФКГ, рентгенографией органов грудной клетки, ЭхоКГ.
Если имеются сложные пороки сердца, а также сопутствует лёгочная гипертензия, с целью точной диагностики, может быть назначено зондирование полостей органа и выполнение ангиокардиографии.
По тяжести пороки различны. Например,
незаметен и позволяет вести желаемый образ жизни, хотя и под наблюдением. Но для пороков
, а также самых
может быть только хирургическое лечение, плановое или экстренное. Терапевтическое лечение идёт как вспомогательное и поддерживающее.
Профилактики появления дефектов сердечной мышцы нет, кроме тех усилий, которые могут предпринять родители, соблюдая правильный, здоровый образ жизни и хорошее настроение. Тяжёлый эмоциональный фон, негативные эмоции в первый триместр, как и алкоголь, плохо влияют на развивающийся плод. Женщина должна быть здоровой и в хорошем настроении для здорового сердца своего ребёнка.
Лечение врожденного порока сердца варьируется в зависимости от типа дефекта и его тяжести. Некоторые мелкие дефекты могут не требовать какой-либо конкретной обработки.
В отдельных случаях врач может назначить лекарства – обычно диуретики, чтобы помочь ребенку устранить избыток воды через мочу; или дигоксин, препарат, который помогает сердечной мышце сокращаться с большей силой, тем самым укрепляя сердце.
Некоторые врожденные пороки сердца требуют одной или нескольких хирургических процедур для устранения аномалий. Дефекты межпредсердной перегородки и стеноз аортального клапана могут быть устранены с помощью катетера. Хирург вводит катетер через вену и втягивает его в сердце. Затем можно удалить катетер.
Обычно требуется операция на открытом сердце:
- для замены сильно поврежденного клапана;
- закрытия больших отверстий в перегородках между желудочками или предсердиями;
- чтобы исправить сложный дефект, подобный тетралогии Фалло.
В очень редких случаях ребенку может понадобиться пересадка сердца, если есть множественные дефекты, которые являются слишком тяжелыми или сложными для восстановления хирургическим путем.
Прогноз врожденного порока сердца варьирует. Около 10% младенцев с пороком умирают в течение первого года жизни. Достижения в хирургии с 1980-х годов дали возможность большинству детей с врожденным пороком сердца жить во взрослой жизни и наслаждаться нормальной и продуктивной жизнью. Многие не нуждаются в особом уходе, хотя некоторые из них нуждаются в периодических осмотрах у специалиста по сердцу, а также у своего педиатра по мере взросления.
Генетическая склонность. Хромосомные болезни. Хронические заболевания у будущей мамы, например, болезни щитовидной железы или сахарный диабет. Возраст будущей мамы больше 35 лет. Прием лекарств во время беременности, у которых есть отрицательное воздействие на плод. Неблагоприятная экологическая ситуация.
Пребывание беременной в условиях повышенного радиоактивного фона. Курение в первом триместре. Употребление наркотических средств или алкоголя в первые 12 недель после зачатия. Плохой акушерский анамнез, например, выкидыш или аборт в прошлом, преждевременные предыдущие роды. Вирусные заболевания в первые месяцы беременности, особенно краснуха, герпесная инфекция и грипп.
Диагностика
С распространенностью УЗИ-обследования распознать большинство ВПС можно уже на 18-20 неделе беременности. Это дает возможность подготовиться и провести, при необходимости, хирургические работы сразу после рождения. Так у детей появляется шанс выжить при тех видах порока, которые раньше считались несовместимыми с жизнью.
Подозрение на порок сердца у малыша в большинстве случаев определяется на плановой ультразвуковой диагностике (УЗИ) с 12-16 недели беременности. Это позволяет подготовиться к моменту родов, особенно в случае необходимости срочной операции.
Тип порока определяется во время беременности, а подтверждается диагноз после родов. Некоторые пороки, в частности это касается дефектов малого круга кровообращения, внутриутробно определить невозможно. В таком случае, после рождения младенца осматривает неонатолог, обязательно прослушивает сердцебиение и наличие шумов. Это особенно важно, если доктора настораживают такие внешние признаки как синюшность или нарушение сердечного ритма.
Выявив подозрение на наличие дефекта, неонатолог или педиатр из поликлиники отправляет малыша на осмотр к кардиологу и назначает дополнительные исследования, такие как:
- электрокардиограмма – выявляет нарушения в сердечном ритме;
- эхокардиоскопия – методика для определения типа порока и степени его тяжести;
- катеризация – введение катетера через вену или артерию в паху, запястье, изгибе локтя для диагностического исследования;
- компьютерная томография;
- рентген.
Заподозрить у ребенка развитие врожденного сердечного порока можно во время плановых ультразвуковых исследований во время беременности. Некоторые патологии становятся заметными врачу-узисту уже с 14 недели вынашивания. Если акушеры знают о пороке, они разрабатывают особую тактику ведения родов и решают с кардиохирургами вопрос об операции на сердце ребенка заблаговременно.
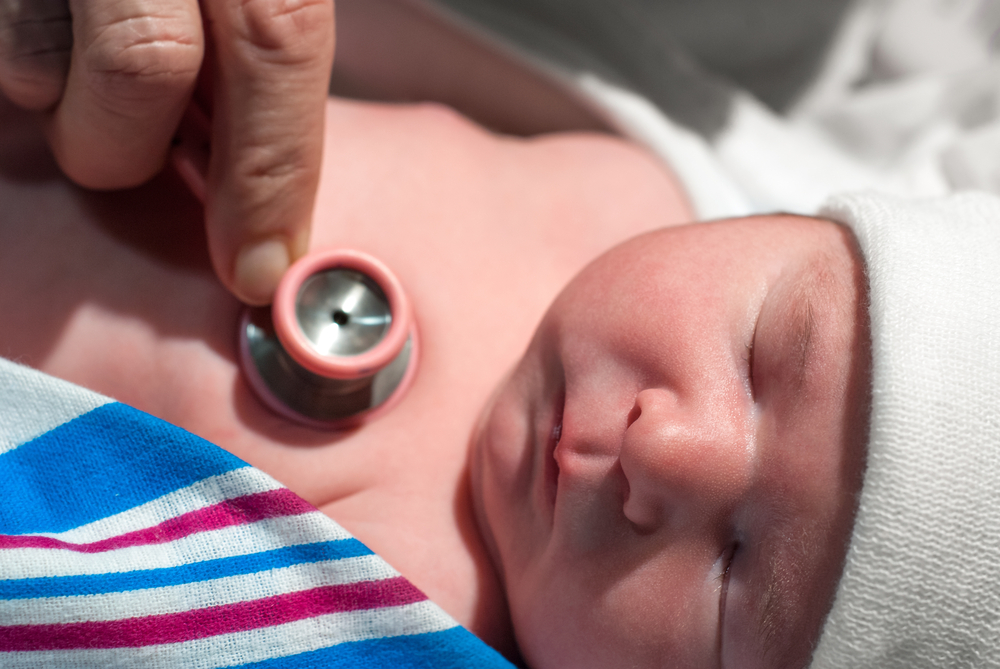
Эхокардиоскопию, благодаря которой можно визуализировать порок и установить его тяжесть. ЭКГ, чтобы выявить нарушения сердечного ритма.
Некоторым малышам для уточнения диагноза проводят рентген, катетеризацию или КТ.
Для диагностики врожденных пороков наиболее информативным методом является ЭХО-кардиография. Во время нее можно оценить размеры камер, анатомические особенности строения, сократительную способность миокарда. Дополнительная допплерография позволяет получить данные о направленности потока крови, его турбулентности, степени сброса и выраженности стеноза или недостаточности клапана.
ЭХО-КГ вместе с допплерографией позволяет оценить направленность потоков крови
Порок сердца у детей иногда удается диагностировать еще внутриутробно. Обычно это является возможным при грубых аномалиях развития. В этих случаях, только что родившемуся ребенку могут провести неотложное оперативное лечение и попытаться спасти ему жизнь.
ЭКГ и рентгенография служат вспомогательными методами исследования и используются чаще для диагностики осложнений. В некоторых случаях, при сомнительных результатах УЗИ, прибегают к проведению магнитно-резонансной томографии.
ЭКГ; Эхо-КГ; ФКГ; рентгенография; общий анализ крови.
При необходимости назначаются такие дополнительные методы диагностики, как зондирование сердца и ангиография.
Эхокардиоскопию, благодаря которой можно визуализировать порок и установить его тяжесть. ЭКГ, чтобы выявить нарушения сердечного ритма.
Некоторые пороки сердца выявляются еще во время беременности – с помощью фетальной эхокардиоскопии. Это исследование выполняется на 18-24 неделе беременности с помощью трансабдоминального или трансвагинального датчика.
Зачастую заподозрить ВПС можно уже после рождения – по характерному внешнему виду, быстрой утомляемости, отказу от груди. Иногда сразу же обращают на себя внимание врача нарушение ритма сердца, сердечные шумы, расширение границ этого органа.
эхокардиоскопии экспертного класса; проведении катетеров в сердечные полости с целью измерения в них давления; ангиокардиографии.
- ЭКГ;
- Эхо-КГ;
- ФКГ;
- рентгенография;
- общий анализ крови.
При подозрении на ВПС ребенок в срочном порядке направляется на консультацию к кардиологу, а в случае неотложных мер — в кардиохирургический стационар. Там обратят внимание на наличие синюшности, изменяющейся при дыхании под кислородной маской, одышки с участием ребер и межреберных мышц, оценят характер пульса и давления, проведут анализы крови, оценят состояние органов и систем, особенно головного мозга, прослушают сердце, отмечая наличие различных шумов, и проведут дополнительные исследования.
Это будет ЭКГ, ФКГ (фонокардиограмму, исследование, регистрирующее на бумаге наличие сердечных шумов, проводят параллельно с ЭКГ). Обязательно проведут УЗИ сердца и сосудов, и чаще всего это делается цветным доплеровским исследованием кровотока, который позволяет оценить размер дефекта и количество крови, текущей в неправильном направлении.
Диагностика врожденного порока сердца у детей преследует следующие цели:
- уточнить, есть ли порок на самом деле;
- определить основные нарушения кровообращения, вызванные ВПС, распознать анатомию порока;
- уточнить фазу течения порока, возможность оперативного и консервативного лечения на данном этапе;
- определить наличие или отсутствие осложнений, целесообразность их лечения;
- выбрать тактику хирургической коррекции и сроки выполнения операции.
На современном этапе, с внедрением в практику почти повсеместного УЗИ исследования плода во время беременности, реально существует возможность постановки диагноза ВПС на сроке беременности до 18-20 недель, когда может решаться вопрос о целесообразности продолжения беременности. В дальнейшем, на более поздних сроках беременности многие пороки сердца уточняются, и к моменту родов есть возможность хирургической коррекции их сразу же после появления ребенка на свет, в ближайшие часы или дни, что позволяет исправлять такие дефекты, которые ранее считались несовместимыми с жизнью.
К сожалению, таких высокоспециализированных стационаров в стране мало, и большинство мам вынуждено заранее отправляться в крупные центры для госпитализации и родов. Поэтому если на УЗИ выявлены нарушения в сердечке крохи, не стоит сразу придаваться унынию, нужно получить консультации специалистов — скорее всего, есть возможности помощи, коррекции и тактики ведения подобных детей.
Не всегда порок выявляется внутриутробно, но с момента рождения клиника порока начинает нарастать — тогда может потребоваться экстренная помощь, малыша на реанимобиле (а иногда и на авиатранспорте) переведут в кардиохирургический стационар и сделают все возможное для спасения его жизни, вплоть до проведения операции на открытом сердце.

Если у малыша заподозрили патологию, его направляют к кардиологу, а в сложных случаях даже в кардиохирургический центр, где будут подробно рассмотрены симптомы и оценен характер пульса и давления, состояние органов и систем. Для диагностики будет проведено ЭКГ, УЗИ, снята фонокардиограмма, произведен рентген сердца. В тяжелых и спорных случаях производится катетеризация сердца, которая заключается во введении в полость сердца зонда.
Почему выявить врожденный порок сердца у новорожденных иногда невозможно. Как правило, причиной является недостаточный уровень профессионализма медработника, некачественное оборудование, особенности строения сердечно-сосудистой системы плода, из-за которых невозможно диагностировать ряд нарушений.
Фазы
Стадию адаптации, когда для компенсации проблемы детский организм мобилизует все резервы. Если их недостаточно, ребенок погибает. Стадию компенсации, во время которой организм ребенка работает относительно стабильно. Стадию декомпенсации, при которой резервы исчерпываются, а у крохи появляется сердечная недостаточность.
Стадию адаптации, когда для компенсации проблемы детский организм мобилизует все резервы. Если их недостаточно, ребенок погибает. Стадию компенсации, во время которой организм ребенка работает относительно стабильно. Стадию декомпенсации, при которой резервы исчерпываются, а у крохи появляется сердечная недостаточность.
Способы коррекции ВПС

Для эффективной помощи детям с пороками сердца нужно знать, что любой ВПС в своем развитии проходит три фазы, которые имеют важнейшее значение в лечении.
Первая фаза — аварийная, или первичной адаптации, начинается с момента рождения малыша. На этой стадии для того, чтобы компенсировать ВПС и нарушение функций сердца, задействуются все резервы организма, подстраиваются к экстремальной нагрузке сосуды, мышца сердца, ткани легких и других органов, которые испытывают дефицит кислорода. Если возможности организма малыша слишком малы — такой порок может привести к гибели крохи, если быстро не оказать ему кардиохирургическую помощь.
Если компенсаторных возможностей хватает — организм переходит в стадию относительной компенсации, а все органы и системы ребенка входят в определенный стабильный ритм работы, перестраиваясь на повышенные требования, и так работают до тех пор, пока все возможности и резервы малыша не будут исчерпаны.
Тогда закономерно наступает декомпенсация — терминальная стадия, когда, истощившись, все структуры сердца и сосуды, а также ткани легкого не могут уже выполнять свои функции и развивается сердечная недостаточность.
Операцию проводят обычно в стадии компенсации — тогда ребенку проще всего перенести ее: организм уже научился справляться с повышенными требованиями. Реже операция требуется экстренно — еще в самом начале аварийной фазы, когда без помощи ребенку не выжить. А в третью стадию операции обычно уже не проводят, так как далеко зашедшие необратимые изменения органов делают ее бесполезной.
Хирургическая коррекция врожденных пороков в России ведет счет с 1948 года, когда впервые была выполнена коррекция ВПС — перевязка открытого артериального протока. А в XXI веке возможности кардиохирургии существенно расширились. Сейчас оказывается помощь по устранению пороков маловесным и недоношенным детям, проводятся операции в тех случаях, которые даже два десятка лет назад еще считались неисправимыми.
К сожалению, не все пороки возможно устранить одной операцией. Это обусловлено особенностями роста и развития малыша, а вдобавок к этому еще и приспособительными способностями сосудов сердца и легких к нагрузке. Тогда врачи делают так называемые паллиативные (промежуточные, направленные на временное улучшение состояния) операции, которые дают возможность ребенку дожить до того момента, когда будет подходящее время, возможность и минимальный риск осложнений от полноценной восстановительной операции.
В России около 30 учреждений оказывают помощь малышам, причем больше половины из них могут проводить большие операции на открытом сердце и искусственном кровообращении. Операции довольно серьезные, и после них требуется длительное пребывание в клинике для реабилитации.
Более щадящими и менее травматичными являются малоинвазивные методики — то есть операции с использованием УЗИ и эндоскопической техники, не требующие больших разрезов и подключения малыша к аппарату искусственного кровообращения. Через крупные сосуды с помощью особых катетеров под контролем рентгена или УЗИ проводятся манипуляции внутри сердца, позволяющие исправлять многие дефекты сердца и его клапанов.
Все малыши с ВПС находятся под постоянным контролем кардиолога как до, так и после операции, потому что ребенок сначала привыкает жить с пороком, перестраивает кровообращение и обмен веществ, а потом ему так же нужно переучиться жить без него. Именно для этих целей он и будет регулярно показываться врачу. Регулярные осмотры позволят вовремя заметить, если что-то пойдет не так.
Если операция малышу не показана или стадия течения процесса не позволяет ее выполнить именно сейчас, назначаются различные препараты, поддерживающие работу сердца на должном уровне. Для ребенка с ВПС жизненно необходимо заниматься укреплением иммунитета, чтобы не допускать формирования очагов инфекции в носу, глотке или других местах. Им нужно часто бывать на свежем воздухе и следить за нагрузками, которые должны строго соответствовать типу порока.
Продолжение следует.
Лечение
Лечение, как правило, предполагает хирургическое вмешательство. Операция назначается не в каждом случае диагноза порок сердца у новорожденных, поскольку существует шанс того, что с развитием и ростом маленького сердца дефект ликвидируется самостоятельно. Тем не менее, есть ситуации, при которых ребенку необходима операция и даже пересадка сердца.
Возможно определить риск рождения ребенка с диагнозом порок сердца у новорожденного, начиная с 14-й недели беременности с помощью УЗИ. К сожалению, определить заболевание при помощи аппарата ультразвукового исследования способен не каждый специалист. Тем более сложно дифференцировать тип болезни. Тем не менее, если у врача появятся подозрения, связанные с данным диагнозом, он будет обязан направить женщину на более детальное обследование, где будут оценены риски, связанные с рождением такого ребенка и в целом его жизнеспособность, намечена тактика, по которой будет строиться лечение.
В случае обнаружения тяжелой патологии женщине могут предложить прервать беременность. При наличии желания выносить и родить этого ребенка, роды будут приниматься в специализированном стационаре. В течение беременности будущей матери придется принимать медикаменты, которые через плаценту будут поступать к эмбриону, поддерживая его кровообращение и производя таким образом начальное лечение.
Если ребенку был поставлен данный диагноз, не стоит отчаиваться. Современная медицина нашла пути решения даже столь сложной проблеме, благодаря чему ребенок получает возможность в дальнейшем наслаждаться полноценной жизнью.
Все новорожденные с врожденными пороками сердца подлежат обязательному наблюдению у участкового врача-педиатра и кардиолога. Ребенок на первом году жизни должен осматриваться каждые 3 месяца, а после года – раз в полгода. При тяжелых пороках сердца осмотр проводится каждый месяц.
предпочтение естественному вскармливанию материнским или донорским молоком; увеличение числа кормлений на 2-3 приема с уменьшением объема питания на один прием; частые прогулки на свежем воздухе; посильные физические нагрузки; противопоказания для нахождения на сильном морозе или открытом солнце; своевременная профилактика инфекционных заболеваний;
Для лечения ребенка с врожденным пороком сердца применяются хирургические и терапевтические методики. Как правило, лекарственные препараты применяются в качестве подготовки ребенка к операции и лечения после нее.
При тяжелых врожденных пороках сердца рекомендуется хирургическое лечение, которое, в зависимости от вида порока сердца, может выполняться по малоинвазивной методике или на открытом сердце с подключением ребенка к аппарату для искусственного кровообращения. После выполнения операции ребенок находится под наблюдением кардиолога.
Прогноз при своевременно проведенной операции по устранению врожденного порока сердца у новорожденных в большинстве случаев благоприятный.
Медицинская анимация на тему «Врожденные пороки сердца»
Врожденные пороки сердца у детей
В большинстве случаев при пороках сердца у новорожденного ему требуется хирургическое лечение. Операцию детям с сердечными пороками проводят в зависимости от клинических проявлений и тяжести патологии. Одним малышам показано немедленное хирургическое лечение сразу после обнаружения порока, другим выполняют вмешательство во время второй фазы, когда организм компенсировал свои силы и легче перенесет операцию.
Чаще всего порок сердца у новорожденного можно устранить только путем хирургического вмешательства
Малыши, которым не требуется срочная операция. Их лечение откладывают на несколько месяцев или даже лет, а если динамика положительная, хирургическое лечение может и вовсе не потребоваться. Младенцы, которых следует прооперировать в первые 6 месяцев жизни. Малютки, оперировать которых нужно в первые 14 дней жизни. Крохи, которых сразу после родов отправляют на операционный стол.
Эндоваскулярно. Ребенку делают небольшие проколы и через большие сосуды подбираются к сердцу, контролируя весь процесс посредством рентгена или УЗИ. При дефектах перегородок зонд подводит к ним окклюдер, закрывающий отверстие. При незакрытом артериальном протоке на него устанавливают специальную клипсу.

По статистике в России порядка 25% детей с пороками сердца требуется хирургическое вмешательство. В зависимости от тяжести дефекта и состояния младенца, операция может проводиться сразу после родов или перенесена на более поздний срок. Часть деток обходится без лечения, если аномалия незначительна и не влияет на развитие и дальнейшую жизнь.
После уточнения сложности порока младенцы делятся на 4 группы по сроку операции:
- срочно после родов;
- в течение 14 дней;
- есть полгода для подготовки к операции;
- нет необходимости в срочном хирургическом вмешательстве, лечение откладывается на несколько лет.
Операции разделяются на такие типы:
- Экстренные. Осуществляются немедленно после установления диагноза.
- Неотложные. Есть время для подготовки малыша, сбора анамнеза и анализов.
- Плановые. Проводятся по согласованному графику, так как отсутствует угроза жизни ребенку, но полностью отменить операцию нельзя поскольку есть риск развития осложнений.
Малыши с пороками сердца синего типа должны быть прооперированы в срочном порядке. В зависимости от сложности ситуации дается срок максимум в течение года.
Основной показатель к экстренной операции — цианотические приступы. У малыша синеют кожные покровы, учащается дыхание, появляется одышка, возможна потеря сознания. Приступ длится от пары секунд до нескольких минут. Если в течение получаса не удается его купировать, показана экстренная операция.
В хирургии такой вид операций существует для частичного устранения причины порока сердца. Это позволяет подготовить больного к радикальному типу вмешательства или отсрочить его при невозможности проведения по состоянию здоровья младенца.
Паллиативные операции направлены на:
- приведение в норму кровообращения малыша;
- подготовки русла сосудов к основной операции;
- улучшение общего состояния больного.
Проводятся после полноценного формирования сердечных отделов. Для подготовки органа могут быть предварительно сделаны несколько паллиативных операций. Радикальный тип вмешательств нацелен на устранение всего дефекта сердца. В результате операции сохраняется анатомическое строение органа, разделяются круги кровообращения, правильно отходят магистральные сосуды, предсердия соединяются со своими желудочками.
Данный тип хирургического вмешательства используется при сложных пороках сердца, когда радикальная операция невозможна из-за особенностей анатомии или высокого риска смерти. Гемодинамическая коррекция заключается в создании одножелудочковой системы кровообращения за счет обхода венозных частей сердца.
Чаще всего приходится лечить данным методом такие пороки:
- атрезия трехстворчатого клапана;
- один желудочек в сердце.
При остальных типах дефектов данная операция используется в том случае, когда радикальное вмешательство невозможно по причине неблагоприятных анатомических особенностей.
Частью лечебного процесса является медикаментозная терапия. Препараты позволяют поддержать состояние малыша и подготовить его к операции. Многие пороки из синей группы и часть из белой требуют медикаментозной поддержки еще довольно длительный период после основного лечения.
С какой целью применяется консервативная терапия:
- Контроль сердечного ритма — антиаритмические препараты. Кордарон — детский возраст является противопоказанием, но может применяться по назначению врача. Дигоксин принимается от 3 лет.
- Улучшение кровообращения — простагландины и ингибиторы. Поддерживают в открытом или закрытом виде артериальный проток.
- Снижение жидкости в организме при сердечной недостаточности — диуретики. Верошпирон, Гипотиазид и Фуросемид применяются от 3 лет.
- Стимулирование силы сокращений — гликозиды. Целанид, Строфантин — нет возрастных ограничений приема.
- Расширение кровеносных сосудов — вазодиллятаторы.
- Предотвращение образования тромбов после операции — антикоагулянты. Аспирин противопоказан детям до 15 лет. Варфарин — детский возраст является противопоказанием, но может применяться по назначению врача.
 Строфантин (125 рублей)
Строфантин (125 рублей)
 Аспирин (220 рублей)
Аспирин (220 рублей)
 Дигоксин (53 рубля0
Дигоксин (53 рубля0
 Фуросемид (25 рублей)
Фуросемид (25 рублей)
 Гипотиазид (100 рублей)
Гипотиазид (100 рублей)
 Кордарон (215 рублей)
Кордарон (215 рублей)
 Варфарин (70 рублей)
Варфарин (70 рублей)
 Верошпирон (190 рублей)
Верошпирон (190 рублей)
Открытые операции
- предпочтение естественному вскармливанию материнским или донорским молоком;
- увеличение числа кормлений на 2-3 приема с уменьшением объема питания на один прием;
- частые прогулки на свежем воздухе;
- посильные физические нагрузки;
- противопоказания для нахождения на сильном морозе или открытом солнце;
- своевременная профилактика инфекционных заболеваний;
- рациональное питание с сокращением количества выпиваемой жидкости, поваренной соли и включением в рацион продуктов, богатых калием (печеный картофель, курага, чернослив, изюм).
Причины возникновения порока сердца у новорожденных
Причинами развития врожденных пороков сердца у детей могут быть вирусные заболевания женщины в первые 2 месяца беременности, негативные факторы внешней среды, в которой находится мать, и генетические нарушения.
Наиболее рискованны для плода:
- грипп;
- краснуха;
- ветряная оспа.
Существует ряд провоцирующих факторов, которые могут вызвать патологические изменения в структуре сердца, но есть высокая вероятность, что они никак не скажутся на здоровье малыша.
Факторы риска
Основные факторы, которые могут повлиять на появление аномалии в структуре сердца у младенца:
- Генетическая предрасположенность.
- Плохая экология в месте проживания матери.
- Вредные условия труда беременной (радиация, химия, соли тяжелых металлов).
- Возраст женщины более 35 лет.
- Прием будущей матерью медицинских препаратов из категории антибиотиков, гормонов, барбитуратов, наркотических обезболивающих. Особенно опасно в первом триместре.
- Вредные привычки – курение, употребление алкоголя. Риск врожденного порока возрастает на 50%.
- Тяжелый токсикоз.
- Негативный анамнез прошлых беременностей – выкидыши, аборты, преждевременные роды.
- Генетические заболевания малыша, синдром Дауна.
- Хронические недуги мамы. К ним относят сахарный диабет, проблемы со щитовидной железой, почками, эпилепсию.
Механизм развития
Развитие сердечного порока проходит три фазы:
- Адаптация. Для компенсации нарушений, вызываемых пороком, организм мобилизует резервы. Происходит приспособление условиям гемодинамики. При тяжелых нарушениях кровообращения можно наблюдать гиперфункцию сердечной мышцы.
- Компенсация. Наступает временное улучшение со стороны моторных функций и физического состояния ребенка. Фаза относительной компенсации развивается к 3-4 годам.
- Терминальная. Проявляется вслед за второй фазой независимо от ее длительности при исчерпывании резервов миокарда и развитии изменений сердца и паренхиматозных органов. Выявляются признаки сердечной недостаточности.
На видео доктор подробнее рассказывает что такое порок сердца и дает советы. Снято Союзом педиатров России.
Сердечно-сосудистая система формируется на ранних сроках, с 10 по 40 день развития. То есть начиная с третьей недели беременности, когда женщина еще в большинстве случаев не знает о своем положении, и заканчивая вторым месяцем, у эмбриона закладываются камеры и перегородки сердца, магистральные сосуды. Это самое опасное время в плане развития сердечных пороков.
Сердечные патологии зарождаются еще в начале формирования сосудистой системы
Была замечена некая «сезонность» рождения малышей с врожденными сердечными пороками, что, с одной стороны, объясняется сезоном вирусов и простуд эпидемического масштаба. С другой же, только лишь перенесенные вирусные заболевания не означают, что ребенок родится с патологией. Потенциально опасными считаются вирусы гриппа и простого герпеса, наиболее пагубный для плода вирус краснухи. Существует целый ряд других факторов, влияющих на причины возникновения патологии:
- Наследственная предрасположенность.
- Проживание в экологически негативном регионе.
- Работа на предприятиях с вредными условиями труда (работа с лакокрасочной продукцией, солями тяжелых металлов, радиационные излучения).
- Вредные привычки. Частота рождения младенцев с сердечными пороками у матерей, злоупотребляющих алкоголем, составляет от 30 до 50%.
- Возраст. Риск увеличивается, если отцу и матери больше 35 лет.
- Прием определенных лекарственных препаратов в первом триместре (барбитураты, антибиотики, папаверин, гормональные препараты, наркотические анальгетики).
- Некоторые болезни родителей, например, сахарный диабет.
- Предшествовавшие беременности оканчивались мертворождением.
- Тяжелый токсикоз.

Сердечные патологии зарождаются еще в начале формирования сосудистой системы
В последнее время количество больных детей увеличилось. Виновато в этом и ухудшение экологической обстановки. К тому же женщины откладывают рождение детей и становятся мамами после 30. Причиной появления порока сердца врачи называют и нарушение органогенеза. Сердце ребенка закладывается до 10-й недели беременности, и первые четыре из них женщина не знает, что скоро станет мамой.

Причины:
- Перенесенные женщиной серьезные инфекционные заболевания: краснуха, токсоплазмоз, герпес, гепатит и другие. Даже грипп иногда имеет такие негативные последствия.
- Наличие у будущей матери хронических заболеваний: сахарного диабета, опухоли надпочечников или гипофиза, проблемы с щитовидной железой.
- Нарушения со стороны хромосом. Часто при искажении хромосом плод погибает. Но если ребенок выживет, то он рождается с врожденными заболеваниями.
- Болезнь вызывает и прием беременной женщиной некоторых лекарств: противовирусных, гормональных, антибиотиков.
- Больные дети рождаются у матерей с вредными привычками: алкоголь, курение, наркотики. В особой опасности находится ребенок женщины, злоупотребляющей алкоголем в первые 3 месяца беременности. У таких матерей почти 40% детей появляются на свет с этой проблемой.
- Большую роль играет наследственность
- Болезнь может появиться, если женщина в первой половине беременности получила порцию рентгеновского излучения или же подвергалась воздействию радиации.
Медики установили, что чаще всего врожденный порок сердца встречается у мальчиков, у девочек эта болезнь наблюдается реже.
Причины развития патологии могут быть различны, поэтому даже полностью здоровые женщины, ведущие правильный образ жизни, в результате сталкиваются с тем, что их дети рождаются с проблемами сердца.
Источники болезни:
- аборты, выкидыши и мертворожденные дети в анамнезе матери, причем связано это в основном с психологическим состоянием женщины, для которой беременность ассоциируются с сильнейшими отрицательными эмоциями;
- также причиной могут быть скрытые инфекции, оказавшие влияние на формирование эмбриона еще на ранних этапах развития;
- прием серьезных препаратов для лечения болезней во время беременности может привести к тому, что дети могут родиться с пороком;
- у сердечных патологий, в первую очередь, наследственная природа, поэтому если у кровных родственников имеются подобные заболевания, риск возникновения болезни возрастает у каждого следующего младенца;

На 3-8 неделе беременности происходит закладка порока сердца - закладка порока сердца, как правило, происходит на 3-8 неделе после зачатия, поскольку именно в этот период у эмбриона формируется сердце и сосудистое соединение, повлиять на которое способно вирусное заболевание, которое перенесла в этот период мама, причем наиболее опасными являются вирусы герпеса, краснухи, прием гормональных препаратов, анальгетиков и других серьезных медикаментов;
- возраст матери более 35 лет;
- неблагоприятная экология.
Это основные причины того, почему дети рождаются с данным нарушением.
Порок сердца у новорожденного определяется уже в роддоме. Но при неявных патологиях дети выписываются домой. Поэтому в данном случае необходимо внимательность проявить родителям, даже если они уверены, что кроха полностью здоров. Итак, какие же признаки и симптомы должны в первую очередь?
Будьте внимательны, если ребенок слабо сосет грудь и много срыгивает. Прослушивайте частоту сердечных сокращений, она может увеличиться до 150 ударов в минуту. Если ребенок мерзнет, у него, как правило, синеют кожные покровы в области носогубного треугольника. Но если данное явление наблюдает в спокойном состоянии, также необходимо обратиться к врачу.
Нельзя упускать из виду такие признаки как слабость, отечность, одышка, слабая прибавка в весе. Легко заметить повышенную утомляемость у ребенка во время кормления грудью. Малыш часто отдыхает во время питания, над губой или на лбу могут выступить капельки пота – это также симптомы патологии. Скорее всего, следующий осмотр педиатра обнаружит шумы в сердце и тогда малыш будет направлен к кардиологу и на ЭКГ.
Следует, однако, отметить, что шумы в детском сердечке не означают наличие такого диагноза как порок сердца у новорожденного. Нарушение правильной работы сердечно-сосудистой системы может быть весьма слабо выражено и даже не проявляться вообще. По мере взросления ребенка симптомы могут усилиться, но из-за того, что признаки не были вовремя выявлены, ценнейшее время для лечения будет упущено.
Возможные осложнения и последствия
В большинстве случаев, если упустить время и не сделать операцию вовремя, у ребенка повышается риск различных осложнений. У деток с пороками более часто появляются инфекции и анемии, а также могут возникать ишемические поражения. Из-за нестабильной работы сердца может нарушаться работа ЦНС.
Одним из наиболее опасных осложнений при врожденном пороке и после операции на сердце считают эндокардит, причиной которого являются попавшие в сердце бактерии. Они поражают не только внутреннюю оболочку органа и его клапаны, но и печень, селезенку и почки. Для предотвращения такой ситуации детям назначаются антибиотики, особенно, если планируется хирургическое вмешательство (лечение перелома, удаление зуба, операция при аденоидах и другие).
Детки с пороками сердца больше чем остальные подвержены инфекциям
Детки с пороками сердца больше чем остальные подвержены инфекциям
В зависимости от тяжести дефекта несвоевременная операция может привести к серьезным осложнениям, что существенно затрудняет эффективность терапии.
У младенца с порокам сердца повышенная подверженность:
- инфекционным заболеваниям;
- анемии;
- ишемическим поражениям;
- нарушению функционирования центральной нервной системы.
Наиболее серьезное осложнение порока — это эндокардит (бактериальное заражение сердца). Заболевание поражает внутреннюю слизистую оболочку, клапаны, а также переходит на печень, почки и другие органы. Вот почему врачи назначают антибиотики для профилактики при любых хирургических вмешательствах, даже при стоматологических процедурах.
Классификация патологии
белые: кожа ребенка становится бледной; синие: кожа ребенка приобретает синюшный оттенок.
дефект межжелудочковой перегородки: между желудочками утрачивается часть перегородки, венозная и артериальная кровь смешиваются (наблюдается в 10-40% случаев); дефект межпредсердной перегородки: формируется при нарушении закрытия овального окна, в результате между предсердиями формируется «брешь» (наблюдается в 5-15% случаев);
в норме закрытие аортального протока происходит через 15-20 часов после рождения, если этот процесс не наступает, то происходит сброс крови из аорты в сосуды легких (наблюдается в 6-18% случаев, чаще у мальчиков); стеноз легочной артерии: легочная артерия сужается (это может наблюдаться на разных ее участках) и такое нарушение гемодинамики приводит к сердечной недостаточности (наблюдается в 9-12% случаев).
тетрада Фалло: сопровождается сочетанием стеноза легочной артерии, смещения аорты вправо и дефекта межжелудочковой перегородки, приводит к недостаточному поступлению крови в легочную артерию из правого желудочка (наблюдается в 11-15% случаев); атрезия трехстворчатого клапана: сопровождается отсутствием сообщения между правым желудочком и предсердием (наблюдается в 2,5-5% случаев);
аномальное впадение (т. е. дренаж) легочных вен: легочные вены впадают в сосуды, ведущие к правому предсердию (наблюдается в 1,5-4% случаев); транспозицию крупных сосудов: аорта и легочная артерия меняются местами (наблюдается в 2,5-6,2% случаев) общий артериальный ствол: вместо аорты и легочной артерии от сердца ответвляется только один сосудистый ствол (трункус), это приводит к смешиванию венозной и артериальной крови (наблюдается в 1,7-4% случаев); МАРС-синдром: проявляется пролапсом митрального клапана, ложными хордами в левом желудочке, открытым овальным окном и др.
К врожденным клапанным порока сердца относят аномалии, связанные со стенозом или недостаточностью митрального, аортального или трикуспидального клапана.
Существует более 100 форм врожденных сердечных аномалий. По характеру изменений кровообращения и, соответственно, основным симптомам, выделяют 2 основных вида пороков – «синие» (при них кожа ребенка имеет синюшный оттенок) и «белые» (кожа младенца бледная). Они тоже имеют свое деление.
На данный момент есть множество видов классификации этой болезни: можно насчитать около 100. Но большинство медиков разделяет пороки сердца на белые и синие.
При белых пороках сердца кожа становится белого цвета. Речь идет о дефекте межжелудочковой перегородки, дефекте межпредсердной перегородки, стенозе устья аорты, открытом артериальном протоке и стенозе легочной артерии, коарктации аорты.
Если у малыша синий порок сердца, его кожа – синюшного оттенка. В этом случае врачи говорят о тетрада Фалло, атрезии трехстворчатого клапана, аномальном впадении легочных вен, транспозиции крупных сосудов и общем артериальном стволе, МАРС-синдроме.
Дорогой читатель!
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно!
| Вид | Синие | Белые (бледные) |
| Выявление | Преимущественно у новорожденных и у детей в первые несколько лет жизни. | Чаще всего у детей подросткового возраста. Трудно диагностируются, т. к. почти нет внешних проявлений. |
| Характеристика | Происходит смешение артериальной и венозной крови. | Кровь не перемешивается, но при циркуляции возникают препятствия, поэтому нагрузка на сердце возрастает. |
| Симптомы | Одышка, кашель, недостаточность веса, повышенная возбудимость, посинение кожи (цианоз), особенно губ и ушей либо носогубного треугольника. | Нижняя часть у ребенка развивается хуже, чем остальное тело, бледность кожи лица и тела. |
| Тип | Транспозиция сосудов, аномалия Эбштейна, тетрада и триада Фалло и др. | Неправильный дренаж легочных вен, образование общего предсердия и дефекты перегородок между камерами сердца. |
По статистике, к самым распространенным видам синих пороков относят болезнь Фалло. На фото, представленном ниже, можно увидеть одну из ее разновидностей — тетраду Фалло.
Самой тяжелой сердечной патологией признана транспозиция магистральных сосудов. Она заключается в замене аорты и легочной артерии, в результате чего происходит нарушение малого и большого круга кровообращения, кровь перестает обогащаться кислородом. Транспозиция лечится только при диагностировании ее на маленьких сроках беременности, иначе новорожденный погибает, не дожив и до полугода.
Имеется еще одна классификация – по степени сложности пороки делятся на:
- простые;
- сложные (соединение двух изменений);
- комбинированные.
ВПС белого типа. При этом происходит сброс крови из артериального кровотока в венозный. Он включает в себя открытый артериальный проток, изолированные дефекты аорты, межпредсердной и межжелудочковой перегородки.ВПС синего типа. Сопровождается стойким цианозом, при этом происходит вено-артериальный сброс крови.
К ним относят полную транспозицию магистральных сосудов, триаду и тетраду Фалло, атрезию правого венозного устья, легочной артерии и аорты.ВПС с препятствием на пути кровотока, но без артерио-венозного шунта. В этой группе находятся изменение количества створок в клапанах, коарктация, изменение расположения дуги аорты, эктопия сердца, врожденная гипертрофия, митральный и аортальный стеноз.
- белые: кожа ребенка становится бледной;
- синие: кожа ребенка приобретает синюшный оттенок.
- дефект межжелудочковой перегородки: между желудочками утрачивается часть перегородки, венозная и артериальная кровь смешиваются (наблюдается в 10-40% случаев);
- дефект межпредсердной перегородки: формируется при нарушении закрытия овального окна, в результате между предсердиями формируется «брешь» (наблюдается в 5-15% случаев);
- коарктация аорты: в области выхода аорты из левого желудочка происходит сужение ствола аорты (наблюдается в 7-16% случаев);
- стеноз устья аорты: часто сочетается с другими пороками сердца, в области клапанного кольца формируется сужение или деформация (наблюдается в 2-11% случаев, чаще у девочек);
- открытый артериальный проток: в норме закрытие аортального протока происходит через 15-20 часов после рождения, если этот процесс не наступает, то происходит сброс крови из аорты в сосуды легких (наблюдается в 6-18% случаев, чаще у мальчиков);
- стеноз легочной артерии: легочная артерия сужается (это может наблюдаться на разных ее участках) и такое нарушение гемодинамики приводит к сердечной недостаточности (наблюдается в 9-12% случаев).
- тетрада Фалло: сопровождается сочетанием стеноза легочной артерии, смещения аорты вправо и дефекта межжелудочковой перегородки, приводит к недостаточному поступлению крови в легочную артерию из правого желудочка (наблюдается в 11-15% случаев);
- атрезия трехстворчатого клапана: сопровождается отсутствием сообщения между правым желудочком и предсердием (наблюдается в 2,5-5% случаев);
- аномальное впадение (т. е. дренаж) легочных вен: легочные вены впадают в сосуды, ведущие к правому предсердию (наблюдается в 1,5-4% случаев);
- транспозицию крупных сосудов: аорта и легочная артерия меняются местами (наблюдается в 2,5-6,2% случаев)
- общий артериальный ствол: вместо аорты и легочной артерии от сердца ответвляется только один сосудистый ствол (трункус), это приводит к смешиванию венозной и артериальной крови (наблюдается в 1,7-4% случаев);
- МАРС-синдром: проявляется пролапсом митрального клапана, ложными хордами в левом желудочке, открытым овальным окном и др.
- нарушение сердечного ритма;
- посинение носогубного треугольника во время кормления;
- прослушиваются шумы в сердце;
- постоянная слабость;
- плохой набор веса;
- синий или бледный оттенок кожных покровов;
- отеки;
- руки, ноги и нос холодный и бледный;
- одышка.
Наиболее распространенная патология у новорожденных – это отверстие в перегородке между левой и правой частью сердца. Дефект межжелудочковой перегородки занимает порядка 20% всех пороков у младенцев. Незначительные отверстия зачастую зарастают в течение первого года после рождения и особо не влияют на жизнь и развитие малыша. Более серьезные патологии требуют контроля и хирургического вмешательства.
Это сложный многокомпонентный порок, который часто сочетается с другими патологиями в структуре сердца. За счет аномалии в формировании эндокардиальных подушечек развивается дефект соединения желудочков и предсердий через атриовентрикулярный канал. Данный порок встречается от 2 до 7% от всех случаев заболеваний и у 60% деток с синдромом Дауна. При отсутствии своевременного лечения наступает смерть.
Для патологии атриовентрикулярного канала характерно:
- сильно выраженная одышка, хрипы, отечность на первых неделях после родов;
- в возрасте 3 месяцев формируется центральный сердечный горб;
- плохой набор веса;
- развитие пневмонии.
Межпредсердная перегородка состоит из двух отделов:
- первичный – нижняя треть, находится рядом с фиброзным телом;
- вторичный – область овального окна.
Патология межпредсердной перегородки характеризуется аномальным соединением предсердий. Распространенность дефекта варьируется от 5 до 35%. Порок межпредсердной перегородки плохо диагностируется, зачастую выявляется в период до трех лет только в 2% случаев, а после — в 11%. Патология не влияет на развитие и жизнь малыша.
Прогноз: сколько живут дети с пороком сердца
Механизм развития
Согласно статистике, около 8 из 1000 детей появляются на свет, имея один или более пороков сердца. Еще в прошлом столетии диагноз «врожденный порок сердца у новорожденных» (сокращенно ВПС) звучал как приговор и означал, что жизнь может прерваться в любое мгновение. Однако современные достижения и высокотехнологичное оборудование помогают продлевать жизнь и делать ее качественной, насколько это возможно.
Врожденный порок сердца у новорожденных — это дефект в строении сердца, наблюдающийся с рождения, но формирующийся зачастую еще во время внутриутробного развития. Дефект либо мешает нормальному кровеносному движению (например, при сбоях в работе клапанного аппарата), либо влияет на качество наполняемости крови кислородом и углекислым газом.
Эндоваскулярно. Ребенку делают небольшие проколы и через большие сосуды подбираются к сердцу, контролируя весь процесс посредством рентгена или УЗИ. При дефектах перегородок зонд подводит к ним окклюдер, закрывающий отверстие. При незакрытом артериальном протоке на него устанавливают специальную клипсу.
Врожденный порок сердца у новорожденных или ВПС – это анатомические дефекты, наблюдающиеся в самом главном органе тела, сосудистых соединениях, клапанном аппарате и прочих отделах. На сегодняшний день насчитывается множество разновидностей порока сердца, развивающегося еще внутри материнской утробы.
Содержание статьи
Мать ребенка ранее делала аборты, переживала выкидыши, рождение мертвого малыша или роды раньше поставленного срока, в общем, беременность связана для нее с сильными отрицательными переживаниями; Причины ВПС могут скрываться в инфекциях, которые проникли в организм беременной на самых начальных этапах вынашивания, когда происходит закладка и формирование сосудов и сердца ребенка;
Присутствие у беременной женщины проблем со здоровьем, преодоление которых нуждается в приеме серьезных препаратов; Поскольку врожденные сердечные патологии имеют наследственную природу, то риск их появления у каждого последующего ребенка возрастает в том случае, если кто-то из его кровных родственников уже имеет аналогичную проблему.
Как показывает медицинская практика, порок сердца у новорожденных обычно закладывается на 3-8 неделе их внутриутробного существования, когда у эмбриона начинает формироваться сердце и сосудистые соединения, обслуживающие его.
Если будущая роженица перенесла заболевание вирусного характера в первом триместре вынашивания, то риск получения наследника с ВПС возрастает в несколько раз. Самыми коварными в этом плане считаются вирусы герпеса и краснухи, хотя свое негативное влияние может оказать прием гормонов, анальгетиков и прочих «тяжелых » медикаментов.
Обычно первые признаки патологии распознаются уже в родильном отделении, хотя при смазанной патологии малыша даже могут отправить домой.
Малыш с трудом сосет грудь; Часто срыгивает; У ребенка возрастает частота, с которой происходит сокращение сердечной мышцы вплоть до 150 ударов в минуту; На носогубном треугольнике, ручках и ножках проступает синева, больше известная как цианоз; Симптомы порока сердца, обычно наблюдаемые у новорожденных.
постепенно начинают перерастать в дыхательную и сердечную нехватку, при которых наблюдается мизерная прибавка в весе, отеки и одышка; Малыш очень быстро устает; Ребенок бросает грудь, чтобы передохнуть, а над его верхней губой появляется испарина; При осмотре у педиатра выясняются такие симптомы. как сердечные шумы. В такой ситуации обязательно предписывается прохождение ЭКГ и консультации у кардиолога.
При подозрении у ребенка порока строения сердца, его срочно отправляют на прием к кардиологу или сразу в кардиохирургический центр. Его сотрудники еще раз проверяют все симптомы и отождествляют их со всеми типами ВПС, оценивают характер пульса и давления крови, изучают состояние всех систем и органов, проводят соответствующие исследования и анализы.
Если дефект вызывает какие-либо сомнения, малыш должен будет пройти катетеризацию – введение зонда через сосуды.
Сами родители часто возмущаются относительно того, что патология не была установлена еще на стадии вынашивания, когда можно было принять решение о прерывании беременности.
непрофессионализм сотрудников женской консультации; несовершенство оснащения, привлекаемого для проведения стандартных и плановых исследований; природные особенности строения сердца и сосудов плода, которые мешают увидеть наличие аномалии.
Радикальное лечение порока сердца, обнаруженного у новорожденных. заключается только в оперативном вмешательстве, поскольку терапия медикаментами дает возможность только снять интенсивность симптомов и временно улучшить качество жизни маленького человека.
Обычно лекарства используются для того, чтобы подготовить организм ребенка к последующему хирургическому насилию.
Операции открытого типа проводят, если требуется лечение тяжелых пороков сочетанного типа, когда нужно сразу выполнить огромный объем оперативного вмешательства.
больным, состояние здоровья которых дает им возможность дождаться своей очереди на операцию, что может длиться год и больше; детям, которым порок необходимо скорректировать в ближайшие полгода; пациентам, нуждающимся в лечении в течение максимум пары недель; детям с тяжелыми ВПС, которые могут умереть в ближайшие 12-24 часа.
Прискорбно, но существуют детки, у которых с рождения есть только один желудочек, нет сердечной перегородки или недоразвиты клапана. Этим малышам можно рассчитывать только на паллиативное вмешательство, при котором состояние здоровья улучшается временно.
В том случае, когда наблюдаются незначительные сердечные пороки, врачи рекомендуют родителям придерживаться тактики выжидания. Так, например, полностью открытый артериальный проток вполне способен самостоятельно закрыться через несколько месяцев после того, как ребенок появился на свет.
А такая аномалия, как аортальный клапан с двумя створками, и вовсе никак не проявляет своего присутствия, что полностью отвергает надобность лекарственного или хирургического вмешательства.
Последствия врожденного порока сердца у новорожденных могут быть самыми плачевными, если вовремя их не диагностировать и не начать лечение.
В обратном случае есть все шансы на то, что ребенок сможет жить нормальной жизнью, лишь периодически посещая кардиолога и проводя профилактические исследования.
Вполне вероятно, что ради того, чтобы последствия перенесенных операций снова не дали о себе знать, придется приучить наследника к необходимости осуществлять посильные физические нагрузки, много бывать на свежем воздухе, питаться витаминизированными продуктами и избегать пагубных пристрастий к алкоголю, сладкому и табаку.
Врожденный порок сердца — это общее название нескольких пороков сердца, обусловленных нарушением внутриутробного развития. Порок может быть обнаружен при рождении или может оставаться незамеченным в течение ряда лет. Пороки сердца могут быть одиночными врожденными дефектами или проявляться в сложных сочетаниях.
У новорожденных наблюдаются более 35 известных врожденных пороков сердца, однако менее десяти из них являются общими. Ежегодно в США регистрируются 8 случаев рождения младенцев с врожденным пороком сердца на каждую 1 000 новорожденных. Два – три из указанных восьми страдают потенциально опасными пороками сердца.
В США из приблизительно 25 000 младенцев, рождающихся ежегодно с врожденным пороком сердца, 25% страдают также от других нарушений, в том числе хромосомных нарушений. Например, 30 – 40% всех детей с болезнью Дауна имеют врожденный порок сердца.
Будущее ребенка с врожденным пороком сердца зависит от тяжести порока, от своевременности и успешности лечения. Если у некоторых детей тяжелый порок сердца остается без лечения, то смерть может наступить вскоре после рождения. В большинстве случаев порок небольшой или может быть восстановлен хирургическим путем, так что ребенок может прожить длинную жизнь здорового человека с небольшими ограничениями или вообще без них.
Дефект (незаращение) перегородки сердца
Наиболее распространенным заболеванием сердца у новорожденных является дефект перегородки — аномальное отверстие в перегородке (стенке, которая разделяет левую и правую полости сердца). Почти 20% всех случаев врожденного порока сердца — дефекты межжелудочковой перегородки — отверстия в стенке между верхними камерами сердца.
Многие из дефектов перегородки – небольшие и могут самопроизвольно закрыться в течение первого года жизни ребенка. Обычно эти небольшие дефекты не осложняют развитие ребенка. Что касается более крупных дефектов, то чаще всего для излечения требуется восстановительная хирургия.
Открытый артериальный проток
До рождения ребенка сердечно-сосудистая система плода устроена так, что кровь обходит неработающие легкие плода, проходя по специальному каналу (артериальному протоку) между легочной артерией, несущей кровь к легким, и аортой, то есть артерией, которая разносит кровь по телу.
Обычно этот проток закрывается в течение нескольких дней или недель после рождения ребенка. Если проток не закрывается, то такое состояние называется состоянием с открытым артериальным протоком. Поскольку проток не закрылся, то кровь, уже насыщенная кислородом в легких, бесполезно прокачивается назад через легкие, создавая дополнительную нагрузку на сердце.
В США менее чем у 10% всех детей, рождающихся ежегодно с пороками сердца, артериальный проток открыт, этот дефект особенно часто наблюдается у недоношенных детей и младенцев, родившихся с малым весом.
В настоящее время для того, чтобы закрыть открытый артериальный проток, применяются хирургические методы лечения, сопровождающиеся лишь небольшими осложнениями. У недоношенных детей закрыть открытые протоки можно с помощью сервативной внутривенной терапии.