Оглавление
- 1 Насколько опасна тахикардия при беременности?
- 2 Формы: синусовая, предсердная и пароксизмальная
- 3 Основные причины тахикардии у беременных
- 4 Симптомы и признаки
- 5 Влияние тахикардии на плод
- 6 Причины симптомы и лечение тахикардии при беременности
- 7 Диагностика
- 8 Профилактика
- 9 Прогноз
- 10 Патологическая тахикардия
- 11 Как лечить?
- 12 Причины тахикардии при беременности на поздних сроках
Насколько опасна тахикардия при беременности?
Тахикардия при беременности лишь одно из недомоганий, которые обрушиваются на женщину в положении. Во время вынашивания ребенка в организме женщины происходят бурные и серьезные изменения. Практически все органы и системы вынуждены работать в усиленном режиме. Одни органы сдавливаются, а другие чрезмерно растягиваются.
Но все беременные в любом случае переживают неприятные недомогания. Некоторые женщины во время беременности впервые в жизни сталкиваются с учащенным сердцебиением. Это их пугает, поскольку не понятно, насколько это опасно и что с этим делать.
Если говорить о тахикардии и не привязывать ее к беременности, то учащенное сердцебиение является опасным для любого человека. Но когда женщина ждет ребенка, то тахикардия — довольно обычное явление, и из-за этого сильно беспокоиться не стоит. Многие врачи объясняют: небольшие приступы тахикардии обеспечивают плод необходимыми питательными компонентами и достаточным количеством кислорода, ведь сердце вынуждено работать активнее, ускоряя ток крови и активизируя движение по сосудам кислорода и питательных веществ.
К врачу нужно обращаться, если тахикардия вызывает тошноту и рвоту. Это может свидетельствовать о заболевании сердца. Будущую маму должны насторожить и очень продолжительные приступы, которые слишком долго длятся.
Во время приступа тахикардии не стоит сильно волноваться, лучше прилягте и расслабьтесь. Уже через несколько минут все пройдет, и сердце вновь будет работать в нормальном режиме. А после рождения малыша учащенное сердцебиение исчезнет.
При тахикардии во время беременности откажитесь от любых медикаментозных средств. Помните, принимать лекарства в вашем положении категорически запрещается без консультации врача. Тем более что в норме приступы тахикардии при беременности возникают нечасто и длятся недолго, главное не паниковать.
Любые ваши действия должны быть согласованы со специалистом. При беременности не забывайте, что самое главное — сохранить здоровье будущему малышу и себе.
Специально для beremennost.net – Марьяна Сурма
Тахикардия при беременности — это аномалия или норма, опасна ли она? Эти вопросы часто задают женщины. А однозначного ответа на них нет.
Что нужно делать, если во время беременности возникала тахикардия, что можно беременным женщинам при этом состоянии и всегда ли нужно бежать к врачу? Давайте разбираться!
Чем отличается первая от второй? При синусовой тахикардии ритм сердечных сокращений остается прежним — только увеличивается их частота. Пароксизмальную тахикардию чаще называют приступообразной, что и указывает на ее специфику. Какой бы вид тахикардии у беременной женщины ни был обнаружен, ей обязательно надо пройти комплексное обследование сердца.
Наличие тахикардии нередко указывает на проблемы в функционировании сердечно-сосудистой системы, поэтому данное явление ни в коем случае нельзя игнорировать. Важно знать и следующее: если женщина до зачатия ребенка курила, употребляла алкогольные и крепкие напитки, велика вероятность, что процесс вынашивания ребенка будет сопровождаться тахикардией.
Список причин, почему возникает тахикардия у женщин во время вынашивания ребенка, более чем обширен. Учащенное сердцебиение возникает не только в результате роста массы тела и нагрузки на сердце. Тахикардию способно спровоцировать увеличение матки. В это время органы в брюшной полости у женщины смещаются и давят на диафрагму, меняется положение их в организме, а сосуды при этом испытывают рефлекторное влияние.
Избыточное количество гормонов у беременных женщин нередко вызывает заболевания щитовидной железы. Одним из симптомов их начала является тахикардия. Повышенная температура тела, как правило, является результатом протекающих в организме воспалительных процессов. Увеличение температуры тела провоцирует рост числа сердечных сокращений не только у беременных женщин.
- воспаление легких;
- токсикоз;
- внематочную беременность;
- аллергическую реакцию;
- возбудимость нервной системы.
Воспалительные заболевания легких обычно возникают у беременных на фоне ухудшения функционирования иммунной системы организма. Токсикоз и сопровождающая его тахикардия укажут на обезвоживание организма. Если причиной сильного кровотечения стала внематочная беременность, быстро диагностировать наличие или отсутствие патологии поможет наблюдение за частотой сердечных сокращений роженицы.
Данный симптом присутствует, если у женщины есть преждевременная отслойка плаценты или тяжелые травмы внутренних, в том числе и детородных, органов, инфицирование организма, сепсис.
Многие беременные очень удивляются, что они не принимают никаких лекарств, а появляются признаки аллергической реакции. Дело в том, что данный эффект может быть результатом передозировки витаминов, которая усиливает нагрузку на сердце и никакой пользы организму беременной абсолютно не приносит.
Повышенная возбудимость нервной системы довольно часто встречается у беременных и считается в общественном мнении чем-то вроде нормы. Действительно, ЦНС роженицы особенно уязвима, поэтому так важно в это время ограждать женщину от любых травмирующих нервную систему факторов.
Чтобы врачи смогли диагностировать болезнь, роженице необходимо будет сдать общий анализ крови, ЭКГ и ЭхоКГ. Беременной женщине непременно нужно посетить эндокринолога и кардиолога. При обнаружении тахикардии при беременности лечение назначается в зависимости от выявленных факторов, спровоцировавших такую работу сердца.
Если тахикардия связана только с увеличением массы тела во время вынашивания малыша, это неопасно. Более того: учащенное сердцебиение полезно для организма, ведь оно содействует тому, чтобы улучшалось кровоснабжение плода. Кровь роженицы в таких случаях лучше насыщается кислородом и питательными веществами, что положительно влияет и на здоровье будущего малыша.

Что же может сделать в период вынашивания ребенка сама женщина, чтобы избежать приступов тахикардии или уменьшить их силу и длительность. В первую очередь надо избегать любых стрессовых ситуаций. Если женщина находится на первом триместре, велика вероятность, что ей будет назначен прием валерианы, пустырника, тысячелистника.
Отлично укрепляет сердечную мышцу и боярышник. К третьему триместру приступы стенокардии обычно повторяются все чаще, справиться с ними помогут специальные дыхательные упражнения, назначаемые медицинскими специалистами. Чай и кофе из рациона беременной женщины должны быть полностью исключены, ведь они способны доставить здоровью роженицы массу неприятностей. Народная медицина в подобных случаях для борьбы с тахикардией рекомендует употреблять:
- плоды аниса;
- настои из шиповника, лимонной мяты, душицы.
Во время вынашивания ребенка женщина ни в коем случае не должна пренебрегать физическими упражнениями и лечебной гимнастикой, ведь они помогут поддержать организм в тонусе и поставят надежный заслон тахикардии. С данной задачей помогут отлично справиться и специальные упражнения йоги для беременных.
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Показания и противопоказания к прижиганию сердца
Как проявляется неполная блокада правой ножки пучка Гиса?
Симптомы и лечение хронической сердечной недостаточности
Возможные последствия аритмии сердца
осталось несколько упаковок Плавикс 75 мг N84 из Европы. Ори.
Спасибо за интересную статью. У моей мамы тоже начались проб.
У моего ребенка врожденная портальная гипертензия (в год с л.
Чтобы роды прошли максимально благополучно нужно как можно раньше устранить такое заболевание как тахикардия и симптомы болезни. Первоначально, как уже было сказано, требуется диагностика, без которой категорически запрещено прописывать препараты и принимать их.
Диагностика тахикардии осуществляется различными способами
Диагностика осуществляется различными способами и зависит от состояния женщины и степени проявления тахикардии:
- Первоначально осуществляется консультация у врача, который дает направление на лабораторные анализы. За счет гинеколога проводится подтверждение факта беременности, что особенно важно на ранних сроках, а также он составляет карту с полным заполнением анамнеза, в котором должны быть данные о ранее перенесенных болезнях и о наследственности. Помимо этого, нужно отследить уровень гормона щитовидной железы.
- В большинстве случаев назначают электрокардиограмму и допплерографию, что требуется для диагностики сердечного ритма и выявления его формы.
- Не менее важны исследования ЭкоКг и ультразвуковая диагностика сердечной мышцы, за счет чего можно определить степень нормальности работы сердечно-сосудистой системы.
Могут потребоваться приемы узких специалистов, в частности, эндокринолога, пульмонолога, кардиолога и терапевта.
Ритм сердца здорового человека –ударов в минуту. Количество ударов зависит от состояния нервной и вегето-сосудистой системы, возраста, пола, физической подготовки.

Когда сердечно-сосудистая система беременной женщины подвергается дополнительной нагрузке в связи с жизнеобеспечением плода, частота сердечных сокращений может увеличиться доударов в состоянии покоя. Если сердцебиения не учащаются приступами, не сопровождаются болью в области сердца, тошнотой, головокружением, это закономерное развитие событий. После родов пульс наладится сам без приёма лекарств.
Формы: синусовая, предсердная и пароксизмальная
Данное состояние характеризуется резким увеличением ЧСС. При этом за минуту сердце делает от 130 до 200 сокращений. Пароксизмальная тахикардия характеризуется приступообразным течением. При этом довольно часто ЧСС самостоятельно снижается до нормы без приема лекарственных препаратов.
При беременности пароксизмальная тахикардия может иметь следующие симптомы:
- шум в ушах;
- резкое головокружение вплоть до полной потери сознания;
- общая слабость и снижение артериального давления;
- затрудненное дыхание, боли и непонятные ощущения в области сердца;
- тошнота и нарушение координации движений.
У беременных синусовая тахикардия возникает по следующим причинам:
- повышенная нагрузка на нервную систему ;
- заболевания сердечно-сосудистой системы ;
- повышенный метаболизм;
- давление растущей матки на внутренние органы, в том числе на сердце.
Если причиной синусовой аритмии является сама беременность, ее называют физиологической. Она успешно лечится седативными средствами.
Когда нарушение ритма проявляется из-за патологических изменений сердца, существует угроза для нормального вынашивания плода. Патологическая аритмия развивает бессонницу, повышенную тревогу, провоцирует выкидыш и преждевременные роды.

Пароксизмальная тахикардия протекает с биением сердца до 140 ударов в минуту и более. Провоцируется она нарушением проводящей системы сердца. Очаги излишних импульсов могут быть в желудочках или предсердиях. В зависимости от локализации выделяют тахикардии:
- желудочковую, по причине миокардита, интоксикации или инфаркта;
- предсердную, возникающую из-за недостаточности кислорода в мышцах сердца или эндокринных нарушений.
Проявляются они следующей симптоматикой:
- резкое падение артериального давления;
- головные боли;
- головокружения;
- потеря сознания;
- нехватка воздуха;
- общая слабость;
- боли в груди;
- увеличенное образование мочи.
Приступы пароксизмальной тахикардии характеризуются внезапностью появления и исчезновения. Их длительность может составлять от пары секунд до нескольких часов или дней. Данное состояние является крайне опасным при беременности.
Различают три формы тахикардии:
- синусовая, при которой ритм сердца остается прежним, а число сокращений увеличивается свыше 90 ударов в минуту;
- предсердная, супервертикулярная, наджелудочковая, при котором удары учащаются до 140–250, источник находится в предсердиях;
- пароксизмальная, при котором ритм ускоряется до 140–250 сокращений, источник проблемы находится в желудочке сердца.
Синусовая тахикардия – это учащенное сердцебиение, при котором количество сокращений превышает 100 ударов в минуту. Синусовый узел находится в полости правого предсердия, причем достаточно часто эта проблема проявляется в виде наджелудочковой тахиаритмической формы, а если быть точнее, то является следствием метаболического нарушения в организме, а также болезни сердца или же вовсе побочного эффекта от ранее использующихся препаратов.
Патологическая образуется при нарушении в развитии синусового узла, а вторая – это приспособительная реакция.
Симптомы зависят от медицинских показателей организма женщины, от общего состояния здоровья и естественно от того, какие есть сопутствующие болезни сердца. К примеру, если ранее было диагностировано такое заболевание как дисфункция левого желудочка или же порок сердечной мышцы, то в беременность это может привести к наджелудочковой тахиаритмии, болям в области грудины, одышке и учащению сердцебиения.
Синусовая тахикардия – это учащенное сердцебиение, при котором количество сокращений превышает 100 ударов в минуту
Основными причины и факторы того, что возникает такая аритмия сердца, считают:
- Двойную нагрузку на сердечно-сосудистую систему;
- Патологии в развитии сердца и непосредственно сердечно-сосудистой системы;
- Перестройку организма по принципу работы за счет изменения уровня гормонов;
- Повышение обмена веществ;
- Усиление нагрузки на нервную систему;
- Сдавливание сердечной мышцы и других органов за счет роста плода;
- Возникновение интенсивного функционирования жизненно важных органов в организме матери, что требуется для снабжения малыша всеми полезными веществами.

Синусная тахикардия опасна, как и все другие формы, и желательно не тянуть с лечением, чтобы не было последствий для малыша.
Основные причины тахикардии у беременных
Факторов, и состояний организма, которые вызывают повышение ЧСС очень много. Основные из них следующие:
- Аллергические реакции на различные препараты, применяемые будущей мамой.
- Избыток массы тела, возникающий при вынашивании плода.
- Анемия беременных.
- Воспалительные заболевания органов, возникающие ввиду снижения иммунитета организма женщины.
- Осложнения беременности (отслойка плаценты, угрозы прерывания беременности, кровотечения, токсикозы).
- Изменения в работе нервной системы.
- Физическое смещение сердца из-за того, что беременная матка поднимает все органы брюшной полости вверх к диафрагме.
Полностью все причины повышения ЧСС во время беременности не известны. Доказан лишь факт того, что причиной тахикардии является повышенный уровень гормонов надпочечников, который вызывает подъем кровяного давления и учащение пульса. При беременности даже малые физические нагрузки заставляют женщину применять значительные усилия для их выполнения. Это также является причиной тахикардии.
Ввиду того, что основная причина тахикардии, возникающей при беременности – нервно-психическое напряжение, первая помощь заключается в расслаблении женщины. Достаточно отдохнуть, выспаться. При длительном течении постоянного учащенного сердцебиения важно исключить все провоцирующие факторы. Необходимо снизить до минимума потребление кофе и крепкого чая.
Ввиду того, что в первые месяцы беременности тахикардия появляется по причине повышения гормонального фона, для предотвращения повышения ЧСС целесообразен прием успокоительных препаратов. На последних сроках эффективны витамины и минералы. Это обусловлено усиленным ростом плода и повышенной необходимостью в питательных веществах.
- избыточная масса тела (ожирение);
- низкий гемоглобин (анемия);
- проявление аллергии на некоторые препараты, назначаемые врачом в период беременности;
- чрезмерное потребление некоторых витаминов;
- астма;
- нарушения деятельности щитовидной железы;
- инфекции лёгких;
- внезапное повышение температуры тела;
- развитие внематочной беременности;
- постоянные стрессы и неисчезающее чувство тревоги;
- нехватка воды в организме (обезвоживание);
- проблемы с плацентой (отслойка);
- внезапные сильные кровотечения любого характера;
- развитие сепсиса;
- побочные эффекты, вызванные лекарственными препаратами;
- сердечная недостаточность;
- инфаркт;
- сильнейшие травмы.
К сожалению, это неполный список причин, которые вызывают тахикардию, поскольку не все они до конца изучены и определены.
Возникновение лёгкой тахикардии можно объяснить тем, что увеличивается объём крови, которые важно «перегнать» сердцу. Это даже в какой-то мере полезно плоду, потому что вместе с кровью он получает необходимый кислород и питательные вещества. Беременная должна следить за общим своим состоянием. Если наряду с тахикардией она ощущает ряд дополнительных симптомов, то визит к врачу откладывать ни в коем случае нельзя. К таким симптомам относятся:
- беспричинная тошнота или рвота;
- боль в области сердца, груди;
- чрезмерная усталость;
- обмороки или часто возникающие головокружения;
- повышенная тревожность;
- онемение конечностей;
- расстройство желудочно-кишечного тракта.
Говорить о конкретных причинах тахикардии, к сожалению не приходится. Они могут быть совсем разными, к тому же все факторы до конца не изучены. Среди беременных основной причиной развития тахикардии врачи считают высокое содержание половых гормонов, которые приводят к учащению сердцебиение. Значительными факторами являются также увеличение веса при беременности, ускоренный метаболизм, анемия и гипотония, при сильно выраженном токсикозе – изменения водно-электролитного баланса.
Вследствие смещения увеличенной матки возможна даже смена анатомического расположения сердца. Если женщина и во время беременности продолжает курить и пить алкоголь, то у нее также может развиться тахикардия.
Очень часто тахикардия достигает своего пика в третьем триместре беременности. Уже с шестого месяца количество ударов сердца в минуту возрастает на пятнадцать-двадцать раз в минуту. Такое явление вполне закономерно, ведь с ростом плода и увеличением размеров матки, с возрастанием веса беременной женщины нагрузки на сердце существенно возрастают к концу периода вынашивания ребенка.
Развитию тахикардии сердца при беременности способствуют:
- увеличения объема крови, что вызывает компенсаторное учащение сердцебиения;
- меняется гормональный фон (активизируется выработка эстрогена), что вызывает возбудимость миокарда;
- увеличивается в размерах матка, ограничивая подвижность диафрагмы, повышается брюшное давление и меняется положение сердца.
К факторам риска также относят:
- лишний вес;
- анемия (малокровие);
- аллергические реакции организма на лекарственные и витаминные препараты;
- избыточная функция щитовидной железы;
- бронхиальная астма;
- употребление кофе, чая;
- инфекции и воспаления органов дыхательной системы;
- кровотечения при внематочной беременности, травмах, ранней отслойке плаценты;
- токсикоз, при котором происходи обезвоживание и истощение организма;
- резкое повышение температуры тела (один градус увеличивает частоту сокращений на 10–12 единиц);
- частые стрессы, возбудимость, тревожность;
- инфекции, сепсис;
- вредные привычки — алкоголизм, наркомания, никотиновая зависимость.
Тахикардия при беременности, к сожалению, явление достаточно частое, и причин тому много Тахикардия при беременности может возникнуть как на поздних сроках, так и на ранних. Стоит заметить, что это болезнь, при которой повышается количество ударов сердца в минуту, что может привести не только к дискомфорту, но и к серьезным последствиям как для матери, так и для ребенка. Для беременных главное во время лечить эту патологию, но перед этим проводится диагностика, что должен осуществлять грамотный специалист.

По статистике, тахикардия на позднем сроке – это признак того, что скоро рожать, так как малыш достигает полноценной зрелости и начинает давить на сердечную мышцу. В среднем это ничем не грозит и таблетки нужно принимать только в особенно серьезных случаях, но важно слушать не отзывы мамочек, а доктора, способного дать четкие рекомендации по поводу лечения.
Есть еще причины, которые могут привести к тахикардии:
- Вредные привычки в виде курения и алкоголя, а также потребления напитков с большим содержанием кофеина.
- Прием препаратов, обладающих таким побочным эффектом, как учащение сердцебиения.
- Развитие патологий сердечной мышцы за период беременности.
Причины, приводящие к тахикардии, могут быть самыми разными
Если пить препараты, которые вызывают тахикардию, то велика вероятность образования кровотечения и преждевременных родов. Например, есть капли известные многим людям под названием Нафтизин, которые вполне могут стать причиной образования тахикардии. Казалось бы, лечат они нос, однако сказываются именно на сердце.
Специалисты отмечают огромное количество причин и факторов, которые могут привести к тахикардии у беременной женщины.
- Избыточной массы тела и ожирение;
- Анемии;
- Аллергии на витамины для беременных и любые другие лекарства;
- Проблемы в работе щитовидной железы, что становится причиной повышения тиреодиных гормонов;
- Бронхиальной астмы;
- Инфекции или воспалительных процессов в области легких и бронхов;
- Изменений в положении сердечной мышцы к чему приводит увеличение матки;
- Кровотечений при внематочной беременности;
- Травмирования плаценты;
- Обезвоживания или истощения организма из-за отравления;
- Рвоты;
- Резкого повышения температуры тела;
- Повышенной возбудимости нервной системы;
- Стресса и агрессивного настроя;
- Инфаркта;
- Инфекции, сепсиса, травм;
- Вредных привычек в виде алкоголя и курения;
- Передозировки препарата.
Особенно важно избегать самолечения, как при тахикардии, так и при других проблемах, которые возникают в организме. Стоит заметить, что именно этот момент приводит к большим и серьезным последствиям, которые в большинстве случаев могут быть необратимы. Ученым не удается полностью исследовать основные причины, которые могут привести к тахикардии, а потому основным фактором выделяют повышение уровня гормонов, способных спровоцировать учащение пульса.
Общая причина тахикардии – повышенное содержание в крови беременной гормонов, увеличивающих частоту сердечных сокращений.
Индивидуальными причинами могут стать:
- обезвоживание после токсикоза, который сопровождался частой рвотой;
- перенесение инфекционных заболеваний и повышенной температуры тела;
- воспалительные процессы в органах дыхания, бронхиальная астма;
- заболевания сердца;
- воспаление сердечной мышцы;
- вынужденное изменение положения сердца из-за увеличения матки и её давления на основные сосуды и диафрагму;
- изначально избыточная или растущая масса тела беременной;
- пищевая и медикаментозная аллергия;
- гиперсекреция щитовидной железы;
- снижение уровня глюкозы в крови;
- потери крови после преждевременной отслойки плаценты;
- анемия;
- повышенная нервозность, стрессы, тревожные состояния.
Важно обратить внимание на нюансы приступов, чтобы максимально быстро воздействовать на их причины и оказать нужную помощь.
Если приступ сопровождается дрожанием конечностей, он вызван стрессом, неправильно подобранными медикаментами или их передозировкой.
Если приступам сопутствует снижение массы тела, причина в гормональных колебаниях и требуется терапия для их сглаживания.
Если во время приступа повышено потоотделение, он возник от употребления кофеина или под воздействием препаратов, излишне стимулирующих нервную систему.
- обеспечить доступ свежего воздуха;
- расслабить тело в любом удобном положении: сидя, полусидя, лёжа;
- закрыть глаза;
- глубоко вдохнуть и задержать дыхание, очень медленно выдохнуть – повторить 3-4 раза;
Если приступ не утихает и не наступает облегчение можно попытаться остановить его умелым проведением таких манипуляций:
- сильно закашлять;
- искусственно вызвать рвоту;
- приложить на лицо компресс с холодной водой;
- на 1-2 секунды опустить лицо в ледяную воду.
- Тошнота, рвота, расстройство ЖКТ.
- Головокружение, обмороки.
- Онемение частей тела.
- подавленное и сонное состояние, ощущение усталости;
- головная боль, потеря сознания;
- боль в области сердца;
- повышенная раздражительность;
- диарея;
- шум в ушах;
- повышенная потливость;
- снижение артериального давления;
- упадок сил.
Симптомы и признаки
Иногда сердцебиение бывает очень интенсивным, частота ударов в минуту может достигнуть 120. Женщина может почувствовать слабость, головную боль, головокружение и тошноту. Может появиться онемение в различных частях тела, боль в груди и рвота.

Бывают случаи посинения кожных покровов. Если у беременной случился такой приступ, ей обязательно нужно обратиться к врачу. Желательно оставаться под наблюдением врача до окончания беременности.
Нужно насторожиться, если приступы не отягощены недомоганиями, но повторяются слишком часто и длятся долго. Такие симптомы могут свидетельствовать о проблемах с сердцем.
Тревожным признаком является тахикардия на первых месяцах беременности. Особенно в случаях, когда приступы сопровождаются другими неприятными ощущениями. В таком случае нужно немедленно обращаться к врачу.
Рожать естественным способом женщинам, у которых тахикардия обусловлена проблемами со здоровьем, не рекомендуется.
Конечно, говорить о тахикардии нужно индивидуально для каждого организма, но если брать в общем, то у беременных диагностируют это заболевание, если частота сердечных сокращений превышает 90 ударов в минуту в состоянии покоя.
Такие приступы учащенного сердцебиения время от времени бывают и в норме, без развития патологии со стороны сердечно-сосудистой системы — проходят они сами по себе и никакой коррекции не требуют. Но следует быть особенно внимательным, если частота сердечных сокращений составляет 120 ударов в минуту и более.
От этого может ухудшиться общее самочувствие, появиться слабость, головокружение и тошнота, возможна даже потеря сознания. Если случаются такие эпизоды, то обязательно нужно наблюдаться у врача, возможно даже назначение лечения. Во время сердечных приступов обеспечьте себе психический и физический покой.
Помимо учащенного сердцебиения, слабости и тошноты женщина во время приступа тахикардии может ощущать онемение в различных частях тела. Боль в груди, состояние тревожности и резкий упадок сил также являются признаками тахикардии.
- стрессовое состояние;
- физические нагрузки;
- чрезмерное употребление черного чая, кофе, алкоголя;
- курение;
- острые воспалительные процессы, которые сопровождаются лихорадкой;
- изменения в гормональном фоне.
Физиологическая тахикардия не требует медицинского вмешательства и проходит сама собой после устранения вызвавшей ее причины. Патологическая проявляется при серьезных сбоях в работе систем организма и без своевременной терапии способствует возникновению серьезных последствий.
Болезненное учащение сердечного ритма узнают по таким симптомам:
- быстрая утомляемость, упадок сил;
- дискомфорт в области грудной клетки;
- необоснованная тревожность;
- биение сердца ощущается даже без специального обследования.
Длительное течение болезни усугубляется потерей аппетита, нарушением сна, обмороками. Требуется обязательная коррекция состояния во избежание развития инфаркта миокарда, сердечной недостаточности.
Считать тахикардию признаком беременности на ранних сроках было бы неверно. В первом триместре это симптом патологии или последствия образа жизни, а не физиологическая закономерность. Иногда женщина ощущает пульсацию в животе, учащение сердцебиения и предполагает зачатие. Но с равным успехом это может быть проявлением миомы или других опухолей, вздутия живота, предменструального синдрома.

Более достоверный метод определения беременности в домашних условиях — тест на уровень ХГЧ (хорионического гонадотропина человека) в моче. После закрепления эмбриона на стенке матке количество гормона начинает расти. Его и обнаруживает нанесенный на тест-полоску индикатор.
Другие предполагаемые предвестники беременности могут оказаться симптомами болезни. Набухание груди, отсутствие менструации в течение месяца, ощущение пульсации в животе — это серьезный повод для консультации гинеколога.
Многие женщины не обращают внимания и не придают значения симптомам, связанным с тахикардией. С одной стороны, это правильно, однако, при часто возникающих приступах необъяснимого изменения состояния здоровья все же необходимо насторожиться. Незначительное повышение ЧСС при беременности является вариантом нормы. Это связано с увеличение объема крови, проходящей через сердце и необходимостью обогащения ее кислородом.
К опасным симптомам тахикардии во время беременности, при которых обязательна консультация специалиста, являются:
- частые головокружения;
- рвота и изменения работы желудочно-кишечного тракта в виде поносов или запоров;
- онемение частей тела;
- боли в области сердца.
Тахикардия при беременности проявляется такими симптомами:
- учащается сердцебиение;
- в области сердца возникает боль;
- кружится голова;
- появляется слабость, быстрая утомляемость;
- меняется режим мочеиспускания.
Эти проявления возникают автономно или в комплексе. Состояние неопасно, если приступ длится 5–10 минут. Но и кратковременное недомогание — повод для обращения к доктору.
Патологическая тахикардия у беременных связана с анемией, при которой уровень гемоглобина опускается ниже 110 г/л, а также с кровопотерей.
Синусовая и параксиальная тахикардии имеют один важный общий признак — учащенное сердцебиение.
Оно же является и основным симптомом обоих заболеваний. Нередко во время усиленного сердцебиения беременная испытывает боль в области сердца и грудной клетки. В это же время может наблюдаться онемение частей тела. Роженицы, страдающие тахикардией, как правило, жалуются на чрезмерную усталость, вялость, апатию. Некоторые пациентки, наоборот, чувствуют нервозность, беспокойство, ощущение тревоги, страха.
Если приступы тахикардии редки, вылечить их очень просто — достаточно создать для беременной женщины успокаивающую релаксирующую атмосферу. При отсутствии внешних раздражающих факторов приступы обычно довольно быстро проходят. Важно еще знать, что есть такой вид тахикардии, как патологическая, о наличии у себя которой большинство пациентов мужского и женского пола обычно и не подозревают.
Внешние проявления заболевания имеют особенности, зависящие от его разновидности, локализации и срока беременности. Общие симптомы тахикардии у беременных:
- приступы учащенного сердцебиения;
- жжение и боли в сердце;
- иррадиирущие боли в левую лопатку, брюшную полость, горло, челюсти;
- тошнота и/или рвота;
- поносы;
- головокружения, обмороки;
- онемение конечностей;
- слабость, сонливость.
Причины заболевания во время беременности таковы: тахикардия у беременных может появиться при резкой большой прибавке в весе, у женщин с пониженным давлением или при анемии. Виновниками тахикардии у беременных являются курение, частое употребление продуктов, в состав которых входит кофеин, прием алкоголя и некоторых видов сосудосуживающих препаратов.
В большинстве случаев тахикардия отмечается в 3 триместре. Уже с 6 месяца частота сердцебиения повышается наударов в минуту. Рекомендуется всем женщинам, которые почувствовали увеличение частоты сердечных сокращений, переключить мысли на что-то иное, чем подсчет сердечных ударов. Через определенный промежуток времени сердцебиение стабилизируется. Не следует заниматься самолечением. Если приступы тахикардии беспокоят довольно часто, то необходимо проконсультироваться у специалиста.
При появлении приступа тахикардии женщине следует лечь или присесть, дышать глубоко, местами задерживая ненадолго дыхание, напрягать мышцы брюшного пресса, стараться не паниковать и отбрасывать все негативные мысли. Можно закрыть глаза и осторожно надавить на глазницы. Необходимо искусственно вызвать рвоту, она существенно облегчит общее состояние организма.
Учащенное сердцебиение может встречаться и у плода. Это может быть связано с заболеваниями матери, с кислородным голоданием организма плода. В таком случае проводят ультразвуковое исследование, и лечение начинается сразу же, чтобы не развился ацидоз.

Следует придерживаться профилактических мер для того, чтобы уменьшить количество приступов тахикардии. Сюда относятся:
- выполнение физических упражнений, зарядка по утрам, прогулки на свежем воздухе, они способствуют повышению устойчивости сердцебиения;
- соблюдение правильного режима питания;
- снижение лишнего веса, благодаря чему уменьшится воздействие на сердце;
- полноценный ночной сон (не менее 8 часов);
- ограничение себя от нервных нагрузок;
- использование йоги, цигун, медитации для улучшения эмоционального состояния;
- посещение бассейна, занятия плаванием;
- меньшее провождение времени перед телевизором и за компьютером
- исключение из рациона питания жирных и острых блюд, продуктов с большим количеством сахара и соли;
- отказ от вредных привычек: курения и приема алкогольных напитков.
Если женщина не обратилась к специалисту во время, не был поставлен диагноз и лечение не проводилось, то от длительной тахикардии может развиться хроническая форма сердечной недостаточности, нарушится правильная работа органов кровеносной системы, появится риск возникновения инфаркта. Могут образовываться тромбы, что способно привести к ишемическому инсульту.
Чтобы определить уровень тахикардии, нужно пройти диагностические исследования (электрокардиография), получить консультацию у кардиолога и эндокринолога.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Влияние тахикардии на плод
Тахикардия — распространенное явление, особенно в 3 триместре беременности. На ранних сроках тахикардия при беременности наблюдается редко, а вот на поздних — с шестого месяца — отклонения показателя от нормы в некоторых случаях достигает 20 ударов.
Это связано с нагрузками, которые испытывает сердце матери. Так, организму необходимо обеспечить больший приток крови к матке. Благодаря этому плод получает достаточно питательных компонентов.

Но все же тахикардия — коварное явление, которое нельзя оставлять без внимания. Ведь иногда ее вызывают обострившиеся недуги, болезни сердца и сосудов. Это угрожает жизни и матери, и плода. Также возможны сложные роды.
До начала терапии по нормализации сердечного ритма у плода проводят исследование. Лечение одобряется, если тахикардия у малыша возникает неоднократно. Для этого в течение дня проводится мониторинг частоты сердечных сокращений у ребенка в разное время суток.
После исследования в условиях стационара квалифицированным врачом устанавливается схема лечения. Для восстановления сердечного ритма у малыша могут назначить антиаритмические препараты. Способ их введения возможен в виде:
- уколов;
- капельниц;
- таблеток.
В первые месяцы беременности приступы тахикардии несвойственны женщинам, но, тем не менее, она может всё-таки проявляться. Вызвать её могут вредные привычки, изменения гормонального фона.
В этот период появления тахикардии может привести к появлению устойчивых хронических заболеваний, которые нанесут серьёзный вред как матери, так и плоду. Чтобы исключить негативное влияние тахикардии, следует при приступах расслабиться, дышать ровно, лучше всего лечь, закрыв глаза. Принимают также успокоительные, но только по назначению врача, и обязательно на растительной основе. При возникающей тахикардии иногда следует вызывать врача, если она сопровождается симптомами:
- во время приступа возникают резкие боли, появляется страх, тревога, резко ухудшается общее состояние;
- сильное головокружение и тошнота;
- в случае проявления признаков пароксизмальной тахикардии (сердце пропускает удары во время приступа).
Во второй половине беременности приступы тахикардии уже характерны каждой беременной женщине. Это достаточно просто объяснить.
Растущий плод влияет на общие размеры матки, она быстро увеличивается, что провоцирует небольшое смещение сердца. Это естественный процесс, который характерен каждой женщине, ожидающей ребёнка, поэтому для особой тревоги поводов нет.
Тахикардию может спровоцировать приём медикаментозных средств, об этом следует сразу же предупредить акушера-гинеколога, игнорирование может вызвать преждевременные роды.
Причины симптомы и лечение тахикардии при беременности

Лечение зависит от поставленного диагноза.
Как правило, тахикардия при беременности протекает легко. Если появился дискомфорт, следует присесть и успокоиться. Помогает умывание прохладной водой или холодный компресс на лицо, погружение лица в холодную воду. Можно прилечь в хорошо проветриваемой комнате, приняв максимально удобную позу.
Для лучшего самочувствия врачи советуют заняться расслабляющими практиками — йогой, медитацией.
Также рекомендуется потреблять жидкость в достаточном количестве. Следует избегать стрессовых ситуаций.
Устранить проявления поможет диета. Так, из рациона исключают или сводят к минимуму употребление кофеинсодержащих напитков, в том числе кофе и чая.
В рацион включают продукты, богатые магнием. Дефицит этого элемента также негативно сказывается на работе сердца.
Врач может назначить успокоительные средства, препараты, которые разрешены в период беременности — Магнерот, Персен, Ново-Пассит и др. Они полезны в качестве монотерапии или в сочетании со средствами на основе шиповника, боярышника.
Для устранения дефицитных состояний принимают витаминные комплексы с витаминами группы В. Желательно, чтобы препараты содержали и минералы:
- калий — поддерживает водно-солевое равновесие в организме;
- магний — регулирует работу сердечной мышцы.
Если в период беременности женщина набрала лишний вес, корректируют рацион и режим питания, по назначению врача практикуют разгрузочные дни.
При тахикардии, возникшей вследствие патологий, назначается соответствующее лечение.
- Когда любые лекарства особенно опасны
- О симптомах и мерах борьбы
- Опасно или неопасно данное явление
Тахикардия при беременности, лечение которой не проводится, может привести к печальным последствиям. Многие люди считают, что это абсолютно нормальное явление. Нагрузка на организм женщины во время вынашивания ребенка значительно возрастает, и, соответственно, сердце должно биться чаще. Но это далеко не так.
У беременной женщины частота сердечных сокращений не должна превышать общепринятую норму. Единственное, во время беременности или физической нагрузки частота сердечных сокращений может увеличиваться. Насколько опасно при беременности увеличение частоты сердечных сокращений — довольно спорный в современной медицине вопрос.
У одних женщин данное явление свидетельствует о реакции организма на увеличение массы тела, и с рождением ребенка от тахикардии не остается и следа. У других учащенное сердцебиение сопровождается резким ухудшением самочувствия, у них появляются головокружение, одышка, тошнота. Именно в такой момент велика вероятность, что беременная женщина потеряет сознание.
Что делать если есть такие проблемы как учащение сердцебиения? Первоначально нужно тщательно следить за своим состоянием здоровья и если есть какие-то отклонения от нормы, то следует посетить специалиста. Первоначально лечение должно быть направлено на то, чтобы устранить приступы болезни и причины, по которым она возникла. Есть множество способов решить данный момент, но самым эффективным считается тот, который позволит нормализовать сердечный ритм.
Если тахикардия возникла при беременности, необходимо выяснить причину и начать лечение
- Если патология возникает в период первого триместра, то требуется обеспечение полного комфорта и постельного режима женщине. Как правило, на ранних сроках, если произошло увеличение ЧСС, то это становится следствием изменений в гормональном фоне, и для лечения потребуется природный успокоительный препарат, например Валериана или Пустырник, а также средства, способные укрепить работу сердца и иммунитета, к которым относят боярышник и шиповник.
- При возникновении патологии в период второго триместра, лечить нужно точно так же, как и в первые недели гестации, чтобы не навредить ребенку.
- Учащение сердцебиения в период третьего триместра происходит за счет того, что ребенок достиг большого размера и попросту давит на сердечную мышцу. В данном случае используют препараты седативного действия, а также витаминные комплексы и минералы.
Категорически запрещено использовать препараты самостоятельно, так как они могут принести пользу матери, но вред ребенку. Также не желательно начинать лечение, если не было пройдено обследование и диагностика.
Не зря доктора рекомендуют как можно меньше нервничать, так как это приводит к заболеваниям и не редко очень серьезным. Самое главное, о чем нужно думать – это о благополучии малыша и скорой встрече с ним.
Внимание, только СЕГОДНЯ!
Купирование приступа таблеткой Валидола или Валокордина и стационарное лечение адреноблокаторами и антиаритмическими препаратами: Новокаиномид, Хинидин, Прокаиномид,
Патологическая (пароксизмальная форма)
Лечится только в стационаре внутривенным введением антиаритмических препаратов.
Начинают лечение с обеспечения полноценного отдыха и питания, глубокого сна, избавления от пагубных привычек. Положительные эмоции и прогулки, занятия йогой возвращают сердцу нормальный ритм.
Если приступы возобновляются, назначают препараты магния для укрепления волокон мышцы сердца и восстановления её тканей: из лекарств этой группы наиболее предпочтителен Панангин.
Из допустимых для беременных успокоительных в минимальных дозах принимают Валериану, Корвалол, Пустырник.
На 1 и 2 триместре беременности тахикардию лечат натуральными успокоительными препаратами: валерианой (капли, таблетки), пустырником (отвар). Травами, укрепляющими сердечную и иммунную систему: боярышник (настой), шиповник (отвар, настой). На 3 триместре кроме трав и отваров применяют витаминные и минеральные комплексы, седативные препараты, разрешенные беременным.
Медикаментозная терапия направлена на нормализацию ритма сердца, предотвращение приступов, контроль над ЧСС. Подбор лекарств основывается на наличии сопутствующих или хронических заболеваний, сроке беременности, благополучности её течения, побочных эффектах препарата.
Успокоительные синтетические: Фенобарбитал, Барбовал, Диазепам, природные: Ново-Пассит, Магне В6, Магнерот, Конкор, Боярышник форте, Этазицин, Персен. Они нормализуют деятельность нервной системы и снижают вероятность приступов тахикардии.
Антиаритмические: Пропранолол, Аденозин, Флеканил, Верапамил. Их действие нормализует сердечный ритм.
Большинство антиаритмических препаратов хорошо переносится во время беременности. Исключения – Фенитоин, Амиодарон, Дизопирамид. Их назначение оправдано при явной неэффективности других препаратов.
Любое лекарство следует начинать принимать с минимальной дозы и, анализируя изменение симптомов, корректировать её.
- цветы ромашки
- измельчённый корень валерианы
- трава мяты
Все ингредиенты смешать в равных частях. 5 г (столовую ложку) запарить кипятком, настоять в тепле 20 минут, бережно процедить.

Принимать тёплым по 60 мл до 3-х раз в сутки.
Столовую ложку смеси запарить кипящей водой, настоять в тепле 40 минут. Принимать по 85 мл до 4-х раз в сутки.
Смесь запарить стаканом кипятка, отстоять в тепле 20 минут, тщательно процедить. Принимать 100 мл дважды в сутки.
Продукты, способствующие нормализации ЧСС
- Свежие ягоды жимолости;
- Варенье из ягод жимолости;
- Мёд натуральный;
- Перга;
- Свекольный сок пополам с жидким мёдом по ½ стакана не больше 3 раз в сутки. Только на фоне высокого артериального давления!
Любое синтетическое лекарство или народное средство беременным может назначать только врач! Самолечение и превышение доз даже вполне подходящих препаратов могут привести к более тяжёлым последствиям, чем приступы тахикардии.
Тахикардия – физиологическая норма для беременной. Угрозу она представляет, если сердце совершает более 100 ударов за минуту.
Её основные причины: повышение уровня гормонов, болезни сердца и щитовидки, стрессы.
Важно запоминать обстоятельства возникновения приступов и всё, что сопутствовало им до и после, их продолжительность. Это поможет врачу установить вид тахикардии.
При тяжёлых приступах, сопровождающихся рвотой, потерей сознания, судорогами, жгучей болью в груди, вызывайте скорую.

Запомните порядок действий во время приступа.
Любые средства принимайте ТОЛЬКО по назначению врача!
Внимание! Заметили ошибку в тексте?
Выделите ее мышью и нажмите «Ctrl Enter»
Лечить синусовую тахикардию следует с помощью назначенных врачом бета-блокаторов, которые ведут контроль за адреналином. Врачи рекомендуют принимать блокаторы кальциевых каналов и антиаритмические препараты, которые контролируют электрические импульсы с помощью синусового узла.
Беременным женщинам необходимо принимать успокоительные препараты, самыми безопасными для здоровья являются валериана или пустырник, можно принять «Магне В6», «Новопассит» или «Боярышник форте». Если специалист поставил диагноз «тахикардия наджелудочного типа», то следует приобрести препарат «Верапамил».
Для стабилизации сердечного ритма рекомендуется принимать «Ритмилен», следуя инструкции.
Если у беременной женщины тахикардия — очень частое явление, то ей постоянно необходимо принимать «Корвалол» или настойку пустырника, часто назначают в таком случае препарат «Панангин», в составе которого есть магний и калий.
Легкая форма тахикардии не должна вызывать панику у женщины, такое явление считается вполне нормальным, потому что нагрузка на сердце во время беременности значительно усиливается. Необходимо больше отдыхать, обильно пить воду и свежевыжатые соки, так как они помогают лучше справиться с усиленным сердцебиением. Эффективны занятия йогой, проведение медитаций, они снимают стресс и напряжение, после чего уходит и тревога. Рекомендуются дыхательные тренировки.
Популярно среди беременных женщин лечение тахикардии с помощью народных средств. Хорошим средством является травяной сбор валерианы и пустырника, можно добавить анис и тысячелистник. Необходимо в равных пропорциях взять все компоненты, тщательно их измельчить и перемешать. Пить по 2 ч. л. 3 раза в день, разбавляя небольшим количеством воды.
Диагностика
При обращении беременной с жалобами на тахикардию проводится ряд лабораторных и инструментальных исследований:
- анализ крови (общий) для уточнения уровня эритроцитов и гемоглобина — для исключения заболеваний крови (лейкемии, анемии и др.);
- анализ крови содержание гормонов для определения функции щитовидной железы;
- анализ мочи — на предмет продуктов распада адреналина;
- электрокардиограмма (ЭКГ), в том числе по Холтеру (суточное наблюдение) — выявляет сердечные патологии;
- реография — определяет состояние кровеносных сосудов, их тонус, эластичность, кровенаполнение;
- пробы с нагрузкой — помогают оценить состояние миокарда;
- эхокардиограмма или ультразвуковое исследование сердца для оценки состояния сердечной мышцы, клапанов, наличие пороков, других хронических заболеваний.
Кроме обследования женщины, отслеживают состояния плода. Полезно сделать УЗИ сердца плода при беременности, о котором вы можете прочитать в отдельной статье.
Основным методом диагностики при учащенном сердцебиении у беременных является электрокардиография. Преимущества ЭКГ в том, что она абсолютно безвредна для плода и будущей мамы, а также достаточно информативна: полученные результаты позволяют весьма точно установить диагноз.
В большинстве случаев учащенное сердцебиение при беременности возникает в рамках синусовой тахикардии. Такое нарушение ритма не требует специального лечения и проходит самостоятельно после рождения ребенка.
Для подтверждения синусовой тахикардии уточняются симптомы нарушения сердечного ритма: чаще оно возникает после еды, усиливается в положении лежа, в душном помещении, бывает связно с эмоциональным состоянием. Все эти признаки называются экстракардиальными и не имеют отношения к сердечно-сосудистым патологиям.
В дополнение к электрокардиограмме, при диагностике нарушений сердечного ритма, могут быть назначены следующие виды обследований:
- УЗИ сердца и сосудов;
- УЗИ щитовидной железы;
- общий анализ крови и мочи;
- анализ крови на выявление концентрации гормонов.
Особенно часто эти обследования назначаются, если в анамнезе у женщины есть сердечно-сосудистые, эндокринные, инфекционные заболевания. В сочетании с синусовой тахикардией они могут привести к истощению миокарда.
Лечение тахикардии при беременности нужно в тех случаях, когда она вызвана заболеванием сердца, сосудов, щитовидной железы, аллергией, инфекцией или воспалением. Проводится комплекс диагностических процедур, и узкий специалист (кардиолог, эндокринолог, аллерголог и т. д.) назначает необходимые препараты.
Если же учащенное сердцебиение вызвано физиологическими изменениями в организме женщины, связанными с беременностью, то специального лечения не требуется. Необходимо устранить все факторы, которые могут спровоцировать тахикардию: скорректировать питание, исключив из него продукты с кофеином, увеличить поступление железа в организм, нормализовать режим дня, освоить навыки релаксации и самоконтроля, избегать источников стресса.
Можно воспользоваться народными средствами, которые оказывают легкое успокоительное действие: принимать настой мелиссы, ландыша, шиповника, чабреца, ромашки, боярышника, тысячелистника, мяты, фенхеля, валерианы. Подробнее о применении Валерианы при беременности→
Но перед тем как приготовить такой напиток, нужно прочитать инструкцию к лекарственному растению. Некоторые из них при беременности разрешено употреблять в ограниченном количестве (например, ромашку).
Определить степень опасности тахикардии можно методом проведения лабораторных и диагностических исследований, к которым относятся:
- электрокардиография;
- эхокардиографическое обследование;
- допплерография (если возникают подозрения по поводу порока сердца);
- консультации кардиолога и гинеколога.
Гинеколог может назначить дополнительное обследование у других узких специалистов (пульмонолога, хирурга, эндокринолога).
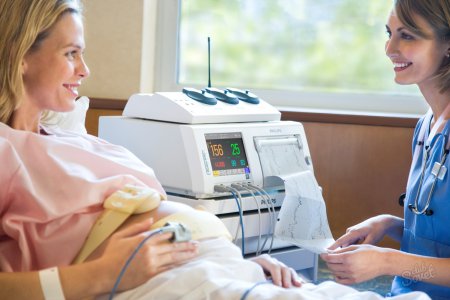
При возникновении тахикардии во время беременности обязательно необходимо определить уровень гемоглобина и эритроцитов. Для этого женщине нужно сдать общий анализ крови. В случае отсутствия отклонений следующим этапом является определение уровня тиреотропных гормонов (гормонов щитовидной железы).
Помимо этого, обязательно выполнение электрокардиограммы (ЭКГ) для определения типа тахикардии. Иногда назначают доплерографию. При помощи эхокардиографии или УЗИ изучаются клапаны сердца и сердечные камеры.
После получения всех результатов диагностики врачом принимается решение о назначении максимально эффективного, но минимально влияющего на будущего ребенка лекарственного препарата.
Профилактика
Для предупреждения тахикардии довольно часто достаточно просто нормализовать режим активности женщины. Для этого, помимо адекватного отдыха и регулярных прогулок на свежем воздухе важно контролировать собственный вес. С самого начала беременности можно начинать выполнять специальные комплексы физических упражнений для поддержания своего тела в тонусе.

Правильное питание во время вынашивания подразумевает ограничение жирной и соленой пищи. Потребление сладкого также стоит снизить. В рацион необходимо добавить каши овощи и фрукты. Глубокое спокойное дыхание позволить нормализовать вегетативную нервную систему и предотвратить появление тахикардии.
Некоторые варианты тахикардии могут вызвать потерю сознания. Поэтому важным является изучение и выполнение определенных методик для предотвращения обмороков. К ним относятся следующие мероприятия:
- выйти на свежий воздух или обеспечить повышенный доступ такового;
- смочить лицо и шею водой;
- занять максимально возможное горизонтальное положение (присесть или прилечь).

С каждым новым днём во время беременности нагрузки на организм возрастают, поэтому следует заранее побеспокоиться, как помочь собственному организму справиться с ними:
- регулярные занятия лечебной оздоровительной гимнастикой;
- строгий контроль веса;
- организация правильного питания;
- соблюдение здорового образа жизни.
Своевременное посещение врача сможет уберечь от серьёзных нежелательных последствий. Беременная женщина должна чётко соблюдать все предписания, чтобы обеспечить нормальное функционирование всех своих органов и будущего ребёнка в том числе.
Понимая, что беременность является нагрузкой для организма, необходимо заранее к ней готовиться. Желательно за несколько месяцев до планируемой беременности пройти профилактический осмотр в поликлинике и выяснить состояние своего здоровья. Если выявлены какие-то заболевания или предрасположенности, рекомендуется максимально восстановить здоровье.
Во время беременности необходимо сообщить гинекологу обо всех проблемах со здоровьем. Врач может назначить превентивное лечение, которое не даст развиться заболеванию во время беременности.
С первых месяцев беременности нужно заниматься лечебной гимнастикой. Строго контролировать набор веса. Очень полезно беременным плавать в бассейне. Такая физическая нагрузка поможет поддерживать организм в хорошей физической форме. Плаванье также успокаивает нервную систему и расслабляет, имеет легкий закаливающий эффект. Полезны регулярные пешие прогулки в парке или в лесу.

Многие беременные пытаются совмещать карьеру и вынашивание ребенка.
Интенсивный рабочий график, стрессы и недосыпания могут надорвать здоровье как матери, так и ребенка. Женщине необходимо на время отказаться от амбиций и уделить время себе и малышу. Крепкое здоровье мамы и новорожденного будет лучшей наградой.
Если у беременной женщины нет заболеваний, способных вызвать учащение сердцебиения, то предупредить приступы тахикардии можно при помощи профилактических мер:
- сбалансировать питание, придерживаться растительно-молочной диеты;
- отказаться от любых источников кофеина: кофе, какао, шоколада, каш быстрого приготовления (в некоторые из них производители добавляют кофеин);
- обеспечить организм регулярными дозированными нагрузками (подойдут пешие прогулки, плавание);
- избегать чрезмерных физических нагрузок, к которым организм не привык;
- овладеть навыками релаксации и расслабления (дыхательными техниками, асанами йоги, аутотренингом и т. д.);
- избегать источников стресса, который нередко развивается при просмотре фильмов и передач со сценами насилия, а также при общении с большим количеством людей;
- нормализовать водно-солевой баланс, выпивая около 1,5 литров воды в сутки;
- придерживаться режима дня, в котором на сон отведено 8-10 часов;
- принимать препараты с кальцием, калием, магнием.
Учащенное сердцебиение при беременности на ранних сроках – явление редкое. Как правило, этот симптом нарастает со 2-го триместра. Сначала возникают редкие нарушения ритма, ближе к родам они могут участиться. Прогноз в большинстве случаев положительный.
Физиологическая тахикардия носит временный характер и исчезает после рождения ребенка. Она никак не сказывается на здоровье женщины и развитии ребенка.
Если учащение сердцебиения является симптомом заболевания, то предположить, как оно повлияет на плод и течение беременности нельзя. В этих случаях необходимо обследование и индивидуальная консультация специалиста. Для предупреждения таких состояний важно выявить существующие патологии еще на этапе планирования беременности.
Как правило, учащенное сердцебиение при беременности является физиологическим: оно вызвано естественными изменениями в организме будущей мамы, не требует специального лечения и полностью проходит после родов. Когда тахикардия является симптомом другого заболевания, необходима профессиональная диагностика и лечение.
Внимательное отношение беременных к здоровью снижает вероятность осложнений. Профилактика тахикардии включает такие шаги:
- наблюдение за массой тела и ее изменениями;
- физическая активность, тренировки, созданные для этой категории женщин;
- здоровое питание, в котором есть достаточно нужных организму матери и ребенка витаминов и минералов;
- благоприятная морально-психологическая обстановка, отсутствие конфликтов, неприятных ситуаций;
- отказ от вредных пристрастий — алкоголя, курения, а также от кофеина, стимулирующего нервную систему.
Но при первых настораживающих симптомах следует сразу обратиться к врачу. Ведь организм каждого человека индивидуален. Невозможно угадать, каким будет сценарий в каждом конкретном случае.
Прогноз
Опасность изменения сердечной деятельности в виде повышения ЧСС зависит от ряда факторов. К ним относятся:
- возраст беременной;
- гестационный срок;
- наличие сердечной патологии.
В последнем случае возможно развитие наджелудочковой тахикардии, что может крайне негативно сказаться на будущем здоровье матери. Если же тахикардия физиологическая, то прогноз в основном благоприятный.
Любая длительно протекающая тахикардия должна насторожить будущую маму. Частые приступы также подразумевают необходимость медицинской диагностики патологии. Таким образом, можно сказать, что тахикардия при беременности в большинстве случаев является физиологической, не требует специального лечения и имеет благоприятный прогноз.
При тахикардии, обусловленной естественными изменениями в организме, обусловленными беременностью, прогноз благоприятный. Обычно после родов симптомы проходят бесследно.
Но при длительном проявлении тахикардии и отсутствии реакции со стороны беременной и врача возможны следующие осложнения:
- развитие сердечной недостаточности;
- образование тромбов, что приводит к инсультам и инфарктам;
- обморочные состояния.
Патологическая тахикардия
Патологической будет считаться тахикардия при беременности в следующих случаях.
- Частота сердечных сокращений превышает 20 % от исходной. В среднем врачи начинают беспокоиться, когда видят ЧСС более 100 ударов в минуту.
- Тахикардия сопровождается одышкой, головокружением, болями в сердце, обморочными состояниями, потливостью, чувством нехватки воздуха.
- На фоне учащенной работы сердца на электрокардиограмме появляются патологические ритмы: аритмии, блокады, признаки ишемии сердечной мышцы.
- Тахикардия матери влечет за собой учащение сердцебиения плода и изменения в характере плацентарного кровотока по результатам УЗИ и КТГ.
- Повышенное артериальное давление. Это может быть как гипертоническая болезнь, имевшаяся до беременности, так и так называемая гестационная гипертензия. Последняя проявляется в рамках тяжелого осложнения беременности под названием гестоз. Кроме повышенного давления для гестоза характерны отеки и появление белка в моче.
- Пониженное давление также может провоцировать появление выраженной тахикардии. Особенно характерна такая ситуация для беременных, принимающих спазмолитики, препараты магния в больших дозах, недостаточно высыпающихся, игнорирующих прогулки на свежем воздухе и правильное питание. Также гипотония сопровождает первый триместр на фоне токсикоза.
- Повышенная функция щитовидной железы или гипертиреоз.
- Неправильная дозировка лекарств. Неправильно подобранная доза гормонов щитовидной железы, некоторые сердечные препараты, спазмолитики в больших дозах могут провоцировать тахикардию. Сама по себе тахикардия является выраженным побочным эффектом такого сохраняющего беременность препарата, как гинипрал.
- Сами по себе заболевания сердца: пороки развития сердца, клапанного аппарата, миокардиодистрофия, различные виды аритмий и блокад проявляются повышением частоты сердечных сокращений. О таких состояниях беременная, как правило, знает до наступления беременности, однако иногда тахикардия у беременной – первый симптом патологии сердца.
- Курение и потребление кофеина в больших количествах. Курение однозначно стоит бросить, а вот чашка хорошего кофе по утрам никому не вредит. Однако не стоит выпивать 5 кружек кофе в день, запивая их энергетическими напитками с большим содержанием кофеина и таурина.
Как лечить?
Физиологическая тахикардия, как правило, мало беспокоит будущую маму и малыша и бесследно проходит после родов. Стоит помнить, что чем больше срок, тем больше нагрузка на сердце и, соответственно, частота его сокращений.

При появлении систематического учащенного сердцебиения, высоких цифр ЧСС и плохого самочувствия беременная женщина обязана обратиться к врачу. На течение беременности и состояние малыша может повлиять как сама по себе тахикардия, так и причины, ее вызвавшие.
При легких приступах сердцебиения врачи рекомендуют растительные средства и минеральные комплексы.
- Валериана, пустырник, мята как в изолированном виде, так и в составе комплексных препаратов типа Персена, Ново-Пассита, Седавита и т. д.
- Калий и магний способствуют укреплению сердечной мышцы, а витамины группы В обладают успокаивающим действием. Принимать их можно в составе препаратов Аспаркам, Панангин, комбинаций магния с витамином В6, витаминов группы В или комплексных витаминов для беременных.
- Боярышник также обладает защитным действием для клеток сердечной мышцы. Принимать спиртовую настойку беременным не стоит, а вот скушать свежие ягоды, сварить из них компот или использовать сушеные – отличная альтернатива.
В случаях с патологической тахикардией при беременности решение о лечении будет принимать врач-терапевт совместно с кардиологом после ряда дополнительных исследований и тестов.
- В первом триместре при тахикардии женщине нужен полный покой. В это время она объясняется повышенным гормональным фоном. Для терапии применяют пустырник, валериану, шиповник, боярышник.
- Во втором триместре лечение такое же.
- Третий триместр характеризуется учащенным сердцебиением и достигает максимальной точки. Это можно объяснить тем, что плод развивается и растет. В лечении используются успокоительные средства, витамины и минералы в комплексе.
Причины тахикардии при беременности на поздних сроках
В начале беременности изменение частоты сокращений сердечной мышцы — явление достаточно редкое. В этом случае основной причиной являются нервные расстройства, переживания и начинающиеся гормональные изменения. При возникновении стойкой длительной тахикардии причиной может быть хронические заболевания сердца и сосудов.
Для устранения приступа тахикардии на ранних сроках беременности необходимо успокоиться и расслабиться. Для этого рекомендуется закрыть глаза и на протяжении нескольких минут не спеша выполнять глубокие вдохи и выдохи. Если данная процедура неэффективна, то женщине назначаются успокаивающие препараты растительного происхождения.
Ближе к концу беременности тахикардия появляется практически у всех. Ведущая причина ее возникновения – смещение сердца из-за высокого расположения матки. Данное состояние не является патологическим и не требует никакой коррекции.
На поздних сроках тахикардия может появиться на фоне приема лекарственных препаратов. Это опасно возможностью развития преждевременных родов. Часто учащенное сердцебиение возникает при применении сосудосуживающих препаратов для лечения насморка.
В конце беременности лекарства в меньшей степени влияют на плод, однако, даже в этом случае для лечения стойкой тахикардии предпочтение отдается препаратам растительного происхождения.

Своевременное устранение провоцирующих факторов – залог избавления от тахикардии.
Однако если факторы риска устранены, а тахикардия, начавшаяся с первых недель беременности, не уходит, она может указывать на обострение хронических болезней у беременной или возникновение заболеваний сердца и сосудов.
Обязательно нужно обратиться за неотложной врачебной помощью, если беременная ощущает, что сердце пропускает удары и теряет сознание!
На поздних срокахтахикардия неизбежна, потому бояться её не стоит. Она развивается по естественным причинам – увеличение плода, усиленная работа сосудов, смещение сердца растущей маткой.
А вот если она вызывается вредными привычками, приёмом кофе или медицинских препаратов, побочными эффектами которых является тахикардия, от них необходимо срочно отказаться!
Опасно число сердечных сокращений в покое свыше 100 ударов за минуту, сопровождающееся болью и жжением в области сердца.
- Когда начинается приступ, самочувствие резко ухудшается, появляются боли, тревога.
- Тошнота, головокружения признаки заболевания сердечно-сосудистой системы.
- Во время приступов сердце пропускает удары – признак пароксизмальной тахикардии – при этом надо срочно вызывать скорую.
С целью устранения приступа надо принять удобное положение, закрыть глаза, расслабиться и делать медленные вдохи и выдохи. Для терапии назначают успокоительное. На растительной основе.
- Тахикардию могут вызвать вредные привычки, которые приводят к врожденным заболеваниям у ребенка – они могут остаться с ним на всю жизнь.
- С особой осторожностью принимайте лекарства на последних сроках – многие из них вызывают учащенное сердцебиение, которое может спровоцировать кровотечение и преждевременные роды.
- Тахикардия, при которой в спокойном состоянии частота сокращений сердца более ста в минуту, считается опасной.