Оглавление
Артериальная гипертензия, возникшая во время беременности
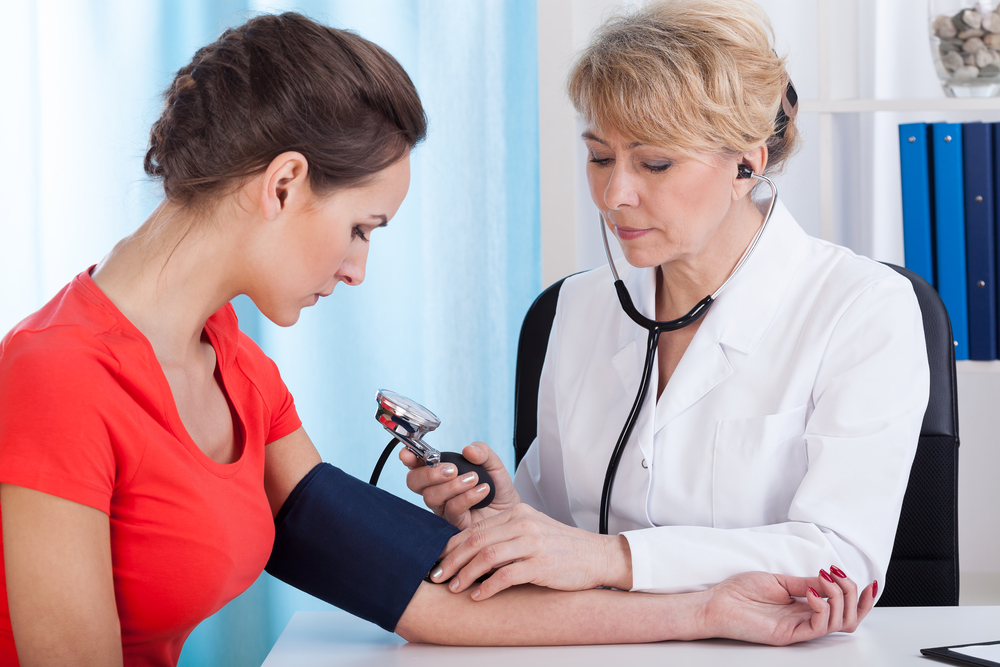
Артериальная гипертония беременных иначе называется гестационная гипертензия. При этом состоянии систолическое давление повышается более 140 мм рт. ст., а диастолическое — выше 90 мм рт. ст. Возникает она преимущественно после 20 недели беременности и проходит после родов. Она может быть изолированной или сочетаться с отеками и появлением белка в моче.
Механизм развития
Доказано, что склонность к повышению давления во время беременности генетически запрограммирована. В частности, меняется структура гена, ответственного за синтез ангиотензиногена и ангиотензинпревращающего фермента. Эти вещества активно поддерживают уровень артериального давления. Такие генетические изменения не влияют на риск развития собственно гипертонической болезни. Они могут проявиться лишь во время беременности.
У пациенток с высоким давлением при беременности из-за генетических мутаций нарушена активность ренин-ангиотензин-альдостероновой системы, поддерживающей постоянство сосудистого тонуса и водно-солевого обмена. Известно, что во время беременности существенно увеличивается количество натрия в организме.
Эти ионы удерживают воду, увеличивая объем циркулирующей крови, что необходимо для кровоснабжения плода. Натрий в больших количествах выводится через почки и частично всасывается обратно в кровь. При нарушениях ренин-ангиотензин-альдостероновой системы реабсорбция (обратное всасывание) натрия замедляется, он выводится с мочой, за ним уходит жидкость, в результате уменьшается объем циркулирующей крови. Гиповолемия (уменьшение объема крови) приводит к развитию гестоза, патологии плаценты и даже к преждевременным родам.
Когда объем циркулирующей крови снижается ниже критического значения, происходит рефлекторный спазм сосудов периферических тканей. Такая реакция призвана уменьшить объем сосудистого русла, приведя его в соответствие со сниженным объемом крови. Проявлением такого состояния является повышение давления у беременной женщины.
Спазм сосудов приводит к повреждению их внутренней оболочки (эндотелия). На эти дефекты начинают «прилипать» тромбоциты, формируются микротромбы, нарушается микроциркуляция, выделяется большое количество биологически активных веществ, в том числе и с токсическими эффектами. В итоге может развиться поражение почек, головного мозга, печени, матки.
Одним из важных факторов повышения артериального давления у беременных является дисфункция эндотелия: неправильная работа внутренней оболочки сосудов, при которой выделяются вещества, вызывающие вазоспазм.
После родов у женщины восстанавливается гормональный фон, естественным образом уменьшается объем сосудистого русла, приходя в соответствие с объемом крови.
Нормализуется венозный возврат крови к сердцу, восстанавливается сердечный выброс. В результате уровень артериального давления нормализуется.
Факторы риска
Артериальная гипертония беременных чаще возникает в следующих ситуациях:
- первая беременность и роды;
- гипертоническая болезнь у ближайших родственников;
- сахарный диабет;
- многоплодная беременность;
- многоводие;
- пузырный занос;
- заболевания почек у женщины.
Симптомы

Кроме повышения артериального давления, у женщины могут наблюдаться такие признаки:
- быстрая прибавка в весе;
- отеки на ногах;
- головная боль;
- нарушение зрения;
- боль в верхней трети живота.

При появлении таких симптомов нужно немедленно обратиться к врачу.
Лечение
Перед началом лечения беременная должна пройти суточное мониторирование артериального давления. Этот метод помогает получить ценную информацию об уровне давления в разное время суток, определить среднее давление. С учетом полученных показателей строится тактика лечения, а в дальнейшем и родоразрешения.
Терапия призвана улучшить показатели кровообращения, в том числе венозного.
Основные ее направления:
- положение лежа на левом боку;
- умеренная физическая активность;
- прием венотонических препаратов после консультации с врачом;
- недопустимость резкого ограничения жидкости и поваренной соли;
- своевременное родоразрешение, преимущественно консервативное.
Женщина должна разумно уменьшить употребление рафинированных углеводов и животного белка. Следует избегать боли, тревоги, стрессов, неприятных ожиданий. Доказано, что все эти эмоции повышают артериальное давление.
Лекарства для снижения артериального давления и мочегонные препараты назначает врач лишь при необходимости. Чаще всего используются бета-адреноблокаторы или метилдофа.
Под этим состоянием понимают повышение артериального давления, обусловленное хроническими заболеваниями, возникшими до беременности. Чаще всего хроническая гипертензия обусловлена следующими причинами:
- гипертоническая болезнь;
- хронические болезни почек;
- нарушения обмена веществ.
Гипертоническая болезнь может наблюдаться до беременности, а может впервые проявиться лишь в первом триместре. После родов гипертония может сохраняться или даже усиливаться. Беременность противопоказана при высоком уровне артериального давления (выше 200/115 мм рт. ст.), поражении сосудов мозга, почек, сердца, сетчатки глаза.
При сочетании этих двух состояний страдает плод. Увеличивается рис развития гестоза, плацентарной недостаточности и задержи развития плода. В несколько раз повышается вероятность отслойки плаценты. Страдает и материнский организм: поражаются сосуды мозга, развивается энцефалопатия. Может возникнуть даже нарушение мозгового кровообращения.
В срок до 12 недель необходимо госпитализировать беременную женщину с гипертонической болезнью, чтобы оценить возможность сохранения беременности. Если вынашивание не противопоказано, следующее лечение в стационаре проводят в 28 – 32 недели, когда сердечно-сосудистая система женщины подвергается наибольшей нагрузке.
Гипертоническая болезнь во время беременности лечится преимущественно с применением бета-блокаторов и антагонистов кальция с добавлением калийсберегающих диуретиков. В 37 – 38 недель проводят плановую госпитализацию для подготовки к родам.
Ведение родов
Родоразрешение при гипертонии во время беременности чаще проводят через естественные родовые пути с использованием эпидуральной анестезии. Второй период родов стремятся сократить, проводя эпизиотомию, используя вакуум-экстракцию плода или акушерские щипцы. При необходимости профилактировать кровотечение в третьем периоде применяют окситоцин, но не метилэргометрин. Последний препарат противопоказан, так как вызывает спазм сосудов и повышение давления.
При неэффективности гипотензивной терапии, а также в случаях тяжелых осложнений (нарушение мозгового кровообращения у женщины, отслойка плаценты и другие) проводят кесарево сечение.
Европейская
| Вид артериальной гипертензии (АГ) | Что характеризует |
|---|---|
| Ранее существующая | Диагноз установлен до беременности Или в первые 20 недель после зачатия АГ сохраняется более 42 дней после рождения ребенка |
| Гестационная (то есть связанная с беременностью) | АД начинает повышаться на сроке беременности более 20 недель Изначально отсутствие эпизодов АГ Возвращение уровня давления к норме в течение 42 дней от родов |
| Преэклампсия | Гестационная АГ Появление в суточном мочевом осадке белка более 300–500 мг |
| Ранее существующая с гестационной гипертензией и обнаружением белка в моче | Диагноз установлен до наступления беременности Нарастание степени АГ после 20-недельного срока Любое количество белка в моче |
| Неклассифицированная | Нет достаточного количества информации, чтобы определить вид АГ |
| Вид АГ | Что его характеризует |
|---|---|
| Неспецифичная | АГ выявлена ранее |
| Переходящая, или транзиторная | АГ впервые возникла при беременности После родов повышения АД нет |
| Специфичная (преэклампсия, эклампсия) | АГ зарегистрирована на любом сроке беременности Признаки нарушения работы почек |

Если давление при беременности пониженное
Из этой статьи вы узнаете о таком частом явлении, как низкое давление при беременности. Мы постараемся определить, какое АД считается низким именно для будущих мам, каковы причины такого состояния, в чем его опасность и как можно помочь беременной в этом случае.
Пониженное артериальное давление – это достаточно частая жалоба будущих мам на разных сроках беременности. Дело в том, что само по себе состояние беременности предрасполагает к изменениям работы сердца, сосудов и, соответственно, колебаниям уровня АД.
Такое понятие, как «низкое давление», или гипотония, у беременной, не поддается какому-либо четкому определению. У каждой беременной женщины это понятие будет иметь индивидуальные рамки. В среднем у небеременной женщины с нормальным уровнем АД во время беременности «рабочее» давление составит примерно 100/60 – 110/70 мм рт. ст.
Важным критерием сниженного давления будут не столько показатели тонометра, сколько жалобы пациентки, которыми сопровождается падение АД:
- Слабость, сонливость, вялость.
- Головная боль, тяжесть в висках.
- Головокружение, резкая слабость при смене положения тела в пространстве.
- Отдышка, учащение частоты сердечных сокращений.
- Потливость.
- Часто при выраженной гипотонии у матери плод также реагирует на ее состояние. Шевеления плода могут стать реже, менее сильными, периоды «сна» могут удлиняться, а запись его кардиотокограммы (КТГ) будет носить так называемый «вялый» или «монотонный» характер.
Низким условно будет считаться давление ниже 90/60 мм рт. ст. Именно при таких цифрах возникает опасность недостаточного кровоснабжения внутренних органов, головного мозга самой женщины, а также плаценты и плода. Но с такими выраженными падениями АД будущие мамы сталкиваются редко. Причиной настолько низкого давления становятся так называемые сосудистые катастрофы типа шока, коллапса или выраженной кровопотери.
Важно понимать, что низкое давление в пределах 90/60 мм рт. ст. без соответствующих жалоб беременной женщины и патологических состояний со стороны плода не является диагнозом и не нуждается в лечении.
Обычно проблемами пониженного давления и его симптомами при беременности занимается ведущий беременность врач-гинеколог совместно с терапевтом женской консультации.
Перечислим основные причины пониженного АД у будущих мам:
- Физиологическая перестройка сердечно-сосудистой системы – понижение сопротивления сосудов, объема циркулирующей крови и так называемая централизация кровотока – перераспределение основных потоков крови к растущей матке и плоду.
- Ранний токсикоз беременных – патологическая реакция организма женщины на беременность, проявляющаяся тошнотой, рвотой и связанным с этим пониженным давлением, слабостью, головокружением.
- Бесконтрольный и часто совершенно бесполезный прием лекарств «для поддержания» или «сохранения» беременности – высокие дозы спазмолитиков, препаратов магния и прогестерона расслабляют стенку сосудов, снижая давление.
- Неправильное назначение, неверные дозы или бесконтрольный прием беременной женщиной специализированных сердечно-сосудистых препаратов. Например, беременные с гипертонией часто продолжают принимать привычные до беременности дозы лекарств, не посоветовавшись с терапевтом женской консультации.
- Сильное переутомление, хронический недосып, плохое питание, стрессы, недостаток свежего воздуха, малоподвижный образ жизни многих будущих матерей не лучшим образом сказываются на тонусе сосудов, провоцируя то гипотонию, то неконтролируемые скачки давления по типу вегето-сосудистой дистонии.
Еще раз повторимся, что делать с пониженным АД беременной женщины при отсутствии жалоб ничего не нужно! Лечить пониженное давление у беременных необходимо при тех или иных его клинических проявлениях – чаще всего это слабость, вялость, сонливость и головокружение.
Перечислим основные принципы лечения гипотонии у беременных:
- Ликвидация провоцирующих факторов – отмена «лишних» лекарств, коррекция раннего токсикоза, нормальное питание и так далее.
- Очень важным аспектом в лечении низкого давления и связанных с ним жалоб будет разумная физическая активность и закаливающие процедуры. Плавание, йога, пилатес, гимнастика для беременных, дыхательные техники полезны не только для сосудов, но и окажут незаменимую помощь в родах.
- Прогулки на свежем воздухе обязательны для будущих мам – активное поступление кислорода активирует работу сердца, улучшает тонус сосудов и оказывает прекрасное тонизирующее действие.
- Еще одним крайне спорным моментом является прием кофе при беременности. Многие беременные считают, что ароматный напиток в период ожидания ребенка находится под строгим запретом. На самом деле это не так! Кружка хорошего молотого кофе со сливками или молоком не только разрешена, но и совершенно необходима беременной с пониженным давлением. Разумеется, злоупотреблять кофе нельзя – в сутки рекомендовано принимать не более двух кружек. Напиток должен быть некрепким и исключительно зерновым.
- Прекрасное влияние на тонус сосудов и АД оказывает зеленый чай – его можно и нужно употреблять беременным женщинам. Кроме тонизирующего действия, зеленый чай является великолепным мягким мочегонным, что может оказаться полезным при появлении отеков.
- Тонизирующим эффектом обладают аптечные средства – экстракт женьшеня, элеутерококка, гинкго билоба. Эти растительные экстракты продаются как в виде настоек, так и в виде различных пищевых добавок. Принимайте такие добавки по инструкции, поскольку в различных средствах будет различная концентрация активного вещества.
- Чудесным средством от многих неприятных состояний при беременности является корень имбиря. Кроме нормализации давления, улучшения метаболизма, он обладает великолепным средством от токсикоза. Заварите столовую ложку тертого свежего корня имбиря с несколькими дольками лимона и столовой ложкой меда литром кипятка и принимайте этот отвар в течение дня.
- Тонизирующим средством являются и грецкие орехи. Приготовьте орехово-витаминную пасту. Для этого возьмите стакан очищенных грецких орехов, один небольшой лимон с кожурой и столовую ложку меда. Пропустите компоненты через мясорубку, сложите в стеклянную банку и храните под крышкой в холодильнике. Принимайте по чайной ложке 2–3 раза в день. Для повышения уровня полезных веществ в пасту можно добавить сухофрукты и другие орехи.
- Категорически противопоказаны беременным женщинам столь эффективные при низком давлении отвары из пижмы и бессмертника! Эти травы издревле использовались травниками всего мира для прерывания беременности и вызывания родов, поэтому принимать их при желанной беременности опасно.
Перед началом самолечения обязательно проконсультируйтесь с врачом и выясните, влияет ли низкое давление на состояние ребенка.
Когда женщина готовится стать мамой, в ее организме происходит множество изменений, многих женщин беспокоят давление и отеки при беременности.
На протяжении всех 9 месяцев беременности каждый день нужно проверять давление, ведь оно во многом определяет ваше состояние и состояние вашего малыша. В первые месяцы беременности происходит гормональная перестройка, которая вызывает снижение артериального давления или гипотонию. Из-за этого, особенно по утрам, вы чувствуете слабость и сонливость, головокружение, звон в ушах, задыхаетесь при ходьбе.
Из-за пониженного давления во время беременности происходит нарушение кровообращения в плаценте и у малыша из-за недостатка питательных веществ и кислорода возникает голод, он начинает задыхаться. Этого нельзя ни в коем случае допускать: если ваше давление опустится ниже 100/60 нужно срочно обратиться к врачу.
Отеки во второй половине беременности – довольно частое явление. Вы чувствуете тяжесть в ногах, у вас могут неметь кисти рук, жмет обувь и кольца на пальцах рук… Что делать? Стоит ли их лечить? Как ни странно, зарубежные врачи не рекомендуют лечить физиологические отеки. Наши акушеры-гинекологи более осторожны в этом вопросе, они утверждают, что обязательно нужно подвергать лечению первые стадии отеков.
Так что повышенное давление и отеки при беременности – дело серьезное, не стоит их игнорировать или заниматься самолечением, если всегда можно обратиться за консультацией к лечащему врачу.
В этом неспокойном мире, среди постоянной спешки и дисгармонии сложно избежать стрессов. Любая стрессовая ситуация влияет на нервную систему и не проходит без следа для здоровья, например, она может провоцировать скачки давления. Особенно эта проблема актуальна у женщин в период беременности.
От этой проблемы страдает большая часть будущих мамочек, особенно на раннем сроке. Все силы организма направлены на то, чтобы создать для растущего плода нормальные условия для развития. Перестройка гормонального фона начинается практически сразу после зачатия, что не может не сказаться на самочувствии женщины. Не следует забывать, что и сама по себе беременность уже является огромным стрессом, а он способен спровоцировать проблемы частого снижения АД.
Вызвать гипотонию может обезвоживание и, даже голод. В результате у женщины начинается приступ головокружения, кровь приливает к голове, возможен обморок. Со скачками давления зачастую связывают резкую смену настроения будущей мамы: от обожания всего мира до чувства полной беспомощности. Кроме того, женщинам, страдающим гипотонией необходимо следить за уровнем гемоглобина в крови.
Существуют и серьезные причины снижения АД. Почему у беременных падает давление? Упасть оно может по причине болезни желудка, при наличии аллергии, инфекции, при болезнях щитовидной железы и других осложнениях. Может спровоцировать изменение давления и постоянная рвота, вызванная токсикозом. Поэтому важно сообщить доктору о плохом самочувствии.
Лечение
Симптомы
- бессимптомно, не вызывая никаких изменений в общем самочувствии;
- с минимальными симптомами, которые часто скрываются за общими изменениями в привычном состоянии на фоне прогрессирующей беременности;
- с умеренными нарушениями в виде жалоб на головную боль, усталость, дискомфорт в груди;
- крайне тяжело, вынуждая значительно ограничивать себя даже в домашних делах, не говоря о трудовых и физических нагрузках.
Все знают, что беременность нередко сопровождается токсикозом. Обычно он проходит примерно к 16 неделе. Но тошнота и слабость могут неожиданно вернуться во второй половине беременности. И эти симптомы — лишь «вершина айсберга», в организме в это время происходят гораздо более серьезные процессы. Такое состояние называют поздним токсикозом или гестозом. Почему оно возникает, как проявляется и чем может грозить?
Гестоз — коварное заболевание, довольно долго он может никак себя не обнаруживать. Хотя в организме в это время уже вовсю идет патологический процесс. Чаще всего гестоз выявляется в третьем триместре (после 28 недели), по статистике с ним сталкивается до 30% будущих мам.
Как обычно, точной причины появления заболевания врачам не удается установить. По мнению одних исследователей, гестоз развивается из-за нарушения гормональной регуляции. По другой версии — из-за иммунологической несовместимости матери и плода. В общем, большинство специалистов сходится в том, что проблемы возникают из-за изменений, которые активно происходят в период беременности, однако организм не успевает к ним приспособиться. Как следствие, начинаются разнообразные нарушения.
При гестозе происходит спазм мелких кровеносных сосудов, в результате этого резко снижается количество крови, несущей кислород и питательные вещества. Органы перестают получать необходимое количество кислорода и питательных веществ, их работа нарушается. Жидкость, которая находится в тканях организма, не может всасываться через суженные мелкие сосуды, поэтому появляются отеки, жажда.
В организме «сбивается» водно-солевой баланс. Хуже функционирует плацента, ребенок получает недостаточное количество жизненно важных веществ, с трудом выводятся шлаки. Все это может привести к замедлению роста и развития плода, гипоксии (нехватке кислорода). Из-за спазма мелких сосудов растет количество крови в крупных кровеносных сосудах, что увеличивает артериальное давление, могут появиться головные боли.
Диагностика
| Метод диагностики | Что именно делают |
|---|---|
| Полный сбор информации | О характере и времени возникновения жалоб Их связи с наступившей беременностью, ее сроком Семейная история болезней, связанных с сердцем и сосудами Данные обо всех перенесенных в жизни заболеваниях Течение предыдущих беременностей |
| Осмотр по системам | Выявление типичных внешних особенностей (избыточный вес, изменения сосудов и пр.) Наличие отеков и степень их распространенности Характер сердцебиения и АД на обеих руках Признаки увеличения размеров сердца Усиление и распространение верхушечного толчка Дополнительный 3 тон при выслушивании сердца Неврологические нарушения (неустойчивость, патология рефлексов) |
| Лабораторные пробы | Оценивают уровень снижения тромбоцитов Признаки повышенной свертываемости крови Изменение количества калия, натрия и креатинина Количество белка в суточном осадке мочи Повышение содержания глюкозы, холестерина и его фракций Исследование гормонов надпочечников в крови и моче |
| Инструментальные исследования | Электрокардиография: выявляют увеличение левого желудочка и наличие нарушений ритма Ультрасонография миокарда: степень увеличения толщины стенки левого желудочка, функциональность сердца Сонография (УЗИ) сосудов шеи и головного мозга, вен нижних конечностей для выявления патологии с их стороны (стеноз, тромбоз) Ультразвуковое обследование плода, пупочных и плацентарных сосудов, самой плаценты для определения степени нарушения кровотока и выявления патологии со стороны ребенка Сонография почек на предмет новообразований в их проекции, изменения структуры органов |
| Осмотр специалистов | Окулист: определение степени изменения сосудистой сети глазного дна Терапевт, кардиолог: решение вопроса о виде АГ |

Опасность АГ при беременности для женщины и ребенка
Осложнения АГ при беременности стоят на 3–4 месте среди причин смерти матери.
| Опасность для женщины | Опасность для ребенка |
|---|---|
| Преждевременное отслоение плаценты с тяжелым кровотечением | Нарастающая недостаточность кровотока в плаценте с задержкой развития плода |
| Отслоение сетчатки глаз с полной потерей зрения | Острое нарушение поступления кислорода к ребенку и его внутриутробная гибель |
| Досрочное начало родовой деятельности | После рождения высокий риск развития заболеваний сосудов и сердца, эндокринологических патологий |
| Эклампсия с кровотечением в структуры головного мозга | |
| После беременности увеличивается риск развития диабета, хронических форм нарушения кровотока в сердце и головном мозге |
Как поднять давление при беременности?
Почему появляются отечности во время беременности:
- Физиологические причины. Вместе с ростом ребенка растет и матка, она давит на сосуды и органы, что затрудняет выведение жидкости из организма. Поэтому зачастую она накапливается в тканях. Диета и регулирование водного баланса может уменьшить их. Отеки подобного типа пропадают сами собой после родов.
- Патологические причины. При нарушении работы почек, как правило, отекает лицо и пальцы руки, в конечном счете, ноги наливаются водой. Сердечные отеки возникают в нижней части тела – от поясницы до ступней.
Сами по себе физиологические отеки не страшны, если вовремя среагировать на проблему и приложить силы к ее устранению. Отечность не следует запускать – последствия могут быть необратимыми.
Определить тяжесть отечности могут в больнице: специальный анализ Макклюра-Олдрича покажет степень застоя жидкости в организме.
О появлении отеков следует сообщить врачу, который ведет беременность
При гестозе могут страдать и внутренние органы, часто нарушается плацентарное кровообращение, что негативно сказывается на развитии малыша в утробе.
Степени гестоза:
- Водянка беременных. Отечность сопровождается быстрой утомляемостью, слабостью и прибавкой в весе.
- Нефропатия. В анализах мочи присутствует белок, кровяное давление беременной выше нормы.
- Преэклампсия. Помимо симптомов нефропатии происходит изменение глазного дна.
- Эклампсия. Появляются судороги, отеки могут поразить мозг, что чревато очень нехорошими последствиями для беременной и для плода.
Часто случается так, что при высоком давлении и отеках беременная не ощущает сильного дискомфорта, главная задача наблюдающего врача – вовремя отследить изменения состояния женщины и назначить эффективное лечение.
Общая отечность может быть воспринята, как обычная прибавка в весе, что при данном положении есть нормой. Одутловатость лица может сопровождаться ринитом разной сложности. В данном случае это может отразиться и на развитии плода, потому как ребенок не получает кислород должным образом.

Если данная проблема не подается корректировке с помощью диеты, стоит обратиться к врачу, так как это может быть более серьезной формой отеков, связанной с почечной или сердечной недостаточностью, варикозным расширением вен, гестозом.
Не назначают беременным лекарства Фуросемид и Гипотиазид, так как они влияют на работу почек и могут стать причиной ухудшения слуха. Теобромин приводит к учащенному сердцебиению у ребенка.
Отеки при беременности можно снять с помощью специальных медикаментов
Разрешенные мочегонные препараты:
- Канефрон;
- Эуфиллин;
- Фитолизин.
Помимо диуретиков гинеколог может назначить лекарственные средства, чтобы снять спазм сосудов и улучшить кровоснабжения в тканях. Одним из таких препаратов является Магне В6,который разрешен во время вынашивания и грудного вскармливания.
Запрещается использовать корень петрушки – он способен привести матку в тонус, что чревато плохими последствиями для ребенка. Также нельзя употреблять землянику и ягоды можжевельника.
Как убрать отеки в домашних условиях:
- Заваренные и настоянные цветы липы принимают по половине стакана дважды в день.
- 10 г сухих листьев толокнянки на стакан кипятка. Пить на протяжении дня по 1 ст.л. Обладает мочегонным и противовоспалительным действием.
- 10 г листьев мяты на стакан кипятка – пить по 100 мл трижды в сутки перед едой.
- 10 г ягод калины на 200 мл кипятка, настоять, выжать сок из ягод. Пить по 50-70 мл три раза в сутки.
Помимо вышеназванных домашних средств лечения отечности, можно употреблять чаи с брусникой или отвары ягод шиповника.

Некоторые специалисты считают, что отеки могут появляться, если беременная спит на правом боку – идет нагрузка на почки, поэтому они работают в неполную силу. Чтобы снизить риск отечности, женщине лучше лежать на левом боку.
Чтобы предотвратить отеки при беременности, следует придерживаться здорового образа жизни
Как избежать отеков:
- Уменьшить употребление соленой пищи. Чрезмерное поедание соленой пищи задерживает жидкость в организме.
- Здоровое питание. Не злоупотреблять черным чаем, кофе, булочными изделиями. Исключить из рациона жареную и копченую пищу.
- Наладить питьевой режим. Употреблять в среднем 2 л очищенной негазированной воды, помимо компотов, соков и супов.
- Необходимость принимать мочегонные препараты влечет за собой вымывание калия из организма, поэтому нужно пополнять его запасы продуктами или витаминами для беременных.
- Отдых и прогулки на свежем воздухе. Также рекомендуется делать легкую зарядку по утрам.
- Если к вечеру отекли ноги, можно полежать, подняв их к верху для лучшего оттока жидкости.
- Укреплять стенки сосудов. Лекарственные препараты может назначить только врач.
Как правило, отеки беременных исчезают практически сразу после рождения ребенка. Если же прошло несколько суток, а отечность не уходит – это повод обратиться к врачу за назначением лечения.
Однако уже во второй половине беременности возникает обратная склонность – к повышенному давлению. Это связано с тем, что в организме появился дополнительный круг кровообращения и увеличился объем циркулирующей крови. Это нормально, но стоит насторожиться, если давление поднимется выше 140/90 – это может быть токсикоз второй половины беременности, нужно срочно обратиться к врачу!
Повышенное давление может вызывать отеки при беременности.
Вторичные формы АГ могут быть полностью купированы после лечения основного заболевания.
Специфичные гестационные формы АГ связаны с самим процессом беременности, поэтому без лечения давление нормализуется только после родов.
- Изменить питание и снизить количество соли, жирной пищи.
- Нормализовать режим труда и отдыха.
- Увеличить физическую активность в доступной форме.
- Посещать сеансы физиотерапии и психологической помощи.
| Группа лекарственных средств | Разрешенные к применению у беременных препараты |
|---|---|
| Антигипертензивные лекарства с центральным механизмом воздействия | Метилдопа Клофелин |
| Блокаторы медленных каналов кальция | Нифедипин Амлодипин Верапамил |
| Бета-адреноблокаторы | Метопролол Бисопролол |
| Альфа-адреноблокаторы | Празозин |
| Мочегонные | Фуросемид Гидрохлортиазид |
| Средства, расширяющие периферические сосуды | Натрия Нитропруссид Нитроглицерин |
| Цель назначения | Разрешенные к применению у беременных препараты |
|---|---|
| Улучшение функциональности микроциркуляторного русла в плаценте | Пентоксифиллин Аминофиллин Дротаверин Актовегин |
| Нормализация белкового обмена | Орципреналин |
Однако уже во второй половине беременности возникает обратная склонность – к повышенному давлению. Это связано с тем, что в организме появился дополнительный круг кровообращения и увеличился объем циркулирующей крови. Это нормально, но стоит насторожиться, если давление поднимется выше 140/90 – это может быть токсикоз второй половины беременности, нужно срочно обратиться к врачу!
Да, повышенное давление действительно таит в себе больше опасностей, но и низкое давление при беременности не слишком-то радует: самочувствие плохое, а традиционные методы повышения давления при беременности без медикаментов – кофе, крепкий чай – в «интересном положении» не рекомендованы… Давайте разберемся, чем опасно пониженное давление в этот период и что с этим делать.
Помимо плохого самочувствия гипотония опасна тем, что ухудшается циркуляция крови, и кислорода не хватает ни ребенку, ни жизненно важным органам самой женщины – мозгу, сердцу. Есть прямая взаимосвязь между нарушениями кровоснабжения матки и различными нарушениями в развитии ребенка, а также осложнениями во время родов.
Когда в плаценте – главном органе, благодаря которому ребенок получает кислород и питательные вещества – нарушается кровообращение, может возникнуть плацентарная недостаточность. Плод, недополучающий то, что необходимо ему для нормального роста и развития, начинает задыхаться и голодать.
Худший вариант развития событий при таком состоянии – это выкидыш на поздних сроках беременности. Если гипотонию не лечить, к концу беременности она может привести к гестозу – тяжелому осложнению, заключающемуся в расстройстве функций органов и систем организма будущей матери.
Кроме того, снижение давления при беременности может вызвать коллапс, губительный для ребенка. Еще одна опасность – малыш может погибнуть от удара, если у мамы начнется сильный приступ головокружения и она упадет.
Нередко давление у беременной женщины падает ночью. Особенно часто это происходит тогда, когда она спит на спине – плод своим весом давит на полую вену, отчего кровоснабжение сердца ухудшается.

Договоримся сразу: никакое самолечение в случае беременности недопустимо. Традиционные препараты, помогающие при гипотонии, беременным женщинам категорически противопоказаны: их эффект заключается в том, что давление повышается за счет сужения кровеносных сосудов, но тогда ребенок недополучает кровь и питательные вещества.
Если у вас падает давление при беременности, стоит попробовать нормализовать его самостоятельно и без применения медикаментов. К счастью, существует много способов это сделать – комплексное осуществление довольно простых рекомендаций поможет нормализовать давление.
Как повысить давление при беременности
Если проблема возникает редко, врачи рекомендуют выполнить ряд следующих действий. Чтобы поднять давление при беременности, нужно прилечь в постель. Окно должно быть открытым, чтобы чувствовался поток воздуха, но без сквозняка. Если легче не стало, можно выпить чашку некрепкого кофе или черного чая.
Специальных диет при гипотонии нет, рацион питания составляется индивидуально. Необходимо включить в него продукты, повышающие давление или не позволяющие ему снижаться. Есть следует не меньше четырех раз в сутки понемногу, если сразу плотно поесть, то можно спровоцировать снижение АД. Среди продуктов, поднимающих давление есть и такие, которые нельзя отнести к категории полезных или которые вовсе нельзя есть, например, землянику.
Пить кофе беременным при низком давлении можно, но не всем. Рекомендуется напиток тем, кто с утра с трудом может встать и привык пить кофе, чтобы проснуться. Важно не делать это натощак и выбирать марки, облегченные по кофеину. Еще один совет – разбавлять его молоком. Молоко особенно необходимо будущей мамочке, так как содержит требуемые вещества и кальций, так необходимый для роста ребенка.
- Выпивать можно 1-3 чашечки в день, но не на ночь.
- Кофеин повышает давление, кровь начинает циркулировать быстрее, поэтому женщинам с повышенным АД от этого напитка лучше отказаться.
- Кофе – прекрасное мочегонное средство, поэтому рекомендуется тем, у кого бывают отеки.
- Напиток нельзя употреблять женщинам с сильным токсикозом, головными болями и рвотой.
- Противопоказан ароматный напиток женщинам, у которых имеются проблемы с желудком.
- Кофестол, содержащийся в кофе, повышает холестерин. Для этого нужно выпивать до 6 чашек в день и только женщинам после 35 лет.