Оглавление
- 1 Проблема распространенности сердечных заболеваний
- 2 Причины
- 3 О разграничении терминов и понятий
- 4 Ишемия сердца, ишемическая болезнь (ИБС): симптомы, лечение, формы, профилактика
- 5 Как не пропустить признаки приближающегося инфаркта? Первая помощь при инфаркте
- 6 Ишемия сердца, ишемическая болезнь (ИБС): симптомы, лечение, формы, профилактика
- 7 Дифференциальная диагностика заболеваний
- 8 Диагностика, методы и способы выставления заболевания
- 9 ЭхоКГ и МРТ для диагностики ИБС и стенокардии
- 10 Лечебные мероприятия, и их характерность
Проблема распространенности сердечных заболеваний
Распространенность заболеваний сердечно-сосудистой системы, обусловленная образом жизни, и наследственной предрасположенностью к нарушениям обмена веществ в организме, привела к насущной необходимости поиска возможных средств борьбы с ними.
Медицинская общественность, озабоченная поисками возможностей предотвращения и развития заболеваний, неоднократно предпринимала попытки найти радикальное средство, которое могло бы воспрепятствовать появлению стенокардии, ИБС, развитию негативных состояний, приводящих, порой, к летальному исходу.
Однако универсальное средство противостоять патологии, приводящей к возникновению сердечных дисфункций, известных, под названиями ишемической болезни сердца, стенокардии, коронарной болезни сердца, атеросклероза коронарных артерий, человечеству еще предстоит открыть.
Причины
ИБС с характерными стенокардическими болями является следствием сужения сосудов коронарного типа. Просвет становится небольшим, проходимость крови значительно ухудшается. Спровоцировать состояние способны:
- атеросклеротические поражения в артериях;
- повреждения бляшки, спровоцированной атеросклерозом, и последующее образование тромба;
- артериальные спазмы с характерным сужением просвета;
- чрезмерное психоэмоциональное напряжение;
- сильные нагрузки на организм;
- частое и интенсивное курение;
- гипертония, не подвергающаяся контролю;
- гипертрофия в миокарде (нарост тканей приводит к увеличению объёма и веса сердца);
- возрастные изменения, провоцирующие ухудшение эластичности в мембранах сосудов.
Перечень причин, по которым возникает приступ ишемической болезни, может быть довольно длинным, и разнообразным. ВКС, или инфаркт миокарда иногда бывает следствием аномалий развития аорты или артерии, нарушения их привычного состояния из-за хронических болезней эндокринного, или обменного характера, других жизненно важных органов.
Существуют определенные обстоятельства, которые могут усилить вероятность проявления болезни, или, наоборот, способствовать ее быстрой ликвидации. Развитие ангинозного приступа могут спровоцировать:
- обильная еда;
- резкий выход в холодный воздух;
- физическое усилие, или превышение дозволенной двигательной активности.
Интенсивность приступа становится меньше, если принять горизонтальное положение, и повышается, если ему предшествовали психоэмоциональные нагрузки.
Все это достаточно легко объясняется с биохимической точки зрения, гормональным фоном, деятельностью центральной нервной системы, гипофиза и головного мозга, которые оказывают влияние на сердечный ритм.
О разграничении терминов и понятий
Нерациональное питание, ведущее к ожирению. Данный фактор приводит к повышению общей массы тела, соответственно повышается и объем циркулирующей крови, потому сердце вынуждено работать в усиленном режиме. Так же нерациональное питание может быть причиной атеросклероза. Отложение жиров в стенке сосуда с формированием холестериновых бляшек в просвете коронарного сосуда создает препятствие для пока крови, приводя к снижению скорости доставки к сердечной мышце кислорода и питательных веществ.
Сниженная физическая нагрузка. Может приводить к избыточной массе тела. Выше уже рассмотрен механизм повреждающего действия избыточной массы тела на сердечную мышцу. Однако снижение физической нагрузки таит в себе и другую опасность – нет тренировки сердечной мышцы, которая позволила бы сердцу работать в разных режимах нагрузки.
Психоэмоциональное напряжение. Вы замечали, что при психоэмоциональном напряжении, стрессе сердце начинает чаще биться, ухудшается общее самочувствие. Что происходит? Выброс адреналина и гормонов надпочечников приводят к активизации работы сердца и сужению сосудов. А это двойная нагрузка на сердце – мало того, что сердце заставляют работать в усиленном режиме, так еще и суженные сосуды повышают системное артериальное давление, что приводит к тому, что для выброса крови в аорту сердцу приходится преодолевать еще и дополнительно это возросшее давление в сосудистой системе.
Вредные привычки. Алкоголизм, табакокурение, применение наркотических препаратов. Эти вредные привычки приводят к тому, что сердцу приходится работать в условиях токсического воздействия принимаемых вредных веществ. К тому же табакокурение, алкоголь и многие наркотические вещества способствуют искусственному учащению сердцебиений, что приводит к ускоренному износу сердечной мышцы.
Внутренние факторыГипертоническая болезнь (повышенное артериальное давление) в разы повышает вероятность развития ишемической болезни сердца. Причиной тому является то, что при гипертонии сердце работает при повышенной нагрузке (приходится преодолевать повышенное давление в аорте), нарушается кровообращение в самом сердце. Резкие перепады артериального давления могут привести к инфаркту или стенокардии.
Нарушение жирового обмена. Дело в том, что большая часть холестерина вырабатывается в нашем организме, потому нарушение процессов формирования жиров и их метаболизма в организме может приводить к атеросклерозу и нарушению кровообращения в сердечной мышце.
Нарушение углеводного обмена. Чаще проявляется метаболическим синдромом или сахарным диабетом. При длительном повышении уровня сахара в крови поражаются мельчайшие сосуды, их стенка утолщается, что приводит к тому, что сквозь нее затрудняется переход кислорода и питательных веществ к мышечным клеткам. При этом развивается ишемия (несоответствие потребностей и доставки к тканям кислорода).
Врожденные или приобретенные пороки сердца. Часто пороки сердца заставляют работать сердечную мышцу в усиленном режиме, что требует постоянного притока большого количества крови.Проявления Ишемической Болезни Сердца (ИБС): стенокардия, инфаркт миокарда, сердечная недостаточность, аритмия.
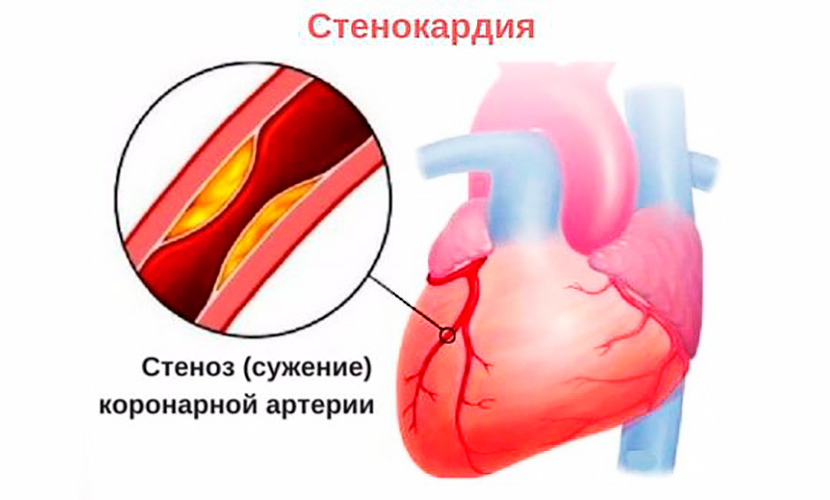
Ишемическая болезнь сердца – это патологический процесс, для которого характерно абсолютное, или относительное нарушение снабжения миокарда кислородом и питательными веществами в результате поражения коронарных артерий. Ишемия – сборный термин для определения состояний, при которых уменьшается приток крови к органу.
Чаще всего, такие состояния обусловлены сужением, или закупоркой артерий, которые ведут к определенному органу, происходящим из-за закупорки сосуда, или сужения его просвета из-за атеросклеротической бляшки. Закупорка артерии может быть и в результате спазма сосудов, или образования тромба.
Стенокардия – это состояние, которое проявляется вследствие ишемической болезни сердца, и расценивается, как определенный набор симптомов, сопровождающий коронарную недостаточность в ее абсолютном, или относительном протекании. Коронарная недостаточность, выражающаяся в поражении кровеносного русла коронарных сосудов, из-за атеросклеротических процессов, приводит к появлению ишемической болезни сердца, стенокардии и прочих сердечных патологий.
Стенокардия наступает в зависимости от относительного здоровья пациента, интенсивности протекания ишемической болезни сердца, степени сужения просвета сосудов, и сопутствующего этому высокого артериального давления.
Кардиальная форма ишемической болезни есть совокупность коронарной недостаточности, вызвавшей гипертоническую болезнь, и состояние стенокардии, которые в кумулятивном воздействии могут манифестировать целым рядом осложнений, от инфаркта миокарда до кардиосклероза в своем остром воздействии.
Появление ишемической болезни сердца, стенокардии и других патологий – взаимосвязанные явления, порожденные нарушениями метаболизма липидов, характерного повышенным уровнем холестерина, способствующего возникновению атеросклероза коронарных артерий.
Необходимость разграничения существующих видов заболевания диктуется вариабельными особенностями, которые иногда затрудняют диагностические мероприятия и выбор правильной лечебной тактики в определенном сценарии протекания.Классификация, принятая международным врачебным сообществом, упрощает общение специалистов, и помогает осуществлять обмен полученной информацией.
С момента принятия последнего варианта классификации ВОЗ, медики выделили еще три характерных синдрома, известных как:
- гибернирующий миокард;
- оглушенный миокард;
- синдром Х, который некоторые склонны считать самостоятельным заболеванием.
Формы и разновидности ишемической болезни сердца привели к возникновению различных классификаций по отличительным признакам, в том числе, и по этиологическому. Однако рабочая, с незначительными отклонениями, повторяет классификацию ВОЗ.
Стандартная классификация ИБС включает в себя:
- коронарную смерть (с успешной реанимацией, и летальным исходом);
- стабильную стенокардию напряжения с указанием ФК;
- коронарный синдром Х;
- прогрессирующую стенокардию;
- раннюю постинфарктную стенокардию;
- постинфарктный кардиосклероз;
- безболевую форму ИБС;
- нарушения сердечного ритма;
- сердечную недостаточность.
Стенокардия, ИБС, и их функциональные классы, занимают значительное место в классификационном списке форм сердечных патологий, сопряженных с поражением артерий, и достаточно часто являются их неотъемлемым спутником.
Ишемия сердца, ишемическая болезнь (ИБС): симптомы, лечение, формы, профилактика
Возникновение любых сердечных заболеваний происходит в результате определенных нарушений физиологической деятельности, которые наступают под кумулятивным воздействием внешних, и внутренних факторов негативного воздействия. В норме человеческое сердце – мощный насос, перекачивающий ежесуточное огромное количество крови, и обеспечивающий довольно активную жизнедеятельность человеческого организма.
Сбои в работе жизненно важного органа, происходят под влиянием поводов, которые можно условно считать изменяемыми и неизменяемыми (модифицируемыми и немодифицируемыми).
Модифицируемые факторы:
- курение;
- ожирение;
- малоподвижный образ жизни;
- кислородное голодание;
- неправильное питание;
- избыток потребляемых вредных компонентов;
- употребление алкоголя;
- хронические психоэмоциональные стрессы.
Все это неотъемлемые спутники современного образа жизни, которые, с присовокупленной неблагоприятной экологией приводят к образованию хронических и системных заболеваний внутренних органов. Выпадение из системы функционального элемента, приводит к появлению стойких нарушений работы сердца и общего состояния организма.
Так, болезни органов пищеварительной системы обычно сопряжены с нарушениями обмена веществ, что ведет к образованию повышенного уровня холестерина, откладыванию атеросклеротических бляшек на стенках артерий. Далее, по накатанной схеме, рост склеротических образований вызывает сужение просвета сосудов, повышает кровяное давление, нарушается кровоснабжения миокарда, что и есть основной признак начальной стадии ишемической болезни сердца.
Неизменяемые факторы и есть тот заряд, который заложен в каждый конкретный организм, и может проявиться в запуске негативного сценария развития болезни. Худший вариант – когда заболевание протекает во взаимодействии с другими немодифицируемыми факторами, с ускоренным течением изменений – при дополнительном воздействии тех отрицательных привычек, которые человек счел нужным приобрести.
Инфаркт миокарда, стенокардия, манифестировавшие в человеческом организме – результат нездорового образа жизни, который вел он сам, или вели его предки, передавшие ему немодифицируемые составляющие, вместе с наследственными особенностями строения.
К немодифицируемым факторам риска относятся:
- возраст;
- пол;
- наследственность.
Чем старше становится человек, тем выше риск приобрести заболевание, и это связано не только с возрастными изменениями, но и с заболеваниями другой этиологии, которые провоцируют нарушения обмена, кровообращения, иммунитета, работы пищеварительных органов. Формула возраста крайне проста – чем старше становится человек, тем выше степень риска развития ишемической болезни.
Мужчины болеют в несколько раз чаще женщин, и это предусмотрено природой, которая предотвращает у женщин риск заболеваемости, вплоть до окончания репродуктивного возраста. Это природная защита, направленная на продолжение рода, и случаи возникновения ишемической болезни сердца у женщин, вплоть до климактерического периода, крайне редки.
Исключения составляют женщины с наследственными, или приобретенными нарушениями гормонального фона, ранней менопаузой, одного из его проявлений, нарушениями липидного обмена. Показательно, что, после 70 лет, мужчины и женщины начинают болеть одинаково.
Наследственность считается отягощающим обстоятельством, вплоть до пожилого возраста. Наличие подобных заболеваний у близких родственников, означает, что патологические признаки, вызвавшие у них болезнь, могли передаться по наследству определенному человеку.
Как не пропустить признаки приближающегося инфаркта? Первая помощь при инфаркте
В том случае если нарушение доставки кислорода и питательных веществ к мышечной ткани сердца происходит стремительно, то кардиомиоциты испытывая острую нехватку необходимых для работы субстратов, могут быть повреждены. Эти повреждения приводят к гибели мышечной клетки с постепенным замещением соединительной тканью – рубцеванием.
В том случае, если процесс острой ишемии затрагивает малый участок миокарда, имеет место микроинфаркт, и некротизированный участок не оказывает выраженного влияния на работу всего сердца. Однако в том случае, если ишемия затронула участок проводящей системы сердца, то может наблюдаться нарушение ритма, что может привести к резкому снижению артериального давления.
аналогичные тем, что вызывают стенокардию. Однако различие заключается в том, что имеет место резкое снижение кровоснабжения в сердечной мышце, что приводит к каскаду процессов заканчивающихся гибелью клеток сердца.
- Боль, резкая, выраженная, парализующая, ощущается слева за грудиной и часто отдает в левую лопатку, левую руку и нижнюю челюсть слева. Боль заставляет принимать вынужденную позицию, прижимать рукой область локализации боли и резко снижать физическую активность. Боль может возникать внезапно, а может и нарастать в течение короткого времени. Со временем (в течение 30 минут) болезненность не только не утихает, но и может усилиться на фоне отсутствия адекватного лечения.
- Одышка – ощущение нехватки воздуха. При этом попытка сделать глубокий вдох усугубляет болезненность в области грудины, что делает его невозможным. Больной дышит открытым ртом, ощущает нехватку кислорода вплоть до удушья.
- Снижение артериального давления. Из клинических симптомов характерны: Артериальное давление чаще падаетдо низких цифр, что может привести к потере сознания и даже к коме. Резкое снижение артериального давления может быть связано с сердечной аритмией или со снижением сократительной функции миокарда в результате того, что значительная часть миокарда перестает сокращаться.
- Прием нитроглицерина не приводит к устранению болезненностив связи с тем, что даже восстановление кровоснабжения в поврежденном участке не может уже восстановить жизнеспособность кардиомиоцитов.
В бытовых условиях перечень необходимых мер при подозрении на инфаркт невелик:
- Незамедлительно вызвать бригаду скорой помощи, для этого не нужно дожидаться критического состояния пациента. Параллельно с вызовом скорой, проделайте перечисленные ниже по списку манипуляции.
- Пациента необходимо усадить или уложить, чтобы снизить нагрузку на сердце, обеспечить доступ свежего воздуха (в помещении открыть окно, расстегнуть воротник).
- Если болезненность в течение первых минут после отдыха не проходит, то необходимо принять медикаментозные препараты (пациент сердечник должен их всегда иметь при себе).
- Помочь больному принять нитроглицерин:
- Нитроглицерин в виде таблеток из расчета 0,5-1,0 мг. на прием, это одна или две таблетки).
- В каплях – это 2-3 капли капают под язык или на язык.
В том случае, если через 30 минут после приема нитроглицерина болезненность не прошла, а скорая еще не прибыла, необходимо повторить прием нитроглицерина в той же дозировке.
- Помочь пациенту принять корвалол (30 капель внутрь) или валокордин (20 капель внутрь).
После прибытия бригады скорой помощи дальнейшие медицинские мероприятия производятся врачом скорой. В обязательном порядке при подозрении на инфаркт должна ныть произведена
. Лишь это обследование может дать наиболее полное представление имели ли место инфаркт и определить примерную локализацию и объем поражения миокарда.
Основывается диагностика инфаркта миокарда на данных электрокардиографии (ЭКГ) и результатах
(креатинфосфокиназа, лактатдегидрогеназа). Данные ЭКГ фиксируют изменения биоэлектрической активности различных участков сердца, ритм сердечных сокращений. Снятие ЭКГ данных в различных отведениях дает возможность не только зафиксировать факт наличия инфаркта или стенокардии, но и определить участок, в котором произошли ишемические повреждения сердца.
Лабораторное определение уровней креатинфосфокиназа, лактатдегидрогеназы, определение динамики изменения их концентраций может помочь уставить с высокой степенью вероятности факт наличия инфаркта и объем поражения сердца.
После инфаркта
После того, как нарушения кровообращения в миокарде привели к необратимым повреждениям кардиомиоцитов, происходит постепенный распад некротизированных клеток, а на их месте формируется рубцовая ткань. Но процесс этот происходит стадийно, потому и медицинские рекомендации в различные сроки после инфаркта отличаются. Постепенно на их месте формируется рубец.
В первые сутки после инфаркта поврежденная ткань микроскопически не отличается от здоровой, хотя частично сократительную функцию она утрачивает. В случае если кровообращение достаточно быстро удалось восстановить, то некротизированные кардиомиоциты могут располагаться мозаично, чередуясь с жизнеспособными.
На второй день происходит отграничение некротизированных участков от жизнеспособных. Формируется промежуточная зона между поврежденными и неповрежденными участками миокарда.
В течение последующей недели происходит размягчение тканей подвергнувшихся некрозу. Одновременно с распадом мертвых клеток происходит активная миграция в очаг некроза иммунных клеток и формирование соединительной ткани. На данном этапе очаги размягчения могут выпячиваться, формируя аневризмы. Именно по этой причине всем пациентам после инфаркта необходимо придерживаться строгого постельного режима – любая нагрузка на сердце может привести к формированию аневризмы или к разрыву.
Заканчиваются процессы формирования рубцовой ткани в сердечной мышце к 3-4 месяцу после инфаркта. В скорости формированию рубцовой ткани большое значение имеет объем пораженной ткани – чем объем выше, тем дольше формируется рубец.
Основная причина появления приступов – патологические процессы, протекающие в организме, и спровоцировавшие изменения в нормальном функционировании органа, или системы.
Это, помимо нагрузки на стенки сосудов, утративших свою эластичность, приводит к недостаточному снабжению кислородом и миокарда, и головного мозга, и других жизненно важных органов. Спровоцировать приступ стабильной стенокардии могут физические нагрузки, температурные перепады, избыточные эмоции. Начало приступа характеризуется следующими признаками:
- чувством тяжести за грудиной, или жжением в области сердца;
- иррадиацией болевых ощущений в левую руку, шею, плечо, под лопатку;
- иногда нетипичными болями в животе;
- одышкой, ограничением физической активностью;
- повышенным потоотделением;
- паническими, или тревожными ощущениями;
- внезапностью и непродолжительностью протекания.
Приступы ишемической болезни делят по степени тяжести, при этом:
- легкий длится до 10 минут;
- средний – от 10 минут и более;
- если приступ длится до 24 часов, то это уже тяжелый.
Признаки ишемического приступа могут отличаться, в зависимости от того, какой стадии достигло поражение. На поздних стадиях могут проявляться:
- обмороки;
- потеря сознания;
- головные боли;
- сильные головокружения;
- тошнота;
- нарушение речи и мышления;
- мышечная слабость и даже потеря чувствительности в одной из частей тела.
Приступ стенокардии может продлиться от 2 до 30 минут, если он продолжается более продолжительный период, то это уже иное патологическое состояние, и лечение требуется другое.
Патологический
процесс часто локализуется на задней
стенке левого предсердия или в области
задней левой папиллярной мышцы. Клиника
скудная, стертая: могут быть общие слабо
выраженные симптомы – легкая одышка при
нагрузках, слабые боли или неприятные
ощущения в области сердца. Часто
единственный симптом – систолический
шум (при поражениях папиллярной мышцы).
Очень важна ЭКГ: часто вовлекается
атриовентрикулярный узел, возникает
АВ блокада и удлинение интервала PQ, реже
низкий и отрицательный зубец Т. В
настоящее время изменения интервала
HQ могут часто отсутствовать, а вместо
этого можно найти уплощение, уширение
или зазубренность зубца Р и комплекса
QRS, что говорит о нарушении распространения
возбуждения по предсердиям и желудочкам.
Ревматический
кардит, кроме миокардита, включает в
себя эндокардит и перикардит.
Ишемия сердца, ишемическая болезнь (ИБС): симптомы, лечение, формы, профилактика
Причины, запускающие механизм ишемического приступа, в основе своей содержат развитие коронарной недостаточности, которая проявляется из-за сужения просвета артерий. В индивидуальных течениях каждой из форм, патогенез может несколько отличаться от усредненной трактовки, и провоцироваться дополнительными факторами.
Желудочковая фибрилляция может возникнуть внезапно, иногда на фоне приема алкоголя, других ишемических заболеваний, или ранее перенесенного инфаркта.
Стенокардия может развиться в результате спазма артерий, который возникает на фоне нехватки кислорода, как следствие физической нагрузки, или на фоне других заболеваний (например, выраженной анемии, или аортальных пороков). Если в истории болезни не указывается название этиологического повода возникновения стенокардии, то ее отождествляют с ишемической болезнью. Инфаркт миокарда в большинстве случаев возникает при окклюзии коронарной артерии тромбирующим кровяным сгустком.
Однако есть множество примеров развития ИМ в результате аневризмы аорты, банальной травмы, анемии, тяжелой гипоксии, патологии кровеносной системы, высокой сворачиваемости крови, или ее заболеваний онкологического происхождения.
Профилактика ишемической болезни сердца может быть первичной и вторичной. Первичная предполагает устранение негативных факторов из повседневной жизни, в особенности, если у человека есть наследственная предрасположенность к заболеваниям такого рода. Стандартные меры такой профилактики:
- избавление от вредных привычек;
- контроль уровня холестерина;
- своевременное лечение хронических болезней внутренних органов и систем;
- двигательная активность;
- правильный режим питания.
Определенный возраст предполагает повышение риска возникновения болезни, поэтому следует внимательно следить за уровнем сахара в крови и артериальным давлением. Если эти показатели не на нижней границе нормы, необходимо проконсультироваться с врачом.
Меры вторичной профилактики предпринимаются уже после начала болезни, или ее острого периода, и нуждаются в тщательном согласовании с кардиологом. Относительно здоровому человеку значительно легче контролировать свой образ жизни, чтобы не допустить развития заболевания, чем больному жить в окружении строгих запретов, в постоянном страхе перед возвращением болезни.
Дифференциальная диагностика заболеваний
При первичном обращении к врачу с жалобами, предполагающими возможное лечение ишемической патологии, непременно проводится дифференциальная диагностика, позволяющая исключить из возможных поводов негативной симптоматики заболевания, дающие сходную клиническую картину. К числу патологических состояний с подобными негативными проявлениями относятся следующие:
- заболевания шейного и грудного отделов позвоночника;
- пептическая язва;
- ахалазия пищевода;
- рефлюкс-эзофагит;
- хронический холецистит;
- костные патологии плеча и грудной клетки, носящие воспалительный характер;
- тромбоэмболия легочной артерии;
- тяжелые формы легочной пневмонии;
- расслоение грудной аорты;
- спонтанный пневмоторакс.
Ахалазия пищевода
Исследования, проведенные с целью дифференциальной диагностики, позволяют установить и другие сердечные заболевания, дающие атипический, или сходный характер. Дифференциальная диагностика – важный этап в лечении болезни, которые позволяет отличить заболевания со сходными симптомами, и выбрать правильную тактику в случае, если установленная патология относится к другой этиологической группе.
Диагностика, методы и способы выставления заболевания
Современная медицина располагает значительным арсеналом диагностических методов, позволяющих с достоверностью установить наличие ишемической болезни и стенокардии, степень их тяжести, характер протекания, и индивидуальные факторы, влияющие на развитие болезни.
Обязательный анамнез, составленный с помощью врачебного опроса, выявляет наследственную предрасположенность, сопутствующие хронические, или системные заболевания, физические параметры, и общее состояние организма. В анамнез включаются и перенесённые ранее заболевания.
Внешний осмотр позволяет установить сопутствующие признаки в виде одышки, отечности, посиневших участков кожных покровов. Прослушивание сердца дает возможность установить наличие аритмии, или шумов в сердце. Сбор анамнеза, и внешний осмотр – неотъемлемые части любого диагностического процесса.
Они же являются поводом для назначения клинических, лабораторных, и аппаратных методов исследования. Следующим этапом становится электрокардиографическое исследование, проводимое по стандартной методике, и холтеровскому мониторированию – измерению параметров работы сердца в состоянии от полного покоя до физической нагрузки.
ЭхоКГ и МРТ для диагностики ИБС и стенокардии
ЭхоКГ – относительно недавний метод исследования, позволяющий услышать акустику сердца, с помощью специального прибора. Важность этого этапа состоит в возможности выявить:
- степень нарушения сердечной деятельности;
- состояние клапанов сердца;
- изменения в параметрах сердечных полостей.
Ишемия миокарда выявляется при помощи стресс-методики УЗИ сердца, с помощь провокаторов для дозированной нагрузки. Стресс-методика выявляет шумы, которые невозможно отследить при стандартных методах исследования.
Магнитно-резонансная томография, ставшая одним из привычных методов диагностики, позволяет увидеть сердечные артерии и определить степень развития патологического процесса и наличие отложений на стенках сосудов.
Специальные исследования назначаются в случае дополнительного диагностирования определенных параметров. Это:
- перфузионная сцинтиграфия;
- радионуклидная ангиография;
- селективная коронарная ангиография;
- ЭКГ-мониторинг, проводимый у больных с безболевой формой ишемической болезни.
Назначить лечение можно только после проведения необходимых диагностических мероприятий. Диагноз выставляется на основании всех определенных параметров, характерных для определенной формы ИБС.
Лечебные мероприятия, и их характерность
Назначение лечебных мероприятий, и определение терапевтической тактики производится только после установления точного диагноза. В тактике медикаментозной терапии учитывается наличие сопутствующих патологий, их лечение с помощью других лекарств, степень развития формы ишемической болезни сердца, которая наличествует у конкретного пациента, вероятных рисков осложнений и негативных сценариев.
Кроме стандартного протокола для стадии заболевания, лечащий врач может учитывать и индивидуальные параметры человека (истощение, ожирение).
Медикаментозная терапия и профилактические меры в легких стадиях стенокардии, с нитроглицерином для купирования непродолжительного приступа, могут смениться, в случае неоказания должной помощи, необходимостью хирургического вмешательства:
- аортокоронарного шунтирования;
- эндоваскулярной хирургии;
- ангиопластики;
- стентирования.
Доскональное выполнение рекомендованных лечебных мер, которые разрабатываются кардиологом для каждого конкретного случая, следование врачебным рекомендациям, и скрупулезный прием прописанных медикаментов могут не только облегчить качество жизни, но и значительно замедлить патологический процесс. Возникновение осложнений, при этом, учитывается и проводится прием медикаментов, с целью их предотвращения.
