Оглавление
Врожденные пороки сердца
Низкая изотоническая( ‹ 40% максимальной)
Умеренная изотоническая(40-70% максимальной)
Высокая изотоническая({amp}gt;70% максимальной)
I. Низкая изометрическая (‹20% максимальной)
Стрельба из ружья

Бег на лыжах (классическим ходом)
Хоккей на траве*
Бег на длинные дистанции
II. Умеренная изометрическая (20%-50% максимальной)
Стрельба из лука
Бег на короткую дистанцию (спринт)
Бег на лыжах (коньках)
Футбол (по австралийским правилам)*
Бег (средние дистанции)
III. Высокая изометрическая ({amp}gt;50% максимальной)
Легкая атлетика (метание)
Гребля на байдарках и каноэ/каякинг(сплав по рекам на каяке)*
Среди врожденных пороков сердца выделяют три группы:
- Пороки со сбросом крови справа налево. К ним относятся дефекты межпредсердной и межжелудочковой перегородки — их незаращение (через отверстия при этом и происходит неправильный сброс крови), а также открытый артериальный проток*.
- Пороки со сбросом крови слева направо — транспозиция (перемещение) магистральных (основных) сосудов.
- Пороки, при которых имеется препятствие кровотоку (сужение крупных сосудов).
*Артериальный проток — это короткий тонкостенный сосуд, соединяющий легочную артерию и аорту. Через него обеспечивается нормальное кровообращение плода во внутриутробном периоде — минуя легкие, так как кислород поступает через плаценту, и в норме этот проток зарастает после рождения.
Как известно, сердце — полый мышечный орган, ответственный за перекачивание крови в организме. Оно состоит из четырех отделов. Это правое предсердие и правый желудочек, составляющие правое сердце, и левое предсердие и левый желудочек, составляющие левое сердце. Богатая кислородом кровь, поступающая из легких, по легочным венам попадает в левое предсердие, из него — в левый желудочек и далее в аорту. Венозная кровь по верхней и нижней полой венам попадает в правое предсердие, оттуда в правый желудочек и далее по легочной артерии в легкие, где обогащается кислородом и снова поступает в левое предсердие.
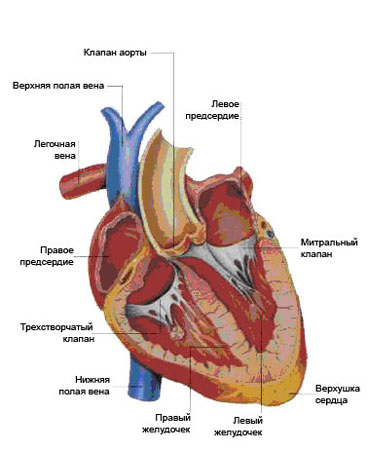
Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию. Пороки сердца могут быть врожденными и приобретенными. Врожденные пороки сердца встречаются гораздо реже приобретенных. Они возникают в результате нарушения нормального развития сердца и магистральных сосудов во внутриутробном развитии и составляют 1-2% от всех заболеваний сердца.
Наиболее часто у беременных женщин встречаются пороки первой группы. Если заболевание сопровождается недостаточностью кровообращения, т.е. сердце, и так работающее на пределе, перестает справляться с нагрузкой, то необходимо прерывание беременности. Недостаточность кровообращения проявляется утомляемостью, сердцебиением, в более тяжелых случаях появляется одышка, тяжесть в груди.
Отсутствие медицинской помощи при быстром развитии сердечной недостаточности может привести к серьезным последствиям — отеку легких (т.е. фактически выключению их из дыхания), тромбоэмболии (закупорке тромбами) легочной артерии или тромбозу других крупных сосудов. Но обычно женщины с этим заболеванием хорошо переносят беременность и роды.
Часто после своевременной оперативной коррекции порока сердца (если отверстие было узким, его расширяют, и наоборот) будущие мамы хорошо справляются с нагрузкой и беременность заканчивается благополучно. В последнее время все чаще встречаются женщины, перенесшие операцию на сердце до беременности и даже во время беременности.
Пороки второй группы являются наиболее тяжелыми, и обычно беременность приходится прерывать, поскольку при этих пороках нарушения кровообращения достаточно серьезны и сердце беременной женщины часто не справляется с возникающей нагрузкой.
Препятствие кровотоку у больных третьей группы при отсутствии недостаточности кровообращения обычно не служит показанием к прерыванию беременности, однако часто роды заканчиваются операцией кесарева сечения, что связано со значительным увеличением нагрузки на сердце во время родов.
Признаки и лечение синдрома спортивного сердца
Медикаментозное лечение при пороках сердца проводится в случае развития недостаточности сердца. В последнее время все большее значение приобретает хирургическое лечение пороков сердца.
Показания и противопоказания к хирургическому лечению больных приобретенными пороками сердца. Противоревматическое лечение и лечение недостаточности кровообращения направлены на причину, вызывающую порок или прогрессирование его. Единственным методом лечения пороков сердца является хирургический метод.
При определении показаний к оперативному лечению приобретенных ревматических пороков сердца нужно решить три основных вопроса: топический диагноз, т. е. определение вида и степени порока; определение степени ревматического процесса; определение степени недостаточности кровообращения как в большом, так и в малом кругу.
Показанием к операции митральной комиссуротомии служит выраженное сужение левого предсердно-желудочкового отверстия независимо от того, имеется только стеноз или стеноз превалирует в клинической картине сложного митрального порока.
Операция производится в неактивной фазе ревматического процесса. Показанием к операции является нарушение кровообращения I-II А степени. При нарушении кровообращения II Б степени как ближайший, так и отдаленный послеоперационный период протекает более тяжело.
Как известно, при стенозе левого предсердно-желудочкового отверстия наряду с нарушениями гемодинамики в большом кругу наблюдается нарушение кровообращения в малом кругу, что не всегда проявляется параллельно. Исходя из этого, для более объективной оценки функциональных возможностей больного, подлежащего митральной комиссуротомии, важно учитывать не только степень сужения левого предсердно-желудочкового отверстия («первый барьер»), но и изменения со стороны системы легочной артерии («второй барьер»).
Как известно, в образовании второго барьера принимают участие морфологический и функциональный компоненты. Преобладание функционального компонента является показанием к оперативному вмешательству, так как вслед за эффективным расширением левого предсердно-желудочкового отверстия полностью восстанавливается кардиодинамика.

Противопоказанием к митральной комиссуротомии является: умеренное сужение (больше 2 см) левого предсердно-желудочкового отверстия; активный ревматический процесс; нарушение кровообращения III степени (дистрофической стадии); преобладание морфологического компонента в образовании второго барьера; тромбоэмболические осложнения в анамнезе.
При недостаточности митрального и аортальных клапанов показания и противопоказания к операции (коррекции порока) в основном те же.
Проф. Г.И. Бурчинский
«Лечение при пороках сердца, показания и противопоказания к хирургическому лечению» — статья из раздела Кардиология
Гипертония – это повышение артериального давления крови в сосудах. Заболевание встречается в настоящее время одинаково как у взрослых, так и у молодых людей. Причина – неправильный образ жизни, питание, малая физическая активность, генетическая предрасположенность, стрессовые ситуации. Все эти факторы приводят к нарушению формы сосудов, снижению их возможности сужаться и расширяться при необходимости.
Артериальное давление повышается в связи с приливом потока крови от сердца к головному мозгу. Если сосуды не выдерживают и лопаются, возникает инсульт, который провоцирует летальный исход. Распространено заболевание среди людей возрастом после 40 лет. При постановке диагноза врач информирует пациента о предосторожностях.
Тренажерный зал при повышенном давлении не приносит вреда. Важно, правильно подойти к процессу тренировок. С чего необходимо начать:
- Принимая решения начать тренировки при повышенном давлении, проконсультируйтесь с доктором. Изучая индивидуальные показатели состояния пациента, он дает заключение о возможности занятий.
- Сообщите о диагнозе фитнес-инструктору. Он разработает программу с допустимыми нагрузками.
- Выберите профессионального тренера, который сталкивался с подобными ситуациями.
- При выполнении программы правильно дышите. Рекомендуются неглубокие вдохи и плавные выдохи. Глубоко дышать запрещено. Если дыхание сбилось, рекомендуется остановиться и начать выполнение упражнения сначала. Физическая нагрузка должна соответствовать вашим возможностям.
- Начните занятия с разминки. Она разогревает мышцы, позволяет наладить процесс правильного дыхания перед тренировкой.
- Контролируйте самочувствие. При первых признаках головной боли, головокружения или учащенном пульсе прекратите занятия. Отдохните. Если через 15 минут показатели улучшатся – продолжайте тренировку.
- После выполнения программы тренировки сделайте заминку. Восстановите сердечный ритм, дыхание, давление.
Посещать тренажерный зал при диагностировании заболевания рекомендуют специалисты в связи с:
- улучшением кровообращения;
- восстановлением венозного оттока;
- стимулированием тонуса вен, мышц;
- улучшением общего состояния организма;
- улучшением работы сердечно-сосудистой системы.
При подборе правильной программы тренировок занятия спортом снижают повышенные показатели давления. Если вы в первый раз пришли в спортзал сделайте 4–5 упражнений. Нагрузку направьте на ноги. При хорошем самочувствии в следующий раз постепенно увеличивайте количество упражнений. Для занятий в тренажерном зале следует подготовиться. Врачи рекомендуют:
- не употреблять сладкого, оно может спровоцировать повышенное давление и обострение;
- начинайте программу упражнений с ног. Большой поток кровообращения направляйте на нижнюю часть;
- не употребляйте более литра воды в процессе занятий;
- проводите тренировки суперсетами, снижайте интенсивность для восстановления сердечного пульса;
- не нагибайтесь головой ниже пояса;
- тренажер следует применять после консультации с тренером.

Допустимый комплекс упражнений при повышенном давлении:
- Ходьба на беговой дорожке, велосипед. Занятия дают равномерную нагрузку на организм, пульс поднимается на 70% от максимально допустимого. Занятия фитнесом рекомендуют проводить два раза в неделю на протяжении 35 минут. Рекомендуется использовать тренажеры с дозированной физической нагрузкой. Упражнение выполняйте, выдыхая, контролируйте нагрузку, на тренажере она не должна достигать предела «максимум».
- Осторожно бегайте на дорожке. Следите за сердечным ритмом. Норма не более 115 ударов в минуту. Осторожно делайте упражнения с тяжелым весом. Контролируйте пульс, а лучше, откажитесь.
- Исключите занятия, требующие больших затрат энергии. Резкие выполнения вызывают повышения давления крови на стенки сосудов, что может неожиданно вызывать у пациента ухудшение самочувствия. Уберите занятия на «римском стуле», скручивание и другие тренажеры, требующие наклонов туловища.
Противопоказания
Следует помнить, что перед занятиями фитнесом следует обязательно проконсультироваться с лечащим врачом. Существует несколько ограничений для пациентов, имеющих гипертонию, при которых посещать тренажерный зал нельзя:
- обострения ишемии сердца;
- наличие гипертонических кризов;
- третья стадия развития заболевания;
- острая форма протекания инфекционных заболеваний;
- постоянное ухудшение самочувствия при тренировках.
Выводы
Занятия фитнесом при гипертонии необходимы. Медицинская практика доказала, что тренировки стабилизируют артериальное давление, восстанавливают сердечный ритм, укрепляют сердечную мышцу. Главное, контролировать пульс и давление, внимательно относиться к своему самочувствию и прекратить выполнять упражнения при малейшем ухудшении состояния.
Сердце спортсмена отличается от органа обычного человека. Недостаточное восстановление чемпиона часто приводит к перетренированности, которая вызывает нарушение долговременных адаптаций. У человека могут наблюдаться проблемы со сном, аппетитом и работоспособностью, возникает апатия. Такое состояние часто вызвано синдромом спортивного сердца, который может привести к летальному исходу.
Термин «спортивное сердце» означает сочетание функциональных и структурных изменений, встречающихся у людей, которые тренируются более 1 часа каждый день. Это явление не вызывает субъективных жалоб и не требует серьезного лечения. Однако важно отличать его от других опасных заболеваний.
Увеличенная физическая нагрузка повышает число сердечных сокращений. При постоянных занятиях сердце становится более работоспособным и переходит на экономный расход энергии, при этом частота сердечных сокращений (ЧСС) сильно не повышается. Происходит это за счет того, что орган увеличивается в размерах, замедляется пульс и повышается сила сокращения.
Часто у спортсменов происходит срыв адаптационного механизма, при котором сердце не переносит большой нагрузки. У человека наблюдаются следующие симптомы:
- Брадикардия. Характеризуется нарушением сна, плохим аппетитом, затрудненным дыханием. Человек может испытывать давящую боль в груди, концентрация внимания снижается. Он плохо переносит нагрузки, периодически кружится голова. Часто такие жалобы связаны с присутствующими в организме инфекциями. При снижении пульса до 40 ударов следует провести обследование органов.
- Гипертрофия. Постоянное повышение внутрисердечного давления вызывает нарастание мышечного слоя. Проявляется оно в виде увеличения размера предсердий, нарушения проведения импульсов, повышения возбудимости мышцы сердца. Спортсмен при этом испытывает головокружение, болевые ощущения в груди, одышку.
- Аритмия. При больших нагрузках отмечается физиологическое повышение тонуса парасимпатической системы. Это состояние вызывает различные патологии сердца: желудочковая экстрасистолия, фибрилляция предсердий, тахикардия. Спортсмен может испытывать боли в области груди, учащенное сердцебиение и одышку. У него наблюдается предобморочное состояние.
- Гипотония. Уровень артериального давления у спортсменов меньше, чем у обычных людей. Происходит это за счет пониженного сопротивления периферических артерий и часто сопровождается брадикардией и пониженным пульсом. Гипотония может вызывать упадок сил, головную боль и головокружения.
Приобретенные пороки сердца
Тактика лечения приобретенных пороков сердца:
- Лечение основного заболевания, вызвавшего формирование порока, по общим правилам.
- Лечение сердечной недостаточности по общим правилам с учетом вида и степени тяжести порока.
- Купирование и предупреждение нарушений сердечного ритма. Профилактика тромбоэмболических осложнений у пациентов высокого риска.
- Профилактика инфекционного эндокардита по общим правилам, поскольку больные с пороками сердца относятся к категории риска.
- Коррекция пороков сердца — хирургическая и эндоваскулярная.
Основные виды операций на клапанах сердца при приобретенных пороках:
- Реконструктивные клапаносохраняющие: — открытая вальвулопластика (комиссуротомия, хордопластика, собственно вальвулопластика, аннул о пластика); — баллонная вальвулопластика митрального и аортального клапанов.
- Протезирование клапанов сердца механическими и/или биологическими протезами.
Показания к оперативному лечению при приобретенных пороках сердца: результаты хирургического лечения пороков сердца зависят от правильного отбора больных на операцию, хорошей предоперационной подготовки и последующего послеоперационного наблюдения пациентов.
Показания к митральной комиссуротомии:
- аускультативная симптоматика, свидетельствующая о сохранении подвижности митральных створок — хорошо выслушиваемый I тон и тон открытия митрального клапана;
- отсутствие митральной регургитации;
- отсутствие или незначительно выраженный кальциноз митрального клапана;
- отсутствие значительных подклапанных изменений (возможность выполнения реконструктивных операций с восстановлением клапана и подклапанного аппарата) ;
- отсутствие комиссуротомии в анамнезе;
- наличие тромбов в левом предсердии не является противопоказанием к операции;
- иные клапанные поражения и ИБС не являются противопоказанием;
Противопоказания к митральной комиссуротомии:
- преобладание в сочетанном митральном пороке митральной недостаточности;
- выраженный кальциноз митрального клапана;
- сочетание митрального порока с выраженной аортальной недостаточностью;
- недостаточность кровообращения, рефрактерная к медикаментозному лечению (IV ФК);
- инфекционный эндокардит;
- текущий ревмокардит с высокой активностью воспалительного процесса.
Показания к протезированию митрального клапана:
- выраженный кальциноз МК по данным ЭхоКГ;
- сопутствующая МН (от умеренной до тяжелой) ;
- легочная гипертензия, мерцательная аритмия с выраженной дилатацией левого предсердия (ЛП), признаки тромбоза ЛП, тромбоэмболии;
- значительные изменения со стороны подклапанного аппарата по данным ЭхоКГ.
Митральная недостаточность. На митральном клапане у 80% больных стремятся к выполнению пластических реконструктивных операций:
- пластика хорд; сохраненные хорды митрального клапана не дают в дальнейшем нарушаться функции ЛЖ;
- увеличение площади задней створки ксенозаплатой;
- аннулопластика.
Показания к операции при митральной недостаточности:
- ФИ 45 мм; р ЛА {amp}gt; 55 мм рт.ст. Класс NYHAII-IV.
- Быстрое значительное увеличение левого предсердия, мерцательная аритмия.
- НК III — IV ФК (выживаемость в течение 5 лет 66% при консервативном лечении и 86% — при оперативном).
- НКI-II ФК, умеренное или выраженное увеличение ЛЖ (имеет место вторичная кардиомиопатия).
- Острая митральная недостаточность: отрыв хорд, разрыв папиллярных мышц.
Операция не показана: НК I — IIФК, незначительное увеличение ЛЖ по данным Rg, ЭхоКГ — консервативное лечение.
Показания к операции при аортальном стенозе:
- наличие клиники (стенокардия, лево- и правожелудочковая сердечная недостаточность)- показание к ургентному хирургическому вмешательству;
- выраженная гипертрофия левого желудочка (ТЗСЛЖ {amp}gt; 15 мм), градиент давления на аортальном клапане {amp}gt; 50 мм рт. ст.;
- отсутствие клиники, градиент давления {amp}gt; 75 мм рт. ст. (выживаемость в течение года менее 45%);
- отсутствие клиники, градиент не более 50 мм рт. ст., площадь аортального отверстия не менее 1,0 см, значимая или прогрессирующая ГЛЖ, резко выраженный кальциноз аортального клапана — имеет смысл проведение пробы с физической нагрузкой;
Таким образом, основными показаниями являются:
- тяжелый аортальный стеноз, проявляющийся клинически;
- тяжелый аортальный стеноз (в том числе бессимптомный) с дисфункцией ЛЖ; гипотензией при физической нагрузке; желудочковой тахикардией; ГЛЖ.
Нет единого мнения о том, показано ли хирургическое лечение при тяжелом бессимптомном аортальном стенозе с нормальной функцией ЛЖ. большинство специалистов рекомендуют в этих случаях тщательной наблюдение.
Операция не показана:
- возраст старше 85 лет, тяжелая недостаточность;
- кровообращения сопутствующая патология (ИБС, ХОБЛ, неврологические заболевания);
- пациенты с градиентом давления на аортальном клапане менее 25 мм рт. ст. — нуждаются в консервативном наблюдении (выживаемость в течение года 97%);
- градиент давления 25 — 75 мм рт. Ст — также могут наблюдаться консервативно в течение года

Предоперационная коронароангиография необходима:
- возраст старше 45 лет
- возраст старше 35 лет, наличие стенокардии
- семейная предрасположенность к атеросклерозу
Показания к операции при изолированной аортальной недостаточности:
- Больные с клинической симптоматикой с нормальной ({amp}gt;50%) и сниженной (0,49-0,18%) ФВ ЛЖ.
- Больные без клинической симптоматики со сниженной ФВ ЛЖ.
- Больные без клинической симптоматики с нормальной систолической функцией ЛЖ: — при наличии ИБС или другой клапанной патологии требующей операции; — при тяжелой дилатации ЛЖ (КДР ЛЖ{amp}gt; 70 мм или КСР ЛЖ {amp}gt; 55 мм).
Таким образом, оперировать пациентов следует до развития осложнений. Если начинается снижение фракции изгнания ЛЖ, это уже катастрофа, КДР-ЛЖ {amp}gt; 60 мм и стремится к увеличению — консультация кардиохирурга.
О. Миролюбова и др.
«Методы лечения приобретенных пороков сердца» — статья из раздела Терапия
Приобретенные пороки сердца связаны с перенесенным воспалением эндокарда (внутренней оболочки сердца) и миокарда — сердечной мышцы. Эти воспаления могут возникнуть при ревматизме — заболевании сердца и соединительной ткани, сепсисе — генерализованном инфекционном поражении, атеросклерозе, сифилисе. Под влиянием воспалительного процесса в клапане развивается рубцовая ткань, которая вызывает деформацию и укорочение створок клапанов или сужения отверстия.
В результате клапан не может полностью закрыть отверстие и возникает недостаточность клапанов. При недостаточности клапанов во время систолы (сокращения желудочков) возникает обратный противоестественный ток крови из желудочков в предсердия. При стенозе (сужении) левого атриовентрикулярного отверстия во время диастолы (расслабления желудочков) кровь не успевает перейти из предсердия в желудочек.
Чаще всего (в 75-90% случаев) приобретенные пороки сердца развиваются на фоне ревматизма. (Это заболевание вызывается стрептококком — тем же микробом, который обычно является возбудителем ангины и часто поражает женщин молодого возраста.) Преобладают поражения клапанов сердца — митрального, расположенного между левым предсердием и левым желудочком, — и аортального, расположенного между левым желудочком сердца и аортой. Эти поражения ведут к нарушению нормальной работы клапанов, перегрузке сердечной мышцы и недостаточности кровообращения.
Нередко стеноз и недостаточность развиваются на одном клапане (так называемый комбинированный порок). Кроме того, бывают случаи, когда пороки затрагивают два и более клапана — это принято называть сочетанным пороком сердца.
Признаки и лечение синдрома спортивного сердца
Неизвестное всегда, как минимум, настораживает или его начинают бояться, а страх парализует человека. На негативной волне принимаются неверные и поспешные решения, их последствия ухудшают положение вещей. Затем снова страх и – снова неверные решения. В медицине такая «закольцованная» ситуация называется circulus mortum, порочный круг. Как выйти из него? Пусть неглубокие, но верные знания основ проблемы, помогут решить её адекватно и вовремя.
Каждый орган нашего тела создан, чтобы рационально действовать в системе, для которой он предназначен. Сердце относится к системе кровообращения, помогает движению крови и насыщаемостью её кислородом (О2) и углекислым газом (СО2). Наполняясь и сокращаясь, оно «проталкивает» кровь дальше, в крупные, а затем и мелкие сосуды.

Если обычное (нормальное) строение сердца и его крупных сосудов нарушено — либо ещё до появления на свет, либо после рождения как осложнение болезни, то можно говорить о пороке. То есть порок сердца – это отклонение от нормы, мешающее продвижению крови, либо изменяющее её наполнение кислородом и углекислым газом. Конечно, в результате возникают проблемы для всего организма, более или менее выраженные и разной степени опасности.
Особенности ведения беременности при пороках сердца
Прогноз беременности зависит от степени и сочетания поражения, а также от активности ревматического процесса (другими словами, от того, имеется ли в данный момент его обострение) и от выраженности нарушения кровообращения.
Вопрос о сохранении или прерывании беременности решается коллегиально кардиологом и акушером-гинекологом в каждом случае индивидуально. Если беременность наступила после операции на сердце, нужна консультация кардиохирурга. Следует знать, что далеко не всегда корригирующие операции на сердце приводят к ликвидации органических изменений в клапанном аппарате или устранению врожденных аномалий развития.
Чрезвычайно сложно решить вопрос о допустимости беременности у женщин с протезированными клапанами сердца. У них высока опасность образования тромбов, поэтому беременные с механическими клапанами постоянно получают антикоагулянтную (противосвертываюшую) терапию.
Конечно, вопрос о сохранении беременности у женщин с сердечно-сосудистыми заболеваниями лучше решать заблаговременно, до ее наступления. Основой правильного ведения и лечения таких беременных является точная диагностика, учитывающая причину заболевания.
Пороки со сбросом крови направо служат противопоказанием к беременности, как и любой вид пороков с декомпенсацией, при которых уже сформирована недостаточность кровообращения.
Ведение беременности у женщин с пороками сердца, как уже было сказано выше, проводится с участием нескольких специалистов. Оно требует не только координированной деятельности специалистов женской консультации, но и дисциплинированного поведения самой женщины: ранней постановки на учет в женской консультации, своевременного посещения врачей и сдачи анализов, полного обследования, своевременного комплексного лечения.
Если есть возможность, то, конечно, лучше доверить свое здоровье крупному медицинскому центру, специализирующемуся на данной проблеме. Это может быть отделение для женщин с сердечно-сосудистой патологией при институте или специализированное отделение на базе крупного роддома, где грамотные специалисты, имеющие опыт ведения пациенток с такой патологией, смогут эффективно помочь.
Течение беременности у женщин с пороками сердца имеет свои особенности. Часто встречаются такие осложнения, как гестозы (осложнения беременности, проявляющиеся появлением отеков, белка в моче, повышением артериального давления), которые характеризуются скрытым течением и плохо поддаются лечению. Беременность у таких пациенток часто осложняется угрозой прерывания — число самопроизвольных абортов и преждевременных родов значительно превышает средние показатели.

Кроме того, течение беременности может осложняться нарушением маточно-плацентарного кровотока, что приводит к гипоксии (кислородному голоданию) или задержке внутриутробного развития плода. Высок также риск отслойки плаценты. Накопление тромбов в плаценте ведет к выключению части плаценты из кровотока и усилению кислородного голодания плода.
Первая госпитализация — на 8-10-й неделе беременности для уточнения диагноза и решения вопроса о возможности сохранения беременности. Вопрос о прерывании беременности до 12 недель решают в зависимости от выраженности порока, функционального состояния системы кровообращения и степени активности ревматического процесса.
Вторая госпитализация — на 28-29-й неделе беременности для наблюдения за состоянием сердечно-сосудистой системы и, при необходимости, для поддержания функции сердца в период максимальных физиологических нагрузок. Это обусловлено тем, что именно в этот период в норме значительно возрастает нагрузка на сердце (один из периодов максимальной физиологической нагрузки) — почти на треть увеличивается так называемый сердечный выброс, в основном за счет увеличения частоты сердечных сокращений.
Третья госпитализация — на 37-38-й неделе для подготовки к родам и выбора метода родоразрешения, составления плана родов.
При появлении признаков недостаточности кровообращения, обострения ревматизма, возникновении мерцательной аритмии (частого неритмичного сокращения сердца), гестоза или выраженной анемии (снижения количества гемоглобина) и других осложнений необходима госпитализация независимо от срока беременности.
Вопрос о прерывании беременности на более поздних сроках является достаточно сложным. Нередко врачам приходится решать, что менее опасно для больной: прервать беременность или позволить ей развиваться дальше. В любых случаях при появлении признаков недостаточности кровообращения или каких-либо сопутствующих заболеваний больная должна быть госпитализирована, подвергнута тщательному обследованию, лечению.
Если же ситуация не требует таких кардинальных мер, беременная должна соблюдать максимальную осторожность. Прежде всего необходимо позаботиться о достаточном отдыхе и продолжительном, 10-12-часовом сне. Полезен дневной 1-2-часовой сон. Достаточно эффективными средствами лечения и профилактики являются лечебная физкультура, утренняя гимнастика, прогулки на свежем воздухе. Комплекс утренних упражнений должен быть самым простым, не приводящим к чрезмерным перенапряжениям, усталости.

Питание необходимо сделать максимально разнообразным, полноценным, с повышенным содержанием белковых продуктов (до 1,5 г/кг массы тела). Необходим прием поливитаминов. Кроме того, врач может назначить сеансы гипербарической оксигенации (сеансы в барокамере, куда под давлением подается воздух с повышенным содержанием кислорода), общее ультрафиолетовое облучение.
Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя госпитализация в 36-37 недель беременности. План родоразрешения составляется консультативно с участием акушера, кардиолога или терапевта и анестезиолога. Выбор метода строго индивидуален для каждой больной в зависимости от ситуации.
Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить осложнения беременности у женщин с пороками сердца. Обычно применяются следующие методики:
- Электрокардиография — регистрация электрических явлений, возникающих в сердечной мышце при ее возбуждении. Это исследование позволяет зарегистрировать изменения в сердечной мышце по изменению электрической импульсации.
- Фонокардиография — метод регистрации звуков (тоны и шумы), возникающих в результате деятельности сердца. Его применяют для оценки работы сердца и распознавания нарушений, в том числе пороков клапана.
- Эхокардиография (ультразвук сердца). Ее применяют для изучения кровообращения и кардиодинамики (работы сердца), определения размеров и объемов полостей сердца, оценки функционального состояния сердечной мышцы. Метод безвреден для матери и плода.
- Пробы с нагрузкой используют для оценки функционального состояния сердечной мышцы. Пробы с нагрузкой на велоэргометре применяют и при обследовании беременных — во время этой пробы пациенту снимают ЭКГ при различной интенсивности физических нагрузок.
- Исследование функции внешнего дыхания и кислотно-щелочного состояния крови предполагает изучение емкости легких и насыщения крови кислородом в покое и при нагрузке. Исследование позволяет определить, насколько адекватна насыщенность крови кислородом, т.е. насколько сердце справляется с нагрузкой на данный момент.
- Исследования крови — обычно достаточно стандартного анализа, который проводится при обследовании всех беременных. Однако в данном случае врач обращает особое внимание на состояние свертывающей системы крови.
- УЗИ плода, кардиотокография, которые регулярно проводятся после 28 недель для оценки состояния плаценты и плода. Эти исследования помогают выяснить, не страдает ли плод от недостатка кислорода и питательных веществ. Кроме того, УЗИ плода позволяет выявить возможные пороки развития ребенка еще до его рождения и принять соответствующие меры — от срочной операции после родоразрешения до прерывания беременности.
Преимущество остается за естественным методом родоразрешения. При компенсированном пороке сердца проводится терапия, направленная на профилактику сердечной недостаточности и поддержку сердца, профилактика отека легких, при возможности аритмии — ЭКГ-контроль. Проводится адекватное обезболивание родов, так как страх и боль приводят к дополнительной нагрузке на сердце.
Как правило, наиболее тяжелый период родов — потуги (период изгнания плода) — стараются укорачивать с помощью эпизиотомии — рассечения промежности. Выключение потуг (наложение акушерских щипцов) проводят при нарушении кровообращения.
Многие врачи считают, что родоразрешение в срок с помощью кесарева сечения уменьшает нагрузку на сердечно-сосудистую систему и снижает смертность среди беременных, страдающих пороками сердца.

Кесарево сечение при пороке сердца проводится в следующих случаях:
- при активном ревматическом процессе (повышении температуры, появлении болей в соответствующих органах, характерных изменениях в анализах);
- при резко выраженном пороке сердца с выраженной недостаточностью левого желудочка и отсутствии эффекта от проводимой медикаментозной терапии;
- при сочетании порока сердца с акушерской патологией, требующей хирургического родоразрешения.
Успешному родоразрешению больных, страдающих тяжелыми врожденными и приобретенными пороками сердца, может способствовать ведение родов в условиях гипербарической оксигенации.
После рождения плода и отхождения последа наблюдается прилив крови к внутренним органам (и в первую очередь к органам брюшной полости) и уменьшение циркуляции крови в сосудах головного мозга и сосудах, питающих сердечную мышцу. Поэтому для предупреждения ухудшения состояния сразу после рождения ребенка женщине вводят средства, обеспечивающие нормальную работу сердца.
Послеродовый период
Опасность возникновения тромбозов, кровотечений и сердечной недостаточности сохраняется до 5 суток после родов, поэтому в этот период женщине назначается постельный режим. С 7-11 -го дня при ревматической природе порока женщине назначается исследование на активность ревматизма; активность ревматизма контролируется и в течение года после родов.
Родильницы с заболеваниями сердца могут быть выписаны из роддома не ранее чем через 2 недели после родов в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Если декомпенсации после родов не произошло и приема препаратов не требуется, предпочтительно грудное вскармливание.
После рождения ребенка специалисты обязательно обследуют его на наличие пороков сердца, так как у детей, матери которых имели такие проблемы, риск их наличия возрастает многократно.

Таким образом, своевременная диагностика и правильное лечение позволяют многим женщинам, которым раньше было недоступно рождение ребенка, ощутить эту радость. А специалисты всегда готовы помочь им в этом.
Александр Иванов врач акушер-гинеколог,завед. гинекологическим делением поликлиники N5,г. Ульяновск

