Оглавление
- 1 Лечение больного с неосложненным инфарктом.
- 2 Лечение больного с неосложненным инфарктом.
- 3 Причины и факторы риска
- 4 2.2.1.Тромболитическая терапия (тлт)
- 5 Клиническая картина
- 6 Инвазивные методы исследования
- 7 2.3.3. Показания к хирургической реваскуляризации миокарда
- 8 Прогноз и профилактика
- 9 Физикальное обследование
- 10 Предпосылки болезни
- 11 1. Спонтанная стенокардия
- 12 1. Электрокардиография
- 13 8. Перфузионная сцинтиграфия миокарда с нагрузкой
- 14 4. Рентгенография органов грудной клетки
- 15 5. Чреспищеводная предсердная электрическая стимуляция (чпэс)
- 16 7. Эхокардиография (ЭхоКг)
Лечение больного с неосложненным инфарктом.
Анальгезия.
Поскольку острый инфаркт миокарда чаще
всего сопровождается сильным болевым
синдромом, купирование боли – это один
из важнейших приемов терапии. С этой
целью используют морфин. Однако он может
снижать артериальное давление в
результате уменьшения артериолярной
и венозной констрикции, опосредованной
через симпатическую систему.
Развивающееся
вследствие этого депонирование крови
в венах приводит к уменьшению выброса.
Гипотензия, возникающая в результате
депонирования крови в венах, как правило,
устраняется при поднятии нижних
конечностей, хотя некоторым больным
может понадобиться введение физиологического
раствора.
Больной может так же ощущать
потливость, тошноту. Важно отличать эти
побочные проявления морфина от сходных
проявлений шока, чтобы не назначить без
необходимости терапию вазоконстрикторами.
Морфин обладает ваготоническими
действием и может вызвать брадикардию
и блокаду сердца высокой степени. Эти
побочные эффекты можно устранить
введением атропина.
Для
устранения болевого синдрома при остром
инфаркте миокарда можно так же вводить
внутривенно b – адреноблокаторы. Эти
препараты надежно купируют боль у
некоторых больных, в основном в результате
уменьшения ишемии вследствие уменьшения
потребности миокарда в кислороде.
Кислород.
Ингаляция кислорода увеличивает
артериолярное Ро2
и
за счет этого увеличивает градиент
концентрации, необходимой для диффузии
кислорода в область ишемизированного
миокарда из прилежащих, лучше перфузируемых
зон. Кислород назначают в течение
одного-двух первых дней острого
инфаркта.
Физическая
активность.
Факторы, увеличивающие работу сердца,
могут способствовать увеличению размеров
инфаркта миокарда.
Большинство
больных с острым инфарктом миокарда
следует помещать в блоки интенсивной
терапии и проводить мониторирование
(ЭКГ) в течение 2-4 дней. В периферическую
вену вводят катетер и постоянно медленно
вводят изотонический раствор глюкозы,
либо промывают его гепарином. При
отсуствии сердечной недостаточности
и других осложнений в течение первых
2-3 дней больной большую часть дня должен
находиться в постели. К 3-4 дню больные
с неосложненным инфарктом миокарда
должны сидеть на стуле по 30-60 минут 2
раза в день.
Большинство
больных способны вернуться к работе
через 12 нед, а некоторые больные – и
раньше. Перед тем, как больной вновь
приступит к работе (через 6-8 нед), часто
проводят тест с максимальной нагрузкой.
Диета.
В течение первых 4 -5 дней больным
предпочтительно назначать низкокалорийную
диету, пищу принимать дробными небольшими
дозами, так как после приема пищи
наблюдается увеличение сердечного
выброса. При сердечной недостаточности
следует ограничить потребление натрия.
Кроме того, больным, получающим диуретики,
следует рекомендовать продукты с высоким
содержанием калия.
Осложнения.
Осложнения наиболее часто возникают в
первые дни от начала заболевания.
Нарушение ритма и проводимости наблюдается
почти у всех больных с крупноочаговым
инфарктом миокарда. Нарушение ритма
бывает различное Особенно опасно
появление желудочковой тахикардии,
которая может перейти в фибриляцию
желудочков и явиться причиной смерти
больного.
При развитии сердечной
недостаточности возникают сердечная
астма и отек легких. При обширном
трансмуральном инфаркте миокарда в
первые 10 дней болезни возможен разрыв
стенки желудочка сердца, который приводит
к быстрой, в течение нескольких минут,
смерти больного. В течение болезни может
образоваться аневризма.
Острая
аневризма.
Развивается
в первые дни трансмурального инфаркта
миокарда, когда под влияние
внутрижелудочкового давления происходит
набухание в участке миомаляции
сохранившихся слоев стенки сердца.
Обычно образуется аневризма в стенке
левого желудочка сердца.
Клиническая
картина острой аневризмы сердца
характеризуется появлением перикардиальной
пульсации в третьем – четвертом межреберье
слева у грудины. При выслушивании сердца
можно определить ритм галопа, а также
шум трения перикарда вследствие
развившегося реактивного перикардита.
Хроническая
аневризма
Образуется
из острой, когда некротизированный
участок сердечной мышцы замещается
соединительнотканным рубцом в более
позднем периоде. Ее признаками служат
перикардиальная пульсация, смещение
левой границы сердца влево, систолический
шум в области аневризмы, “застывшая”,
т.е сохраняющая характерные для острого
периода болезни изменения, ЭКГ.
У
2-3% больных возможны эмболии.
Источником тромбоэмболии может быть
внутрисердечный тромбоз. При длительном
ограничении движений, особенно у пожилых
людей, иногда развиваются тромбозы вен
нижних конечностей, которые могут
вызвать тромбоэмболию в системе легочной
артерии с последующим развитием инфаркта
легких.
Лечение больного с неосложненным инфарктом.
Острая
аневризма.
Препаратом
первого выбора является морфин,
обладающий не только
обезболивающим,
но и выраженным гемодинамическим
действием, а так-
же
уменьшающий чувство страха, тревоги,
психоэмоциональное напряже-
ние.
Рекомендовано
дробное внутривенное введение морфина:
10 мг (1 мл
1%
раствора) разводят в 10 мл физраствора
и вводят медленно сначала
5
мг, далее при необходимости – дополнительно
по 2-4 мг с интервалами
не
менее 5 минут до полного устранения
болевого синдрома либо до по-
явления
побочных эффектов.
Весьма
эффективным методом обезболивания при
ангинозном статусе
является
нейролептаналгезия
(НЛА).
Используется
сочетанное введение наркотического
аналгетика фента-
нила
(1-2 мл 0,005% раствора) и нейролептика
дроперидола (2-4 мл 0,25%
раствора).
Смесь вводят внутривенно, медленно,
после предварительно-
го
разведения в 10 мл физиологического
раствора под контролем уровня
АД
и частоты дыхания. Первоначальная доза
фентанила составляет 0,1 мг
(2
мл), а для лиц старше 60 лет, с массой менее
50 кг или хроническими
заболеваниями
легких – 0,05 мг (1 мл).
Действие
препарата, достигая максимума через
2-3 минуты, продолжа-
ется
25-30 минут, что необходимо учитывать при
возобновлении боли и
перед
транспортировкой больного. Дроперидол
вызывает состояние ней-
ролепсии
и выраженную периферическую вазодилатацию
со снижением
артериального
давления. Доза дроперидола зависит от
исходного уровня
АД:
при систолическом АД до 100 мм рт.ст.
рекомендуемая доза – 2,5 мг
(1
мл 0,25% раствора), до 120 мм рт.ст. – 5 мг (2
мл), до 160 мм рт.ст. – 7,5 мг
(3
мл), выше 160 мм рт.ст. – 10 мг (4 мл). Препараты
вводятся внутривенно,
медленно,
в 10 мл физраствора, под контролем АД и
частоты дыхания.
Мощным
обезболивающим и седативным эффектом
обладает клофе-
лин
– 1 мл 0,01% раствора вводится внутривенно,
медленно. Аналгезия
наступает
через 4-5 минут, сопровождаясь устранением
эмоциональных
и
моторных реакций.
Следует
избегать подкожного или внутримышечного
введения нарко-
тических
аналгетиков, так как в этих случаях
обезболивающий эффект на-
ступает
позднее и менее выражен, чем при
внутривенном введении. Кроме
того,
в условиях нарушенной гемодинамики,
особенно при отеке легких и

кардиогенном
шоке, проникновение в центральный
кровоток препаратов,
введенных
подкожно и внутримышечно, значительно
затруднено.
При
передозировке наркотических препаратов
(урежение дыхания
менее
10 в минуту или дыхание типа Чейн-Стокса,
рвота) в качестве анти-
дота
вводится налорфин 1-2 мл 0,5% раствора
внутривенно.
В
случае резистентного болевого синдрома
или при непереносимости
препаратов
НЛА используются средства для наркоза
(закись азота, оксибу-

тират
натрия и др.) по общепринятым схемам.
Для
купирования остаточных болей применяются
ненаркотические
аналгетики
в сочетании с седативными препаратами.
Внешние
проявления дислипидемии
Внешние
признаки ДЛП: ксантелазмы на веках,
липоидная дуга роговицы, туберозные и
сухожильные ксантомы на разгибательных
поверхностях кистей, локтевых и коленных
суставов, ахилловых сухожилий, чаще
наблюдаются у больных с семейной ГХС
или другими наследственными нарушениями
липидного обмена.
Выявление
факторов риска сердечно-сосудистых
заболеваний
Лабораторная
диагностика нарушений липидного обмена
Нарушения
липидного обмена проявляются изменениями
основных липидных параметров в крови.
Наиболее частые из них: ГХС, ГТГ, высокая
концентрация ХС ЛПНП, пониженное
содержание ХС ЛПВП. Изменения липидных
параметров носят не только количественный,
но и качественный характер. Так, например,
у больных СД, а нередко и у
больных
ИБС, при нормальном значении ХС ЛПНП
эти частицы более мелкие и плотные, они
легче окисляются и мигрируют в
субэндотелиальное пространство,
инициируя образование атеросклеротических
бляшек. Для оценки липидного профиля
определяют
ХС
ЛПНП = ОХС _ {ХС ЛПВП (ТГ/2,2)} в ммоль/л.
ХС
ЛПНП = ОХС _ {ХС ЛПВП (ТГ/5)} в мг/дл.
При
более высокой концентрации ТГ ХС ЛПНП
определяется методом препаративного
ультрацентрифугирования. В сомнительных
и не совсем ясных случаях для уточнения
фенотипа ГЛП используют электрофорез
ЛП сыворотки. В соответствии с третьим
пересмотром Европейских рекомендаций
по профилактике ССЗ в клинической
практике следующие значения липидов и
ЛП считаются нормальными.
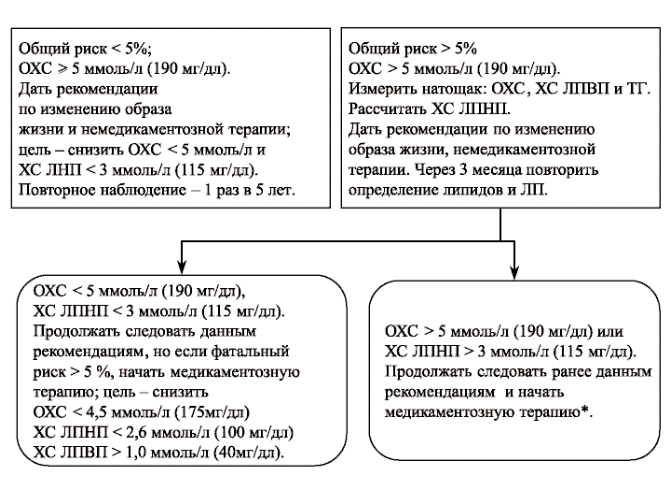
У
больных ИБС и ее эквивалентами
(периферический атеросклероз, атеросклероз
сонных артерий, аневризма брюшного
отдела аорты, СД) ОХС должен быть {amp}lt; 4,5
ммоль/л (175 мг/дл), а ХС ЛПНП {amp}lt; 2,6 ммоль/л
(100 мг/дл). Отношение (ОХС — ХС ЛПВП)/ ХС
ЛПВП, предложенное академиком А.Н.Климовым
1995, является чувствительным показателем
наличия и прогрессирования атеросклероза,
а также адекватно проводимой
гиполипидемической терапии.
или
лучше превышать 1,0 ммоль/л (40 мг/дл), у
женщин — 1,2 ммоль/л (46 мг/дл).

Оптимальная
концентрация ТГ составляет 1,77ммоль/л
(155 мг/дл). Нормальным уровнем Лп(а) в
крови человека считается концентрация
{amp}lt; 30мг/дл. В настоящее время отсутствуют
медикаментозные средства, эффективно
снижающие содержание Лп(а), вместе с
тем, известен синергизм атерогенного
действия ЛПНП и Лп(а).
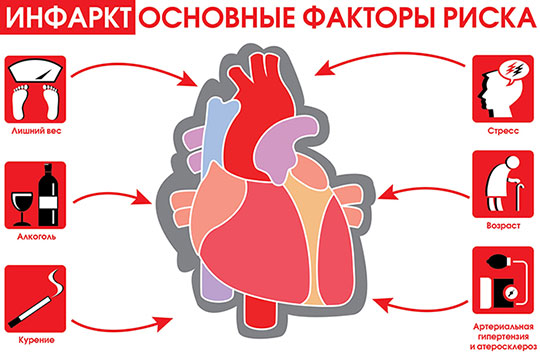
Причины и факторы риска
Подавляющее большинство (97-98%) клинических случаев ИБС обусловлено атеросклерозом коронарных артерий различной степени выраженности: от незначительного сужения просвета атеросклеротической бляшкой до полной сосудистой окклюзии. При 75%-ном коронаростенозе клетки сердечной мышцы реагируют на недостаток кислорода, и у пациентов развивается стенокардия напряжения.
Другими причинами, вызывающими ИБС, служат тромбоэмболия или спазм венечных артерий, развивающиеся обычно на фоне уже имеющегося атеросклеротического поражения. Кардиоспазм усугубляет обструкцию коронарных сосудов и вызывает проявления ишемической болезни сердца.
К факторам, способствующим возникновению ИБС, относятся:
Способствует развитию атеросклероза и увеличивает риск ишемической болезни сердца в 2-5 раз. Наиболее опасными в плане риска ИБС являются гиперлипидемии типов IIа, IIб, III, IV, а также уменьшение содержания альфа-липопротеинов.
Артериальная гипертония увеличивает вероятность развития ИБС в 2-6 раз. У пациентов с систолическим АД = 180 мм рт. ст. и выше ишемическая болезнь сердца встречается до 8 раз чаще, чем у гипотоников и людей с нормальным уровнем артериального давления.
По различным данным, курение сигарет увеличивает заболеваемость ИБС в 1,5-6 раз. Летальность от ишемической болезни сердца среди мужчин 35-64 лет, выкуривающих 20-30 сигарет ежедневно, в 2 раза выше, чем среди некурящих той же возрастной категории.
Физически малоактивные люди рискуют заболеть ИБС в 3 раза больше, чем лица, ведущие активный образ жизни. При сочетании гиподинамии с избыточной массой тела этот риск возрастает в разы.
- нарушение толерантности к углеводам
При сахарном диабете, в т. ч. латентном, риск заболеваемости ишемической болезнью сердца увеличивается в 2-4 раза.
К факторам, создающим угрозу развития ИБС следует также отнести отягощенную наследственность, мужской пол и пожилой возраст пациентов. При сочетании нескольких предрасполагающих факторов, степень риска в развитии ишемической болезни сердца существенно возрастает.
Причины и скорость развития ишемии, ее длительность и выраженность, исходное состояние сердечно-сосудистой системы индивидуума определяют возникновение той или иной формы ишемической болезни сердца.
2.2.1.Тромболитическая терапия (тлт)
Стрептокиназа
150000
МЕ стрептокиназы разводят в 100 мл 0,9%
раствора натрия хло-
рида
или 5% раствора глюкозы и вводят в/в
капельно в течение 30 минут.
Альтеплаза:
в связи с отсутствием антигенности
может вводиться по-
вторно,
в том числе после предыдущего
леченмиястрептокиназой, обла-
дает
высокой тропностью к фибрину тромба.
Стандартный режим: болю-
сное
введение 15 мг препарата с последующей
инфузией 50 мг в течение
30
минут и 35 мг в течение следующего часа.
Тенектеплаза:
в связи с возможностью болюсного введения
целесоо-
бразно
использование препарата на догоспитальном
этапе. Болюсный ре-
жим:
30-50 мг (0,53 мг/кг) в течение 10 сек в/в.
Показания
к ТЛТ
Тромболитическая
терапия показана всем больным с
подозрением на
1.
Боль в грудной клетке ишемического
характера продолжительностью
не
менее 30 минут, не купирующаяся повторным
приемом нитрогли-
церина;
2.
Подъем сегмента ST на 1 мм и более по
меньшей мере в двух соседних
грудных
отведениях (при подозрении на передний
ИМ) или в двух из
трех
«нижних» отведений от конечностей, т.е.
II, III, и а VF (при подозре-
нии
на нижний ИМ);
3.
Появление блокады одной из ножек пучка
Гиса или идиовентикуляр-
ного
ритма;
4.
Возможность начать ТЛТ не позднее 12
часов от начала заболевания.

Противопоказания
к ТЛТ
Геморрагический
инсульт в анамнезе.
Ишемический
инсульт в течение последних 6 месяцев.
Кровотечения,
геморрагические диатезы.
Черепно-мозговая
травма или нейрохирургическое
вмешательство на
головном
или спинном мозге в течение последних
3 недель.
Недавнее
(до 1 месяца) кровотечение из
желудочно-кишечного тракта
или
мочеполовых путей.
Подозрение
на расслаивающую аневризму аорты.

Злокачественные
новообразования.
Аллергические
реакции на ТЛТ в анамнезе (при введении
стрептоки-
назы).
Транзиторная
ишемическая атака в течение последних
6 месяцев.
Артериальная
гипертензия 180/110 мм рт.ст. и выше.
Язвенная
болезнь желудка или двенадцатиперстной
кишки в фазе обо-
стрения.
Хирургические
вмешательства в течение последних 3
недель.
Травматичные
или длительные (более 10 минут) реанимационные
ме-
роприятия.
Пункция
непережимаемых сосудов.
Тромбоз
глубоких вен нижних конечностей.
Острый
перикардит.
Инфекционный
эндокардит.
Тяжелые
заболевания печени.
Беременность.
Стрептококковая
инфекция в течение последних 3 месяцев.
Предшествующее
лечение стрептокиназой давностью от 6
дней до 6
месяцев
(другие препараты не противопоказаны);
Прием
непрямых антикоагулянтов.
Нефракционированный
гепарин (НФГ)
Обширный
ИМ передней стенки левого желудочка,
особенно если при
эхокардиографическом
исследовании выявлен тромб в его полости;
Аневризма
сердца;
Повторный
ИМ;
Наличие
системных или легочных тромбоэмболий
или указаний на них
в
анамнезе;
Сердечная
недостаточность;
Наличие
осложнений или сопутствующих заболеваний,
требующих
длительного
пребывания на постельном режиме;
Больные
пожилого возраста;
Применение
гепарина рекомендуется при ТЛТ
фибринспецифически-
ми
тромболитическими препаратами.
Если
пациент из этих групп риска получил
стрептокиназу, введение НФГ
можно
начинать через 4-6 часов после тромболизиса
при условии, что АЧТВ
увеличено
не более чем вдвое. Гепарин вводят
болюсом из расчета 60 ЕД/
кг,
затем инфузионно 12 ЕД/кг в час, при этом
у больного весом более 70 кг
дозы
не должны превышать 4000 ЕД для болюса и
1000 ЕД/час для инфузии.
Скорость
инфузии корректируется в зависимости
от АЧТВ, которое должно
быть
увеличено в 1,5-2 раза (см. приложение 3).
Продолжительность введе-
ния
обычно составляет 48 часов, после чего
можно перейти на подкожные

инъекции
фондапаринукса или низкомолекулярных
гепаринов.
Низкомолекулярные
гепарины (НМГ)
Почти
полная биодоступность при подкожном
введении (более 90%);
Более
длительный эффект, обеспечивающий
возможность подкожного
введения
1-2 раза в сутки;
Более
предсказуемый антикоагулянтный ответ;
Меньший
риск геморрагических осложнений;
Меньший
риск развития гепарин-индуцированной
тромбоцитопении;
Менее
выраженная активация тромбоцитов;
Меньший
риск развития остеопороза;
Отсутствие
необходимости в мониторинге АЧТВ;
Отсутствие
синдрома отмены;
Сокращение
сроков госпитализации благодаря
возможности амбула-
торного
применения;
Удобство
применения.
Эноксапарин
30
мг внутривенно болюсом, затем подкожно
1 мг/кг
2
раза в сутки; до 8 суток. Рекомендуется
при использовании фибринспе-
цифических
тромболитических препаратов.

Надропарин
86
МЕ/кг внутривенно болюсом, затем подкожно
86 МЕ/кг
2
раза в сутки; до 8 суток.
Продолжительность
лечения НМГ индивидуальна, но, как
правило, не
менее
двух суток.
К
новому классу селективных ингибиторов
Ха фактора относится син-
тетический
пентасахарид фондапаринукс.
Фондапаринукс обладает 100%
биодоступностью
при п/к введении, антитромботической
активностью
в
течение 24 часов, предсказуемым эффектом
в стандартной дозировке
2,5
мг не требует контроля АЧТВ и количества
тромбоцитов, не вызывает
гепарин-индуцированную
тромбоцитопению,достоверно снижает
смер-
тность
и частоту реинфарктов без увеличения
риска кровотечений, ин-
сультов
и тампонад сердца. Рекомендуется при
проведении ТЛТ стрепто-
киназой.
В
случаях, когда тромболизис не проводится,
назначается по 2,5 мг вну-
тривенно
болюсно, затем по 2,5мг подкожно 1 раз в
сутки до 8 дней. Для
профилактики
венозных тромбозов и ТЭЛА – по 2,5мг
подкожно 1 раз в
сутки.
Антикоагулянты
непрямого действия
Обычно
используются как альтернатива гепарину
при необходимости
в
длительной антикоагулянтной терапии
на амбулаторном этапе.
Варфарин
Невозможность
назначения аспирина;
Внутрисердечные
тромбы;
Флеботромбоз;
Мерцательная
аритмия продолжительностью более 48 ч.
Лечение
проводится под контролем международного
нормализован-
ного
отношения (МНО). Целевой уровень МНО –
2-3,5.
Это
лечение назначают больным при приступах
стенокардии или при
диагностике
эпизодов ишемии миокарда с помощью
инструментальных
методов.
Антиангинальные препараты (препараты,
предупреждающие
приступы
стенокардии) за счет профилактики ишемии
миокарда, значи-

тельно
улучшают самочувствие больных и повышают
переносимость ими
физической
нагрузки.
В
настоящее время существуют три основных
группы антиангинальных
препаратов:
ББ, нитраты и пролонгированные АК.
Рекомендуется
именно такая последовательность
назначения этих
классов
лекарственных средств для лечения ССЗ,
а также использование
их
различных комбинаций.
Бета-адреноблокаторы.
Блокаторы бета-адренергических рецеп-
торов
широко используют при лечении стенокардии,
т.к. они способны
уменьшать
адренергическое влияние на сердце,
благодаря чему снижа-
ются
ЧСС, САД, реакция сердечно-сосудистой
системы на ФН и эмоцио-
нальный
стресс. Это, в свою очередь, приводит к
снижению потребления
кислорода
миокардом и устраняет дисбаланс между
его потребностью и
доставкой
к ишемизированной зоне миокарда.
ББ
различаются: по селективности действия
в отношении
β1-адренорецепторов,
расположенных в сердце; по наличию или
отсутст-
вию
дополнительных свойств, в первую очередь
– способности вызывать
вазодилатацию;
наличию или отсутствию собственной
симпатомимети-
ческой
активности; по продолжительности
действия. Предпочтение при
лечении
больных ИБС следует отдавать селективным
ББ, не имеющим
собственной
симпатомиметической активности,
липофильным, обладаю- щим значительным
периодом полувыведения. Такие препараты
имеют все
положительные
свойства ББ; при их назначении снижается
риск побочных
эффектов
по сравнению с неселективными ББ; их
можно принимать 2 или
1
раз в сутки.
В
настоящее время, очевидно, что предпочтение
следует отдавать

селективным
ББ пролонгированного действия. Такие
данные были по-
лучены
при использовании метопролола замедленного
высвобождения,
бисопролола,
небиволола. Поэтому предпочтительно
эти ББ рекомендуют
назначать
больным, перенесшим ИМ.
Основным
принципом назначения всех ББ является
принцип достаточ-

ности
дозы: их необходимо назначать в дозах,
дающих явный эффект β1-
блокады.
Критерием блокады β1 адренорецепторов
служит стабильное урежение ЧСС в покое
до 55-60 ударов в мин. При определении дозы
ББ
необходимо
также учитывать ЧСС при ФН.
Абсолютным
противопоказанием к назначению ББ
является бронхи-
альная
астма. ХОБЛ служит относительным
противопоказанием; в этих
случаях
можно с осторожностью использовать
высокоселективные ББ.
Неселективные
ББ могут ухудшить кровоток в нижних
конечностях при
перемежающейся
хромоте, развившейся вследствие
атеросклероза пери-

ферических
артерий. СД 2 типа не является
противопоказанием к назначе-
нию
ББ. При СД 1 типа ББ следует назначать с
осторожностью.
При
приеме ББ достаточно часто наблюдаются
побочные эффекты: си-
нусовая
брадикардия, различные блокады сердца,
артериальная гипото-
ния,
слабость, ухудшение переносимости ФН,
нарушения сна, кошмарные
сновидения.
Всегда необходимо помнить о возможном
возникновении
синдрома
отмены.
Антагонисты кальция. АК
– неоднородная группа препаратов. Их
делят
на две подгруппы: дигидропиридиновые
(нифедипин, никардипин,
амлодипин,
фелодипин и др.) и недигидропиридиновые
(верапамил, дил-
тиазем)
производные (табл. 6).
В
фармакодинамике дигидропиридинов
преобладает эффект пе-
риферической
вазодилатации. Дигидропиридины не
влияют на сокра-
тимость
миокарда и атриовентрикулярную
проводимость, поэтому их
можно
назначать больным с синдромом слабости
синусового узла, нару-
шенной
атриовентрикулярной проводимостью,
выраженной синусовой
Клиническая картина
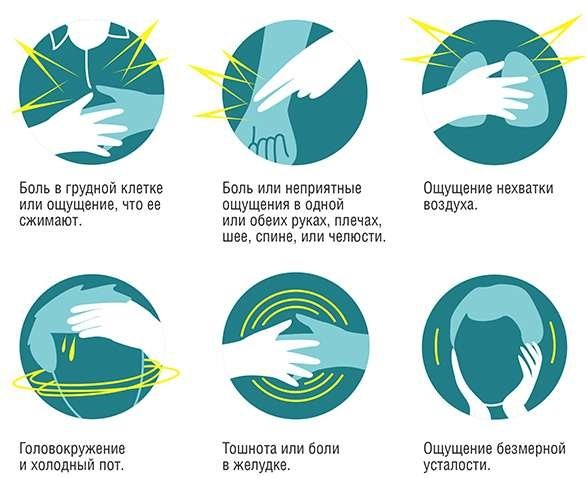
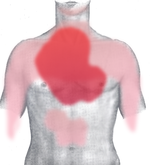
Основные синдромы болезни: болевой, астматический, абдоминальный, церебральный и аритмический. Тошнота и рвота — частые признаки приступа. Артериальное давление снижается и на фоне этого развивается кардиогенный шок, который вызывает слабость и потерю сознания. К сопутствующим симптомам может добавиться синюшность губ, бледность кожи и слабый пульс.
Хронический инфаркт носит затяжной и рецидивирующий характер. Клинические симптомы при этом менее выражены. Хронический вид сопровождается изжогой, болью в животе, чувством страха, спутанностью сознания. При хронической форме может наблюдаться вспышка лихорадки, которая сменяется на температурную ремиссию. Волнообразная лихорадка клинически напоминает симптомы инфекционно-воспалительного заболевания.
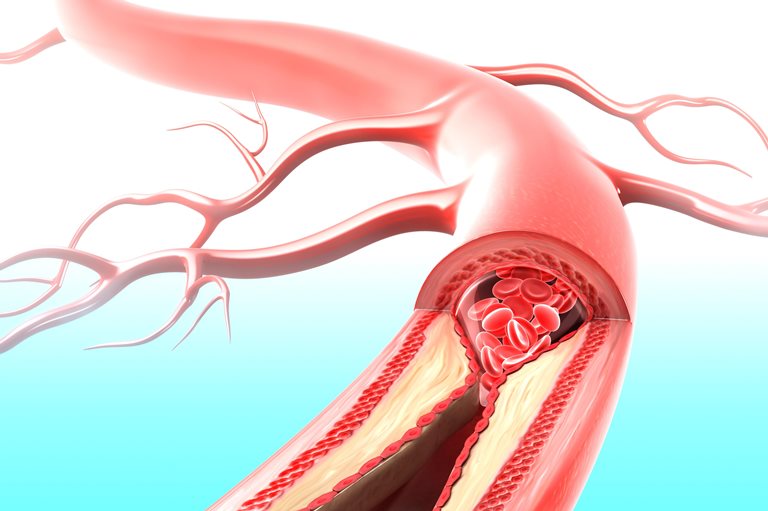
Причинами нарушения кровоснабжения миокарда, как правило, становится блокировка просвета сосуда тромбом или атеросклеротической бляшкой
Жалобы при сердечном приступе у больного появляются сразу. Человек теряет способность двигаться и выполнять какие-либо действия. К симптомам добавляется:
- вялость;
- обильное потоотделение;
- недомогание;
- обморок;
- одышка;
- кашель.
Инвазивные методы исследования
Острый
инфаркт миокарда не является
противопоказанием для вы-
полнения
экстренной коронарографии, однако риск
процедуры, особен-
но
на фоне тромболитической и антитромботической
терапии, превышает
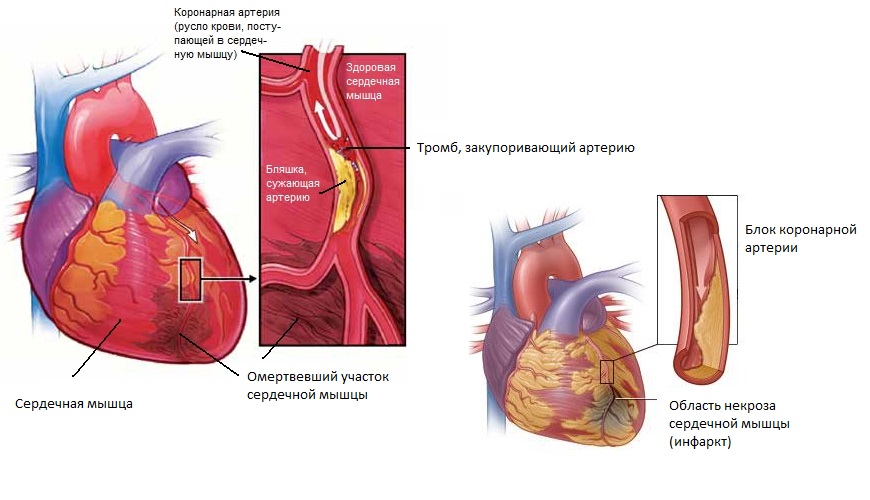
риск
планового вмешательства. Поэтому решение
о проведении корона-
рографии
должно быть оправдано наличием показаний
и возможностью
выполнения
интервенционного или хирургического
вмешательства.
2.3.3. Показания к хирургической реваскуляризации миокарда
(аорто-
и маммарокоронарное шунтирование)
ИМ
в первые 6 часов от появления симптомов
с нестабильной гемоди-
намикой
и при невозможности проведения
тромболизиса или пЧКВ;
ИМ,
осложненный кардиогенным шоком;
ИМ,
осложненный разрывом МЖП или выраженной
митральной ре-
гургитацией
вследствие дисфункции/разрыва папиллярных
мышц;
Особенности
коронарной анатомии и поражения
коронарного русла,
приводящие
к невозможности или высокому риску
проведения пЧКВ: вы-
раженная
извитость коронарных
артерий,
препятствующая проведению баллона/стента,
множествен-
ное
критическое поражение КА, критическое
стенозирование ствола ле-
вой
коронарной артерии;
Осложнения
пЧКВ или неудачная пЧКВ при сохраняющемся
болевом
синдроме
и нестабильной гемодинамике.
Возможность
хирургического лечения пациента с ОИМ
не является
основанием
для отмены или неназначения стандартной
антитромботиче-
ской
терапии при первичном врачебном контакте.
Прогноз и профилактика
Определение прогноза при ИБС зависит от взаимосвязи различных факторов. Так неблагоприятно сказывается на прогнозе сочетание ишемической болезни сердца и артериальной гипертонии, тяжелых расстройств липидного обмена и сахарного диабета. Лечение может лишь замедлить неуклонное прогрессирование ИБС, но не остановить ее развитие.
Самой эффективной профилактикой ИБС является снижение неблагоприятного воздействия факторов угрозы: исключение алкоголя и табакокурения, психоэмоциональных перегрузок, поддержание оптимальной массы тела, занятия физкультурой, контроль АД, здоровое питание.
ис
14
12
3
10
8
2
6
4
1
2
0
0Рис.
1
14
1
3Ежегодно
в России от ССЗ умирает более 1 миллиона
человек (примерно 700 человек на 100 тысяч
населения). Эти показатели гораздо выше,
чем в развитых странах Европы, США и
Японии. Среди ССЗ ведущее место занимают
ИБС (51%) и МИ (27%), которые обусловлены
атеросклеротическим поражением
коронарных и мозговых артерий.
Атеросклероз
— заболевание сосудов, которое
сопровождается их уплотнением и
стенозированием просвета. Развитие
атеросклероза ведет к образованию в
интиме сосуда липидно-фиброзных бляшек,
которые уменьшают просвет и ограничивают
кровоток к сердцу, головному мозгу,
почкам, нижним конечностям.
Классификация
гиперлипидемий
Физикальное обследование
Острая
аневризма.
При
осмотре больного необходимо обращать
внимание на наличие признаков нарушения
липидного обмена: ксантомы, ксантелазмы,
краевое помутнение роговицы в виде
«старческой дуги», и стенозирующего
поражения магистральных артерий –
сонных, подключичных и др. Во время ФН,
иногда в покое при аускультации могут
прослушиваться 3-й или 4-й сердечные
тоны, а также систолический шум на
верхушке сердца как признак ишемической
дисфункции папиллярных мышц и митральной
регур-
гитации.
Патологическая пульсация в предсердной
области указывает на наличие аневризмы
сердца. При осмотре больного необходимо
оценить индекс массы тела и отношение
ОТ/ОБ, определить ЧСС, параметры пульса,
АД на обеих руках.
лобина,
глюкозы, АСТ, АЛТ, креатинина. Дополнительные
лабораторные показатели, позволяющие
оценить патогенез заболевания и его
прогноз: параметры гемостаза (тромбоциты
крови, АЧТВ, время свертываемости,
фибриноген и др.), высокочувствительный
С-реактивный белок. При наличии ожирения
желательно проведение теста с нагрузкой
глюкозой, определение уровня HbA1с.
Предпосылки болезни
I25.6
Бессимптомная ишемия миокарда
I25.8
Другие формы ишемической болезни сердца
I20
Стенокардия [грудная жаба]
I20.1
Стенокардия с документально подтвержденным
спазмом
I20.8
Другие формы стенокардии
В
клинической практике удобнее пользоваться
классификацией ВОЗ, поскольку в ней
учтены разные формы заболевания. В
официальной медицинской статистике
используют МКБ-10.
Классификация
стабильной стенокардии
1.1.
стенокардия напряжения впервые возникшая.
1.2.
стенокардия напряжения стабильная с
указанием ФК (I-IV).
1.3.
стенокардия спонтанная (вазоспастическая,
особая, вариантная, Принцметала).
В
последние годы в связи с широким
внедрением объективных методов
обследования (нагрузочные пробы, суточное
мониторирование ЭКГ, перфузионная
сцинтиграфия миокарда, коронароангиография)
начали выделять такие формы хронической
коронарной недостаточности, как
безболевая ишемия миокарда и кардиальный
синдром Х (микроваскулярная стенокардия).
Впервые возникшая стенокардия –
продолжительность до 1 месяца с момента
появления. Стабильная стенокардия –
продолжительность более 1 месяца.
Таблица
1
ФК
тяжести стабильной стенокардии напряжения
согласно классификации
Канадской
ассоциации кардиологов (L. Campeau, 1976)
| ФК | Признаки |
| I | «Обычная |
| II | «Небольшое или |
| III | «Значительное темпе |
| IV | «Невозможность |
Показаниями
для применения метода МСКТ являются:
1) выявление коронарного атеросклероза
на основании обнаружения и количественной
оценки коронарного кальциноза; 2)
неинвазивная коронарография; 3)
неинвазивная шунтография (артериальные
и венозные шунты); 4) компьютерная
томография артерий, анатомии и функции
камер сердца при врожденных и приобретенных
болезнях сердца;
5) исследование аорты,
легочной артерии, периферических артерий
и вен. Проведение МСКТ и электронно-лучевой
томографии с целью выявления кальциноза
коронарных артерий оправдано: 1) при
обследовании мужчин в возрасте 45-65 лет
и женщин в возрасте 55-75 лет без установленных
ССЗ с целью раннего выявления начальных
признаков коронарного атеросклероза;
ческий
тест у пациентов в возрасте до 65 лет с
сомнительными результатами нагрузочных
тестов или наличием традиционных
коронарных ФР при отсутствии установленного
диагноза ИБС; 4) для проведения
дифференциального диагноза между
хронической сердечной недостаточностью
ишемического и неишемического генеза
(кардиопатии, миокардиты).
Ангиографическое
исследование коронарных артерий
(коронарография) относится к группе
инвазивных диагностических методов,
целью которого является определение
анатомии коронарного русла, а также
степени обструкции коронарных артерий.
Выполнение данного исследования
необходимо как для уточнения диагноза
(в тех случаях, когда исключить ИБС
невозможно при помощи неинвазивных
диагностических методов), так и для
планирования последующей тактики
лечения (изолированная
медикаментозная
терапия, чрескожное коронарное
вмешательство (ЧКВ) или коронарное
шунтирование (КШ)) у пациентов, которым
верифицирован диагноз ИБС.
1
раз в сутки.
брадикардией.
В
фармакодинамике недигидропиридиновых
АК преобладают отрица-
тельные
инотропное и хронотропное эффекты,
способность замедлять ат-
риовентрикулярную
проводимость. Эти свойства сближают их
с ББ. Неди-
гидропиридиновые
препараты обладают антиаритмическими
свойствами
в
отношении наджелудочковых аритмий.
Однако их нельзя назначать при
синдроме
слабости синусового узла, нарушенной
атриовентрикулярной
проводимости.
Описанные выше особенности определяют
специфику на-
значения
разных АК отдельным группам больных.
В
целом АК оказывают достаточно выраженный
антиангинальный эф-
фект.
Действие дигидропиридиновых АК имеет
определенное сходство с
эффектом
нитратов; их можно использовать тогда,
когда нитраты плохо
переносятся
больными. Недигидропиридиновые АК часто
назначают в
тех
случаях, когда прием ББ противопоказан.
При СС используются только
препараты
пролонгированного действия, используемые
один раз в сутки.
Нитраты.
Согласно
современным рекомендациям по лечению
ИБС нитраты наряду с ББ и АК относятся
к основным группам антиангинальных
препаратов.
Следует помнить однако, что нитраты, в
отличие от ББ и АК,
не
обладают никаким иным действием, кроме
антиангинального, поэтому
единственным
показанием для назначения нитратов
является наличие
приступов
стенокардии у больного.
По
выраженности антиангинального эффекта
нитраты не уступают или
даже
превосходят ББ и АК. Так, в исследовании
КИАП (Кооперативное изу-
чение
антиангинальных препаратов) у больных
ИБС со СС напряжения II-III
функционального
класса было продемонстрировано, что
нитраты у 27%
больных
являются самыми эффективными
антиангинальными препара-
тами,
т.е. существенно превосходят по
выраженности антиангинального
эффекта
АК и ББ. Еще у 50% больных нитраты обладали
равной эффектив- ностью с АК и ББ. Это
свидетельствует о том, что в ряде случаев
нитраты
являются
препаратами выбора для лечения
стенокардии.
Нитраты
классифицируются по химической структуре,
лекарствен-
ной
форме, продолжительности действия. Из
препаратов, относящихся
нитроглицерин
(точнее глицерила тринитрат), изосорбида
динитрат и
изосорбид-5-мононитрат.
Нитраты легко проникают через все
слизистые

оболочки,
а также через кожу, поэтому они доступны
в самых различных
лекарственных
формах (табл. 7). При регулярном назначении
нитратов их действие может ослабевать,
это
явление называется привыканием
(толерантностью). Привыкание
развивается
не у всех больных и не всегда, его частота
зависит от спосо-
ба
назначения препарата. Общая закономерность
такова: риск развития
привыкания
выше тогда, когда препарат длительно
находится в организме
и
когда его концентрации мало изменяются
с течением времени. Поэтому

чаще
всего привыкание развивается при
регулярном назначении лекарс-
твенных
форм значительно пролонгированного
действия. Привыкание к
нитратам
– обратимое явление. Если препарат в
течение определенного
срока
исчезает из организма, чувствительность
к нитратам восстанавлива- ется. На этой
закономерности основан принцип
прерывистого назначения
нитратов.
Он подразумевает назначение нитратов
таким образом, чтобы в
течение
суток создавался так называемый «период
свободный от действия
нитрата»
(«nitrate-free period»). Продолжительность этого
периода должна
составлять
в сутки 6-8 ч. Поэтому нитраты стремятся
назначать таким об-
разом,
чтобы в ночное время (когда в действии
нитратов у большинства
больных
СС напряжения нет необходимости)
препарата не было в крови
или
его концентрация была бы минимальной.
Прерывистый способ назна-
чения
нитратов значительно уменьшает риск
развития привыкания. Еще
одним
способом борьбы с толерантностью к
нитратам является замена их
нитратоподобным
препаратом молсидомином (сиднофарм,
диласи-
дом).
Использование этого лекарства в дозе
4 мг сопоставимо с эффектив-
ностью
20 мг изосорбида динитрата. Единственным
способом реализовать на практике высокую
терапев-
тическую
эффективность нитратов и одновременно
максимально снизить
риск
их побочных и нежелательных эффектов
является дифференцирован-
ный
прием в зависимости от тяжести ИБС и
особенностей возникновения
ишемии
миокарда. Во всех случаях, когда это
возможно, нитраты назнача-
ют
прерывисто, таким образом, чтобы в
течение дня оставался промежу-
ток,
свободный от действия нитрата – это
защищает больного от развития
привыкания
к препарату.
При
стенокардии
напряжения I ФК нитраты
назначают только пре-
рывисто,
в лекарственных формах короткого
действия, обеспечивающих
короткий
и выраженный эффект – буккальные формы,
пластинки, аэрозо-
ли
нитроглицерина и изосорбида динитрата.
Такие формы следует при-
менять
за 5-10 мин до предполагаемой ФН, вызывающей
обычно приступ

стенокардии.
При стенокардии
напряжения II ФК нитраты
также назначают преры-
висто,
перед предполагаемыми ФН. Наряду с
формами короткого эффекта
можно
использовать формы умеренно
пролонгированного действия.
При
стенокардии
III ФК нитраты
принимают постоянно в течение дня
– асимметричный
прием с безнитратным периодом в 5-6 часов.
Для этого
используют
современные 5-мононитраты пролонгированного
действия.
При
стенокардии
IV ФК,
когда приступы стенокардии могут возни-
кать
и в ночное время, нитраты следует
назначать так, чтобы обеспечить
их
круглосуточный эффект и, как правило,
в комбинации с другими анти-
ангинальными
препаратами, ББ, антагонистами кальция.
1. Спонтанная стенокардия
Спонтанная
(особая) стенокардия характеризуется
приступами ангинозных болей, возникающими
без видимой связи с факторами, ведущими
к повышению потребности миокарда в
кислороде. У большинства больных приступы
развиваются в строго определенное время
суток, чаще ночью или в момент пробуждения.
Структурно болевой синдром состоит из
серии болевых эпизодов, чередующихся
с безболевыми паузами (в виде цепочки
с 3-5 болевыми эпизодами).
Нередко названная
стенокардия сопровождается различными
нарушениями сердечного ритма. У
значительного числа больных вазоспастической
стенокардией определяется стенозирующий
коронарный атеросклероз. В таких случаях
вазоспастическая стенокардия может
сочетаться со стенокардией напряжения.
Причинами вазоспазма могут быть курение,
нарушение состава электролитов (калий,
магний), холод, аутоиммунные заболевания.
1. Электрокардиография
Одним
из наиболее важных методов диагностики
ишемии миокарда при стенокардии, является
ЭКГ. Особую ценность имеет ЭКГ, снятая
во время болевого эпизода. К сожалению,
это удается редко, в основном при
стационарном наблюдении за больным. Во
время ишемии миокарда на ЭКГ фиксируются
изменения конечной части желудочкового
комплекса – сегмента ST и зубца Т.
Острая
ишемия обычно приводит к транзиторному
горизонтальному или косонисходящему
снижению сегмента ST и уплощению или
инверсии зубца Т. Иногда отмечается
подъем сегмента ST, что свидетельствует
о более тяжелой трансмуральной ишемии
миокарда. В отличие от острого ИМ, при
стенокардии все отклонения сегмента
ST быстро нормализуются после купирования
симптомов.
Если ЭКГ регистрируется вне
ишемического эпизода, она может быть
нормальной или иметь «неспецифические»
изменения сегмента ST и зубца Т. Признаки
перенесенного ИМ – патологические
зубцы Q, также указывают на наличие ИБС.
Однако патологические зубцы Q могут
иметь место при тромбоэмболии легочной
артерии,
резко выраженных гипертрофии левого
желудочка (ГЛЖ) и гипертрофии правого
желудочка (ГПЖ), гипертрофической
кардиомиопатии, блокаде ветвей левой
ножки пучка Гиса, опухолях и травмах
сердца. Дифференциальная диагностика
этих состояний базируется на оценке
ЭКГ во время острого периода ИМ, когда
в динамике имеет место типичная эволюция
ЭКГ – от монофазной ЭКГ периода
повреждения до двухфазной
– в
подострый и рубцовый периоды. При
изменениях ЭКГ, обусловленных ГЛЖ,
опухолями и травмами сердца, отсутствует
динамика начальной и конечной частей
желудочкового комплекса.
8. Перфузионная сцинтиграфия миокарда с нагрузкой
ЭКГ,
зарегистрированная в покое, вне болевого
приступа, у больного без ИМ в анамнезе,
может оказаться нормальной. Во время
пробы с ФН пациент выполняет возрастающую
нагрузку на тредмиле или велоэргометре,
при этом постоянно регистрируются ЧСС
и ЭКГ, через регулярные промежутки
времени (1-3 мин) контролируется АД.
Проба
с нагрузкой является более чувствительным
и специфичным методом диагностики
ишемии миокарда, чем ЭКГ в покое и
считается методом выбора при обследовании
больных с подозрением на стабильную
стенокардию. Пробу с нагрузкой следует
проводить после тщательного анализа
симптомов и физического обследования,
регистрации ЭКГ в покое, с учетом
показаний и противопоказаний.
Основные
показания к проведению нагрузочных
проб
-
дифференциальная
диагностика ИБС; -
определение
индивидуальной толерантности к ФН у
больных с установленным диагнозом ИБС
и уточнение ФК стенокардии; -
оценка
эффективности лечебных, в т.ч. хирургических
и реабилитационных мероприятий; -
экспертиза
трудоспособности больных ССЗ; -
оценка
прогноза; -
оценка
эффективности антиангинальных
препаратов.
Сцинтиграфия
миокарда – метод визуализации сердечной
мышцы, основанный на способности
интактного или, наоборот, некротизированного
миокарда накапливать радионуклеидные
соединения. Чаще всего используется
перфузионная сцинтиграфия с 201Те
(таллием), позволяющая выявлять локальные
нарушения коронарного кровотока. Причем,
возможности метода существенно
расширяются при регистрации сцинтиграмм
на
высоте
пробы с дозированной физической нагрузкой
или во время дипиридамолового теста. В
таких условиях имеется возможность
дифференциации ишемизированной, но
сохранившей жизнеспособность сердечной
мышцы от рубцовой нежизнеспособной
ткани. Вначале исследуют распределение
радиофармпреперата (РФП) на высоте
нагрузочного теста.
Появление «холодного
очага» в одном из сегментов ЛЖ
свидетельствует о сниженной перфузии,
которая может быть обусловлена наличием
здесь как преходящей ишемии миокарда,
индуцированной нагрузочным тестом, так
и рубцовой тканью. Поскольку ишемизированная
мышца, сохранившая свою жизнеспособность,
с течением времени все же медленно
накапливает РФП, на отсроченных
сцинтиграммах, зарегистрированных
через 3-4 ч после введения таллия, дефект
распределения препарата исчезает.
В
отличие от этого рубцовая ткань не может
накапливать радиоактивный препарат, и
на отсроченных сцинтиграммах дефект
перфузии сохраняется. В некоторых
случаях, когда речь идет о существовании
в ЛЖ участков гибернирующего («спящего»)
и/или оглушенного миокарда, при повторном
исследовании через 3-4 ч после введения
препарата дефект распределения может
остаться. В этих случаях рекомендуется
повторить
исследование через 24 ч. Нормализация
распределения таллия на таких поздних
сцинтиграммах указывает на сохранившуюся
жизнеспособность сердечной мышцы
(гибернирующий или «оглушенный» миокард).
При наличии в сердечной мышце рубцовой
ткани «холодный очаг» продолжает
фиксироваться даже через 24 ч от начала
исследования.
Выполнение сцинтиграфии миокарда с
таллием наиболее показано у
больных
ИБС с атипичным болевым синдромом и
неинформативной или малоинформативной
ЭКГ при проведении функциональных
нагрузочных тестов (отрицательная или
сомнительная проба, наличие блокады
ножек пучка Гиса, выраженной гипертрофии
миокарда и т.п.).
4. Рентгенография органов грудной клетки
Рентгенограмма
в стандартных проекциях позволяет
оценить размеры сердца – общие и
отдельных камер; состояние крупных
сосудов – аорты, легочной артерии,
верхней полой вены; выявить наличие
кальцинатов в миокарде, перикарде,
коронарных артериях, крупных сосудах.
С помощью этого метода можно обнаружить
признаки левожелудочковой недостаточности
– венозный застой, отек легких, легочную
патологию, а также изменения костного
аппарата грудной клетки.
5. Чреспищеводная предсердная электрическая стимуляция (чпэс)
Показана
принципиальная возможность назначения
этого метода для диагностики скрытой
коронарной недостаточности. В основе
ЧПЭС лежит повышение потребности
миокарда в кислороде при увеличении
ЧСС без существенного изменения АД.
Показаниями
к проведению ЧПЭС служат:
-
невозможность
выполнения проб с ФН (ВЭМ, тредмил) в
связи с нали-чием сопутствующих
заболеваний или противопоказаний к
нагрузочным тестам; -
неинформативность
пробы с ФН вследствие того, что она не
доведенадо диагностических критериев
по ЭКГ или до субмаксимальной возрастной
ЧСС.
Признаки
ишемии на ЭКГ при ЧПЭС такие же, как и
при пробе с ФН, только во внимание
принимается снижение сегмента ST в первых
спонтанных комплексах после прекращения
стимуляции сердца.
7. Эхокардиография (ЭхоКг)
Эхокардиография
и контрастная или радионуклидная
вентрикулография имеют преимущества
при диагностике связанных с ишемической
болезнью сердца морфологических
изменений левого желудочка сердца
(аневризмы, дефекты перегородки и др.)
и снижения его сократительной функции
(по уменьшению фракции выброса, увеличению
диастолического и конечного систолического
объемов), в том числе для выявления
локальных нарушений сократимости
миокарда в зонах ишемии, некроза и руб-
цов.
С помощью эхокардиографии определяют
ряд форм патологии сердца, его гипертрофию,
многие пороки сердца, кардиомиопатии,
с которыми ИБС иногда приходится
дифференцировать.

