Оглавление
- 1 Лечебная гимнастика и ЛФК
- 2 Симптоматика повреждения головного мозга
- 3 Применяемая терапия
- 4 Разновидности патологического процесса
- 5 Прогноз зависит от многих факторов
- 6 Ишемический инсульт: прогноз для жизни
- 7 Инфаркт — опасный врагу у ворот головного мозга
- 8 Причины и факторы риска
- 9 Реабилитация больных с двигательными нарушениями
- 10 Ишемический инсульт правой стороны, его симптомы и последствия
- 11 Клиническая картина
- 12 Лечение после инсульта в домашних условиях
- 13 Реабилитационные периоды
- 14 Группа риска
- 15 Значение терапии в комплексе восстановительных мероприятий
- 16 Причины возникновения инфаркта головного мозга и основные симптомы
- 17 Обширный инсульт: наступила кома
- 18 Поздние последствия ИМ
- 19 Опасность и последствия
- 20 Реабилитация больных с двигательными нарушениями
Лечебная гимнастика и ЛФК
Мозг человека является по-настоящему уникальным органом. Все жизненные процессы контролируются именно им.
Но, к сожалению, мозг очень уязвим ко всякого рода повреждениям и даже кажущиеся незначительными изменения в его работе могут привести к серьезным и необратим последствиям.
Поговорим об инфаркте головного мозга — что это такое и как проявляется ишемический инсульт.
Ишемический инсульт (инфаркт мозга) – опасное для жизни состояние, при котором возникает острый недостаток кровоснабжения мозга, вызванный перекрытием русла одного из его сосудов без нарушения его целостности. Риск смертности или пожизненных последствий после ишемического инсульта в виде ограничения полноценной жизнедеятельности зависят от того, насколько обширен очаг ишемии, какие заболевания присутствуют в анамнезе пациента, сколько ему лет и насколько оперативно была оказана медицинская помощь.
По МКБ-10 заболевание может быть отнесено к одному из следующих кодов:
- код І 63 – инфаркт мозга;
- код І 64 – инфаркт неуточненного характера;
- код І 67 – прочие цереброваскулярные заболевания.
Ишемический инсульт классифицируют по нескольким признакам. В зависимости от причины развития различают следующие виды ишемического инсульта:
- Тромбоэмболический – возникает из-за полного или частичного перекрытия сосуда мозга тромбом, развивается внезапно в период бодрствования.
- Лакунарный – нарушение кровоснабжения возникает из-за поражения сосудов малого диаметра, вызванного гипертонической болезнью или сахарным диабетом.
- Атеротромботический – страдают сосуды, пораженные атеросклерозом, приступ развивается преимущественно во время сна.
- Гемодинамический – вызван длительным спазмом, который возник из-за дефицита питания и кислорода в структурах мозга.
- Редкий – возникает из-за сильного загустения крови, заболеваний крови и сосудов наследственного характера, расслоения сосудистых стенок.
- Неизвестного генеза – диагностируется в случае наличия нескольких патологических состояний, способных спровоцировать приступ, или отсутствия видимых причин.
По степени поражения тканей мозга ишемический инсульт классифицируют на:
- Микроинсульт (транзиторная ишемическая атака) – характеризуется незначительными повреждениями тканей и легкой неврологической симптоматикой, проявляющейся в течение суток.
- Малый инсульт – восстановительный период занимает до 3-х недель.
- Прогрессирующий инсульт – значительные повреждения тканей проявляются в виде умеренной неврологической симптоматики, при этом после периода восстановления остаются легкие последствия.
- Обширный инсульт – характеризуется значительными очагами ишемии, длительный реабилитационным периодом и стойкими последствиями в виде ограничения функций и изменения психоэмоционального состояния.
Во время диагностики важно определить тип инсульта по его признакам, чтобы оказать пациенту адекватную неотложную помощь.
Об острой недостаточности кровоснабжения мозга, вызванной ишемическим инсультом, свидетельствует ряд мгновенно развивающихся признаков:
- Нарушение сознания – легкая заторможенность, потеря сознания, обморок.
- Головная боль, которая охватывает всю голову и усиливается при движении глазами.
- Внезапные приступы тошноты и позывы к рвоте.
- Паралич половины тела или конечностей со стороны, противоположной пораженным тканям мозга.
- Снижение слуха и обоняния.
- Зрительные расстройства, проявляющиеся в виде двоения и бликов в глазах.
- Расстройство речи и восприятия обращения к себе.
- Потеря координации – в момент приступа пострадавший может упасть, в дальнейшем нарушения проявляются в виде невозможности устоять на ногах, замедленности движений.
- Потеря чувствительности кожи с пораженной стороны – отсутствие реакции на касание, боль, температурные изменения.
- Нарушение мимических функций – перекошенность лица с опущением уголка рта с одной стороны лица.
- Амнезия – пострадавший не узнает окружающих и место нахождения, не помнит своего имени, а также событий, которые предшествовали приступу ишемии.
- Изменение поведения – у больного наблюдается частая смена настроения: беспричинная веселость и отсутствие осознания произошедшего; паника, испуг и тревожность; плаксивость; раздражительность и агрессия.
В зависимости от размера ишемического очага описанные симптомы развиваются следующим образом:
- Острое развитие – симптомы возникают внезапно, их интенсивность нарастает мгновенно.
- Приступообразное развитие – признаки ишемического инсульта появляются в виде приступов, сила которых с каждым разом нарастает.
- Опухолеподобное развитие – из-за медленного нарастания ишемии на начальном этапе симптомы проявляются слабо. Из-за несвоевременного лечения развивается обширный инсульт с крупными очагами поражения.
Характер симптоматики ишемического инсульта, как и его последствий, напрямую зависит от того, какое полушарие поддалось поражению во время приступа. Взаимосвязь между отделами мозга и нервными окончаниями всего организма устроена таким образом, что левое полушарие мозга отвечает за работу правой части организма, а правое – соответственно, за работу левой стороны тела.
При очагах ишемии, возникших в левом полушарии мозга, у больного выражена следующая симптоматика:
- потеря чувствительности, паралич правой стороны;
- нарушение зрения и обоняния;
- серьезное нарушение речи, проявляющееся в отсутствии восприятия сказанного или прочитанного, сложности выражения мысли;
- нарушение координации и равновесия;
- депрессивное состояние и нарушение мыслительных функций при расположении очага в левой височной доле.
Довольно часто по характеру и степени выраженности симптоматики докторам удается оперативно определить, в каком полушарии произошла ишемическая атака, и назначить соответствующее лечение.
О развитии правостороннего ишемического инсульта непосредственно после приступа будут свидетельствовать такие признаки:
- парализация левой стороны тела или конечностей;
- незначительное нарушение речи, проявляющееся в виде неправильного произношения букв, спутанности слов;
- частичная амнезия или полный провал памяти в части недавно произошедших событий или личных данных;
- потеря чувствительности или парализация лицевых мимических мышц с левой стороны;
- психоэмоциональные расстройства, выражающиеся в подавленности, апатии к происходящему, вялости.
При правостороннем инсульте довольно часто снижена выраженность признаков, характерных для ишемии левой стороны. Первичная диагностика острой мозговой недостаточности в таких случаях существенно затруднена, что приводит к потере драгоценного времени и увеличению риска смертельного исхода.
Непосредственно после постановки диагноза и определения типа инсульта пострадавшему от приступа назначается лечение, направленное на поддержание жизнедеятельности, восстановление кровоснабжения мозга и предупреждение повторного приступа:
- обеспечение дыхательной функции;
- тромболитическая терапия в случаях, когда тип инсульта и локализацию тромба удалось установить в первый час после приступа;
- приведение в норму показателей артериального давления, работы сердца и сосудистой системы;
- регуляцию температуры тела, показатели которой не должны быть выше 37,5°С;
- устранение отека мозга;
- введение водно-солевых, кислотных и сладких растворов для регуляции структуры крови;
- снятие симптоматики, характерной для приступа ишемии;
- профилактические мероприятия, предупреждающие развитие таких осложнений, как пролежни, застойная пневмония, инфекционные заболевания и тромбозы неподвижных нижних конечностей.
Медикаментозная терапия при диагностированном ишемическом инсульте предусматривает прием следующих групп препаратов:
- антиагреганты и антикоагулянты;
- вазоактивные средства;
- нейролептики;
- антиоксиданты;
- ангиопротекторы;
- седативные;
- антиконвульсанты.
Тип активного вещества, дозировку и схему приема описанных групп препаратов назначает доктор, исходя из степени тяжести ишемического инсульта и самочувствия пациента. После нескольких недель активного лечения в условиях стационара больного направляют в специализированный центр или домой для дальнейшей реабилитации.
Степень тяжести последствий, проявляющихся после ишемического инсульта, зависит от места локализации и объема поражения нервных тканей мозга – серьезных при обширной атаке или незначительных при приступе микроинсульта.

При сильных поражениях клеток мозга и отсутствии эффективной реабилитации в восстановительный период у пострадавшего от ишемического инсульта могут остаться следующие последствия:
- Психоэмоциональные расстройства – проявляются в виде постинсультной депрессии, агрессии, панических атак, беспричинной смены настроения. Причиной этих состояний является ограниченность функций, а также осознание зависимости от помощи окружающих.
- Нарушение функций движения – довольно часто у пациента остается пожизненная слабость в конечностях, что затрудняет выполнение элементарных движений и повседневных задач.
- Снижение чувствительности в конечностях – обусловлено медленным восстановлением обменных процессов между нервными волокнами, подающими импульс чувствительности.
- Нарушения речи – сложность общения с окружающими и восприятия сказанного остается в случаях несвоевременного обращения к логопеду и невыполнения его рекомендаций по восстановлению речи.
- Нарушения памяти и мыслительных функций – пострадавший от ишемического инсульта в повседневной жизни может периодически вести себя как ребенок, теряться во времени, забывать свое имя, адрес, недавно произошедшие события, место нахождения.
- Нарушения координации – пострадавшего после инсульта беспокоят головокружения, наблюдается пошатывание при ходьбе и частые падения после резких поворотов или наклонов.
- Снижение функций глотания – у некоторых больных навсегда остается сниженным глотательный рефлекс, что не позволяет им нормально проглатывать как жесткую, так и жидкую пищу.
- Эпилептические припадки – периодическими приступами эпилепсии страдают до 20% пациентов, перенесших приступ ишемической атаки.
- Нарушение актов мочеиспускания и дефекации.
Чтобы снизить интенсивность проявления описанных последствий, больному нужно соблюдать щадящий режим дня и питания, регулярно наблюдаться у невролога и по его рекомендациям проходить поддерживающую медикаментозную терапию.
Возраст, половой признак, тип инсульта, степень поражения мозга, своевременность оказания медицинской помощи и качество реабилитационной программы являются основными критериями, которые учитываются при составлении прогноза жизни после ишемической атаки.
Ишемическая форма
Симптоматика повреждения головного мозга
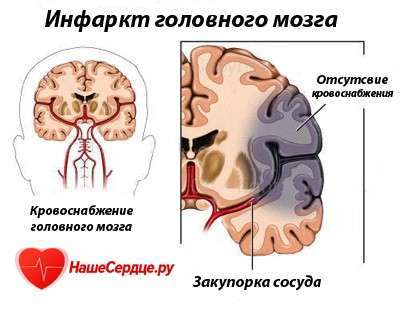
Обширный инфаркт головного мозга является острым нарушением кровотока в мозге, которое провоцирует его поражение и гибель нервных клеток в нем.
Инфаркт начинает, когда кровеносный сосуд заблокирован тромбом или бляшкой или он разрывается. После гибели части нервных клеток организм теряет одну из функций, за работу которой отвечали отмершие клетки. Как следствие развивается паралич, утрата речевых функций и другие тяжелые нарушения. Чем крупнее очаг омертвления, тем более серьезные последствия развиваются во всем организме.
В соответствии с данными медицинских исследований общий процент гибели от данной патологии в первый месяц после приступа составляет 19%. Годовая выживаемость составляет 77%.
Таким образом, острый инфаркт головного мозга — это острое не поддающееся контролю нарушение кровотока в мозге человека, развивающееся из-за сложности или полной остановки попадания крови к одному или сразу нескольким сосудам в головном мозге.
Острый инфаркт головного мозга может заявлять о себе ещё за несколько месяцев и недель до момента приступа. Среди общей симптоматики выделяются:
- Головные боли.
- Головокружения.
- Потемнение в глазах после резких движений.
- Глобальное эпизодическое малокровие.
- Неожиданная эпизодическая дезориентация.
Все известные признаки не могут показать всю опасность инсульта, так как их можно соотнести и с другими нарушениями функционирования мозга.
Главные симптомы патологии начинают давать знать о себе уже за несколько часов до инфаркта или прямо во время него. В соответствии с типом поражения за сутки у человека могут наблюдаться явные признаки повреждения головного мозга:
- Сонливость.
- Потеря сознания.
- Оглушение.
- Интенсивная головная боль.
- Тошнота с рвотой.
- Боль в глазных яблоках.
- Потливость.
- Сухость в ротовой полости.
- Учащение сердцебиения.
- Жар в теле.
Зная, что такое обширный инсульт, определить его характерную симптоматику не трудно. Они носят явно выраженный характер.
Основные проявления данного состояния таковы:
- слабость конечностей;
- появление проблем с координацией тела, в особенности при движении;
- отсутствие способности к восприятию того, о чем говорят окружающие;
- появление асимметрии на лице, в особенности это заметно по улыбке;
- невнятная речь или ее отсутствие;
- сильные болевые ощущения в голове;
- нарушение сознания.

При обнаружении подобных симптомов важно обращаться в скорую помощь. Чем раньше будет приняты необходимые меры, тем выше у человека будут шансы на нормальное существование и на выживание как таковое.
В редких случаях могут иметь место отдаленные признаки инсульта. К и числу относятся:
- резкое головокружение;
- потемнение в глазах при резкой смене положения тела;
- краткосрочная дезориентация в пространстве;
- головные боли;
- кратковременные потери памяти.
-
- наличие в анамнезе больного различных заболеваний, имеющих хронический характер – чем их больше, тем меньше шанс на положительный исход;
- расположение кровоизлияния, если речь идет об инсульте геморрагического типа – минимальные шансы на выживание в случаях внутрижелудочковых, а также внутримозговых кровоизлияний;
- объем кровоизлияния;
- как быстро была оказана медицинская помощь при развитии состояния;
- наличие в анамнезе переходящих либо острых нарушений в кровоснабжении мозга – если в сосудах этой области уже начались изменения атрофического плана, то проводимая посредством специальных медикаментов терапия окажется неэффективной;
- разновидность инсульта – геморрагический вариант оставляет меньше шансов на выживание относительно ишемического;
- численность поврежденных зон мозга, в особенности тех, которые несут ответственность за жизнеобеспечение человеческого организма;
- размеры и тип поврежденных сосудов – чем крупнее артерия, тем сложнее восстановление;
- состояние человека – чем глубже кома, тем хуже прогноз, лишь в исключительных случаях человек сохраняет сознание;
- возможное развитие осложнений, в том числе отечности мозга, что резко снижает вероятность положительного исхода;
- наличие дополнительных травм на фоне потери сознания;
- оснащение лечебного учреждения необходимым оборудованием и препаратами.
Чем больше отягчающих факторов среди перечисленных, будет иметь место, тем меньше шанс на положительный исход. В любом случае, шансы на дальнейшее продолжение жизни в случае инсульта будут тем выше, чем ранее будет замечено состояние и оказана квалифицированная помощь.
В среднем по статистике показатели смертности в случае обширного инсульта таковы:
- первые несколько дней – около 25%;
- первый месяц – около 35%;
- первый год – около 55%.
Это усредненные данные. Так, на фоне геморрагического инсульта смертность возрастает до 80%. При развитии состояния повторно шанс на выживание резко снижается до 10%.Если в область поражения попадает сразу несколько основных отделов головного мозга, то 95% пациентов умирают уже в первые часы. Еще 5% остаются в вегетативном либо коматозном состоянии.
Применяемая терапия
Лечение ишемического инсульта в остром периоде зависит от причины развития, состояния сосудистой стенки, показателей системы свёртывания крови, тяжести течения, сопутствующих патологий и др. Направлено оно на восстановление кровоснабжения зоны гипоксии и поддержание жизнедеятельности мозгового вещества:
- при наличии показаний – оперативное восстановление кровотока;
- нормализацию внутричерепного давления;
- поддержание системного кровотока;
- лекарственное растворение тромба;
- восстановление реологии крови;
- поддержание функционирования сосудистых стенок;
- медикаментозную протекцию мозга;
- недопущение развития застойных заболеваний (например, пневмоний, бронхитов);
- немедикаментозные методы (гипервентиляция лёгких, гипербарическая оксигенация, церебральная гипертермия).
Лечение ишемического инсульта должно быть своевременным, последовательным и длительным. Восстановление функционирования головного мозга и предупреждение отдалённых последствий возможно только при таком подходе. После купирования приступа назначается длительная медикаментозная терапия.
Программа восстановительного лечения предусматривает:
- Коррекцию рациона питания.
- Соблюдение режима дня, минимизацию психоэмоциональных и чрезмерных физических нагрузок
- Отказ от вредных привычек.
- Нормализацию «рабочего» артериального давления.
- Противотромботическую терапию (антиагреганты, антикоагулянты).
- Антиатеросклеротические средства
- Лечение провоцирующих и сопутствующих заболеваний.
- При необходимости — проведение плановых оперативных вмешательств (например, каротидной эндартерэктомии).
- Немедикаментозные методы терапии.
- Протезно-ортопедические приспособления.
Пациентка С., 48 лет. Жалуется на частые головные боли. В анамнезе – ишемический инсульт головного мозга (перенесён 2 года назад), артериальная гипертензия, атеросклероз.
Во время плановой диспансеризации, при проведении ультразвуковой допплерографии, в левой сонной артерии обнаружена атеросклеротическая бляшка, частично перекрывающая сосуд. С целью предупреждения повторного случая ишемического инсульта, больной рекомендовано проведение плановой каротидной эндартерэктомии.
В приведённом примере больной было предложено плановое оперативное вмешательство. Устранение возможной причины повторного развития инсульта (атеросклеротической бляшки) будет на данном этапе лучшим профилактическим методом.

После проведения операции пациентке необходимо изменить свой рацион питания, а лечащему доктору – откорректировать назначенную противоатеросклеротическую терапию.
Разновидности патологического процесса
Но раз такое несчастье произошло, нужно решать эти появившиеся проблемы.
С момента возникновения приступа ишемии в мозге у медиков есть всего три часа на постановку диагноза, установление его причины и начало медикаментозного, а при наличии показаний – и оперативного лечения.
Для восстановления организма после перенесенного инсульта наши читатели используют новую методику открытую Еленой Малышевой на основании лекарственных трав и натуральных компонентов — Сбор Отца Георгия. Сбор Отца Георгия помогает улучшить глотательный рефлекс, восстанавливает пораженные клетки в головном мозге, речь и память. А также проводит профилактику повторных инсультов.
Если в течение этого времени начато лечение ишемического инсульта, то шансов на полное восстановление функций, утраченных во время инсульта, очень много. Чем дольше длится период ишемии, тем больше страдает нервная ткань, тем значительнее будут неврологические расстройства у пациента.
- до 25% пациентов не проходят порог выживаемости в первые 30 дней после приступа;
- 40% из описанных выше больных умирают в течение 2-х суток после приступа, причина смертности – отек тканей мозга и обширные очаги ишемии;
- у 60-70% пациентов из оставшихся в живых стойкие ограничения функций жизнедеятельности наблюдаются через 30 дней после приступа, у 40% — последствия остаются к концу 6-месяца, у 30% — к концу года;
- у 30% выживших пациентов ишемический инсульт возникает повторно в течение 5-ти лет.

Улучшают прогноз выживаемости пациентов после ишемического инсульта следующие факторы:
- незначительное повреждение одного из сосудов мозга;
- отсутствие в анамнезе заболеваний, способствующих возникновению повторных приступов;
- молодой возраст;
- позитивный психологический настрой пациента на выздоровление.
Прогноз на дальнейшую жизнь и восстановление больного ухудшается:
- у пожилых пациентов;
- при обширной ишемической атаке, параличах и развитии стойких нарушений двигательных, речевых, когнитивных и глотательных функций;
- при наличии сопутствующих тяжелых заболеваниях сердца и сосудистой системы.
Несмотря на статистические данные, прогноз на жизнь для каждого пациента индивидуален, так как зависит от многих факторов, в том числе психологического настроя и способности организма к самовосстановлению.
Основными группами нарушений речи после инфаркта головного мозга являются:
- афазия (системное нарушение разных сторон речевой функции, связанное с локальным поражением речевых зон левого полушария головного мозга);
- дизартрия (нарушение произносительной стороны речи – артикуляции, ритма, голосообразования и темпа речи, связанные с нарушением иннервации периферического речевого аппарата).
Ишемическая форма
- Атеротромботический — причиной его развития является атеросклероз, способствующий формированию тромбов. Эта форма ишемического инсульта прогрессирует очень медленно и поэтапно.
- Кардиоэмболический — развивается этот тип при частичной или полной закупорке просвета в мозговой артерии, он интенсивно прогрессирует и не переходит в стадию ремиссии.
- Лакунарный — развивается по причине повреждения в артериях периферии из-за повышения показателей давления. Приступ прогрессирует в течение всего нескольких часов.
- Гемодинамический — развивается в результате резкого уменьшения показателей артериального давления, отличается внезапным проявлением и затрагивает все области кровоснабжения.
- Микроокклюзионный — развивается из-за нарушения гемостаза.
- В первые 6 часов после приступа и после выявления ишемического очага на компьютерном снимке может начаться организация рассасывания тромба благодаря специальным препаратам.
- Контроль над всеми жизненно важными функциями человеческого организма.
- Снижение степени вязкости крови посредством приема аспирина в высокой дозировке.
- Защита клеток мозга от пагубного влияния, а также организация ускорения процессов восстановления благодаря высоким дозировкам специальных препаратов.
После перечисленных манипуляций врач назначает лечение медикаментами, понимающими риск повторного инфаркта и предотвращающими осложнения после выздоровления. Пациент постоянно находится под контролем врача, который отслеживает показатели артериального давления и помогает противостоять развитию осложнений.
При отсутствии подходящего контроля и коррекции последствия обширного инфаркта головного мозга становятся необратимыми, и лечение не поможет доиться полноценного возвращения к нормальной жизни.
Обширный ишемический инсульт – поражение крупных участков головного мозга вследствие такого явления, как тромбоз или закупорка сосудов и прекращения кровоснабжения. Источник обширного инсульта чаще всего – закупорка левой или правой каротидной артерии.
Даже в наши дни обширный инфаркт и его последствия вылечить крайне трудно, так как за время существования большого количества нервных клеток без кислорода утрачиваются жизненно-важные функции. В немалой доле случаев такой инсульт вызывает летальный исход.
- Лакунарный инфаркт – при поражении перфорирующих сосудов вокруг них образуется полость, лакуна, которая может быть диаметром от 0,05 до 4-5мм. Такой инсульт развивается постепенно, может образоваться даже во сне.
- Атеротромбический инфаркт– следствие болезни сосудов, атеросклероза и появления тромбов. Этот инсульт имеет затяжную клиническую картину, его наступление возможно предсказать, зная о наличии тромба в мозгу.
- Гемодинамический инфаркт – внезапный, по причине внезапного падения артериального давления. Чаще всего обширный инсульт бывает именно таким, отключая подачу кровоснабжения на большой локации.
- Кордиоэмболический инфаркт– закупорка артерии, которая может быть полной или частичной.
- Микро окклюзия – нарушение гемостаза, фибринолиза в крови.

Только моментальная реанимация дает шансы на какую-то реабилитацию, хотя бы частичную.
- малый инсульт легкой степени – симптоматика протекания патологии (невралгия) незначительная и человек восстанавливается за месяц;
- средняя степень – в основном это локальные места очагового проявления некроза тканей головного мозга и расстройства сознания отсутствуют;
- тяжелая степень – это общемозговое нарушение с угнетением сознания.
В зависимости от причины возникновения и патогенеза развития, можно отметить наиболее часто возникающие виды ишемического инсульта:
- Лакунарный ишемический инсульт – развивается при нарушении тока крови в локализированных участках большого полушария головного мозга (мелкие глубинные очаги). Пораженные участки по истечении времени становятся кистами, которые в медицине называют – лакуны.
- Территориальный инфаркт (атеротромболический) – происходит в крупных и средних церебральных артериях, вызывается тромботической или тромбоэмболической окклюзией. Развивается не сразу, симптоматика нарастает в течение часов или даже суток.
- Кардиоэмболический – виновниками такого проявления инсульта являются эмболы (частицы возникшие в лимфе или крови), они полностью или частично закупоривают артерии в мозгу. Чаще всего это происходит в средней мозговой артерии.
Начинается такой процесс внезапно, повреждения средние или большие. В анамнезе эмболы приводят к тромбоэмболии других органов.
- заболевания сосудов, при которых стенка утолщается, уменьшая просвет;
- оторвавшийся тромб, вызвавший закупорку кровотока;
- бляшка больших размеров в сосуде, к которой прицепился тромб.
- малоподвижный образ жизни;
- избыточный вес;
- прием противозачаточных препаратов;
- злоупотребление алкоголем;
- курение;
- установленный кардиостимулятор;
- проведение дефибрилляции – провоцирует отрыв тромба.
Ишемическая болезнь мозга имеет начальный симптом, сигнализирующий о неполадках в мозге – транзиторная ишемическая атака. Другое название – микроинсульт, который длится несколько часов. Если процесс продолжается сутки, то диагностируют обширный ишемический инсульт. Часто инфаркт мозга возникает у больных, которые имеют:
- сахарный диабет;
- ишемическую болезнь сердца;
- повышенную вязкость крови;
- разные виды аритмии;
- патологии свертываемости крови.
- мигрень;
- гипертоническую болезнь;
- воспаления сосудов;
- ревматическое поражение сердечных клапанов;
- заболевания легких;
- болезни почек.
- нормализации артериального давления;
- восстановления кровоснабжения;
- уменьшения отека головного мозга;
- профилактики появления пролежней, пневмонии;
- исключения переломов конечностей;
- поддерживания нормальной температуры тела;
- реабилитации и восстановления утраченных функций.
Прогноз зависит от многих факторов
| Параличи | Полное обездвиживание конечностей. |
| Парезы | Частичное обездвиживание (обычно одностороннее), когда нарушении затрагивают тонус или чувствительность, ограничивают движения и силу рук или ног. |
Очень важно для скорейшей и дающей максимальный результат реабилитации пациента после инфаркта вовремя диагностировать и начать лечение заболевания. При этом необходимо пройти полное обследование и своевременно устранить неврологические последствия.
Для борьбы с нарушениями двигательных функций человека чаще всего применяются такие методы, как:
- физиотерапия;
- массаж;
- лечебная гимнастика и ЛФК;
- рефлексотерапия;
- мануальная терапия;
- биоуправление с обратной связью.
Одной из главных мер при этом по праву считается ЛФК и лечебная гимнастика, при помощи которой человек заново учится ходить, стоять и делать обычные действия для самообслуживания.
В ряде случаев, после ишемического инсульта головного мозга у пациента остаются неврологические нарушения — такие, как слабость в руке или ноге, снижение чувствительности на одной стороне тела, затруднения речи, нарушения зрения.
В восстановительном периоде медикаментозная терапия таких нарушений является малоэффективной, ведь лекарства – это не «живая» вода, и оживить умершие нейроны они не могут. Надежда остаётся на то, что природа дала мозгу некий запас прочности: другие области мозга, которые не пострадали, могут частично, а иногда и полностью, взять на себя функции утраченного участка.
Таким образом, реабилитация после ишемического инсульта заключается в том, чтобы научить нейроны других областей мозга выполнять эту работу, которую они до этого не делали.
В зависимости от степени выраженности постинсультных неврологических симптомов, восстановительное лечение может проводиться в стационарных условиях с последующим лечением в домашних условиях, или же сразу дома.
«Золотым стандартом» восстановительной терапии пациентов после ишемического инсульта головного мозга во всём мире считается 3-часовые занятия с врачами-реабилитологами каждый день.
Реабилитация после ишемического инсульта будет тем эффективней, чем активнее в нём принимает участие сам больной. Подбор необходимого комплекса упражнений проводится врачом-реабилитологом и зависит от того, какие функции у пациента нарушены. К эффективным методам восстановительной терапии можно отнести:
- Лечебную гимнастику.
- ЛФК (лечебную физкультуру).
- Лечебный массаж.
- Физиотерапевтические процедуры.
- Лечебные ванны.
- Занятия с логопедами.
- Восстановление речи и памяти в домашних условиях.
- Лечение лекарственными травами.
- Другие методы (иглорефлексотерапия, гирудотерапия, ипотерапия и др.)
Уже с первой недели после острого периода возможно приступать к лечебной гимнастике (если отсутствуют противопоказания). В первые дни она будет пассивной, а заключается в смене положения тела или разных его частей, для улучшения циркуляции крови в них.
Позже присоединяют упражнения сгибания-разгибания конечностей. Для проведения подобных процедур применяют массажные шарики, кольца, тренажёры. В дальнейшем, к пассивным упражнениям, добавляют активные – ЛФК (лечебную физкультуру).
Изучив методы Ольги Маркович в лечении инсультов, а также восстановления речевых функций, памяти и снятия постоянных головных болей и покалываний в сердце — мы решили предложить его и вашему вниманию .
Комплекс упражнений ЛФК предусматривает самостоятельное его выполнение пациентом, вначале — лёжа в постели, затем – сидя, потом – стоя и в ходьбе. Очень эффективными являются упражнения для ходьбы, выполняемые на специальных тренажёрах («ходунки», баланс-тренер, Lokomat, велотренажёры).
Следующей ступенькой к выздоровлению является лечебный массаж. Массаж выполняют от пальцев к телу, на груди – от сердца кнаружи. Массаж спины должен быть особо бережным.
Физиотерапевтические методы реабилитации после ишемического инсульта тоже активно применяются специалистами (электромиостимуляция, электрофорез с лекарственными средствами на воротниковую зону, магнитотерапия переменным током, диадинамотерапия, дарсонвализация конечностей и др.).
Эффективность этих методов основана на улучшении трофики и иннервации различных зон и частей тела. Они постепенно и мягко воздействуют на организм больного. Эффект от применения таких процедур виден к окончанию курса.

Активно в восстановительном периоде после инсульта используют лечебные ванны — общие или четырехкамерные (азотные, азотно-радоновые, йодобромные, сероводородные). Для большего эффекта рекомендуется проведение занятий лечебной физкультуры в них.
Восстановление речи и памяти – не менее важный этап для улучшения качества жизни больного после инсульта, особенно если он случился в левой половине головного мозга. На их восстановление могут уходить годы, поэтому, чаще всего, это происходит в домашних условиях.
Родные и близкие больного должны уделять большое внимание общению с ним, чтобы сформировать у пациента правильные речевые навыки: задавать ему больше простых вопросов, медленно, но чётко проговаривать слова, заниматься упражнениями на произношение разных звуков и слов.
Чтобы увидеть результат от лечения лекарственными травами (фитотерапии), его нужно проводить курсами по несколько десятков дней в течение довольно длительного периода. Очень полезны для восстановления организма употребление зверобоя, сосновых шишек, полыни, шиповника, душицы в виде отваров, настоев, настоек, чаёв.
Но следует понимать, что лечение только одними фитосредствами, в случае инсульта, не будет эффективным, а даже опасным. Фитотерапию возможно использовать только как дополнительный к основному лечению метод.
Быстрых методов реабилитации ещё не изобрели, поэтому необходимо запастись терпением и не сдаваться. Успех реабилитации зависит от желания и усилий самого больного!

Для восстановления организма после перенесенного инсульта Елена Малышева рекомендует новый метод на основании Монастырского сбора от отца Георгия.
В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении и профилактике инсультов. Сбор помогает улучшить глотательный рефлекс, восстанавливает пораженные клетки в головном мозге, речь и память. При этом используются только натуральные компоненты, никакой химии и гормонов!
Прогноз дальнейшего развития заболевания зависит от расположения и размера пораженной области, а также некоторыми сопутствующими расстройствами и заболеваниями. Благоприятность прогноза может ухудшаться в зависимости от размеров поврежденной площади и от момента начала лечебных процедур.
В тяжелых случаях очень непросто восстановить память, речь, нормальную координацию движений, особенно когда пациент переносит кому.
Каждый день такого состояния снижает возможность восстановления примерно на 15%. Следует учитывать, что около 25% граждан, перенесших инфаркт, уходят из жизни примерно через месяц.
Если у больного случается лакунарный инсульт, вероятность летального исхода составляет около 2%.
Этот раздел создан чтобы позаботиться, о тех, кому необходим квалифицированный специалист, не нарушая привычный ритм собственной жизни.

Большое влияние на исход ишемического инсульта и степень восстановления нарушенных функций оказывает своевременность госпитализации пациента в медицинское учреждение, лечение на госпитальном этапе и последующее раннее поступление больного в специализированные реабилитационные центры.
Этапность, систематичность и длительность реабилитационного процесса с активным участием в реабилитационных мероприятиях больного (с обязательным желанием и верой в успешное восстановление утраченных функций), а также его родных и близких имеет огромное влияние на прогноз для жизни, социальной адаптации и трудоспособности.
Также важным аспектом, влияющим на возможность более полного восстановления неврологических и психических дефектов после перенесенного ишемического инсульта, является включение в реабилитационный процесс специалистов разных специализаций – неврологов, логопедов-афазологов, нейропсихологов, массажистов, физиотерапевтов, социальных работников, специалистов по кинезотерапии (лечебной гимнастике), трудотерапевтов, специалистов по биологической обратной связи с обязательной комплексностью и адекватностью реабилитационных мероприятий.
Астено-депрессивный синдром характеризуется сочетанием депрессии с повышенной утомляемостью, снижением уровня активности, истощаемостью и неспособностью к длительным психическим и физическим нагрузкам.
Реабилитация пациентов с астенией и депрессивными нарушениями заключается в индивидуальных занятиях лечебной гимнастикой с дополнительными перерывами, массажем, работа с психологами и педагогами и длительное лечение ноотропами, пирацетамом и антидепрессантами (стимулирующего действия или с седативным эффектом).
Особую реабилитационную группу составляют пациенты пожилого возраста. Комплекс восстановительных мероприятий заключается в коротких индивидуальных сеансах лечебной гимнастики, занятия с психологом, активное лечение сердечно-сосудистыми препаратами, длительное применение нейротрофических и антисклеротических лекарственных средств и витаминотерапия.
Ишемический инсульт: прогноз для жизни

Прогноз при ИМ зависит от многих факторов, включая его размер, степень нарушения функций левого желудочка, вид проведенного лечения и другие факторы.
Риск смерти в течение 30 дней от мелкоочагового ИМ составляет примерно 2%.
Смертность при обширном ИМ в течение 30 дней от момента возникновения болезни также зависит от метода лечения:
- При проведении лишь медикаментозной терапии – примерно 13%.
- При своевременно проведенном тромболизисе (это терапия, направленная на растворение тромбов) – 6–7%.
- При проведении ангиопластики и стентирования коронарных артерий в течение первых 2 часов от момента госпитализации – 3–5%.
| Увеличить шансы выжить при обширном инфаркте миокарда помогут следующие факторы | Снизить вероятность выживания могут следующие факторы |
|---|---|
| Раннее и успешное возобновление кровотока по пораженной коронарной артерии с помощью тромболизиса или ангиопластики и стентирования | Пожилой возраст |
| Сохраненная сократительная способность левого желудочка | Сахарный диабет |
| Лечение с помощью бета-блокаторов, аспирина и ингибиторов ангиотензинпревращающего фермента | Наличие сосудистых заболеваний в анамнезе |
| Запоздалое или безуспешное восстановление кровотока по коронарной артерии | |
| Нарушенная сократительная функция левого желудочка | |
| Застойная сердечная недостаточность или отек легких | |
| Депрессия | |
| Изменения на ЭКГ в отведении aVR |
Долгосрочный прогноз при обширном инфаркте миокарда лучше, чем при мелкоочаговом. Например, в одном из исследований было обнаружено, что в течение 1 года после выписки из больницы умирает около 9% пациентов с обширным ИМ и около 11,6% – с мелкоочаговым. Такая разница объясняется менее интенсивным подходом к лечению больных с мелкоочаговым ИМ.
Люди, которые перенесли инфаркт мозга, имеют хороший шанс на то, чтобы выздороветь и даже полностью восстановиться. Если в течении 60-ти дней после приступа состояние больного остается стабильным, то это говорит о том, что он сможет вернуться к нормальной жизни уже через год.
Для того чтобы это заболевание не коснулось вас, необходимо придерживаться правильного образа жизни, питания, заниматься физическими упражнениями, избегать стрессовых ситуаций, следить за массой тела, отказать от вредных привычек.

В зависимости от типа инфаркта причины могут быть разные. К закупорке сосудов головного мозга нередко приводит высокий уровень холестерина. Вначале холестериновая бляшка формируется в сонной артерии, в результате чего затрудняется приток крови к мозгу.
Кроме того, образование тромба может произойти в сердце, а затем по сосудам он попадает в мозг. В результате сужения сосудов может нарушаться поступление крови в мозг. Такое явление нередко наблюдается в результате воспалений, инфекций, употребления наркотических веществ.
К факторам риска развития данного заболевания относят следующее:
- Возраст . По мнению врачей, риск развития данного состояния в 80 лет в тридцать раз выше, чем в 50 лет.
- Болезни сердца . В случае мерцательной аритмии угроза развития инфаркта головного мозга повышается в три-четыре раза.
- Артериальная гипертензия . Риск данного заболевания у людей с артериальным давлением больше 160/95 мм рт. ст. увеличивается примерно в 4 раза.
- Сахарный диабет .
- Курение . Эта пагубная привычка повышает угрозу развития инфаркта головного мозга, а также в 2 раза ускоряет появление атеросклероза коронарных и сонных артерий.
- Оральные контрацептивы . Употребление этих препаратов увеличивает вероятность развития инфаркта головного мозга.
Нередко у людей имеет место сразу несколько факторов риска.
Люди, которые перенесли инфаркт мозга, имеют хороший шанс на то, чтобы выздороветь и даже полностью восстановиться. Если в течении 60-ти дней после приступа состояние больного остается стабильным, то это говорит о том, что он сможет вернуться к нормальной жизни уже через год.
Естественно, в этом вопросе играет роль и возраст пациента, и наличие у него других заболеваний, в том числе хронических. Главное -верить в положительную перспективу!
Инфаркт головного мозга – это клинический синдром, который выражается в остром нарушении локальных мозговых функций. Длится он более 24 часов, либо приводит к гибели человека за это время. Острое нарушение кровообращения при инфаркте мозга происходит из-за закупорки его артерий, что провоцирует гибель нейронов в том участке, который питается этими артериями.
Инфаркт головного мозга также называют ишемическим инсультом. Эта проблема является весьма актуальной в современном мире, так как по причине инфаркта мозга ежегодно повсеместно умирает огромное количество людей. Летальность при ишемическом инсульте составляет 25%, в течение года погибает еще 20% больных, а 25% из выживших людей остаются инвалидами.

Симптомы инфаркта головного мозга зависят от того, где локализован очаг поражения.
Тем не менее, можно выделить общие симптомы этого патологического процесса, среди которых:
-
Головная боль;
-
Потеря сознания, иногда может развиваться кома;
-
Головокружение;
-
Нарушения функционирования тазовых органов;
-
Боль в глазных яблоках;
-
Чувство жара;
-
Сухость во рту;
-
Тошнота и рвота на фоне выраженной головной боли;
-
Судороги (присутствуют не всегда).
Если очаг инфаркта головного мозга локализуется в правом полушарии, то характерна следующая клиническая картина:
-
Полная обездвиженность (гемипарез) или значительное снижение силы (гемиплегия) левых конечностей;
-
Пропадает либо резко снижается чувствительность в левой половине тела и лица;
-
Нарушения речи будут наблюдаться у левшей. У правшей нарушения речи развиваются исключительно при поражении левого полушария. Больной не может воспроизводить слова, но осознанные жесты и мимика сохраняются;
-
Лицо становится ассиметричным: левый уголок рта опускается вниз, носогубная складка сглаживается.
В зависимости от того, какая половина мозга повреждена, симптомы мозгового инфаркта будут наблюдаться с противоположной стороны. То есть, если очаг поражения располагается в левом полушарии, то будет страдать правая половина туловища.
Если инфаркт мозга развивается в вертебробазилярном сосудистом бассейне, то симптомы у больного наблюдаются следующие:
-
Головокружение, которое нарастает при запрокидывании головы назад;
-
Страдает координация, наблюдаются расстройства статики;
-
Имеются нарушения со стороны движения глазных яблок, ухудшается зрение;
-
Отдельные буквы человек произносит с трудом;
-
Появляются проблемы с проглатыванием пищи;
-
Речь становится тихой, в голосе появляется хрипота;
-
Паралич, парез, нарушение чувствительности конечностей будут наблюдаться со стороны, противоположной очагу поражения.
Стоит отдельно рассмотреть симптомы инфаркта мозга в зависимости от того, какая именно мозговая артерия оказывается повреждена:
-
Передняя мозговая артерия – неполный паралич ног, возникновение хватательных рефлексов, нарушения движений глаз, моторная афазия;
-
Средняя мозговая артерия – неполный паралич и расстройство чувствительности рук, а также нижней половины лица, сенсорная и моторная афазия, латерофиксация головы;
-
Задняя мозговая артерия – зрительные нарушения, больной понимает речь другого человека, сам может говорить, но большинство слов он забывает.
В тяжелых случаях происходит угнетение сознания и человек впадает в кому, которая может возникнуть при поражении любого отдела головного мозга.
Выделяют следующие причины инфаркта головного мозга:
-
Атеросклероз. Он развивается у мужчин раньше, чем у женщин, так как в молодом возрасте женские сосуды от атеросклеротических поражений оберегаются половыми гормонами. Раньше всего поражаются коронарные артерии, затем каротидные, а впоследствии и система кровоснабжения головного мозга;
-
Гипертония. Усиливает атеросклероз и нарушает адаптационные реакции артерий мягкая гипертония (давление до 150/100 мм рт. ст.), которая является наиболее опасной;
-
Болезни сердца. Так, люди, перенесшие инфаркт миокарда имеют высокие риски развития инфаркта мозга. У 8% пациентов после инфаркта миокарда ишемический инсульт разовьется в течение первого месяца, а у 25% пациентов – в течение полугода. Опасность также представляет ишемическая болезнь сердца, сердечная недостаточность;
-
Высокая вязкость крови;
-
Предсердные мерцательные аритмии. Они являются причиной того, что в ушке левого предсердия формируются тромбы, которые впоследствии переносятся в головной мозг;
-
Нарушения в работе эндокринной системы, в первую очередь, это сахарный диабет;
-
Заболевания сосудов (патологии их развития, болезнь Такаясу, анемии, лейкозы, злокачественные опухоли).
Кроме того, не стоит забывать о факторах риска, которые повышают вероятность возникновения инфаркта головного мозга, среди них:
-
Возраст (каждые десять лет жизни повышает риск развития инфаркта мозга в 5-8 раз);
-
Наследственная предрасположенность;
-
Гиподинамия;
-
Лишний вес;
-
Курение (если эта вредная привычка дополняется приемом пероральных контрацептивов, то курение становится ведущим фактором риска развития инфаркта головного мозга);
-
Злоупотребление алкоголем;
-
Острый стресс, либо продолжительное психоэмоциональное напряжение.
Последствия инфаркта головного могут быть очень серьезными и зачастую несут прямую угрозу жизни человека, среди них выделяют:
-
Отек головного мозга. Именно это осложнение развивается чаще остальных и является самой распространенной причиной гибели пациента в первую неделю после ишемического инсульта;
-
Застойная пневмония является результатом того, что больной длительное время находится в горизонтальном положении. Развивается она чаще всего на 3-4 неделю после перенесенного инфаркта головного мозга;
-
Тромбоэмболия легочной артерии;
-
Острая сердечная недостаточность;
-
Пролежни из-за долгого неподвижного лежания больного в постели.
Кроме перечисленных последствий инфаркта головного мозга, которые развиваются в ранние сроки, можно выделить и отдаленные осложнения, среди которых:
-
Нарушение двигательной функции конечностей;
-
Снижение чувствительности в руках, ногах и лице;
-
Проблемы с речью;
-
Ухудшение умственных способностей;
-
Психические расстройства;
-
Затрудненное глотание пищи;
-
Нарушения координации при ходьбе, во время поворотов;
-
Эпилептические припадки (им подвержены до 10% людей, перенесших инфаркт головного мозга);
-
Сбои в работе тазовых органов (страдают мочевой пузырь, почки, кишечник, репродуктивные органы).
Инфаркт — опасный врагу у ворот головного мозга
Инфаркт представляет собой нарушение кровообращения головного мозга. Проблемы возникают по причине недостатка кровоснабжения. При этом нервные клетки пораженного участка головного мозга могут омертветь. Заболевание так же называют ишемическим инсультом.
Подобные нарушения нередко возникают по причине образования тромбов в кровеносной системе. Заболевание поражает головной мозг человека и является причиной нарушения работы центральной нервной системы.
В результате перенесения такого заболевания у человека могут нарушаться двигательные, речевые и другие естественные функции организма.
Диагноз инфаркт мозга выставляется довольно часто и звучит пугающе. И этот страх обоснован, ведь за названием скрывается тяжелая патология, сопровождающаяся ишемией мозговой ткани и тяжелыми нарушениями, которые часто приводят к инвалидности, а в некоторых случаях могут закончиться летальным исходом.
- Механизм развития патологии
- Признаки, при которых нужно обратиться к врачу
- Общие
- Очаговые
- Течение начальной стадии инсульта
- Дифференциальная диагностика
- Лечение патологии
- Хирургическое лечение
- Консервативное лечение
- Прогноз

Из-за высокого риска заболеть каждому человеку нужно знать основные его симптомы, при которых нужно срочно обратиться к врачу.
Инфаркт головного мозга развивается из-за полного нарушения проходимости сосудов головного мозга, вследствие которого возникает острая ишемия мозговой ткани.
Условно этапы патологического процесса можно описать так:
- Происходит полное перекрытие сосудистого просвета инородным телом (оторвавшийся тромб или атеросклеротическая бляшка).
- Перекрытие сосуда приводит к прекращению доступа к мозговой ткани кислорода и питательных веществ.
- Непродолжительное кислородное голодание мозговых клеток (5 – 7 минут) провоцирует размягчение и нарушение клеточной структуры, вызывая необратимые изменения зоны, в которой нарушено кровообращение.
- Необратимые изменения в структуре клеток приводят к развитию двигательной, речевой и некоторых других функций.
Тяжесть патологии и симптоматика нарушения зависят от того, какая мозговая артерия перестала полноценно функционировать, и от места локализации ишемии.
Основная причина заболевания — закупорка крупного сосуда тромбом или атеросклеротической бляшкой, возникшими при различных болезнях сосудов, реже патологию провоцирует длительный сосудистый спазм.

Признаки инфаркта головного мозга можно условно разделить на две группы — общие и очаговые.
Чтобы понять суть заболевания — разберемся, как оно протекает. Нарушение кровообращения в мозгу (независимо происходит процесс с правым или левым полушарием) приводит к ишемическому инсульту.
Ишемический инсульт, его также называют специфическим термином инфаркт мозга – это разлад кровообращения (тока крови) в головном мозге, который тянет за собой повреждение тканей. Основные функции мозговой деятельности нарушаются. Мозговая ткань в участках с отсутствием тока крови размягчается. В процессе приступа появляется общемозговая или очаговая невролгия и развитие цереброваскулярной патологии. Возникает заболевание из-за тромбоза или эмболии (заболевания сердечно-сосудистой системы).
Откуда берутся патологии сердечно-сосудистой системы? Ответ на этот вопрос достаточно прост. Это происходит из-за повышенного артериального давления, которым страдают больше половины людей возрастом 40–50 лет. Игнорирование тревожного признака приводит к необратимым изменениям в структуре артериальных сосудов, что напрямую влияет на мозг.
Именно стабильное повышенное давление способствует утолщению артерий и артериол, поскольку в своей структуре они накапливают белки плазмы, что приводит к изменениям в строении стенок сосудов. Иногда такие изменения оканчиваются омертвением участка стенки. Эти места атрофируются, становясь «крохкими», и при резком скачке артериального давления разрываются.
Причины и факторы риска
Специалисты отмечают, что причины обширного инсульта могут быть различными. Все факторы сводятся к патологическому воздействию на кровеносные сосуды, расположенные в области головного мозга. Среди основных предпосылок, к развитию инсульта, присутствуют следующие:
- сахарный диабет, которые усиливает тромбообразование;
- ожирение на фоне малоактивного образа жизни;
- недуги, затрагивающие эндокринную систему;
- ишемическая атака;
- атеросклероз сосудов;
- гипертония;
- проблемы с функционированием сердца различного рода;
- высокий уровень холестерина в крови;
- вредные привычки, в том числе злоупотребление алкоголем, наркотиками и никотином.
Главной причиной омертвения участка головного мозга считается закупорка артерии. Причиной образования тромбозов является преобразование сосудистой стенки, а также ухудшение реологических свойств.
Продолжительные спазмы кровеносных сосудов в головном мозге тоже могут стать причиной ишемического инфаркт головного мозга.
Необратимые изменения могут возникнуть вследствие недостаточного поступления к головному мозгу необходимых питательных веществ.
Инфаркт головного мозга — это состояние, развивающееся вследствие острого нарушения мозгового кровообращения и приводящее к появлению различной неврологической симптоматики. Болезнь может поражать лиц любого возраста, но чаще всего ею страдают пожилые люди. Распознать заболевание обычно просто, так как у пациентов появляются типичные специфические симптомы. Его лечением занимаются врачи-невропатологи.

Отличия между ишемическим и геморрагическим инсультом
Инфаркт мозга также называют ишемическим инсультом. Центральная нервная система хорошо кровоснабжается и резко реагирует на недостаточность поступления кислорода, глюкозы и других продуктов питания.
По различным причинам может происходить нарушение поступления крови к определенным участкам головного мозга, и это приводит к появлению типичных симптомов болезни.
Ишемический инсульт часто является осложнением той или иной патологии сердечно-сосудистой системы. Классификация заболевания включает этиологический фактор болезни, и в зависимости от него выделяют такие виды инфаркта мозга:
- Атеротромботический инсульт. Возникает в результате атеросклеротического поражения сосудов головного мозга.
- Кардиоэмболический инсульт. Развивается на фоне нарушений в работе сердца — аритмии, клапанные пороки, инфаркт миокарда.
- Лакунарный инсульт. Развивается в результате поражение сосуда маленького калибра.
- Инфаркт мозга, вызванный другими причинами. Среди них выделяют: васкулиты, гиперкоагуляционные состояния крови, расслоение стенки сосудов.
- Идиопатический (неизвестного происхождения) ишемический инсульт. В данном случае установить причину острого нарушения кровообращения не удается.
Отдельным видом является транзиторное состояние, или малый инсульт. Он характеризуется появлением характерной симптоматики инфаркта мозга, но она исчезает в течение нескольких часов или дней.
Стадийность течения инфаркта мозга очень важна, так как если известно время начала болезни, можно решать вопрос о применении тех или иных методов лечения и реабилитации. В течении ишемического инсульта выделяют несколько периодов:
- Первый период — острейший. Он длится в течение трех дней. Если за это время симптомы исчезают, то диагноз интерпретируют как транзиторную ишемическую атаку.
- Второй период — острый. Длится не больше, чем четыре недели. Это время установления и укрепления характерной симптоматики.
- Третий период — ранний восстановительный. Его продолжительность — до шести месяцев. Начинают уменьшаться острые явления и устанавливаются нарушения в работе нервно-мышечной системы. В это время необходимо использовать по максимуму реабилитационные мероприятия.
- Четвертый период — поздний восстановительный. Его продолжительность составляет не более двух лет. Состояние больных улучшается, но остаются стойкие расстройства нервно-мышечной системы.
- И пятый период — остаточных явлений. Все время далее двух лет. У больных остаются пожизненные нарушения, которые не поддаются реабилитации.
Формирование ишемического инсульта
В 90% случаев инсульт возникает в результате атеросклероза мозговых артерий и сосудов шейного отдела. Он возникает на фоне артериальной гипертензии, кардиогенной эмболии или сахарного диабета.
Основным фактором развития болезни является атеросклероз — это заболевание, которое поражает стенку сосуда и образует на ней бляшки. Они не только уменьшают просвет артерий, но и могут еще и отрываться от ее стенки и закупоривать сосуды меньшего калибра.
Часто атеросклеротический процесс осложняется поверхностным тромбозом, так как организм на наличие бляшек реагирует как на повреждение и на место поражения начинают накладываться тромбоциты. Такое соединение бляшки с кровяными тельцами имеет еще больший риск отрыва и тромбоза артерий.
На фоне тромбоза происходит развитие ишемии мозговой ткани. Некоторое время это состояние компенсировано и проявления болезней нет. Только в случае полной окклюзии (нарушения проходимости) или длительного уменьшения перфузии (кровоснабжения) происходит ишемизация (недостаточное кровоснабжение) нервных клеток, которая в дальнейшем перерастает в размягчение и некроз ткани мозга.
Предрасполагающими и провоцирующими факторами заболевания являются:
- Наличие в анамнезе транзиторных ишемических атак или инсультов. Отмечено, что в 40% случаев у таких больных в течение пяти лет развиваются ишемические инсульты.
- Повышенное артериальное давление и гипертонические кризы. Вероятность развития инфаркта мозга у таких пациентов в пять раз выше, чем у людей с нормальным давлением.
- Повышенное содержание липидов в крови (гипертриглицеридемия и гиперхолестеринемия).
- Возраст выше 60 лет. У пожилых людей риск заболевания в шесть раз выше по сравнению с пациентамилет.
- Мерцательная аритмия.
- Сахарный диабет. Повышает риск болезни в четыре раза.
- Ишемическая болезнь сердца. Риск возрастает 2-4 раза.
- Ожирение.
- Вредные привычки. Курение повышает риск инсульта в четыре раза.
- Гиподинамия.
- Употребление гормональных контрацептивов также увеличивает риск инсультов.
Основой заболевания является очаговое поражение участка головного мозга. Такое состояние возникает при снижении поступления крови к нервной ткани. Если за минуту на 100 г нервной ткани приходится меньше чем 10 мл поступающей крови, начинают развиваться необратимые изменения — инфаркт. Если такой уровень кровоснабжения сохраняется в течение 6-8 минут, то в мозге формируется очаг некроза.
Зоны пораженного участка мозговой ткани при инсульте
Вокруг участка некроза всегда возникает зона ишимизации (пенумбра). Кровоснабжение в этой зоне больше чем 10 мл, но значительно ниже нормального уровня, и нервные клетки не могут выполнять свою функцию полноценно, но некоторое время сохраняют жизнеспособность. Если в течение трех часов (максимум — шести) от начала болезни не произвести тромболизис (растворить тромбы), то зона ишемии превращается в некроз.
В клинике эти 3-6 часов назвали «терапевтическим окном». Это то время, в течение которого нервные клетки могут сохранять свою жизнедеятельность, а изменения, развившееся в них, остаются обратимыми.
За зоной ишемии следует зона олигемии, в ней также снижено кровоснабжение, но нет риска гибели клеток.
Без вовремя оказанной помощи со временем в зоне инфаркта начинают развиваться воспалительные процессы, которые приводят к набуханию вещества мозга. Размер отека будет зависеть от величины очага ишемического инсульта. Наиболее опасными и жизнеугрожающими осложнениями отека являются дислокация головного мозга и вклинивание ствола в большое затылочное отверстие.
Для инфаркта мозга характерно острое начало и быстрое развитие симптоматики. Ее можно разделить на две большие группы — общемозговую и очаговую. К очаговой относят:
- Возникновение центрального гемипареза (нарушение мышечной силы и чувствительности в конечностях с одной стороны).
- Нарушение речи.
- Нарушение симметричности лица.
- Развитие внезапной слепоты на правый или левый глаз.
- Изменение чувствительности в различных участках тела, чаще — гемианестезия (отсутствие чувствительности на одной стороне тела).
- Асимметричность языка.
- Нистагм (подергивание глазных яблок при взгляде в сторону).
- Анизокория (различия в размере зрачков).
В острейшей и острой стадии в пораженных конечностях наблюдается снижение мышечного тонуса и сухожильных пефлексов. Но через несколько дней или недель у больных с перенесенным инсультом мышечный тонус повышается. В верхних конечностях гипертонус в большей мере выявляется в сгибателях, а в нижних — в разгибателях.
Ассиметрия лица — частый признак начала инфаркта мозга

Поэтому пациенты после инфаркта головного мозга имеют характерный вид. Рука на парализованной стороне согнута в локте и приведена к телу, а нога при походке описывает полукруг («походка косаря»).
К общемозговым симптомам относят:
- нарушение сознания;
- изменение памяти и внимания;
- снижение интеллекта;
- психические нарушения;
- головная боль.
Пациенты с инсультами в остром периоде очень часто не ориентируются в месте и времени. Они не узнают близких и не могут адекватно оценивать ситуацию. Не могут называть предметы по именам, хотя знают их предназначение. Перестают понимать услышанную или написанную речь, не узнают на ощупь обычные предметы и т. д.
Характерная картина начала инсульта:
- У пациентов на фоне абсолютного или относительного благополучия возникает резкая слабость или исчезает чувствительность в конечностях, на лице и, что особенно характерно, на какой-либо половине тела.
- Происходит нарушение зрение с одной стороны или с двух.
- Появляется резкое головокружение.
- Пациентам становится трудно говорить или они перестают понимать обращенные к ним слова.
- Происходит потеря координацией и равновесия, наиболее часто этот симптом сочетается с другими проявлениями — нарушением чувствительности, двоением в глазах, слабостью и так далее.
- Резкое развитие нарушения сознания, сочетающиеся со снижением мышечного тонуса или полным отсутствием движений в конечностях с одной стороны тела.
С особой бдительностью нужно относиться к вышеперечисленным симптомам, если у больного имеются факторы риска.
Выраженность и тяжесть нарушений при инсультах в первую очередь зависит от локализации и обширности поражения мозга.
Реабилитация больных с двигательными нарушениями
Нарушения речи после инфаркта головного мозга вызывают у пациентов депрессивные состояния и ощущение безнадёжности и одиночества в этом мире. Причём часто они присутствуют в комплексе с другими осложнениями, например, двигательными расстройствами, что еще больше усугубляет психическое и эмоциональное состояние человека.
| Дизартрия | Страдает артикуляция человека, которая проявляется изменениями темпа, ритма, голоса. |
| Афазия | Поражаются участки левого полушария головного мозга, отвечающие за речевую функцию. |
Чаще всего для лечения таких нарушений применяется медикаментозная терапия. При помощи лекарственных препаратов активизируются восстанавливающие процессы в головном мозге. Для этого применяются ноотропы, вазоактивные средства, церебролизин и подобные ему лекарства и другие.

Самая интенсивная реабилитация речевых функций после инфаркта происходит в течение первых 6 месяцев после возникновения заболевания и продолжается до 2-3 лет. Лечение таких последствий зависит от степени их тяжести, индивидуальных особенностей пациента, его возраста и других факторов.
К основным двигательным нарушениям после инсульта головного мозга относятся – параличи и парезы (обычно односторонние гемипарезы) со снижением силы и ограничением движений в конечностях, нарушением тонуса и чувствительности.
В восстановлении пациентов с двигательными нарушениями после ишемического инсульта головного мозга большое значение имеет адекватное своевременное лечение неврологических дефектов, полное обследование и раннее применение физических методов реабилитации – массажа, кинезотерапии (лечебная гимнастика и ЛФК), физиотерапии, рефлексотерапии, биоуправления с обратной связью и мануальной терапии.
Ведущую роль в восстановлении двигательных поражений имеют лечебная гимнастика и/или лечебная физкультура (ЛФК), обучение ходьбе и навыкам самообслуживания, а также биоуправление с обратной связью и сопутствующее лечение вазоактивными препаратами и нейропротекторами. Дополнительными, но не менее важными методами являются массаж и электростимуляция нейромышечного аппарата.
В основе коррекции речевых дефектов находятся лечение препаратами, активизирующими процессы восстановления утраченных функций головного мозга – лекарственные средства, стимулирующие метаболизм нервных клеток – вазоактивные препараты, аминокислотные препараты (церебролизин), ноотропы и предшественники нейромедиаторов и активные занятия со специалистами – логопедом-афазологом или нейропсихологом.
Наиболее интенсивное восстановление речи происходит в раннем восстановительном периоде (в первые три-шесть месяцев после перенесенного инсульта головного мозга) и продолжается от двух до трех лет в зависимости от объема поражения, своевременности начала терапии и реабилитации. Дифференцированное лечение инсульта проводится в соответствии с локализацией и распространенностью очага и зависит от патогенетических особенностей развития заболевания.
В зависимости от причин, повлекших за собой мозговой инфаркт, специалистами принято различать несколько его форм:
- Атеротромботическая;
- Кардиоэмболическая;
- Гемодинамическая ;
- Лакунарная;
- Гемореологическая.
Рассмотрим каждую из разновидностей.
Атеротромботический

Атеротромботическая форма ишемического инсульта развивается при атеросклерозе крупных или же средних церебральных артерий.
Для данной формы инфаркта мозга характерно поэтапное развитие. Симптоматика заболевания медленно, но верно нарастает. С момента начала развития заболевания до начала проявления ярко выраженных симптомов может пройти достаточно много дней.
Эта форма инсульта возникает на фоне частичного или полного закупоривания тромбами артерий. Зачастую такая ситуация происходит при ряде сердечных поражений, которые возникают при образовании в полости сердца пристеночных тромбов.
В отличии от предыдущей формы, инфаркт мозга, вызванный тромбозом мозговых артерий, происходит неожиданно, при бодрствовании больного.
Наиболее типичной зоной поражения этого типа заболевания считается область кровоснабжения средней артерии мозга.
Гемодинамический
Случается на фоне резкого понижения давления или же как следствие внезапного уменьшения минутного объема сердечных полостей. Приступ гемодинамического инсульта может начаться как резко, так и по нарастающей.
Лакунарный
Возникает при условии поражений средних перфорирующих артерий. Считается, что лакунарный инсульт часто происходит при высоком артериальном давлении больного.
Очаги поражения локализуются преимущественно в подкорковых структурах головного мозга.
Гемореологический
Данная форма инсульта развивается на фоне изменений нормальных показателей кровесвертываемости.
Также инфаркты разделяются и на классификацию по области локализации пораженного участка. Больной может иметь повреждения:
- в зоне внутренней стороны сонной артерии;
- в главной артерии, а также в различных позвоночных и их отходящих ветвях;
- в области артерий мозга: передняя, средняя или задняя.
Во многих случаях в результате перенесенного инфаркта мозга у человека происходят разнообразные двигательные нарушения:
- парезы – в основном частичное обездвиживание одной стороны или утрата чувствительности;
- паралич – в этом случае человек получает полное обездвиживание (зачастую конечностей).
Чаще всего чувствительность теряет кожа на лице, руках и ногах. Присущи такие последствия лакунарному инфаркту, когда повреждения локализуются в пертрофирующей артерии головного мозга. Нервные окончания, находящиеся на коже, не проецируют сигнал к мозгу, что делает участки нечувствительными.
Координация у человека нарушена, при ходьбе его может немного пошатывать, а резкая смена положения тела в пространстве вполне может привести к падению.
Около 10% людей, которым случилось перенести инсульт, получают в «подарок» неконтролируемые эпилептические припадки. Она может проявляться довольно часто, поэтому проходить профилактическую терапию просто необходимо.
При полном отсутствии глотательного рефлекса возникает проблема накормить человека, и это становится причиной летального исхода. Если же глотание затруднено, но есть, то пациента кормят жидкой пищей. Несильное кормление с отсутствием глотания провоцирует пассивное попадание пищи в легкие, что может привести к аспирационной пневмонии (специфическое воспаления легких).
Речевые расстройства, это необязательное последствие патологии. Во многих случаях оно отсутствует. Но если все же проблема есть, то человек не может нормально изъяснятся, произносить слова, речь его становится бессвязной. После перенесенного удара последствия с речевым расстройством можно разделить на два вида:
- Афазия — возникает при патологических процессах, происходящих в левом полушарии. Поскольку именно оно ответственно за речевую функцию.
- Дизартрия – в этом случае наблюдаются проблемы с артикуляцией. Это могут быть изменения в темпе речи, ритма голоса.
Последствия инфаркта мозга зависят от его обширности, мест локализации, возраста человека и индивидуальных физических характеристик организма.

Наши менеджеры в течение 24 часов ответят на Ваш вопрос.
Получайте новости медицины и полезные советы первыми
По этиопатогенетическим подтипам различают следюущие подвиды инфаркта головного мозга:
- атеротромботический;
- кардиоэмболический;
- лакунарный;
- гемодинамический;
- гемореологический.
Заболевание может быть локализовано в таких участках:
- внутренняя сонная артерия;
- фронтальная мозговая артерия;
- средняя мозговая артерия;
- позвоночная артерия;
- базилярная артерия;
- мозжечок;
- область Таламуса;
- задняя мозговая артерия.
Ишемический инсульт правой стороны, его симптомы и последствия
Атеротромботический
Иначе говоря, ишемический инсульт может поразить как левое полушарие, так и правое полушарие головного мозга. Если затронута левая доля, это отражается на речевых функциях. Ниже приведем основные симптомы, по которым визуально можно определить очаг обширного инсульта.
Инфаркт правого полушария:
- Нарушения памяти, речь может сохраниться, что затрудняет диагностику.
- Паралич левой стороны тела.
- Паралич мышц лица с левой стороны.
- Пассивное, подавленное состояние.
Инфаркт левого полушария:
- Нарушения речевого аппарата.
- Паралич правой половины тела.
- Паралич мышц лица с правой стороны.
- Выраженные нарушения психики.
- Нарушения логического мышления.
Иногда, если обширный инсульт захватывает отдельные зоны, человек теряет лишь конкретные функции. Так, при поражении центра Брока в мозгу больной говорить может, но не может понимать и употреблять сложные предложения, изъясняется отрывками.
Клиническая картина
Наблюдаются следующие симптомы болезни:
- слабость или полное онемение левой или правой половины тела;
- сильная мигрень;
- затруднение в ориентации в пространстве и времени;
- повышенная сонливость;
- тошнота, рвотные рефлексы, головокружения;
- ухудшение работы рецепторов в руках и ногах;
- затрудненная речь;
- слабая оглушенность;
- шаткость.
Во время приступа человек начинает бледнеть, снижается артериальное давление. Если инфаркт мозга происходит в самом стволе, нечасто наблюдается быстрое повышение АД. Пульс учащается, но становится слабее.
При повторных инфарктах может нарушаться психическое состояние больного. Симптомы астении нередко можно наблюдать даже после нормализации психического состояния.
Лечение после инсульта в домашних условиях
Многие задаются вопросом, а как лечить инсульт, если восстановление невозможно в полной степени?
Во-первых, здесь применяется медикаментозное лечение, народная медицина, проведение гимнастики и прочих методов.
Во-вторых, только при правильном подходе можно справиться с восстановлением всех утерянных функций.
В-третьих, по истечении нескольких месяцев или лет у многих больных людей отмечается полное восстановление всех важных функций.
-

В первое время требуется только медикаментозное лечение, которое направлено на снижение артериального и кровяного давления, введения комплекса витаминов. Для этого назначают такие лекарства при инсульте головного мозга, как группа ноотропов, различные успокоительные средства.
-

В первое же время после прихода в сознание, больного необходимо постоянно переворачивать во избежание пролежней, осуществлять массаж и плавные движения конечностями при помощи медперсонала. Также тело обтирают камфорной мазью.
-

По истечении трех дней после инсульта с больным проводят специальную дыхательную гимнастику, которая способствует учению навыкам самостоятельно откашливаться.
-

Уже с пятого дня после инсульта больного стараются «расшевелить». Здесь следует воспользоваться простыми упражнениями в виде кручения кистей и стоп. Движения не должны вызывать характерного натуживания и утруждение у больного. Все действия проводят в соответствии с физическим состоянием больного.
-

Через неделю после инсульта больного поднимают с постели. Он пытается ходить самостоятельно, насколько это у него получается.
-

Через две недели следуют ЛФК и физиотерапевтические процедуры.

Представленные сроки восстановления больного после инсульта довольно относительны, потому как степень тяжести атаки напрямую влияет на продолжительность дальнейшей реабилитации.
Как правило, сильное поражение головного мозга может «приковать» больного к постели на несколько месяцев, в особенности если у него поражена вся центрально-нервная система и утеряны функции опорно-двигательного препарата.
Реабилитация после инсульта в домашних условиях и в стационаре требует применение лекарственных препаратов, которые напрямую воздействуют на общую работу организма больного и выступают в качестве лечения и профилактики.
- Для улучшения кровоснабжения головного мозга – Кавинтон, Пентоксифелин и прочие средства на основе аспирина.
- Для улучшения метаболических процессов в головном мозге – Актовегин, Кортексин, Циннаризин и прочие.
- Ноотропы – Ноофен, Пирацетам.
- Препараты комбинированного воздействия – Тиоцетам, Фезам.
- Прочие вспомогательные средства – для устранения нервной возбудимости назначается Глицин, а в качестве устранения мышечного спазма применяется Сирдалут.
Перечисленные лекарства при инсульте головного мозга применяются во время всей реабилитации, а некоторые из них выступают в качестве профилактики новой ишемической атаки, что делает их необходимыми для применения в течение всей жизни.
Точную дозировку и схему применения лекарств назначает только лечащий врач.
Восстановление народными средствами после инсульта не является основным, но в качестве вспомогательного воздействия будет очень эффективным.
- Смешайте в равных количествах гороховую муку и мед. Принимать каждый раз по чайной ложке перед едой.
- Также по чайной ложке в день больному можно давать состав из сока полыни и меда, смешанного в равных количествах.
- Предлагайте больному для восстановления слабых конечностей ванночки с корнями шиповника. 5 столовых ложек измельченного сырья заливают двумя стаканами кипятка. В остывшую ванночку опускают конечности на несколько минут.
Отличным лекарственным и восстановительным действием обладает настойка из сосновых шишек после инсульта. Для ее приготовления следует взять 5 средних шишек и промыть их кипятком. Полученный компонент заливают стаканом спирта и оставляют для настаивания в течение 10 дней.
По истечении времени настойку процеживают и добавляют в содержимое чайную ложку яблочного уксуса. Принимать настойку следует раз в день по чайной ложке после еды.
Немаловажным вопросом в представленном приготовлении является правило сбора сосновой шишки. Когда собирать сосновые шишки от инсульта?
Собирать шишки следует с начала июля и до середины сентября – в это время они уже созревшие. Но лучше использовать именно зеленые шишки – в них содержится большее количество полезных микроэлементов.
1.Как долго длится кома после инсульта? В большинстве случаев кома длится от 2 часов до 10 дней. Но нередко период коматозного состояния затягивается на несколько месяцев или даже лет.
Происходит это зачастую при геморрагическом инсульте, после которого человек в полной степени не оправляется. В каждом случае приведенному сроку «доверять» не следует, все сугубо индивидуально и зависит от факторов, повлекших сам инсульт, быстроты оказания скорой медицинской помощи, правильно составленного лечения.
2.Каковы последствия инсульта в пожилом возрасте? Во-первых, инсульт в пожилом возрасте приводит к более тяжелым последствиям в виде тех же нарушений физиологической активности, но в гораздо усугубленном состоянии.
Как лечить сухой кашель у ребенка и взрослого? – здесь больше полезной информации.
Во-вторых, люди пожилого возраста могут пострадать от инсульта в большей степени и завершить свою жизнь, так и не встав с постели.
Иногда через год после полной обездвиженности у человека могут быть замечены некоторые улучшения, но уже через год-два возрастает вероятность рецидива.
Вас заинтересует эта статья – Бронхит: симптомы и лечение у взрослых и детей.
3.Отличаются ли последствия инсульта у мужчин от нарушений у женщин? Конкретики в этом вопросе не последует, потому как оба пола человечества не застрахованы от возникновения инсульта и его последствий.
Единственным отличием в последствиях могут быть лишь сравнительно легкое выведение из критического состояния мужчин, нежели женщин.

Но вот само восстановление и дальнейшая жизнь после инсульта не имеет различий по половому признаку.
Безусловно, инсульт – это трагедия как для самого больного, так и для его родственников. Придется приложить немало усилий, чтобы вернуть человека к прежней жизни.
Однако, только любовь, уважение, сострадание и бережный уход поможет справиться с проблемой.
Инфаркт сосудов головного мозга считается неотложным состоянием и всегда требует немедленной госпитализации пациента. Восстановление работы системы кровообращения в мозгу, предотвращение дальнейшего возможного повреждения нервных волокон являются главными целями лечения в стационаре.
Как только состояние ишемического инсульта начинает развиваться, пациентам назначаются специальные средства, способствующие растворению тромбов:
- Тромболитики весьма успешно используются в лечении инфаркта миокарда. Кроме растворения образовавшегося тромба, эти средства предотвращают последующее повреждение нервных тканей, существенно уменьшая область поражения. Следует учитывать, что подобные средства могут назначаться только отдельной группе больных и используются на разных этапах развития инфаркта.
- Еще одна группа лекарственных препаратов, используемых для изменения свойств крови, антиагреганты, предотвращающие процесс склеивания тромбоцитов. Антиагреганты входят в перечень обычных средств для борьбы с инсультом, обусловленным церебральным атеросклерозом или всевозможными заражениями крови, способствующими формированию сгустков по причине агрегации тромбоцитов. Подобные лекарственные средства также применяются с целью профилактики возникновения повторного инсульта.
- Нужно понимать, что форменные элементы тканей головного мозга начинают постепенно отпирать без поступления достаточного количества кислорода, а также питательных элементов. Этому процессу сопутствует целый перечень различных биохимических реакций, предотвращению развития которых помогают цитопротекторы или нейропротекторы. К тому же нейропротекторы способствуют повышению активности клеток, расположенных рядом с уже погибшими форменными элементами. Таким образом соседние клетки получают возможность выполнять функции отмерших.
Также применяются и хирургические способы лечения, например, каротидная эндартерэктомия. Действие, необходимое для удаления внутренней стенки возле сонной артерии, поврежденной атеросклеротической бляшкой в процессе деформации или при сужении кровеносного сосуда.
Подобный способ вмешательства также применяется для профилактики. Следует учитывать существующие показания и противопоказания перед принятием решения и проведения подобных операций.
Пациенты, перенесшие в свое время инфаркт мозга, имеют достаточно высокие шансы на выздоровление, а также на полноценное восстановление.
При подобном заболевании методика лечения всегда должна быть комплексной и проходить одновременно в несколько этапов, чтобы действительно добиться желаемого результата. Как правило, к хирургическому вмешательству прибегают лишь в крайнем случае, когда медикаментозная терапия не дает желаемого результата либо же нужно в экстренном порядке восстановить кровоснабжение тканей и сосудов мозга.
Но для того, чтобы начать лечение и подобрать правильные методы, нужно для начала подтвердить диагноз и установить степень поражения мозга.
Диагностика должна проводиться в экстренном порядке, чтобы как можно быстрее преступить непосредственно к лечению. Она проходит в несколько этапов, что позволяет не только подтвердить диагноз, но и уточнить место локализации поврежденных артерий, а также степень повреждения мозга. Для этого обычно используются такие исследования:
- томография мозга. Основная цель – отличить инфаркт от кровоизлияния;
- исследование состава ликвора. Если дело в ишемическом инсульте, то в ликворе не будет крови;
- МРТ. Помогает оценить состояние сосудов мозга.
Реабилитационные периоды

В каждом конкретном случае для реабилитации больного после перенесения им инфаркта головного мозга подбирается индивидуальная программа, зависящая от его состояния здоровья до этого, степени тяжести последствий, возраста пациента и общей клинической картины.
Мы также расскажем,
чем отличается инсульт от инфаркта
.
Почему ставят стенд на сердце при инфаркте — ответ тут.
| Реабилитация в острый период заболевания | Это обычно первые 3-4 недели после его возникновения. |
| Восстановление в ранний реабилитационный период | Чаще всего занимает первые полгода после инфаркта. |
| Восстановление в поздний реабилитационный период | Длится 6-12 месяцев. |
| Реабилитация в резидуальный период | Начинается спустя год после инфаркта головного мозга. |
Реабилитация постинсультных последствий головного мозга проводится в соответствии с индивидуальной программой, разработанной для каждого пациента. Она основана на особенностях характера основного заболевания, наличием клинических синдромов, возраста пациента и тяжестью сопутствующих соматических заболеваний и осложнений.
Периоды реабилитации условно разделяют на четыре периода:
- восстановление в острый период (первые три-четыре недели после ишемического инсульта);
- реабилитация в ранний восстановительный период (первые полгода после инфаркта головного мозга);
- реабилитационные мероприятия в поздний восстановительный период (от шести месяцев до года);
- реабилитация в резидуальный период (более года после ишемического инсульта).
Восстановление нарушенных функций при очаге инфаркта в области мозжечка направлены восстановление нарушения координации движений, связанных с вестибулярными нарушениями и нормализацию функции ходьбы, а также восстановление дефектов мимических мышц. Все реабилитационные мероприятия при мозжечковых инсультах проводятся на фоне активной терапии и заключаются в индивидуальных комплексах кинезотерапии, избирательного массажа, баланс-тренинга и метода биологической обратной связи по стабилограмме.
Для пациентов, перенесших инфаркт, разрабатывается индивидуальная программа реабилитации, которая основывается на специфике болезни, развитием клинических синдромов, возрастных особенностей больного, а также степенью тяжести осложнений. Обычно для восстановления пациент проходит 4 этапа, которые в общей сложности длятся на протяжении 3 лет.
- Восстановительные методы в острый период. Обычно они назначаются в течение месяца после приступа. Проводится в стационаре под контролем лечащего врача.
- Восстановительные процедуры в ранний период. Проходят на протяжении полугода после приступа. Лучше, если этот период больной проводит на базе неврологического санатория, в котором будет проводиться восстановление нарушений с помощью прохождения курса лечебной физкультуры, физиотерапевтических процедур, массажа, а также медикаментозного лечения.
- Восстановительные методы в поздний период. Назначаются во вторую половину года после приступа.
- Восстановительные процедуры в резидуальный период. Они необходимы по окончанию года после инфаркта.
Возможность ведения прежнего образа жизни после перенесенного инфаркта головного мозга во многом зависит именно от своевременных и качественных реабилитационных процедур.
Для того, чтобы можно было вернуться к прежней жизни как можно скорее, рекомендуется проходить реабилитацию в специальных центрах, где применяются комплексные меры, способствующие лечению инсультов.

В основном подобные процессы являются весьма продолжительными, но все случаи заболевания имеют индивидуальный характер, поэтому состояние одних пациентов нормализуется позже, а других – быстрее.
Сегодня существует достаточное количество разработанных методик восстановления функциональности нервной системы после перенесенных болезней. Наибольший эффект на состояние пациентов оказывают специально разработанные лечебно-физкультурные комплексы.
Процедуры помогают восстановить силы и двигательные функции пораженной стороны организма уже через три месяца. Социальные и психические адаптационные процессы протекают намного дольше.
Почему ставят стенд на сердце при инфаркте — ответ тут.
Немногие родные, забрав из клиники родственника, недавно перенесшего страшную атаку головного мозга, знают как восстановиться после инсульта, а самое главное, как долго будет длиться весь процесс.
В результате уже через месяц упорной борьбы и кропотливой работы все процессы резко останавливаются и прекращаются вовсе – люди просто теряют надежду. Всем близким следует запастись терпением, потому как восстановление может занять несколько месяцев при небольшом поражении головного мозга.
Специалисты утверждают, что восстановление напрямую зависит от вида прошедшей атаки головного мозга. Здесь выделяют два типа: ишемический инсульт и геморрагический.
Закупорка или разрыв сосуда в головном мозге приводит к диагностике ишемического инсульта. Здесь последствия могут быть самыми различными, поэтому техника и порядок восстановления составляется индивидуально в зависимости от случая.
- первый месяц – происходят реабилитационные мероприятия острого периода (снятие отека, восстановление работы внутренних органов, предотвращение повторного поражения);
- первые полгода – восстановление направлено на психологическую адаптацию больного;
- вторые полгода – происходит восстановление речи и прежней двигательной активности;
- дальнейшее восстановление – реабилитация в период резидуальности, что подразумевает полное возвращение к прежней жизни в зависимости от поражений и сохраненных способностей.
Важно помнить, что лишь только при правильной технике и качественно проделанных действий восстановление возможно за год после произошедшей трагедии. В противном случае возвращение былых способностей может затянуться на несколько лет.
Когда лопнувший сосуд спровоцировал образование гематомы (проникновение сгустка крови в верхние слои оболочки головного мозга), у больного диагностируется геморрагический инсульт, который нередко приводит к смерти человека.
Если же человек выжил, вышел из комы и его родные принимаются за восстановление, значит, потребуется немалое терпение, потому как подобная реабилитация занимает несколько лет.
Несмотря на оптимистические прогнозы, больной, переживший геморрагический инсульт, уже никогда не вернет прежние функции и не станет вести прежний образ жизни. В большинстве же случаев люди с образовавшимися гематомами попросту не выходят из комы, а если и выходят, остаются инвалидами с потерей физических способностей.
После больничного стационара больного отправляют для восстановления домой, если вся специфика требует лишь обучения прежним навыкам. Также здесь остается немаловажным вопрос нахождения поблизости родственников, которые сами будут осуществлять положенную гимнастику и процедуры.
Если же больной нуждается в восстановлении с применением специальных методик, его могут отправить в реабилитационный центр после инсульта для лежачих больных. Задача сотрудников центра заключается в возможном «подъеме» больного с постели.
- двигательный режим и расширение упражнений по ЛФК;
- грязелечение и ванны с биоактивными веществами;
- занятия с логопедом;
- психологические тренинги.
Если же больной встал на ноги еще в больнице, его также могут отправить в санаторий, где занимаются восстановлением прежних функций, чтобы человек мог сам себя обслужить.
Здесь помимо приведенных выше процедур проводят занятия в комнате, оборудованной специальными «тренажерами», предназначенными для того, чтобы жизнь после инсульта заиграла прежними красками.
Группа риска
Итак, можно выделить несколько групп людей, которые наделены факторами риска развития обширного инсульта. С большей долей вероятности ему подвержены:
- Гипертоники и люди, страдающие АД;
- Пациенты с заболеваниями сердечно-сосудистой системы;
- Те, кто испытывал транзиторные-ишемические атаки, причем неоднократно; Переходные ишемизированные нападения (TIAs) это вид атак, иными словами, микро-инсультов, которые при отсутствии лечения спровоцируют один обширный. К их признакам относят внезапную слабость или локальное онемение мышц, проблемы со зрением, речью и равновесием, а также резкие и беспричинные головные боли.
- Диабетики;
- Люди, имеющие диагноз асимптомный стеноз сонных артерий;
- Курильщики и алкоголики, злоупотребляющие иными психотропными веществами;
- Люди, страдающие избыточным весом и ведущие неправильный образ жизни.
Для снижения риска негативных последствий ИМ нужно изменить образ жизни и принимать назначенные медикаментозные препараты.
Изменение питания после перенесенного сердечного приступа помогает снизить вероятность повторного ИМ. Полезные советы:
- Употребляйте каждый день как минимум 5 порций различных овощей и фруктов. Они содержат много витаминов и питательных веществ.
- Уменьшите содержание насыщенных жиров в своем рационе. Примеры богатых ими продуктов – мясо, колбасы, сливочное масло, твердый сыр, печенье. Употребление пищи, богатой ненасыщенными жирами, помогает снизить холестерин крови. К ней относятся рыба (сельдь, скумбрия, сардина, лосось), авокадо, орехи и семечки, оливковое масло.
- Ограничьте употребление соли. Это поможет уменьшить опасность повторного ИМ, а также снизить вероятность развития других заболеваний сердца.
- ешьте больше фруктов и овощей, цельнозерновых продуктов, орехов и семечек;
- употребляйте больше рыбы;
- употребляйте меньше мяса;
- выбирайте растительные масла (например, оливковое масло), сливочное масло и сыр.
Курение
Если пациент курит, отказ от этой вредной привычки – один из наиболее эффективных методов уменьшения риска повторного ИМ. Если бросить курить, опасность повторного ИМ уменьшается примерно наполовину (по сравнению с риском при продолжении курения).
Алкоголь
Некоторые научные исследования подтвердили, что употребление спиртных напитков в небольших количествах может быть полезным для сердца. Однако превышать рекомендованные дозы алкоголя нельзя, так как они могут оказаться вредными.
Мужчины должны употреблять не больше 14 стандартных доз алкоголя в неделю, не более 4 стандартных доз в один день, а также им нужно иметь не менее 2 дней в неделю, свободных от употребления спиртного. Женщины должны употреблять не больше 14 стандартных доз алкоголя в неделю, не более 3 стандартных доз в один день, а также им нужно иметь не менее 2 дней в неделю, свободных от употребления спиртного. Одна стандартная доза алкоголя равна 15 мл чистого этилового спирта, 300 мл светлого пива, 120 мл вина и 40 мл водки.
Регулярное превышение этих рекомендованных доз повышает артериальное давление и уровень холестерина в крови, увеличивая риск повторного ИМ. Эпизодическое употребление большого количества спиртных напитков может вызвать резкое повышение артериального давления, что может быть очень опасным. Научные данные указывают на то, что люди, перенесшие ИМ и продолжающие эпизодически напиваться, в 2 раза чаще умирают от повторного ИМ или инсульта, по сравнению с людьми, которые не злоупотребляли спиртным после инфаркта.
Пациентам с избыточным весом или ожирением нормализация массы тела и ее поддержание помогает уменьшить риск повторного ИМ. Этого можно добиться с помощью сочетания физической активности и рационального питания.
- Ингибиторы ангиотензинпревращающего фермента (иАПФ).
- Антиагреганты.
- Бета-блокаторы.
- Статины.
| Группа препаратов | Примеры препаратов | Характеристика | Осложнения |
|---|---|---|---|
| иАПФ | Рамиприл, периндоприл, лизиноприл | Блокируют действие гормона ангиотензина, благодаря чему снижают артериальное давление. Прием этих препаратов начинают сразу после развития сердечного приступа. | Головокружение, общая слабость и усталость, головная боль, постоянный сухой кашель. |
| Антиагреганты | Аспирин, клопидогрель, тикагрелор | Уменьшают агрегацию тромбоцитов, благодаря чему снижают возможность образования тромбов. Лечение начинается сразу после развития инфаркта. | Диарея, повышенная кровоточивость, одышка, боль в животе, изжога. |
| Бета-блокаторы | Бисопролол, небиволол, карведилол | Препараты, защищающие сердце после ИМ от дальнейшего повреждения. Они помогают расслабить сердечную мышцу, замедляют частоту пульса и снижают артериальное давление, благодаря чему уменьшается нагрузка на сердце. | Усталость, ощущение холода в кистях и стопах, замедленное сердцебиение, диарея, тошнота, нарушения сна, кошмары, эректильная дисфункция. |
| Статины | Аторвастатин, розувастатин | Снижают холестерин крови, благодаря чему предотвращают дальнейшее повреждение коронарных артерий и уменьшают вероятность повторного ИМ. | Запоры, диарея, головная боль, боль в животе, боль в мышцах. |
Значение терапии в комплексе восстановительных мероприятий
Предупреждение заболевания обязательно должно оказывать определенное воздействие на факторы, обуславливающие его возникновение.
К сожалению, специалисты современной медицины не имеют возможности воздействия на каждый обуславливающий фактор. Прежде всего, необходимо перечислить обстоятельства, на которые современная медицина не может воздействовать.
Когда человек достигает возраста 55 лет, шансы на возникновение инсульта повышаются и удваиваются по прошествии каждых 10 лет.
Большая склонность к заболеванию наблюдается у мужчин. Немаловажную роль играют всевозможные генетически обусловленные предрасположенности. На остальные известные причины развития заболевания можно оказывать управляющее воздействие.
Перечислим основные профилактические меры:
- Диета. Такой метод профилактики прежде всего направлен на предупреждение прогрессирования атеросклероза. Правильная диета подразумевает минимальное количество в рационе питания пищевых продуктов, в состав которых входят животные жиры или холестерин. К употреблению рекомендуется достаточное количество фруктов, овощей, белков и злаков, а также растительного масла. Морская рыба будет очень полезной, поскольку такая еда содержит жирные кислоты, предотвращающие поражение кровеносных сосудов.
- Курение. Вероятность развития инфаркта головного мозга повышается под воздействием никотина. Кровеносные сосуды сужаются и повышается интенсивность процессов, способствующих развитию атеросклероза. Одной из основных профилактических мер считается отказ от употребления табака.
- Стресс. Уже давно изучено и доказано воздействие стрессового состояния на шансы развития инсульта. Следует научиться смотреть на события, происходящие в жизни, более позитивно, избегая развития конфликтных ситуаций. Если нет возможности самостоятельно разобраться с этой проблемой, лучше обратиться за помощью к квалифицированным психологам.
- Контроль липидемии. Чрезмерное количество содержащихся в крови жиров способствует развитию атеросклероза и увеличивает вероятность возникновения инфаркта головного мозга посредством изменения состава крови. При выявлении увеличения уровня холестерина или каких-либо других веществ, повышающих вероятность возникновения атеросклероза, рекомендуется перейти на специальную диету и при необходимости пройти лечебный курс с применением лекарственных средств, способствующих нормализации липидного спектра в составе крови.
- Физические нагрузки. Заниматься спортом нужно регулярно. Это предотвращает уберегает от ожирения и других расстройств, являющихся существенными факторами риска. Физические нагрузки также способствуют уменьшению риска формирования тромбов. Вероятность преждевременной смерти снижается приблизительно на 30% при постоянном выполнении упражнений.
Чтобы предотвратить повторное возникновение заболевания в том числе стоит не только пройти курс реабилитации, но также и соблюдать в дальнейшем все меры, позволяющие предупредить возникновение этого недуга.
Курс реабилитации
Реабилитация в данном случае имеет весьма важную роль. Порой устранить последствия даже более важно, чем просто купировать основные симптомы и назначить первоочередное лечение. Если основное лечение обычно занимает около месяца, то реабилитация может растянуться на годы. Все будет зависеть от того, насколько серьезные последствия имеют место.
Реабилитация всегда требует достаточного терпения и выдержки как от самого пациента, так и от его родственников и близких людей. Моральный аспект здесь значит ничуть не меньше, чем медицинское лечение, порой даже больше. Нужно всячески стараться убедить человека, насколько сильно он всем важен и дорог.
Нужно стараться как можно больше общаться с таким человеком и максимально пытаться его понять, даже если речь очень не внятная.
- медикаментозное лечение (прием препаратов для укрепления сосудов, разжижения крови, нормализации давления, укрепления сердца);
- восстановление способности двигаться самостоятельно;
- общеукрепляющая терапия (массажи, плавание и прочие умеренные физические нагрузки);
- прогулки на свежем воздухе;
- нормализация речевых функций и зрения.
Увы, иногда последствия лечение так и не помогает устранить полностью. Может сохраняться нарушение координации движений, памяти, общего состояния рассудка. Но все же в большинстве случаев состояние сосудов постепенно нормализуется и человеку удается вернуться к нормальной жизни.
Каждый человек должен понимать, что симптомы этого недуга практически никогда не возникают на пустом месте. Чаще всего это спровоцировано рядом факторов и чем больше их воздействует на организм человека в комплексе – тем выше шансы развития подобного заболевания. В данном случае стоит придерживаться основных рекомендаций, чтобы изначально свести риск возникновения этой болезни к минимуму:
- своевременно начинать лечение диабета, гипертонии и атеросклероза. Да, вылечить их полностью навряд ли удастся, но все же избежать скачков давления и повышения уровня сахара в крови вполне возможно;
- отказаться от курения и злоупотребления алкоголем;
- если человек находится в группе риска или испытывает первые симптомы – предвестники, то лучше заранее начать принимать препараты для разжижения крови;
- вести активный образ жизни, но при этом избегать чрезмерных нагрузок и сильного переутомления;
- свести к минимуму прием гормональных препаратов;
- стараться не нервничать и избегать стрессовых ситуаций;
- следить за уровнем холестерина в крови, не употреблять в пищу провоцирующие его повышение продукты (сметана, яйца, сливочное масло);
- контролировать свой вес, избегать ожирения (ограничить употребление жирного, мучного, жареного, копченого, соленого, горького).
Причем важный момент в том, что абсолютно все эти рекомендации важны не только для здоровых людей, но и для тех, кто уже перенес эту болезнь. Увы, но при не соблюдении всех основных рекомендаций можно вполне ожидать рецидива. Бывали случаи, когда люди переносили и по 3-4 инфаркта за свою жизнь. От этого никто не застрахован.
Ослабленному организму становится все труднее справляться с подобными проблемами. Вот почему так важно себя беречь даже после полного восстановления.
Причины возникновения инфаркта головного мозга и основные симптомы
Инсульт в подавляющем большинстве случаев сразу дает о себе знать: у человека резко начинаются невыносимые головные боли, которые чаще всего затрагивают только одну сторону, кожные покровы лица во время приступа приобретают ярко выраженный красный оттенок, начинаются судороги и рвотные позывы, дыхание становится с хрипотой.
Примечательно, что судороги затрагивают ту же сторону тела, какую сторону мозга поразил инсульт. То есть если место локализации поражения находится с правой стороны, то судороги будут более выражены на правой стороне тела и наоборот.
Однако бывают случаи, когда приступ как таковой вообще отсутствует, и лишь спустя какое то время после инсульта, о котором больной мог и не подозревать, ощущается онемевание щек или рук (какой то одной), меняется качество речи, падает острота зрения.
Потом человек начинает жаловаться на слабость в мышцах, тошноту, мигрени. В таком случае заподозрить инсульт можно при наличии ригидности затылочных мышц, а также по чрезмерном мышечном напряжению ног.
При возникновении даже пары из них или одного, но прогрессирующего, следует немедленно обратиться в клинику с подозрением на инфаркт сосудов головного мозга:
- Резкие боли в голове и внезапное головокружение;
- Слабость, ощущение ватных конечностей;
- Паралич или потеря ощущений в конечностях;
- Ослабление зрения, предметы двоятся в глазах;
Перечисленные симптомы относят к слабой форме инсульта. Зачастую обширный ишемический инсульт распространяется на большую область головного мозга и вызывает потерю сознания, кому.
Симптомы инфаркта головного мозга зависят от того, где локализован очаг поражения.
Потеря сознания, иногда может развиваться кома;
Нарушения функционирования тазовых органов;
Боль в глазных яблоках;
Тошнота и рвота на фоне выраженной головной боли;
Судороги (присутствуют не всегда).
Полная обездвиженность (гемипарез) или значительное снижение силы (гемиплегия) левых конечностей;
Пропадает либо резко снижается чувствительность в левой половине тела и лица;
Нарушения речи будут наблюдаться у левшей. У правшей нарушения речи развиваются исключительно при поражении левого полушария. Больной не может воспроизводить слова, но осознанные жесты и мимика сохраняются;
Лицо становится ассиметричным: левый уголок рта опускается вниз, носогубная складка сглаживается.
Головокружение, которое нарастает при запрокидывании головы назад;
Страдает координация, наблюдаются расстройства статики;
Имеются нарушения со стороны движения глазных яблок, ухудшается зрение;
Отдельные буквы человек произносит с трудом;
Появляются проблемы с проглатыванием пищи;
Речь становится тихой, в голосе появляется хрипота;
Паралич, парез, нарушение чувствительности конечностей будут наблюдаться со стороны, противоположной очагу поражения.
Передняя мозговая артерия – неполный паралич ног, возникновение хватательных рефлексов, нарушения движений глаз, моторная афазия;
Средняя мозговая артерия – неполный паралич и расстройство чувствительности рук, а также нижней половины лица, сенсорная и моторная афазия, латерофиксация головы;
Задняя мозговая артерия – зрительные нарушения, больной понимает речь другого человека, сам может говорить, но большинство слов он забывает.
При инфаркте головного мозга происходит нарушение его кровоснабжения, в результате чего ткани пораженного участка начинают отмирать. Недостаточное поступление крови к головному мозгу происходит из-за атеросклеротических бляшек, препятствующих ее нормальному току, из-за нарушений ритма сердца или из-за проблем со свертывающей системой крови.
При геморрагическом инсульте головного мозга, напротив, усиливается приток крови к нему, из-за чего происходит разрыв артерии. Причиной становятся сосудистые патологии или гипертонический криз.
В зависимости от места поражения головного мозга, появляются особенности симптомов. Общие признаки:
- тошнота;
- сильная головная боль;
- потеря сознания;
- жар;
- потливость;
- нарушение координации;
- трудность глотания;
- паралич конечностей;
- нарушение зрения,
- расстройство речи;
- потеря памяти;
- повышенная чувствительность.
Этот метод подразумевает под собой введение препаратов, обладающих способностью рассасывать тромбы. Для этого пациентам внутривенно или внутриартериально вводят такие средства, как Актилизе, стрептокиназа и др. Лечение этими средствами проводят под строгим контролем, каждые 2-3 часа исследуют кровь на свертывающую способность. Тромболизис противопоказан при геморрагическом инсульте, поэтому очень важно отдифференцировать эти два похожих состояния.
Базисная терапия при инфаркте мозга включает в себя:
- нормализацию функции дыхания и сердечно-сосудистой системы;
- регуляцию и контроль гомеостаза (уровня электролитов, глюкозы и т. д.);
- мониторинг и поддержание нормальной температуры тела;
- симптоматическую терапию.
В случае нарушения дыхание или его отсутствия больным проводят оксигенотерапию. Если больных беспокоит умеренная одышка, им подают кислородные смеси через носовые канюли или маски. В случае отсутствия дыхания проводят интубацию и подключают аппарат искусственной вентиляции легких.
Немаловажную роль в выздоровлении больного играет питание. Его нужно начать не позднее двух суток от начала болезни. Если пациент без сознания, проводят зондовое питание.
Последствия инсультов в виде нарушения речи, парезов и параличей устраняют с помощью лечебных методов, а также реабилитации. Она включает в себя комплекс лечебно-профилактических мероприятий, направленных на восстановление потерянных двигательный и речевых функций человека. С этой целью проводят лечебно-оздоровительные мероприятия, включающие лечебную физкультуру, массаж, электростимуляцию мышц, механотерапию и другие физиотерапевтические методики. Для восстановления речевой функции реабилитацию проводят неврологи совместно с логопедами или сурдологами.
С целью нормализации работы сердечно-сосудистой системы проводят гипо- или гипертензивную терапию, которая должна быть направлена на плавное снижение или повышение артериального давления. С целью уменьшения артериального давления назначают такие препараты, как лабеталол, каптоприл, эналаприл, клофелин. У больных с гипотензией проводят введение инфузионных растворов натрия хлорида, полиглюкина, а также вводят допамин или норадреналин.
Очень важно в первые дни заболевания регулировать водно-электролитный обмен. В зависимости от тех или иных нарушений используют различные солевые растворы (натрия хлорид, калия хлорид, натрия гидрокарбонат, кальция хлорид и др). Пациентам с сахарным диабетом обязательно проводят стабилизацию уровня глюкозы в крови. С этой целью назначают введение инсулина с калием.
В первые дни болезни необходимо держать под контролем температуру тела. Повышение ее в течение суток значительно ухудшает состояние больного и усиливает проявление неврологической симптоматики. С целью снижения жара назначают следующие средства — сульфат магния, аспирин, парацетамол, анальгин димедрол, ацелизин и другие.
Симптоматическое лечение подразумевает под собой устранение тех или иных симптомов, развившихся на фоне инсульта. При появлении судорог назначают противосудорожные препараты — диазепам (Реланиум, Сибазон). Для устранения тошноты или рвоты используют метоклопрамид (Церукал), Осетрон. В случае психомоторного возбуждения назначают Реланиум, магнезию или галоперидол.
Обширный инсульт: наступила кома
Мы называем комой наступление глубокого бессознательного состояния организма и полное отсутствие реакции на окружающий мир. Кома может наступить моментально, но в 20-25% случаев ее появление вызвано несвоевременной медицинской помощью больному. Кома приносит неутешительный результат, так как говорит о глубинных, бесповоротных поражениях головного мозга.
Прогноз, подтвержденный статистикой: после 4 месяцев пребывания в коме безрезультатно шансы на частичное восстановление падают ниже 15%. О полном речи не идет.
В коме человек утрачивает не только высшие функции головного мозга, но зачастую и контроль над сердцебиением, дыханием. Бывает, пациент непроизвольно открывает глаза, может даже засмеяться или заплакать, изменить выражение лица, однако не понимает происходящего и не слышит родственников.
Плохой прогноз при коме – вероятность летального исхода обуславливают следующие факторы: повторный инсульт, нестандартная реакция ствола мозга, отсутствие реакции на болевые раздражители, а также возраст пациента свыше 65 лет.
Поздние последствия ИМ
В случае благоприятного исход на первичном этапе, т.е. если инфаркт сосудов устранен, и человек находится в сознании, возможны следующие последствия:
- Слабость, головокружение, потеря пространственной ориентации;
- Паралич одной половины тела, искривление лица, при поражении обширным инсультом сразу двух полушарий – возможен полный паралич;
- Проблемы с деятельностью речевого аппарата, особенно при зоне большого поражения левого полушария;
- Проблемы с восприятием информации, анализом, формированием и изложением мыслей;
- Амнезия местного характера;
- Потеря концентрации;
- Нарушение деятельности органов зрения, слуха, обоняния, тактильного и болевого восприятия.

Возможность полной реабилитации практически исключена при обширном поражении головного мозга.
Отек головного мозга. Именно это осложнение развивается чаще остальных и является самой распространенной причиной гибели пациента в первую неделю после ишемического инсульта;
Застойная пневмония является результатом того, что больной длительное время находится в горизонтальном положении. Развивается она чаще всего на 3-4 неделю после перенесенного инфаркта головного мозга;
Тромбоэмболия легочной артерии;
Пролежни из-за долгого неподвижного лежания больного в постели.
Нарушение двигательной функции конечностей;
Снижение чувствительности в руках, ногах и лице;
Проблемы с речью;
Ухудшение умственных способностей;
Затрудненное глотание пищи;
Нарушения координации при ходьбе, во время поворотов;
Эпилептические припадки (им подвержены до 10% людей, перенесших инфаркт головного мозга);
Сбои в работе тазовых органов (страдают мочевой пузырь, почки, кишечник, репродуктивные органы).
Если к определенной части мозговых клеток плохо попадает кровь или ток крови полностью нарушен, возникает нарушение церебрального кровообращения. Такое состояние называется инфарктом головного мозга, что является серьезной патологией. Последствия инфаркта мозга (ишемический инсульт), могут быть очень тяжелыми и непредсказуемыми. Опасность появления инфаркта мозга заключается в нарушении ряда функциональных назначений в организме, которые не подлежат восстановлению.

В независимости от типа инфаркт головного мозга чреват разными последствиями. Это может быть как слабоумие, так и инвалидизация из-за неспособности к физическим действиям.
В случаях когда очаг поражения маленький, то проявляющиеся неврологические симптомы со временем проходят. Этому способствует возможность здоровых клеток в отделах мозга брать на себя функциональную работу отмерших. Если же пораженные участки — среднего размера или общемозговые, то это приводит к утрате трудоспособности и многих жизненно необходимых функции, в том числе и навыки самообслуживания.
Последствия инфаркта мозга условно можно разделить на две большие групп:
- Неврологическо-психологические.
- Неврология с двигательными нарушениями.
При нарушениях функционирования головного мозга, вызванных инфарктом мозга, у человека может потеряться логическое мышление, возникнуть сумасшествие, перестать восприниматься и обрабатываться внешняя информация, снизится память, возникнуть дезориентация восприятия реальности, изменится личность.
После удара у человека нарушается память. Он может забыть про обычные, стандартные для каждого вещи. К примеру:
- не помнить свое имя, адрес, родных;
- впадет в детство и будет вести себя как ребенок;
- неспособен здраво оценивать свои возможности (силы);
- теряет ориентацию во времени и пространстве.
После приступа у пациента наступает глубокая постинсультная депрессия. Провоцируют ее проблемы с выполнением функций самообслуживания, невозможность объяснится из-за трудностей произношения, невозможность двигаться без помощи со стороны.
Сильные переживания вызываются страхом никогда не вернуться к обычной жизни, которая была до инфаркта мозга, и стать обузой, обременяя родных своей инвалидностью. Этот страх может сделать человека плаксивым или агрессивным. Смены настроения происходят все чаще, что негативно сказывается как на самом больном, так и на его близких.
Деменция (слабоумие) возникает при тяжелых инфарктах мозга. Оно может проявиться сразу, как только человек придет в сознание, или проявляется постепенно. Это связано с обширным некрозом тканей мозга, поскольку эти участки постепенно замещаются соединительной тканью. У пациента вполне возможны затяжные психозы, сопровождающиеся бредом и галлюцинациями. Реальность в его восприятии искажается.
Острое нарушение мозгового кровообращения – ОНМК – приводит к расстройству функций, жизненно важных для человека. После обширного ишемического инсульта полное выздоровление вызывает большие проблемы. Реабилитация требует огромных усилий врачей, самого больного, близких родственников. Только у третьей части происходит восстановление утраченных функций.

Обширный ишемический инсульт может оставить, в зависимости от пораженной области, последствия разной тяжести:
- нарушения движения;
- слабость мышц;
- прекращение самообслуживания;
- трудности в разговоре;
- нарушения в работе кишечника и мочевого пузыря, требующие постороннего внимания;
- замедление процессов мышления;
- рассеянное внимание;
- потеря пространственной ориентации;
- развитие эпилепсии;
- остановка дыхания, сердца.
Самый суровый исход, который вызывает обширный инфаркт головного мозга – кома. Это состояние наступает после сильных поражений тканей, когда не оказали вовремя первую медицинскую помощь. Кома может продолжаться длительное время, иногда – годы. Больного подключают к аппаратам, которые поддерживают дыхание, питание организма. Те, кому удается выйти из этого состояния, редко возвращаются к нормальной жизни. Они не способны мыслить, как раньше, двигаться, действовать.
В зависимости от величины поражения, при обширном ишемическом инсульте различают 3 степени комы. В двух первых случаях есть вероятность восстановления. Третий заканчивается летальным исходом. Дифференцируют степени комы:
- Первая. Сознание теряется на короткое время.
- Вторая. Остался глотательный рефлекс, сокращаются мышцы, но нет реакции на раздражители.
- Третья. Зрачки сужены, нет реакции на раздражители, самопроизвольное мочеиспускание.
В отличие от геморрагического инсульта, при котором происходит кровоизлияние в мозг, ишемия мозга имеет более благоприятный прогноз выживания. Остаются в живых – с различными вариантами осложнений – около 75% пострадавших. В тяжелых случаях четверть больных умирают в первый месяц болезни. Причина летального исхода – повторный отек мозга или осложнения:
- заболевания сердца;
- почечная недостаточность;
- пневмония.
В большом количестве случаев последствиями инфаркта головного мозга становятся расстройства как неврологического, так и психического характера, ведущие к тому, что человек не может вести обычный образ.
К неврологическим проблемам, возникающим после заболевания, относятся следующие нарушения:
- проблемы с чувствительностью;
- расстройство зрительной функции;
- проблемы с памятью и мыслительным процессом;
- расстройства двигательных функций, проявляющиеся полным или частичным параличом конечностей;
- речевые проблемы;
- тазовые расстройства;
- судорожный синдром и эпилептические приступы;
- боли различной интенсивности и локализации;
- проблемы с сексуальной функцией;
- дисфагия, дизартрия или дисфония;
- падения.
Это мешает ему вести нормальный образ жизни и может вызвать пессимизм, депрессии, нежелание жить и другие проблемы.
- Нарушения ритма и проводимости, включая опасные желудочковую тахикардию и атриовентрикулярную блокаду.
- Кардиогенный шок – падение артериального давления вследствие нарушения сократительной функции сердца, вызванной повреждением большого участка миокарда.
- Острая левожелудочковая недостаточность, которая проявляется отеком легких.
- Разрыв сердца – в месте инфаркта сердечная мышца становится слабой, из-за чего может возникнуть ее разрыв. Это осложнение часто приводит к смерти пациента.
- Синдром Дреслера – осложнение, имеющее аутоиммунный характер, которое проявляется перикардитом, плевритом и полиартритом.
- хронической сердечной недостаточности, которая развивается вследствие нарушений сократительной функции сердца;
- нарушений ритма и проводимости;
- аневризмы – выбухание стенки сердца в месте перенесенного инфаркта;
- образования тромбов в сердце, которые могут стать причиной тромбоэмболии в большом или малом круге кровообращения.

Заболевание крайне опасно. В 40% случаев заканчивается летальным исходом в первые часы после приступа. Однако при своевременно оказанной первой неотложной помощи больной способен не только выжить, но и впоследствии вести нормальную жизнедеятельность.

Последствия мозгового инфаркта могут быть самыми различными, начиная от онемения конечностей, заканчивая полным параличом и даже смертью.
Здесь мы расскажем обо всех этапах реабилитации больных, перенесших инфаркт миокарда.
Дают или нет группу инвалидности при инфаркте миокарда, вы узнаете отдельно.
Последствия обширного инсульта не просто серьезные, а действительно опасные. Специалисты обращают внимание на то, что большая их часть не сможет восстановиться в последующий период жизни.
К числу возможных последствий относится:
- мышечный гипертонус и отсутствие способности контролировать многие движения;
- психические нарушения;
- нарушение зрения большей или меньшей выраженности;
- появление слуховых галлюцинаций вплоть до полной потери слуха;
- серьезные нарушения речи;
- паралич отдельных участков или тела целиком;
- разрушительные процессы в головном мозге, которые отражаются на разумности человека;
- утраченная координация;
- проблемы с памятью;
- утрата способностей к обучению.
Опасность и последствия
Последствия ишемического инфаркта головного мозга могут быть самыми разными. Зависят они от состояния здоровья больного до возникновения болезни, индивидуальных особенностей его организма и своевременности оказания медицинской помощи и её правильности. В любом случае инфаркт никогда не проходит без последствий.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
После ишемического инфаркта головного мозга человек в некоторых случаях на всю жизнь остаётся инвалидом, а может в течение первых лет реабилитации практически полностью справиться с проблемами и продолжать жить как раньше.
Вероятными опасностями заболевания считаются:
- даже при принятии всех необходимых мер полного восстановления в этом вопросе может не произойти;
- тогда человеку придётся пожизненно передвигаться с тростью или на инвалидной коляске.
- присутствуют не во всех случаях;
- выражается эта проблема в невозможности правильно произнести слово или составить предложение, бессвязной речи.
- чаще всего это касается лица, области рук и ног;
- восстановление её происходит гораздо медленней остальных проблем и может занять очень долгое время;
- это обусловлено строением нервных волокон, проводящих импульсы к головному мозгу;
- чаще всего нарушение чувствительности различной локализации – это последствия лакунарного инфаркта головного мозга, когда повреждаются его пертрофирующие артерии.
- Из-за проблем с речью и невозможностью обойтись без посторонней помощи, нормально передвигаться самостоятельно часто после болезни человек испытывает постинсультную депрессию.
- Больной переживает из-за того, что обременяет своих близких, может стать инвалидом на всю жизнь и никогда больше не вести привычный образ жизни.
- Могут возникнуть и видимые перемены в поведении человека. Он станет агрессивным, плаксивым, пугливым.
- Также возможны резкие беспричинные перепады настроения. Такое состояние больного сказывается негативно не только на нём самом, но и на его окружающих.
| Когнитивные нарушения | Человек может забыть обыденные вещи, например, свой адрес, номер телефона, имя, путаться в месте и времени, вести себя как маленький ребёнок, не может оценить и рассчитать свои силы. |
| Расстройства двигательной функции |
|
| Речевые расстройства |
|
| Проблемы с глотанием и приёмом пищи | Это серьёзное нарушение, которое может привести к летальному исходу и возникновению других заболеваний, например, аспирационной пневмонии. |
| Проблемы с координацией | Перенесшие инфаркт люди часто испытывают сложности с ходьбой, проявляющихся в пошатывании и падении при резком изменении позы тела или движении. |
| Нарушения чувствительности кожи |
|
| Эпилептические припадки | Примерно одна десятая часть всех столкнувшихся с инфарктом людей страдает от этого явления. |
| Психические расстройства |
|
Реабилитация больных с двигательными нарушениями
Профилактические мероприятия включают исключение или снижение воздействия факторов, которые негативно влияют на состояние сосудистой системы мозга.
- Лечение артериальной гипертензии – позволяет в два раза уменьшить угрозу развития инфаркта головного мозга. Для этого каждый день нужно принимать препараты, которые препятствуют повышению артериального давления. Нередко врач назначает комбинацию медикаментозных средств. Цель данной терапии – поддержание артериального давления на уровне не выше 140/90 мм рт. ст.
- Отказ от курения . Данная привычка значительно ускоряет прогрессирование атеросклероза и провоцирует образование тромбов в сосудах мозга и сердца. Именно поэтому у курящих людей риск развития инфаркта больше в два раза. Отказ от курения уменьшает угрозу появления данного заболевания.
- Лечение сердечной недостаточности , ишемической болезни сердца, пороков сердца. Наличие данных заболеваний существенно увеличивает угрозу инфаркта головного мозга. Выявление и лечение этих болезней, в частности употребление противотромботических средств, поможет предотвратить развитие мозговых катастроф.
- Лечение сахарного диабета . У людей, которые страдают этим заболеванием, нередко наблюдается развитие атеросклероза. Соблюдение диеты, которая предполагает ограничение употребление легкоусвояемых углеводов, употребление сахароснижающих препаратов и контроль уровня глюкозы в крови уменьшает угрозу развития сосудистых осложнений.
- Контроль уровня холестерина . Высокий уровень холестерина увеличивает вероятность развития атеросклероза коронарных и сонных артерий. Продолжительное употребление специальных лекарственных препаратов не только помогает уменьшить концентрацию холестерина, но и предотвратить развитие инфаркта головного мозга. Применение данных препаратов в целях профилактики этого заболевания показано пациентам с сахарным диабетом, артериальной гипертензией, нарушением работы почек.
- Отказ от алкогольных напитков . Злоупотребление алкоголем приводит к увеличению артериального давления, утяжеляет протекание артериальной гипертензии, способствует развитию кардиомиопатии и нарушений сердечного ритма. Это все повышает угрозу развития инфаркта мозга.
- Отказ от приема оральных контрацептивов . Риск развития данного заболевания повышается на фоне употребления оральных контрацептивов курящими женщинами при наличии в анамнезе мигрени, артериальной гипертензии. Потому применение данных средств без консультации врача недопустимо.
Инфаркт головного мозга – это очень сложное и опасное заболевание, которое нередко имеет самые серьезные последствия для здоровья человека. Лечебные мероприятия наиболее эффективны в первые часы после того, как произошел приступ. Поэтому при появлении первых же признаков инфаркта головного мозга необходимо срочно обратиться к врачу – это поможет вам сохранить не только здоровье, но и жизнь.
Большинство больных и их родственников интересует вопрос: как избежать повторения страшной болезни и ее осложнений в дальнейшем? Какое необходимо лечение после инсульта? Для этого достаточно соблюдать простые условия:
- Продолжение начатых реабилитационных мероприятий (ЛФК, массаж, тренировка памяти и речи);
- Использование физиотерапевтических методов воздействия (магнито-, лазеротерапия, теплолечение) для борьбы с повышенным мышечным тонусом в пораженных конечностях, адекватное обезболивание;
- Нормализация артериального давления (при перенесенном кровоизлиянии и наличии артериальной гипертензии), назначение антиагрегантов (при ишемических поражениях мозга);
- Нормализация образа жизни с исключением вредных привычек, соблюдением режима питания после инсульта.
Необходимо, однако, учитывать сопутствующую патологию и характер имеющихся изменений. При нарушении функции тазовых органов, лежачем положении больного целесообразно исключить продукты, способствующие замедлению пассажа кишечного содержимого, а увеличить долю овощных салатов, фруктов, злаков. Чтобы избежать нарушений со стороны мочевыделительной системы, лучше не увлекаться кислым, соленым, а также блюдами из щавеля.
Диета при инсульте головного мозга зависит от механизма возникновения острого нарушения мозгового кровообращения и предшествующих причин. Так, при кровоизлияниях в результате артериальной гипертензии лучше не употреблять соленую пищу, обильное питье, крепкий кофе и чай.
Необходимо придерживаться антиатеросклеротической диеты после инсульта по ишемическому типу (инфаркта мозга). Иначе говоря, не стоит отдавать предпочтение жирным, жареным блюдам, легкодоступным углеводам, которые способствуют развитию атеросклеротического поражения сосудистых стенок. Лучше заменить их нежирными сортами мяса, овощами и фруктами.

Инсульт и алкоголь – вещи не совместимые, независимо от того, инфаркт или кровоизлияние произошли у больного. Употребление даже небольших доз алкоголя ведет к увеличению частоты сердечных сокращений, повышению артериального давления, а также может способствовать сосудистому спазму. Эти факторы могут вызвать повторный инсульт с усугублением неврологических нарушений и даже смертельным исходом.
Многие больные, особенно молодого возраста, интересуются, допустим ли секс после инсульта. Благодаря разнообразным исследованиям, учеными доказано не только отсутствие вреда от него, но и польза в процессе реабилитации. Однако существуют определенные нюансы, связанные с перенесенным тяжелым заболеванием:
- Возможно нарушение функции органов мочеполовой системы, снижение чувствительности и потенции;
- Прием антидепрессантов, раздражительность и апатия со снижением полового влечения;
- Двигательные нарушения, затрудняющие половые контакты.
При благоприятном течении восстановительного периода, возвращение к нормальным супружеским отношениям возможно, как только больной почувствует в себе силы и желание. Моральная поддержка и теплота супруга будут способствовать также улучшению психоэмоционального состояния. Умеренные физические нагрузки и положительные эмоции при этом окажут исключительно благоприятный эффект на дальнейшее восстановление и возвращение к полноценной жизни.
Последствия инсульта для общего здоровья человека зависят напрямую от объема и локализации очага поражения в головном мозге. При тяжелых и обширных инсультах неизбежны осложнения со стороны других органов, наиболее частыми из которых бывают:
- Воспалительные процессы органов дыхания (застойные пневмонии у лежачих больных);
- Нарушение функции тазовых органов с присоединением вторичной инфекции (циститы, пиелонефриты);
- Пролежни, особенно при ненадлежащем уходе;
- Снижение перистальтики кишечника с замедлением продвижения по нему содержимого, что чревато развитием хронического воспаления, запоров.
В целом, реабилитация после ишемического инсульта происходит быстрее и легче, чем после кровоизлияния. Многие больные достаточно рано возвращаются к привычному образу жизни, а молодые и трудоспособные даже восстанавливают навыки на прежней работе. Исход и последствия от перенесенного заболевания зависят от терпения, упорства и желания к восстановлению не только со стороны больного, но и со стороны его родных. Главное – верить в благополучный исход, тогда и положительный результат не заставит себя долго ждать.
Большое влияние на то, в какой степени восстановятся все функции человека после инфаркта головного мозга, оказывает фактор своевременности обращения к специалистам и правильное лечение. Чем быстрее специалисты приступят к терапии, тем меньше риск возникновения негативных последствий и их степень тяжести.
Ещё одной важной стороной успешного реабилитационного периода после инфаркта головного мозга считается полное устранение психических и неврологических нарушений, которые невозможно без квалифицированной помощи таких специалистов, как:
- неврологи;
- физиотерапевты;
- врачи в области лечебной физкультуры;
- специалисты по массажу;
- мастера нетрадиционной медицины;
- логопеды-афазологи;
- нейропсихологии;
- соцработники;
- врачей-специалистов по биологической обратной связи.
Для того чтобы предотвратить возникновения вторичного инфаркта головного мозга, нужно соблюдать следующие рекомендации специалистов:
- Полностью отказаться от приёма алкоголя, курения табака и других вредных привычек.
- Следить за питанием, исключить из своего рациона жирную, жареную, острую или пряную пищу.
- Вести активный образ жизни, избегая сидячего или малоподвижного. Умеренные физические нагрузки, согласованные с врачом, принесут большую пользу организму человека, уже один раз перенесшего инфаркт.
- Контролировать свой вес. Очень важно не иметь лишних килограммов, чтобы не создавать излишнюю нагрузку для сердечно-сосудистой системы.
- Постоянно контролировать и держать в пределах нормы артериальное давление (оптимально 140/90 мм рт.ст.).
- Контролировать уровень холестерина в крови, постоянно сдавать анализы, чтобы отслеживать его динамику.
- Держать под контролем уровень сахара в крови, который не должен превышать 5,5 ммоль/л.
- Хотя бы раз в год сдавать коагулограмму, призванную выявить свёртываемость крови.
- Пожизненный приём препаратов аспирина (Кардиомагнил, Тромбо асс и другие), а также снижающих уровень холестерина (Аторис, Зокор, Липримар или Мертинил).
- При наличии у пациента мерцательной аритмии требуется также принимать варфарин.
Внимание! Применение всех вышеперечисленных лекарственных средств должно быть только по назначению специалиста после проведения обследования. Самостоятельный приём таких лекарств может привести к трагическим последствиям.
Обязательно поинтересуйтесь у своего врача,
можно ли есть чеснок после инфаркта миокарда
лично вам, ведь он одновременно и вреден, и полезен.
По этой ссылке вы найдете больше информации о микроинфаркте и его последствиях.
Описание очагового инфаркта миокарда имеется вот здесь.