Оглавление
- 1 Первая помощь
- 2 Общая информация
- 3 Синусовая аритмия в покое
- 4 Классификация
- 5 Синусовая аритмия во время сна
- 6 Стадии
- 7 Синусовая аритмия у ребенка
- 8 Причины возникновения
- 9 Синусовая аритмия при беременности
- 10 Синусовая аритмия и брадикардия
- 11 Дифференциальная диагностика синусовой аритмии
- 12 Синусовая аритмия и тахикардия
- 13 Приготовления к хирургическом лечении мерцательной аритмии
- 14 Приготовления к хирургическом лечении мерцательной аритмии
- 15 Противопоказания
- 16 Прогноз
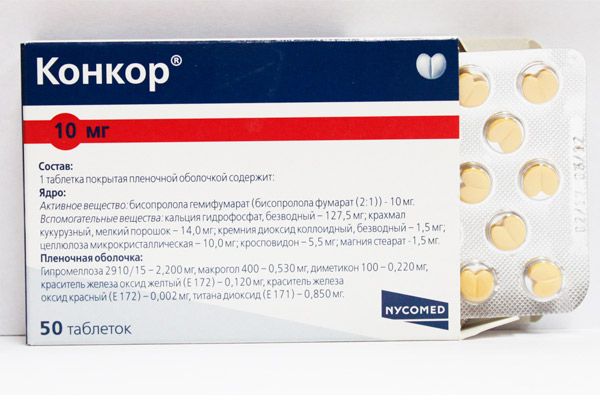
- 17 Таблетки от синусовой аритмии
Первая помощь
Симптомы синусовой аритмии связаны с нарушениями сердечного ритма. Человек жалуется на «замирания» сердца, одышку, недостаток воздуха, головокружения, слабость и обмороки, у него бывают панические атаки, связанные с чувством страха и тревогой.
Первыми признаками заболевания являются:
- ощутимое сердцебиение;
- боль с левой стороны грудной клетки, отдающая в руку;
- невозможность сделать полный вдох;
- одышка;
- пульсация в височной области;
- приступы сильной слабости, головокружения, обмороки;
- похолодание конечностей.
Приступ может застать врасплох, он внезапно начинается и так же заканчивается. Больному следует вызвать скорую помощь.
До приезда бригады нужно постараться успокоить человека, создать комфортные условия, открыть окно, можно дать седативное (пустырник, валериана, валокордин).
Если больной теряет сознание, нужно наклонить голову назад и расстегнуть воротник. При отсутствии дыхания и сердцебиения, необходимо до приезда бригады скорой помощи делать искусственное дыхание.
Симптомы синусовой аритмии разнообразны и зависят от частоты сокращения сердечной мышцы.
Первые признаки синусовой аритмии:
- ощутимое сердцебиение или «замирание» сердца;
- болевые ощущения с левой стороны грудной клетки;
- невозможность сделать полный вдох;
- одышка;
- пульс в области висков;
- приступы сильной слабости;
- головокружение;
- полуобморочные состояния и обмороки.
Все вышеперечисленные симптомы связаны с появлением больших промежутков между сокращениями сердечной мышцы, а также возникновением блокады на выходе из предсердного узла. Бывает, что синусовая аритмия провоцируется медикаментозным воздействием (приемом кардиоактивных и антиаритмических препаратов). Такая патология может развиться вследствие неврозов, нейроциркулярной дистонии, интоксикации организма.
Нарушение ритма могут спровоцировать болезни позвоночника, щитовидной железы, кислородное голодание, остеохондроз, анемия, заболевания печени, гормональные нарушения, повышение АД, ацидемия. В юном возрасте перебои в синусовом сердечном ритме, отражаемые на дыхании, считаются естественными. У детей синусовая аритмия может проявиться после перенесения инфекционных или воспалительных заболеваний.
Однако следует отметить, что неравномерные сокращения миокарда случаются и при серьезных сбоях в работе сердечно-сосудистой системы. Они могут свидетельствовать об ишемической болезни, развитии ревматизма, инфаркте или кардиосклерозе. Если показатель сердечных колебаний не превышает 10-ти %, синусовая аритмия не считается отдельным заболеванием.
Вызвать данное нарушение могут различные причины: образ жизни (курение, алкоголь, чрезмерное употребление кофеина, переедание и т.п.), сердечные заболевания, укусы насекомых, гормональные нарушения (особенно у женщин), частые стрессы, нервные перенапряжения, кроме этого, вызвать аритмию могут токсические и лекарственные препараты.
Вызывающие аритмию препараты:
- сердечные гликозиды
- бета-адреноблокаторы
- клонидин
- резерпин
- адреналин, кофеин, атропин, а также стимуляторы нервной системы (амфетамин)
- лекарства для лечения психоза или депрессии, нередко препараты от аритмии, выписанные специалистом от одного типа, провоцируют развитие другого типа аритмии.
Выделяют синусовую, мерцательную аритмии, экстраситолию, блокаду сердца, пароксизмальную тахикардию.
Сердечные гликозиды (строфантин, дигоксин и пр.) в повышенных дозах обычно накапливаются в организме, что приводит к снижению частоты сердечного ритма. Данные препараты имеют гликозидную структуру и оказывают избирательное кардиотоническое действие.
Бета-адреноблокаторы (атенолол, метопролол) снижают частоту сердечного ритма. Данные препараты блокируют бета-адренорецепторы и условно разделяются на две группы.
Препараты первой группы (блокаторы β1-адренорецепторов) в основном снижают частоту ударов сердца, снижают ритм, угнетают сердечную проводимость).
Препараты из второй группы (β1-адренорецепторов и β2-адренорецепторов) повышают тонус гладкой мускулатуры (матки во время беременности, бронхов, артериол, способствует увеличению общего периферического сопротивления сосудов.
Бета-адреноблокаторы часто используют при таких заболеваниях, как сердечная аритмия, повышенное кровяное давление, а также для предупреждения повторного развития инфаркта миокарда.

Клонидин, Резерпин используются в основном для лечения повышенного кровяного давления, может вызвать снижение частоты сердечного ритма.
Препараты Кофеин, Адреналин, Атропин вызывают повышение частоты сердечного ритма.
[13], [14], [15], [16], [17]
Общая информация
Синусовая аритмия подразумевает под собой сбои в работе сердца, когда разница между сердечными сокращениями более 10% (если этот показатель меньше, патологии нет). При этом пульс остается в нормальных пределах (60-80 ударов в минуту).
Синусовая аритмия должна присутствовать у человека, так как в спокойном состоянии сердце бьется умеренно, а в ответ на волнение или в момент физических нагрузок пульс учащается. Она позволяет увидеть уровень приспособленности сердечной мышцы к нагрузкам и является, в определенных пределах, признаком хорошего состояния здоровья.
Сердце человека не может постоянно биться в одном и том же ритме (как часы), это указывает на истощение его резервных способностей.
По статистике, на долю аритмий приходится 10-15% от всех болезней сердца. В последние годы число заболевших растет. Синусовая аритмия чаще всего наблюдается у пожилых людей, а так же у тех, кто злоупотребляет алкоголем или наркотиками.
У детей синусовая аритмия присутствует довольно часто, но, в большинстве случаев не является патологией, так как нервная система просто не успевает за растущим организмом.
Заболевание не требует лечения, если развивается на фоне выраженных нервных переживаний. Как только человек расслабляется, она проходит сама по себе. Для успокоения в данном случае можно применять растительные лекарственные средства (валериана, пустырник).
Симптомы заболевания, особенно на ранних стадиях, не проявляются ярко. Человек может довольно длительное время не догадываться о существовании у него сложностей со здоровьем.
Синусовая аритмия в покое
Симптомы синусовой аритмии часто связаны с учащением сердцебиения (тахикардией). Врачей настораживает тахикардия, которая сохраняется в состоянии покоя, поскольку она может указывать на различные заболевания, связанные с нарушениями работы сердца. Если пациент жалуется на учащенное сердцебиение в состоянии покоя, которое сопровождается одышкой и ощущением нехватки воздуха, есть повод бить тревогу.
Синусовая аритмия в покое может сигнализировать о наличии следующих заболеваний:
- гипертиреоза (болезни щитовидной железы);
- острой сосудистой недостаточности;
- анемии (малокровии);
- некоторых форм ВСД;
- хронической сердечной недостаточности;
- кардиомиопатии;
- острого миокардита;
- инфаркта миокарда и других серьезных патологиях.
У здорового человека в спокойном состоянии всегда наблюдается некая нерегулярность синусового ритма. Если разница между сокращениями превышает 10 %, речь идет о синусовой аритмии. Причины ее возникновения могут быть неопасными, т.е. не вызывать каких-либо осложнений. Но в некоторых случаях такие состояния (учащения и замедления ЧСС) говорят о серьезных недугах, которые могут угрожать здоровью и даже жизни человека.
Классификация
Синусовая аритмия подразделяется на следующие виды, обусловленные частотой сердечных сокращений (ЧСС):
- Тахиаритмия, при которой отслеживается частое сердцебиение свыше 80 ударов в минуту; кровь не наполняет сердце в полном объеме, из-за чего страдают все внутренние органы, нарушается кровоток.
Выявляется у людей с проблемами со щитовидной железой, вегетативной нервной системой;
- Синусовая брадикардия – у больного ЧСС меньше 60 ударов в минуту; причиной может являться голодание или продолжительная диета, повышенное внутричерепное давление, проблемы со щитовидкой, прием определенных медикаментов.
Снижение ЧСС ниже 40 ударов в минуту может привести к обморочному состоянию или даже к остановке сердца и смерти;
- Экстрасистолия – преждевременное сокращение сердечной мышцы, происходящее из-за нервных перегрузок и стрессов, вредных привычек, недостатка магния и калия в организме.
Причиной так же могут быть формы ИБС и дистрофия сердечной мышцы. Сердечный выброс непродуктивен. Больной испытывает чувство замирания сердца, глухие толчки в области сердца, чувство тревоги и недостатка воздуха;
- Физиологическая (дыхательная) синусовая аритмия – не является отклонением от нормы, проявляется в замедлении ЧСС на выдохе и ускорении на вдохе.
Присуща детям и подросткам, у взрослых синусовая дыхательная аритмия иногда сопутствует вегето-сосудистой дистонии, заболеваниям мозга, появляется после перенесенных тяжелых инфекций.
Синусовая аритмия во время сна
Симптомы синусовой аритмии могут возникать по целому ряду причин. Эта патология может проявиться ночью и быть спровоцирована так называемым «синдромом обструктивного апноэ сна» (т. е. приступами периодических остановок дыхания). Следует отметить, что физиологическая (нормальная) брадикардия, т. е. урежение ЧСС, встречается в ночное время практически у всех людей, – при этом происходит снижение сердечных сокращений на 30 %. Если этот показатель изменяется (снижается до 10 %), есть повод говорить о серьезных нарушениях в работе миокарда.
Синдром обструктивного апноэ во сне провоцирует стрессовую реакцию человеческого организма на процесс остановок дыхания, вследствие которых повышается нагрузка на сердечную мышцу, развивается кислородное голодание. Нужно отметить, что результатом апноэ могут стать практически все разновидности аритмий, и их количество повышается по мере нарастания степени тяжести синдрома.

Синусовая аритмия во время сна обуславливается спадением верхних дыхательных путей, которое препятствует нормальному попаданию кислорода в легкие. При этом у спящего человека наблюдаются многократные остановки дыхания. Часто синдром апноэ представляет собой осложненную форму храпа и вызывает синусовую аритмию.
Проявление аритмий из-за апноэ может стать фактором возникновения риска внезапной смерти в процессе сна, поэтому так важно вовремя выявить патологию и назначить грамотное лечение, – в частности, применить СРАР-терапию.
Стадии
Выделяются следующие стадии заболевания:
- Легкая (умеренная) синусовая аритмия – в большинстве своем никак не проявляет себя, может быть специфической особенностью конкретного организма, а так же сопутствовать пожилому возрасту.
Не является отклонением от нормы, если связана с гормональной перестройкой организма (у подростков). Необходимо проконсультироваться с врачом, чтобы установить точную причину и характер болезни.
- Синусовая аритмия первой степени – симптомы возникают редко и, как правило, проходят сами, больной не испытывает дискомфорта.
Часто проявляются в нарушениях дыхания (дыхательная аритмия), выявляется у подростков в период полового созревания, у спортсменов, у людей пожилого возраста. Требуется консультация врача, особенно если присутствуют частые обмороки.
- Синусовая аритмия второй степени – симптомы выражены наиболее четко и сосуществует с разными сердечными заболеваниями. У человека появляются сильная слабость, утомляемость, одышка.
- Синусовая аритмия третьей степени- симптомы проявляются очень ярко. Крайне важно провести своевременную диагностику для выявления точной причины заболевания и назначить лечение.
Есть вероятность развития серьезных осложнений. Требуется обследование всех внутренних органов.
Выраженная синусовая аритмия может быть опасна для здоровья человека, нуждается в обязательном лечении.
Синусовая аритмия у ребенка
Симптомы синусовой аритмии у детей часто связаны с нарушением дыхания и не представляют опасности для здоровья. Речь идет о «дыхательной аритмии», происхождение которой связано с рефлекторным увеличением ЧСС при вдохе и уменьшением при выдохе.
Синусовая аритмия у ребенка чаще всего свидетельствует о незрелости его нервной системы. Эпизоды нарушения синусового ритма случаются у новорожденных с постнатальной энцефалопатией, рахитом или внутричерепной гипертензией, а также у недоношенных детей. У деток с лишним весом (ожирением) синусовая аритмия может проявиться при чрезмерных физических нагрузках.
Следует отметить возрастные периоды взросления от 6 до 7 и от 9 до 10 лет, когда вегетативная система во время бурного гормонального развития не успевает адаптироваться к внутренним изменениям детского организма. Чем старше по возрасту ребенок, тем реже у него будут наблюдаться симптомы синусовой аритмии, поскольку в 10-летнем возрасте созревание вегетативной нервной системы подходит к завершающему этапу.
Что касается аритмии недыхательного типа, – такое нарушение может иметь постоянную либо приступообразную природу и чаще всего не связано с определенным заболеванием сердца. Скорее всего, оно вызвано другими патологическими процессами: наследственной предрасположенностью, инфекционными заболеваниями, вегетососудистой дистонией, миокардитом бактериальной или вирусной этиологии.
Обычно синусовая аритмия (особенно дыхательного типа) не вызывает у ребенка каких-либо негативных ощущений. Из жалоб можно отметить учащение сердцебиения, затруднение дыхания, быструю утомляемость, боль в области сердца, одышка, отеки, головокружения. Если перечисленные симптомы имеют выраженный и постоянный характер, необходимо немедленно обратиться к кардиологу.
Такие состояния указывают на наличие более серьезных проблем, связанных с работой сердца. При диагностировании синусовой аритмии ребенку назначают УЗИ сердца, электрокардиографическое обследование контрольного типа, а также анализ крови и другие исследования, по результатам которых будут выявлены отклонения, вызвавшие нарушения синусового ритма.

Симптомы синусовой аритмии могут наблюдаться у новорожденных в первые 3 дня от момента появления на свет. Они являются отражением кардиальных или внесердечных патологических процессов. Отклонения в ритме сердца, даже самые небольшие, могут свидетельствовать о тяжелом органическом поражении этого органа.
Синусовая аритмия у новорожденных может иметь транзиторный характер и провоцировать формирование стойкого патологического процесса, который негативно влияет на развитие малыша. К нарушению синусового ритма у младенцев чаще всего приводят:
- органические поражения сердечной мышцы в виде пороков развития, опухолей, воспалительных и дегенеативных заболеваний миокарда;
- тиреотоксикоз;
- нарушения водно-электролитного обмена (метаболические сдвиги);
- системные (аутоиммунные) заболевания, развивающиеся в организме матери и плода;
- сахарный диабет.
Из других патологий, которые имеют отношение к синусовой аритмии у новорожденных, можно отметить гипо- и гипертермию, действие некоторых лекарственных препаратов, болезни щитовидной железы, а также вегетативной и центральной нервной систем в результате родовой травмы либо внутриутробной гипоксии.
Лечение синусовой аритмии всегда разделялось на традиционное и нетрадиционное. Перед тем как сделать выбор в сторону той или иной методики, стоит получить как минимум консультацию детского терапевта. Лечение, должно быть, начато как можно раньше, это позволит предотвратить возможные осложнения. Многие специалисты рекомендуют отдавать предпочтение антиаритмическим препаратам. Часто выписываемые средства были описаны выше. Обычно, в их составе содержится достаточное количество минералов и витаминов.
Можно прибегнуть к рефлекторному методу устранения проблемы. Он позволит значительно сократить частоту сердечных сокращений. Методика основана на напряжении глазных яблок. На них нужно надавливать и держать в течение нескольких минут. Можно использовать массаж шеи. В редких случаях используют кардиостимуляторы.
Осмотрительно стоит отнестись к физиопроцедурам. Нередко ребенку назначают курс ханидина и адреналина. Ограничение физической нагрузки должно быть обязательным. Для устранения возможных осложнений стоит прибегнуть к профилактике. Ребенку нужно соблюдать диету, для этого просто отказываются от жирной пищи.
Причины возникновения
У детей и подростков:
- сильный стресс, психологическая подавленность;
- пороки внутриутробного развития;
- опухоли и пороки сердца;
- патологии внутренних органов;
- наследственность;
- отравления;
- длительные и тяжелые инфекции;
- заболевания миокарда.
Факторы риска: дети с излишним весом и рахитом, малыши с постнатальной энцефалопатией, дети в возрасте 6-7, 9-10 лет, когда нервная система не успевает за ростом, болезни щитовидки, сердца и сосудов, ревматизм.
У молодых людей и людей среднего возраста:
- повышенное артериальное давление;
- пороки сердца;
- хронические заболевания легких и щитовидки;
- алкоголизм и курение;
- вирусные инфекции;
- стресс;
- операции на сердце;
- нехватка калия и магния в организме.
Факторы риска: скрытые сердечные заболевания, злоупотребление различными стимуляторами (кофеин), прием определенных медикаментов (теофилин), ожирение.
У людей пожилого возраста синусовая аритмия, в дополнение к вышеперечисленным причинам,является почти всегда проявлением другого заболевания сердца, последствием других проблем со здоровьем, в том числе и возрастных. Факторами риска могут служить: прием лекарственных средств, обильная жирная еда, злоупотребление кофе и сигаретами.
Синусовая аритмия при беременности
Симптомы синусовой аритмии могут наблюдаться у будущих матерей из-за двойной нагрузки на сердце. Безусловно, возникновение такой патологии негативно сказывается на состоянии женщины. Приступы учащенного сердцебиения, одышки, головокружения вызывают дискомфорт, а в тяжелых случаях могут стать предвестниками угрозы для жизни матери и ребенка.
Синусовая аритмия при беременности может проявиться по следующим причинам:
- различные заболевания сердца, центральной нервной системы или сосудов;
- наследственность;
- сбои в работе эндокринной системы;
- проблемы в работе органов ЖКТ;
- внешние факторы (неправильное питание, вредные привычки, психоэмоциональные и физические нагрузки);
- болезни дыхательных путей;
- нарушенный обмен веществ.
Если у беременной наблюдается экстрасистолия, то ощутимого дискомфорта она не вызывает. Разве что иногда женщина ощущает неровную работу сердца и боль в груди. Если у будущей мамы возникает мерцательная аритмия, это может привести к развитию гипоксии у плода, что является угрозой прерывания беременности в виде выкидыша.
Синусовая форма аритмии свидетельствует о развитии более серьезного заболевания и вызывает особую опасность в тех случаях, когда сопровождается ухудшением общего состояния, потемнением в глазах, головокружением и внезапными обмороками, сильной одышкой. Подход к лечению такого типа аритмии должен быть грамотным и аккуратным, поскольку при беременности нежелательно принимать лекарственные препараты.
Синусовая аритмия и брадикардия
Симптомы синусовой аритмии часто проявляются на фоне замедленного сердцебиения, т. е. брадикардии. Такой вид аритмии сопровождается ЧСС в менее чем 60 уд./мин. и может возникнуть у спортсменов, беременных женщин, а также во время ночного сна. Физиологическая брадикардия имеет непостоянный характер, – при повышенных физических нагрузках наблюдается повышение сердечного ритма.
Синусовая аритмия и брадикардия чаще всего развиваются при повышенном внутричерепном давлении, кардиосклерозе или определенных вирусных заболеваниях, гипотиреозе, лекарственной передозировке, а также отравлении никотином или свинцом, длительном голодании. После диагностирования врач может назначить больному бета-адреноблокаторы, антиаритмические и седативные препараты.
В целом причинами развития брадикардии могут быть органические поражения сердца (чаще всего необратимые) и дисбаланс, возникающий при увеличении активности парасимпатического отдела вегетативной нервной системы. Нейрогенная (вагусная) форма брадикардии часто сочетается с выраженной синусовой аритмией и сопровождает язвенную болезнь, колики, неврозы с ваготонией, субарахноидальное кровотечение, вагоинсулярные кризы, нарушения работы эндокринной системы.
Дифференциальная диагностика синусовой аритмии
Диагностировать заболевание необходимо как можно раньше, так как многие заболевания сопутствуют синусовой аритмии.
Дифференциальная диагностика заключается в том, чтобы вовремя распознать болезнь и не допустить осложнений. Вот почему врач всегда назначает ЭКГ при нарушениях ритма и в качестве профилактического терапевтического метода, который позволяет распознать патологию и работает как первоначальный метод диагностики.
Диагностика синусовой аритмии сводится к определению нарушений в работе сердца и выявлении возможных патологий (в том числе органических), требующих эффективного лечения.
Инструментальная диагностика синусовой аритмии подразумевает использование следующих методов (неинвазивных):
- ЭКГ;
- пробы с физнагрузкой;
- ЭКГ высокого разрешения с целью обследования поздних потенциалов желудочков;
- холтеровское мониторирование (круглосуточная регистрация ЭКГ);
- выявление барорецепторной чувствительности;
- изучение альтерации волны T;
- определение вариабельности сердечного ритма;
- определение дисперсии интервала QT.
К инвазивным способам диагностирования относятся: ЭФИ ‒ внутрисердечное электрофизиологическое исследование, тилт-тест и ЧпЭФИ ‒ чреспищеводное электрофизиологическое исследование. Данные, полученные в результате проведения инструментальных методов диагностики, позволят врачу-кардиологу определиться с оптимальной схемой лечения синусовой аритмии.
К вспомогательным тестам относятся:
- степ-тесты,
- холодовая проба,
- тест «сесть-встать»,
- пробы с дипиридомолом, изопротеринолом, эргометрином, хлоридом калия,
- тест с маршем и 20-ю приседаниями,
- психоэмоциональные тесты и др.
Аритмии функционального происхождения обычно исчезают при проведении определенных диагностических методов (например, использовании фотостимулятора), а органической природы ‒ остаются.
Диагностика синусовой аритмии должна быть проведена своевременно, поскольку многие заболевания «маскируются» под видом нарушений сердечного ритма.
Дифференциальная диагностика синусовой аритмии заключается в том, чтобы вовремя распознать острый инфаркт миокарда на фоне пароксизмальной тахикардии. Неясные боли в груди и за грудиной, одышка, «замирания» сердца – эти симптомы нередко сопутствуют приступу инфаркта. Поэтому врач назначает ЭКГ при нарушениях ритма и указанных симптомах.
Если пациента беспокоят учащенный пульс в состоянии покоя, ощущение общей слабости, предобморочные состояния на фоне неритмичного пульса, приступы головокружений, урежение пульса до 48 уд./мин. и меньше, то есть основания полагать, что происходят серьезные нарушения работы сердца. Для исключения тяжелых видов аритмий и различных кардиологических заболеваний необходимо своевременное диагностирование.
Субъективные ощущения страдающих аритмиями многообразны и отличаются непостоянством. Одни пациенты не отмечают вовсе никаких ощущений, другие жалуются на перепады сердечных ритмов, т.е. учащение сердцебиения и его «замирания». Дифференциальный диагноз аритмий оправдывается проведением электрокардиографии как первоначального метода для выявления патологий.
[30], [31], [32], [33]
Синусовая аритмия и тахикардия
Симптомы синусовой аритмии могут сопровождаться тахикардией (учащенным сердцебиением), при которой ЧСС достигает отметки в 90 ударов и выше. Учащение ритма у здоровых людей имеет физиологическую природу и чаще всего связано с проявлением волнения, тревоги, а также физической нагрузкой. Если же сильное сердцебиение наблюдается в состоянии полного покоя, – это является тревожным сигналом.
Синусовая аритмия и тахикардия наблюдаются в таких ситуациях:
- при развитии анемии;
- при лихорадке любой этиологии;
- при патологии легких, которая сопровождается дыхательной недостаточностью;
- при возникновении дисбаланса вегетативной нервной системы;
- в случаях повышения функций надпочечников и щитовидной железы;
- при чрезмерном потреблении крепкого чая или кофе.
Синусовая тахикардия нередко развивается на фоне заболеваний сердца и сердечно-сосудистой системы (например, при сердечной недостаточности, кардиомиопатии, пороках миокарда). Среди других причин можно отметить прием определенных лекарственных препаратов, в том числе противопростудных средств сосудосуживающего действия.
Патологическую синусовую тахикардию не принято считать самостоятельным заболеванием, однако она наносит существенный вред как самому сердцу, так и организму. Это связано с тем, что при слишком частых сокращениях сердечная мышца не успевает, как следует, расслабляться, и период ее отдыха укорачивается.
Кроме того, камеры миокарда не наполняются достаточным объемом крови, из-за чего происходит снижение АД, а также уменьшается количество крови, которая питает внутренние органы и ткани. При наблюдении учащенного сердцебиения следует незамедлительно обратиться к врачу-кардиологу, чтобы выяснить главную причину, вызвавшую данную проблему, и быстрее устранить ее.
Приготовления к хирургическом лечении мерцательной аритмии
Больному необходимо предварительно пройти консультацию у кардиохирурга и аритмолога и сделать все обследования, назначенные врачами — рентгеновский снимок, ЭКГ и ЭХО-КГ, коронографию, ЯМР. На основании полученных результатов в плановом порядке проводится госпитализация пациента в стационарное учреждение, где должна проводиться операция.
Укажите своё давление
Двигайте ползунки
Симптомы синусовой аритмии могут сочетаться с признаками мерцательной аритмии, для которой характерно появление большого количества очагов возбуждения, приводящих к хаотическим сокращениям («мерцаниям») волокон в мышцах предсердия. При этом у человека наблюдаются перебои в работе сердце, появляется нерегулярный пульс и ускоренное сердцебиение.

Синусовая мерцательная аритмия нередко характеризуется урежением (т.е. «дефицитом») пульса. Такое состояние наблюдается и при трепетании предсердий. Из основных причин развития мерцательной аритмии можно отметить нарушения электролитного обмена, атеросклероз, миокардиты, гипертиреоз, ревматизм и другие заболевания внутренних органов и систем.
Пароксизмы могут быть вызваны психоэмоциональным возбуждением и сильным стрессом, чрезмерными физическими нагрузками, употреблением алкоголя, жаркой погодой и даже кишечными расстройствами. Обычно пароксизмы проходят самостоятельно, но в отдельных случаях требуется лечение с применением медикаментозных препаратов.
«Мерцание» предсердий в большинстве случаев не представляет особой угрозы для жизни человека. Однако если показатель частоты пульса достигает отметки в 100-110 ударов, человек начинает чувствовать себя плохо. У него возникают одышка, головокружение, слабость, боли в сердце (особенно у людей преклонного возраста).
Поскольку при таких состояниях ухудшается работа сердца, то может развиться острая форма сердечной недостаточности, которая, в свою очередь, способна привести к смертельно опасному осложнению – отеку легких. Нарушения сердечного ритма опасны еще и тем, что при мерцаниях в камерах миокарда могут образовываться микротромбы, которые во время восстановления ритма резко выбрасываются из сердечной мышцы с током крови и забивают проход, что неизменно приведет к инсульту.
Одними из популярных препаратов для лечения мерцательной аритмии являются таблетки Хинидин. Они отличаются хорошо выраженным антиаритмическим эффектом.
Для лечения взрослых пациентов сначала назначается минимальная доза (не более 0,3 г). Это позволит выявить, насколько организм больного является чувствительным к веществу хинидин. Если необходимо, дозу можно увеличивать до 0,4 г один раз каждые шесть часов. Если терапевтического эффекта достигнуто не было, добавляют по 0,2 г препарата каждые 60 минут, пока не прекратится пароксизм.
Для лечения частых приступов желудочковой аритмии необходимо принимать таблетки Хинидин по 0,4 г каждые три часа.
Пациентам с тромбоцитопеническим пурпуром, гиперчувствительностью, гликозидной интоксикацией, кардиогенным шоком, миастенией принимать Хинидин запрещено. Беременным и кормящим грудью женщинам использовать крайне осторожно.
При приеме препарата могут проявляться следующие симптомы: головные боли, звон в ушах, головокружение, гемолитическая анемия, плохой аппетит, рвота, запор, диарея, синусовая брадикардия, хинидиновый шок, аллергия.
Приготовления к хирургическом лечении мерцательной аритмии
Лечение должно проходить строго под контролем специалиста. Основные методики:
- здоровое сбалансированное питание (отказ от кофе, крепкого чая, алкоголя, жирной и сладкой пищи);
- отказ от курения;
- медикаментозное лечение (седативные лекарственные средства, транквилизаторы, антиаритмические препараты);
- установка кардиостимулятора (при тяжелой степени заболевания);
- хирургическая операция;
- средства народной медицины (только вместе с основным лечением и с разрешения врача): лечение спаржей, лимонами, грецкими орехами и медом, боярышником;
- лечение пиявками.
Как лечить синусовую аритмию сердца в каждом отдельном случае, определяет лечащий врач.

Реабилитация после приступа синусовой аритмии заключается в получении врачебной помощи, которая будет направлена на восстановление сердечного ритма (лекарственная или электростимуляция), обеспечении максимально спокойных условий.
Сам больной должен придерживаться здорового образа жизни (сбалансированное питание и отказ от вредных привычек), ограничить разумно физическую нагрузку.
Лечение синусовой аритмии можно проводить с помощью средств народной медицины, но с особой осторожностью. Существует несколько распространенных рецептов. Так, для приготовления хорошего средство придется достать один лимон, 200 грамм кураги. Для лучшего эффекта обзавестись 5 столовыми ложками меда, жменей изюма и грецких орехов.
Неплохой рецепт основан на грецких орехах. Основного ингредиента следует взять 100 грамм и пропустить через мясорубку. Полученный порошок смешать с 500 мл меда. Смесь принимается 3 раза в день по половине столовой ложки. Делать все до тех пор, пока не наступит облегчение.
Спаржа активно борется с сердечными патологиями. Столовая ложка этого ингредиента измельчается и заливается стаканом кипятка. Затем кипятиться в течение 2-х минут. Полученный отвар сдабривается двумя чайными ложками сухой спаржи и настаивается в теплом месте на протяжении 2-х часов. Принимать средство можно 3 раза в сутки, за 30 минут до приема пищи по 2 столовые ложки. Курс лечения составляет 4 недели.
Можно измельчить головку репчатого лука и добавить в него натертое яблоко. Лук также предварительно измельчается. Все это перемешивается и употребляется 2 раза в день. Длительность лечения не превышает месяц.

На сегодняшний день, людей страдающих проблемами сердечнососудистой системы не так мало. Причем возраст недуга значительно помолодел. Сердце выполняет важнейшую роль в организме человека. Его необходимо постоянно поддерживать.
Сейчас медицина уверенно шагнула вперед. Особенно в лечение заболеваний сердечнососудистой системы. Но, большую популярность получила и нетрадиционная медицина, в том числе лечение пиявками. Этот метод называется гирудотерапия. Данному способу уделяется особое внимание. Используют его при болезнях сердца, ишемической болезни и инфаркте миокарда. Издавна известно о лечебных свойствах пиявок.
Самым основным компонентом секрета пиявок является гирудин. Его можно назвать одним из самых мощнейших. Он не только устраняет заболевания, но и предупреждает их развитие. Пиявка аккуратно прокусывает кожу человека в особых точках. Она вводит роль живого шприца. Ведь через прокусывание пиявка насыщает организм полезными компонентами.
В состав пиявочного секрета входит и гиалуронидаз. Он значительно увеличивает проницаемость сосудов. Благодаря этому снимаются отеки, воспаления, боли уходят, давление стабилизируется. Необходимо отметить тот факт, что пиявка средство одноразовое. Ведь несмотря на свою эффективность, есть риск заражения СПИДом.
Для восстановления синосового ритма активно применяют методику электроимпульсного устранения проблемы. Регулирование проблемы в такой способ оказывает действительно положительный результат. За последние годы методика сумела войти в доверие многих специалистам. Более того, может считать научно доказанным тот факт, что она действительно помогает.
Восстановление импульсом эффективнее на 80-90%. Положительный результат достигается в тех случаях, когда они оказались рефрактерными к хинидину (еще одна процедура по стабилизации синусового ритма). Если человек испытывает повышенную чувствительность к хинидину, урегулирование возможно исключительно электроимпульсом.
Для успешного устранения проблемы, следует дополнить электроимпульсное лечение, методикой хинидина. Плановое лечение должно производиться исключительно в течение 2-3 недель.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Для качественного устранения проблемы необходимо обратится за помощью к врачу. Он проведет комплексное обследование и выявит основные причины данного заболевания. Медикаментозное лечение не всегда обязательно. Важно соблюдать диету, богатую калием. Человек должен одинаково отдыхать и работать. Любые физические нагрузки согласовываются с врачом.
В некоторых случаях применяют специальные успокаивающие средства. Это может быть пустырник, валериана, Ново Пассит, Персен. Их описание было представлено выше. Прибегают и к помощи транквилизаторов. Но лучше всего заняться предотвращением проблемы, нежели ее устранением. Для этого достаточно просто вести здоровый образ жизни, умеренно заниматься спортом и полностью отказаться от вредных привычек.
Часто прибегают к помощи электрокардиостимуляции. Она значительно снижает частоту сердечных сокращений. Что касается медикаментов, то они подбираются под каждый случай индивидуально. Желательно отдавать предпочтение средствам природного происхождения.
Как правило, аритмия возникает при передозировке некоторых лекарственных препаратов либо при непереносимости некоторых лекарств.
Данное нарушение представляет опасность для жизни человека и может привести к острой или хронической сердечной недостаточности, остановке сердца (клиническая смерть).
При аритмии, вызванной злоупотреблением некоторых лекарственных препаратов, следует прекратить прием лекарств, принимать какие-либо антиаритмические средства без назначения врача нежелательно, так как возможно лекарственное взаимодействие.
В некоторых случаях назначаются седативные препараты (Персен, Саносан, Антарес), которые также снижают нервозность, возбудимость, улучшают сон.
При выявлении аритмии пациенту назначается обследование на возможное развитие коронарной болезни сердца, нарушение работы сердечных клапанов, сердечной недостаточности.
Прежде всего следует обратиться к кардиологу и провести диагностику. Для этих целей используется ЭКГ, которая проводится с помощью холтера. На теле человека закрепляют датчики, которые измеряют сердечный ритм в течение суток. Однократная сдача ЭКГ классическим способом может дать не очень точный результат, поскольку даже при синусовой аритмии существуют периоды относительно нормальной работы сердца. О каких случаях следует сказать врачу:
- боль в сердце;
- падения в обморок;
- боль в левой руке;
- ощущение пульсации в голове или в другой части тела;
- пульсирующий шум в ушах;
- боль в груди.
Пациентам, у которых диагностированы заболевания щитовидной железы, в обязательном порядке следует сдать ЭКГ для того, чтобы проверить, насколько пострадало сердце.
Лечение синусовой аритмии предполагает устранение первопричины, то есть врач сначала выясняет, что привело к аритмии, а затем дает направление к специалистам, которые занимаются данным конкретным заболеванием. Может потребоваться консультация:
- эндокринолога;
- психотерапевта;
- невролога;
- хирурга;
- гастроэнтеролога;
- диетолога.
Немаловажным фактором является наследственность, если в семейном анамнезе пострадавшего были лица с заболеваниями сердечно-сосудистой системы, следует обязательно об этом сообщить. Самыми распространенными причинами синусовой аритмии являются:
- кардиосклероз;
- тиреотоксикоз;
- нехватка магния и кальция;
- хронический стресс.
Для того чтобы привести сердечную мышцу в порядок, следует действовать одновременно по нескольким направлениям. В первую очередь устранять главное заболевание, во вторую — уделить внимание диете. Само по себе включение в рацион продуктов с высоким содержанием магния и кальция может не оказать никакого эффекта, если есть сложности с их усвоением. Прежде чем вносить в диету какие-либо радикальные изменения, следует проконсультироваться с диетологом.
Противопоказания
Показателями могут выступать стремительное ухудшение показателей сердечно-сосудистого ритма. Когда больной обращается в больницу несвоевременно, лекарственные препараты часто бывают малоэффективными, что также приводит к необходимости вмешательства. Для лечения аритмий и хирургических вмешательств важно найти врача, которым больной сможет доверять.
Запреты для хирургического вмешательства относятся непосредственно к методу, которым проводится операция. Для ЭКС противопоказаниями выступают атриовентрикулярная блокада I и II степени I типа, не проявляющиеся клинически и регрессирующая атриовентрикулярная блокада. В остальных случаях операцию можно делать Если у пациента наблюдается легочная гипертензия, быстрое изменение величины левого предсердия, легочная гипертензия, почечная недостаточность, длительно текущая хроническая форма ФП, печеночная недостаточность, ему нельзя делать операцию «лабиринт». В случае радиочастотной абляции противопоказаниями выступают:
- онкология в последних стадиях;
- аневризмы;
- тяжелые кардиопатологии;
- тромбоз сосудов;
- инфекционные заболевания;
- воспаление эндокарда;
- тромбоз сердца;
- аллергическая реакция на рентгеноконтрастные препараты;
- окклюзия вен нижних конечностей;
- непереносимость йода.
| Аритмия | Показано (подтверждено исследованиями) | Возможно показано и поддерживается исследованиями или опытом |
| Дисфункция синусового узла | Брадикардия с клиническими проявлениями, включая частые, сопровождающиеся симптомами пропуски синусового узла и брадикардию при применении необходимых лекарственных средств (альтернативные подходы противопоказаны). Сопровождающаяся симптомами хронотропная недостаточность (ЧСС не может соответствовать физиологическим потребностям, то есть она слишком мала для выполнения физической нагрузки) | ЧСС {amp}lt; 40 в минуту, когда клинические проявления достоверно ассоциированы с брадикардией. Синкопе неясной природы с выраженной дисфункцией синусового узла, фиксированной на электрокардиограмме или вызываемой при электрофизиологическом исследовании |
| Тахиаритмии | Непрерывная паузозависимая ЖТ с удлинением интервала Q-T или без него, когда эффективность водителя ритма документально подтверждена | Больные высокого риска с врожденным синдромом удлинения интервала Q-T |
| После острого ИМ | Постоянная АВ-блокада II степени в системе Гиса-Пуркинье с двухпучковой блокадой или III степень блокады на уровне системы Гиса-Пуркинье или ниже. Транзиторная АВ-блокада II или III степени на уровне АВ-узла, сочетающаяся с блокадой ножек пучка Гиса. Постоянная АВ-блокада II или III степени, сопровождающаяся кническими симптомами | Нет |
| Мультифасцикулярная блокада | Непостоянная АВ-блокада III степени. АВ-блокада II степени типа Альтернирующая бифасцикулярная блокада | Не доказано, что синкопе возникает вследствие АВ-блокады, но другие возможные причины (особенно ЖТ) исключены. Сильно продленный интервал НВ* ({amp}gt; 100 мс) у бессимптомных больных, выявленный случайно при электрофизиологическом исследовании. Нефизиологичная внутрижелудочковая блокада, индуцированная водителем ритма, выявленная случайно при электрофизиологическом исследовании |
| Синдром гиперчувствительного каротидного синуса и нейрокардиогенные синкопе | Повторные синкопе при стимуляции каротидного синуса. Желудочковая асистолия длительностью {amp}gt; 3 с при надавливании на каротидный синус у больных, не принимающих препараты, угнетающие синусовый узел или АВ-проведение | Повторные синкопе без очевидных триггерных событий и с выраженным снижением ЧСС. Повторные нейрокардиогенные синкопе с выраженными клиническими проявлениями,ассоциированные с брадикардией,что подтверждено клинически или при выполнении теста с наклонным столом |
| После трансплантации сердца | Брадиаритмии с клинической симптоматикой, предполагаемая хронотропная недостаточность или другие установленные показания для постоянной кардиостимуляции | Нет |
| Гипертрофическая кардиомиопатия | Показания те же, что и в случае дисфункции синусового узла или АВ-блокады | Нет |
| Дилатационная кардиомиопатия | Показания те же, что и в случае дисфункции синусового узла или АВ-блокады | Рефрактерная к медикаментозной терапии, сопровождающаяся клиническими симптомами идиопатическая дилатационная или ишемическая кардиомиопатия с III или IV функциональным классом сердечной недостаточности по NYHA и удлиненным комплексом QRS ( 130 мс), конечным диастолическим диаметром ЛЖ 55 мм и фракцией выброса ЛЖ {amp}lt; 35 % (бивентрикулярная стимуляция) |
| АВ-блокада | Любой вариант АВ-блокады II степени, сопровождающийся брадикардией с клиническими проявлениями. АВ-блокада III степени или II степени высоких градаций на любом анатомическом уровне,если она ассоциируется с нижеперечисленным: брадикардия с клинической симптоматикой (в том числе с СН), если считают, что она связана с блокадой; аритмии и другие состояния, требующие приема препаратов, вызывающих брадикардию; документированная асистолия 3,0 с или любой ритм {amp}lt; 40 в минуту у бодрствующих пациентов без клинических проявлений; катетерная абляция АВ-соединения; послеоперационная блокада, которая не разрешилась после вмешательства; нервно-мышечные заболевания, при которых возможно неконтролируемое прогрессирование нарушений проведения (например, миотоническая мышечная дистрофия, синдром Кэрнза-Сэйра, дистрофия Эрба, болезнь Шарко-Мари-Тута с клиническими проявлениями или без них) | Бессимптомная АВ-блокада III степени на любом анатомическом уровне, когда количество желудочковых сокращений при ходьбе 40 в минуту, особенно при кардиомегалии или дисфункции ЛЖ. Бессимптомная блокада II степени типа 2 с узким комплексом QRS (водитель ритма показан при широком комплексе). Бессимптомная блокада II степени типа 1 на уровне или ниже ножек пучка Гиса, выявленная во время электрофизиологического исследования, выполняемого по другим показаниям. АВ-блокада I или II степени с клиническими проявлениями, свидетельствующими в пользу пейсмейкерного синдрома |
Прогноз
Качественные средства для общей и местной анестезии выводятся из организма на протяжении суток, прекращая свое влияние на миокард. Повлиять на работу главного мотора организма могут осложнения, появляющиеся в процессе оперативного вмешательства. Подобное состояние диагностируется в период пребывания больного в стационаре. Поэтому адекватное лечение пациент получает вовремя.
Восстанавливается самочувствие с помощью нормализации режима дня и питания. Полноценный отдых и сон, употребление бананов, сухофруктов, орехов поможет восстановить утраченные силы.
Предотвратить интоксикацию организма после анестезии любого вида могут современные гепатопротекторы. Они поспособствуют скорейшему выводу остатков медикаментов и своевременной реабилитации после хирургического вмешательства.
Синусовая аритмия при своевременном диагностировании достаточно быстро и благополучно лечится, если только не вызвана органическими нарушениями в работе сердечной мышцы, которые требуют немедленного хирургического вмешательства.
Прогноз синусовой аритмии в целом благоприятный, особенно для дыхательного типа, которая часто встречается у детей в период полового созревания. Если же данное состояние является признаком серьезной патологии сердца, то исход будет напрямую зависеть от течения и степени тяжести заболевания.
Прогноз при ишемической болезни сердца, которая сопровождается нарушениями ритма миокарда, определяется типом аритмии. Тахикардия или брадикардия не оказывает значительного влияния на развитие ИБС, если отсутствуют клинические проявления.
Исход инфаркта может зависеть от множества факторов. Немаловажное значение при этом имеет возраст больного. По статистическим данным, у пациентов преклонного возраста (от 60-ти лет) летальность в результате инфаркта миокарда достигает 39 % и выше, а в возрасте до 40 лет ‒ всего 4 %. На этот показатель оказывают влияние такие факторы, как болезни легких, перенесенный инсульт, распространенный атеросклероз, сахарный диабет, гипертоническая болезнь, ожирение, патология вен и др.
[17], [18], [19], [20], [21]
Прогноз крайне неоднозначен. Физиологическая аритмия не несет угрозы здоровью человека. У людей молодого возраста прогноз в целом благоприятный. При остальных видах болезни сценарий развития определяется природой основного заболевания.
Предотвращение рецидивов и методы профилактики:
- положительные эмоции и хорошее настроение;
- избегание стрессов;
- избегание больших нагрузок на сердце;
- щадящий режим и максимально спокойная обстановка;
- лечение сопутствующих болезней;
- правильное питание;
- отказ от вредных привычек.
Синусовая аритмия представляет собой грозное нарушение работы сердца, так как практически всегда она – симптом другой болезни. Очень важно вовремя и правильно диагностировать заболевание и принять соответствующие меры. Лечение необходимо проводить только под контролем специалиста.
Таблетки от синусовой аритмии
По характеру клинические проявления сбоев работы сердца подразделяют на постоянные и преходящие. Проявляется недуг в острой и хронической формах. Все аритмии, объединенные в общую классификацию по международным стандартам, незначительно различаются симптоматикой. Некоторые виды заболевания опасны для жизни, несут смертельную угрозу. По общепринятой классификации болезнь разделяют на такие разновидности:
- Экстрасистолы. При этом виде заболевания нет определенной очередности сокращений, и начинаются они из желудочков или предсердий. Тогда как в нормальном состоянии они происходят из синусного узла. Часто заболевание проходит без видимых признаков и жалоб у большинства людей. Характерными признаками болезни считают преждевременные сокращения сердца, сопровождающиеся повышенной тревожностью, замиранием либо сильным толчком сердца, нехваткой воздуха. К симптомам необходимо относиться с большой серьезностью, дабы не допустить кислородного голодания мозга и развития стенокардии.
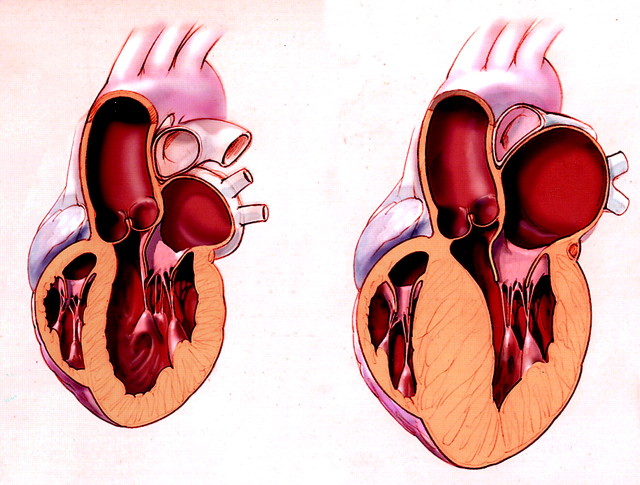
Если сердце в состоянии покоя начинает биться с большой скоростью, да ещё и в неправильном ритме, значит можно заподозрить мерцательную аритмию
- Мерцательная аритмия или предсердная фибрилляция. Часто развивается вследствие ишемической болезни миокарда. Причиной начала патологии могут также стать болезни щитовидной железы. Для этого вида недуга характерны следующие симптомы: нарушения интенсивности, ритмических сокращений миокарда, состояние обморока, нехватка воздуха, одышка, повышенная тревожность, страх, болевые ощущения в груди. Часто мерцательные приступы проходят самостоятельно без медикаментозной терапии. При длительных пароксизмах, длящихся неделями, необходимо обратиться к доктору.
- Желудочковая тахикардия. Характеризуется ускорением ритма сокращений миокарда, берущих начало из желудочков. Такая тахикардия ведет к неполному кровенаполнению органа, что приводит к снижению объема выталкиваемой крови. Заболевание проходит в тяжелой форме. Бывает в нестойкой и стойкой форме, при которой возможна внезапная остановка кровотока.
Мерцательная аритмия чаще всего может возникнуть при тяжелых сердечных заболеваниях и значительно реже при функциональных нарушениях
- Синусовая аритмия. Патологии характерны скоординированные сокращения сердца, но через неравные промежутки времени. Опасности развития осложнений не несет, но может быть сопутствующим симптомом патологий и сердечной недостаточности. Развивается вследствие злоупотребления алкоголем и никотином. Может быть последствием некоторых физиологических состояний (переедание, чрезмерные физические нагрузки, реакция на интимную близость).
- Блокада миокарда. Характеризуется полной остановкой или замедлением проходимости импульсов в сердечно-сосудистой системе. Развитию недуга ведут сопутствующие патологии сердца. Выраженными симптомами блокады сердца считают судороги, периодическое пропадание пульса, состояние подавленности, снижение работоспособности.
- Желудочковая фибрилляция. Характерны непрерывные, разлаженные импульсные потоки, идущие из желудочков и вызывающие фибрилляцию. Это ведет к неправильному сокращению желудочков, способствуя нарушению перекачивания крови по телу. Это состояние крайне опасно для жизни и требует немедленных реанимационных мероприятий. Характерным симптомом трепетания желудочков является частота сокращений в 300 ударов в минуту. Миокард в таком случае не выполняет полноценно своих функций, вследствие чего прекращается кровообращение. Наступает клиническая смерть, зрачки не реагируют на свет, пульс и дыхание пропадают, кожа становится синюшной.

Мерцательную аритмию можно заподозрить у больного с тиреотоксикозом, если у него усиливается одышка, появляется бледность кожных покровов, склонность к потере сознания
- Трепетание предсердий. Характерный симптом – частота сокращений миокарда 400 ударов в минуту, сильная пульсация вен на шее. Проявляется учащенным ритмом миокарда, гипотензией, головокружением, обморочным состоянием.
- Дисфункция синусового узла. Характеризуется нарушением ритма, возникающего из-за прекращения или дисфункций автоматизма в синусовом узле предсердий. Провоцируется недуг другими опасными патологиями сердца. Часто такая аритмия проходит бессимптомно. Иногда проявляется ухудшением памяти, судорогами, обмороками.
| 1 | II | III | IV | V |
| Стимулируемая | Воспринимающая | Ответ на событие | Изменение частоты | Многокамерная стимуляция |
| А – предсердие V – желудочек D – обе камеры | А – предсердие V – желудочек D – обе камеры | 0 – нет 1 – ингибирует водитель ритма T- стимулирует водитель ритма для возбуждения желудочков D – обе камеры: стимулы, воспринимаемые в желудочке, ингибирует; усиливает стимулы, воспринимаемые в предсердии | 0 – непрограммируемый R – с возможностью изменения ЧСС | 0 – нет А – предсердие V – желудочек D – обе камеры |
Воздействие окружающей среды подразумевает влияние источников электромагнитного излучения, таких как хирургический электронож или МРТ, хотя МРТ может быть безопасной, если водитель ритма и электроды находятся не внутри магнита. Сотовые телефоны и системы электронной безопасности – потенциальные источники воздействия;
Осложнения при имплантации искусственных водителей ритма возникают редко, но возможны перфорации миокарда, кровотечения и пневмоторакс. Послеоперационные осложнения включают инфицирование, смещение электродов и самого водителя ритма.
[16], [17], [18], [19], [20], [21]
Синусовая аритмия является заболеванием, которое почти всегда протекает бессимптомно. Если этот тип аритмии не сочетаются с другим, более серьезным типом, нарушением ритма, тогда лечения не требуется. В некоторых случаях кардиолог может назначить терапию, основанную на приеме успокоительных лекарственных средств. Как правило, таблетки от синусовой аритмии –лекарства на основе растительных экстрактов.
Если у пациента аритмия сопровождается повышенным артериальным давлением, могут развится осложнения в виде развития ишемии миокарда, негативной неврологической. Снижать давление при аритмии очень важно. Для этого используют следующие таблетки:
- Гидрохлортиазид – в каждой таблетке содержится 25 мг гидрохлортиазида. Принимать по одной-две таблетки один раз в 24 часа. Пациентам с артериальной гипертензией, отечным синдромом, глаукомой, несахарным диабетом прием запрещен. Таблетки могут нарушать электролитный баланс, приводить к головным болям, сонливости, головокружению, парестезии и аллергии.
- Индапамид – популярный диуретик. Принимать лучше всего в утреннее время натощак, запивая достаточным количеством жидкости. Не превышать максимальной дозы – 1 таблетка на 24 часа. Не принимать пациентам с галактоземией, почечной недостаточностью, гипокалиемией, энцефалопатией, непереносимостью лактозы, во время беременности. Прием может вызывать тошноту, головные боли, никтурию, фарингит, анорексию, потерю аппетита, аллергию.
Диагностика синусовой аритмии заключается в сдаче определенных анализов, с помощью которых можно установить природу возникновения патологии. При необходимости пациенту могут назначить полное медицинское обследование организма.
Чаще всего применяются следующие методы:
- электрокардиограмма;
- электрофизиологическое исследование (ЭФИ);
- эхокардиограмма;
- мониторирование (эпизодическое, холтеровское);
- нагрузочный тест;
- ортостатическая проба.
Анализы при синусовой аритмии помогут выявить нарушения автоматизма синусового узла и предотвратить возможное развитие сердечного заболевания (если причины кроются в органических патологиях). В зависимости от проявления аритмии врач выберет необходимые методы диагностики. С помощью ультразвука становится возможным определение состояния различных структур миокарда и измерение размеров камер.
Лабораторные исследования помогут исключить фармакологическую и патологическую синусовую тахикардию. Для этого применяются такие скрининговые тесты, как общий анализ крови и выявление содержания тиреоидных гормонов Т3 и Т4.
[14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24]
Диагностика синусовой аритмии является важным мероприятием, направленным на определение причин нарушения сердечного ритма. Врач-кардиолог назначит методы исследования, которые помогут выявить патологии (функциональные или органические) сердечно-сосудистой системы.
ЭКГ при синусовой аритмии является первостепенным методом диагностирования нарушений ритма разного происхождения. Необходимо отметить, что данный метод дает правильную информацию лишь в момент, когда наблюдается приступ аритмии. Кроме принятия во внимание жалоб пациента, осуществляется дополнительное проведение специальных проб.
Метод суточного мониторинга дает наиболее точную картину работы миокарда, поскольку специальный датчик записывает электрокардиограмму в течение суток. С помощью ЭКГ можно получить данные о работе сердца, его состоянии, информацию о перенесенных болезнях, определить наличие ишемизированных патологических участков.
Характерным электрокардиографическим признаком синусовой аритмии является укорочение на ЭКГ особых интервалов R- R при учащении ритма и их удлинение при замедлении ритмов сердца. Расшифровка кардиограммы позволяет получить полную картину состояния сердца и помогает кардиологу в выборе правильных методов лечения.
[25], [26], [27], [28], [29]
Лечение синусовой терапии должно производиться непосредственно по тому курсу, который назначил специалист. Если нарушение было спровоцировано потрясениями психологического типа, то активное действие оказывают седативные медикаменты. Причина скрывается в повреждениях сердца? Следует начать устранение проблемы специальными транквилизаторами. Рекомендуется прибегнуть к помощи антиаритмических препаратов.

