Оглавление
- 1 Классификация
- 2 Спорт и синусовая аритмия
- 3 Физиологические и патологические причины
- 4 Прогноз
- 5 Симптомы аритмии
- 6 Советы врача: как справиться с приступом синусовой аритмии
- 7 Синусовая аритмия и армия
- 8 Синусовая аритмии сердца у детей: диагностика
- 9 Первые признаки синусовой аритмии
- 10 Лечение синусовой аритмии — что делать?
- 11 Случай из практики: молодой человек с дисплазией соединительной ткани
- 12 Синусовая аритмия в покое
- 13 Синусовая аритмия у ребенка
- 14 Синусовая аритмия во время сна
- 15 Отчего бывает у подростков?
- 16 Синусовая аритмия при беременности
- 17 Тесты ЭКГ
- 18 Синусовая аритмия и брадикардия
- 19 Чем опасна патология?
- 20 Тахикардия при синусовой аритмии
- 21 Синусовая мерцательная аритмия
- 22 Лечение и профилактика
- 23 Показания для имплантации
Классификация
Понятно, что раз синусовый ритм – это основной водитель ритма, то нарушение его автоматизма сверх определенных пределов – это нарушение образования импульса. К примеру, есть блокады, которые являются примером нарушения проведения импульса.
К синусовым (номотопным) аритмиям относятся:
- Синусовая тахикардия (частое сердцебиение, от 90 до 180, реже – до 200 ударов в минуту);
- Номотопная брадикардия (урежение ударов сердца менее 50 ударов). Ранее, до внедрения холтеровского мониторирования, это значение было равно 55;
- Номотопная, то есть синусовая аритмия (произвольное сочетание тахикардии и брадикардии, но при точном и нормальном, синусовом ритме на каждый эпизод). Иначе это состояние называется «синдром тахикардии-брадикардии».
Также существует синдром слабости синусового узла, который часто выносится в отдельную категорию, поскольку к аритмиям формально не относится.
Это тема отдельной статьи, и мы его рассматривать здесь не будем. Скажем только, что при нем возможна (при тяжелых случаях) потеря сознания и даже эпилептические приступы.

Нарушение ритма сердца у детей различается:
- синусовая тахиаритмия (тахикардия) — вызвана частым сокращением сердечной мышцы;

Дыхательная аритмия нередко наблюдается как физиологическое явление, особенно в молодом возрасте
- синусовая брадиаритмия (брадикардия) — редкий сердечный импульс (реже нормального);
- экстрасистолия — неравномерная пульсация;
- дыхательная форма — связана с ускорением или задержкой дыхания, не считается патологией.
Нарушение сердечного ритма у детей бывает различной тяжести:
- легкая — не ощущается, выявляется случайно, связана с быстрым ростом, нарушением вегетативного баланса, несформированностью нервной, дыхательной и сердечно-сосудистой системы, проходит сама, не дает осложнений;
- умеренная — обычно наблюдается до шестилетнего возраста, проявления почти незаметны, диагностируется во время диспансеризации или случайно;
- выраженная синусовая аритмия у ребенка — чаще всего регистрируется в возрасте 10–12 лет, проявляется яркими симптомами, требует лечения, врачебного контроля, в сочетании с другими болезнями может приобрести хроническую форму. За этой разновидностью могут скрываться другие сердечные заболевания.
Синусовые аритмии делят на три основных типа: дыхательная, функциональная и органическая аритмия.
Дыхательная аритмия связана с дыхательными движениями грудной клетки.
Так, при вдохе частота сердечных сокращений возрастает, при выдохе – уменьшается. Для детей дыхательная аритмия является нормой, причем выражена она тем отчетливее, чем меньше возраст малыша.
— перинатальная энцефалопатия у младенцев;

— повышенное внутричерепное давление;
— недоношенность;
— рахит и др.
Функциональная аритмия – это сбой в сердечном ритме, не связанный с дыхательными движениями.
Более редко встречающийся тип аритмии. Он не вызван серьезными патологиями сердца и чаще всего возникает в результате погрешностей в работе иммунной, нервной или эндокринной систем. Его причинами могут быть заболевания щитовидной железы, инфекционные болезни и др.
Органическая аритмия –это сбой в сердечном ритме, вызванный органическими изменениями в миокарде или проводящей системе.
Такой тип аритмии характеризуется постоянными, непреходящими нарушениями ритма и имеет выраженные симптомы, что значительно сказывается на самочувствии ребенка. Поэтому данный вид аритмии требует тщательного обследования и немедленного лечения.
Этот тип всегда сопровождает ряд заболеваний, для которых характерны органические изменения в сердце, например, ревматизм, миокардит, сердечные пороки.
Все аритмии также делятся на три вида по причинам:
- врожденные (ребенок рождается на свет уже с такой патологией, возникшей из-за проблем во время внутриутробного развития);
- приобретенные (нарушение ритма развивается из-за сбоев в работе различных систем (чаще всего – вегетативной нервной системы), а также при сопутствующих приобретенных заболеваниях);
- наследственные (такая патология возникает у детей, родители которых имеют серьезные проблемы с сердцем).
Заболевание различают по степени тяжести:
- Умеренная аритмия, которая встречается преимущественно у детей. Ее проявления выражены слабо. Лечения в основном не требуется, но могут быть назначены успокоительные препараты на растительной основе;
- Выраженная аритмия, которая встречается чаще у взрослых, чем у детей, но это не значит, что ребенок не может ею болеть. Эта степень заболевания характеризуется яркими симптомами и часто сопровождает другие сердечно-сосудистые и системные болезни, например, ревматизм или кардиосклероз.
Медики разделяют синусовую аритмию на несколько типов. Для каждого из них характерна определенная частота сокращения сердечной мышцы.
Можно выделить три типа синусовой аритмии, каждый из которых имеет существенные отличия.Частота пульса у детей отличается от взрослых и меняется вместе с ростом малыша. Если в 1-5 лет она составляет 115-125 уд/мин, то в 10-15 лет она равняется 70-80 ударам в минуту.
Синусовая аритмия у детей (далее – СА) бывает различной природы:
- Дыхательной (ЧСС при вдохе увеличивается, при выдохе – снижается). Такое явление признается медиками физически обусловленным, имеет нейровегетативное происхождение, специального лечения не требует.
- Не зависящей от дыхания. Такая СА встречается гораздо реже дыхательной, обычно связана со сбоями в работе щитовидной железы, врожденными аномалиями развития организма малыша или является следствием перенесенных инфекционных заболеваний (таковые часто дают осложнение на сердце).
В зависимости от степени тяжести аномалии выделяют такие виды СА:
- Выраженная синусовая аритмия у ребенка. У детей и подростков такое явление встречается достаточно редко, обычно проблема диагностируется у пациентов старшего возраста при атеросклерозе, неврозе, ревматизме и т. д.
- Умеренная СА. Часто встречается у подростков в период полового созревания и детей младше 6 лет. Не считается опасной, требует мягкой медикаментозной коррекции гомеопатическими успокоительными препаратами.
Спорт и синусовая аритмия

Спорт и физические нагрузки не могут спровоцировать заболевание, но если человек имеет предрасположенность или нарушаются общие требования к развитию и росту организма, возможно проявление патологии. Родители обязаны узнать у специалиста, какие нагрузки допустимы. Занятия спортом при легком, умеренном виде болезни (без других недугов) разрешаются, если малыш развивается правильно.
- плавание;
- велосипедный спорт;
- различные виды ходьбы;
- дыхательные упражнения;
- йога;
- лечебная физкультура.
Синусовая аритмия требует пересмотра образа жизни, в частности, отказа от вредных привычек. Полезными будут ежедневные физические нагрузки средней интенсивности, а также плавание, пешие прогулки, несложные комплексы утренней гимнастики.
Спорт и синусовая аритмия недыхательного типа – понятия несовместимые, особенно если человек занимается бегом, ходьбой на лыжах, велосипедной ездой, греблей и т.п. Активные тренировки с повышенными нагрузками могут привести к осложнению течения заболевания и нежелательным последствиям. Исключением является лишь аритмия дыхательного типа, которая не представляет серьезной опасности или угрозы для здоровья человека.
В любом случае только консультация врача поможет определиться с ограничением физических нагрузок. Результаты медицинского обследования покажут, имеет ли место заболевание, угрожающее здоровью человека, и следует ли отказаться от тренировок.
Физиологические и патологические причины
Выраженная синусовая аритмия как в 3 года, так и в 10 лет может развиваться по следующим причинам:
- наследственный фактор;
- заболевания воспалительного характера, нарушающие работу сердца;
- патологии внутренних органов;
- тяжелая форма воспалительных заболеваний, которые могут сопровождаться потерей значительного количества жидкости и развитием электролитного дисбаланса;
- различные пороки сердца врожденного и приобретенного характера;
- интоксикация организма;
- нарушение нормального внутриутробного развития ребенка.
Причиной развития заболевания в подростковом возрасте, то есть в 10-15 лет, может стать гормональная перестройка организма, которая сопровождается сильным всплеском положительных либо отрицательных эмоций.
Можно выделить возрастные периоды, в которые выраженная синусовая аритмия диагностируется чаще всего: первый год жизни малыша, от 4 до 5 лет, а также периоды бурного роста (6-7, 8-10 лет)

Здесь необходимо указать две группы, так как дыхательный вариант и не связанный с дыханием вызваны разными причинами.

Причины нарушения ритма могут быть связаны с избыточным весом ребёнка
Основные причины дыхательного варианта:
- недоношенность;
- высокое внутричерепное давление;
- рахит, изменяющий возбудимость нервной системы;
- избыточный вес;
- вегетососудистая дистония, вызванная интенсивным ростом.
Основные причины заболевания, не связанного с дыханием:
- наследственная предрасположенность;
- инфекционные заболевания, отравляющие весь организм и нарушающие водно-электролитный баланс;
- пороки сердца;
- опухоли сердца у ребенка;
- миокардит;
- ревматическая болезнь.
Синусовая аритмия развивается из-за того, что:
- Нарушается электролитный состав крови. Это является следствием дефицита магния, кальция и калия. Дело в том, что они нужны для правильного расслабления сердца. Их нехватка приводит к спазму, поэтому сердце не получает через кровь кислород и необходимые питательные вещества. К тому же недостаток калия – причина избыточной воды и натрия в клетке сердца, из-за чего орган отекает и не может правильно функционировать.
- Ухудшается функционирование синусно-предсердного узла. Это происходит с возрастом и часто предпосылками к этому являются:
- болезни почек;
- переохлаждение;
- тиф;
- бруцеллез;
- гипотиреоз;
- старческая амилоидная дистрофия;
- другие типы аритмии.
Повышают вероятность развития синусовой аритмии такие факторы риска:
- болезни сердца – инфаркт миокарда (из-за отмирания сердечной мышцы образуются рубцы, неправильно работает сердце), ишемическая болезнь сердца (вызывает кислородное голодание и нарушение функции перекачивания крови), кардиомиопатия (вызывает структурные изменения в сердце, воспалительные процессы в сердечной мышце);
- злоупотребление стимуляторами, в том числе кофеином;
- постоянный прием медикаментов, в том числе сердечных гликозидов, диуретиков, антиаритмических средств;
- ожирение и употребление жирной пищи;
- курение, злоупотребление алкоголем.
– ишемическая болезнь сердца (недостаточное кровоснабжение и кислородное голодание сердечной мышцы, вызывающее боли в сердце),- артериальная гипертония,- ревматическая болезнь сердца,- кардиосклероз (участки замещения мышечной ткани в сердце на рубцовую),- сердечная недостаточность (сердце не справляется с полноценной перекачкой крови по организму),- эндокардиты и миокардиты (воспалительные поражения сердца по различным причинам),- кардиомиопатии (разнородная группа заболеваний, характеризующихся структурными изменениями в сердечной мышце),- у детей это могут быть врожденные и приобретенные пороки, а также объемные образования, затрагивающие проводящую систему сердца.
– нейрогенная (различные нарушения функции нервной системы, в том числе вегето-сосудистая дистония и неврозы),- гипоксическая (кислородное голодание в результате обострения бронхиальной астмы и других заболеваний бронхолегочной системы, хронические анемии),- эндокринные (нарушения работы щитовидной железы и надпочечников, сахарный диабет, ожирение, климактерический синдром),- заболевания пищеварительной системы (гастриты, болезни печени и др.
),- лекарственные (бесконтрольный прием мочегонных, сердечных гликозидов, антиаритмических препаратов). Из-за неконтролируемого приема мочегонных препаратов может развиться нарушение электролитного баланса (соли калия, натрия, магния и кальция).- токсические (курение, алкоголь, наркотические препараты),- инфекции (бруцеллез, тиф) крайне редко,- механические (травма грудной клетки, повреждение электрическим током),- заболевания позвоночника.
3) Идиопатическая аритмия возникает без объективной причины, часто имеет прослеживаемую наследственность.
Также синусовая аритмия подразделяется на тахиаритмию (учащение сердцебиения 100 ударов в минуту и более) и брадиаритмию (урежение сердцебиения менее 55).
Сбой сердечного ритма может быть результатом общей интоксикации организма, невроза. Довольно часто синусовая аритмия сердца является следствием нейроциркулярной дистонии. Одной из причин может стать нехватка в составе крови некоторых элементов, в частности магния и калия. В этом случае сердечная мышца испытывает спазм, а значит и полностью расслабиться не может.
Нарушение сердечного ритма может быть симптомом различных заболеваний, и лечить в этом случае необходимо основную болезнь. Подтвердить либо опровергнуть предполагаемый диагноз поможет ЭКГ-исследование. Список болезней, которые сопровождаются синусовой аритмией, довольно обширен. Это:
- амилоидная дистрофия;
- грыжа, остеохондроз и иные болезни позвоночника;
- отклонения в работе щитовидной железы;
- повышение АД;
- нехватка железа в крови;
- переохлаждение;
- нарушения гормонального характера;
- повышенные физические и психоэмоциональные нагрузки;
- гипервагония;
- нехватка кислорода;
- болезни печени;
- повышенная кислотность крови.
У ребенка синусовая аритмия может возникать в восстановительный период после тяжелого заболевания.
В отдельных случаях изменения в сердечном ритме становятся следствием резкой смены положения, и это также не является патологией. В этом случае сбой – всего лишь реакция на ортостатическую гипотензию.
Неравномерно сокращающаяся сердечная мышца может говорить об имеющихся проблемах с сердечно-сосудистой системой человека. Причины в этом случае могут быть разными. ЭКГ может показывать наличие инфаркта, ишемической болезни, ревматизма или кардиосклероза.
Синусовая аритмия может возникать по трем группам причин.
Факторы, провоцирующие возникновение синусовой аритмии, подразделяются клиницистами на несколько категорий.
Заболевания кардиоваскулярной системы:
- Сердечные пороки, изменяющие анатомическое строение органа, что является причиной появления разных видов поражения сердечной мышцы. Данное состояние препятствует нормальной передаче импульсов по сердечным тканям, из-за чего ритм сердца сбивается;
- Самая частая причина, провоцирующая синусовую аритмию – ишемическая болезнь сердца, чаще всего именно после инфаркта мышечной стенки. При этом особую важность имеет инфаркт, который впоследствии перетёк в послеинфарктный кардиосклероз;
- Осложнения после воспаления мышечной сердечной оболочки, при котором происходит сбой нормальной передачи электрических импульсов.
Поражения внутренних органов:
- Нарушенная работа щитовидной железы, а именно гипертиреоз, возникающий из-за лимфоматозного или узлового зоба;
- Заболевания надпочечниковых желёз (хромаффинома), что является причиной повышения концентрации гормонов мозгового слоя органа. Патологическая концентрация адреналина и норадреналина нередко провоцируют нарушения ритма сердца.
Иные заболевания:
- Малокровие, особенно при крайне низкой концентрации гемоглобина;
- Высокая температура тела, которая держится длительное время;
- Чересчур высокая либо пониженная температура окружающей среды;
- Инфекции;
- Тяжёлая интоксикация организма;
- ВСД.
При сбое равновесия функционирования парасимпатического и симпатического отдела нервной системы главенствующее влияние на сокращение сердца принадлежит только одному из них. При этом, в случае преобладания парасимпатического влияния происходит урежение ритма сердца, симпатического – напротив, учащение.
Справочно. Отсутствие гармоничной регуляции отделов нервной системы ведёт к тому, что синусовый узел формирует электрические импульсы неравномерно, следствием чего возникает синусовая аритмия сердца.
Вызвать данное нарушение могут различные причины: образ жизни (курение, алкоголь, чрезмерное употребление кофеина, переедание и т.п.), сердечные заболевания, укусы насекомых, гормональные нарушения (особенно у женщин), частые стрессы, нервные перенапряжения, кроме этого, вызвать аритмию могут токсические и лекарственные препараты.
Вызывающие аритмию препараты:
- сердечные гликозиды
- бета-адреноблокаторы
- клонидин
- резерпин
- адреналин, кофеин, атропин, а также стимуляторы нервной системы (амфетамин)
- лекарства для лечения психоза или депрессии, нередко препараты от аритмии, выписанные специалистом от одного типа, провоцируют развитие другого типа аритмии.
Выделяют синусовую, мерцательную аритмии, экстраситолию, блокаду сердца, пароксизмальную тахикардию.
Сердечные гликозиды (строфантин, дигоксин и пр.) в повышенных дозах обычно накапливаются в организме, что приводит к снижению частоты сердечного ритма. Данные препараты имеют гликозидную структуру и оказывают избирательное кардиотоническое действие.
Бета-адреноблокаторы (атенолол, метопролол) снижают частоту сердечного ритма. Данные препараты блокируют бета-адренорецепторы и условно разделяются на две группы.
Прогноз
Прогноз в большинстве случаев благоприятный. Синусовые аритмии у детей и подростков часто самостоятельно проходят после установления гормональной системы (у девочек после формирования регулярного менструального цикла). Синусовые аритмии, не вызывающие субъективных жалоб не несут угрозы жизни. В случае выраженных синусовых аритмий (как бради- , так и тахиформы) прогноз зависит от правильно назначенного лечения и приверженности пациента.
Большинство изолированных аритмий не нуждаются в терапии. Они протекают доброкачественно и имеют благоприятный прогноз. Поэтому чаще всего достаточно постоянного наблюдения врачей и регулярного проведения ЭКГ.

Неблагоприятный прогноз несут приступы пароксизмальной тахикардии, мерцательной аритмии и полной поперечной блокады сердца.
Не менее высокий риск летального исхода имеют некоторые разновидности тахиаритмии, которые сопровождаются обмороками, ишемией сердечной мышцы (миокарда), острой сердечно-сосудистой недостаточностью и пониженным артериальным давлением. Сюда же можно отнести синдром удлиненного интервала Q-T и ярко выраженные нарушения в работе синусового узла.
Синусовая аритмия при своевременном диагностировании достаточно быстро и благополучно лечится, если только не вызвана органическими нарушениями в работе сердечной мышцы, которые требуют немедленного хирургического вмешательства.
Прогноз синусовой аритмии в целом благоприятный, особенно для дыхательного типа, которая часто встречается у детей в период полового созревания. Если же данное состояние является признаком серьезной патологии сердца, то исход будет напрямую зависеть от течения и степени тяжести заболевания.
Прогноз при ишемической болезни сердца, которая сопровождается нарушениями ритма миокарда, определяется типом аритмии. Тахикардия или брадикардия не оказывает значительного влияния на развитие ИБС, если отсутствуют клинические проявления.
Исход инфаркта может зависеть от множества факторов. Немаловажное значение при этом имеет возраст больного. По статистическим данным, у пациентов преклонного возраста (от 60-ти лет) летальность в результате инфаркта миокарда достигает 39 % и выше, а в возрасте до 40 лет ‒ всего 4 %. На этот показатель оказывают влияние такие факторы, как болезни легких, перенесенный инсульт, распространенный атеросклероз, сахарный диабет, гипертоническая болезнь, ожирение, патология вен и др.
Симптомы аритмии
При данном заболеваний пульс учащен, но нужно знать, что у детей норма количества ударов отличается от взрослых:
- у детей младенческого возраста – 140 ударов в минуту;
- у малышей в возрасте 1 года – 120;
- у деток 3 лет – 110;
- у детей 5 лет – 100;
- у детей 10 лет – 90;
- у подростков, как у взрослых – 60-80.

Родители сами могут подсчитать пульс. У грудничков он нащупывается в области левого соска. У подросших детей это проще сделать на запястье. Во время подсчета можно даже заметить, что между некоторыми ударами промежутки времени отличаются по своей продолжительности. Это тоже является признаком аритмии.
Ярко выраженных симптомов данное заболевание не имеет. Но можно заподозрить развитие аритмии у малыша по следующим признакам:
- одышка;
- отказ от еды;
- беспокойство без повода;
- изменение цвета кожных покровов (например, бледность);
- плохой сон;
- отсутствие должного набора веса;
- отказ от пищи;
- пульсация сосудов в области шеи.
У более взрослых детей могут проявить себя следующие симптомы:
- плохая выносливость при физических нагрузках;
- вялость;
- обмороки;
- головокружение;
- артериальная гипотония;
- странные ощущения в сердце: толчки, замирание и т. д.;
- повышенная потливость.
Особое внимание следует обратить на обмороки. Они случаются из-за резкой остановки работы сердца, вследствие чего падает давление. Данное состояние очень опасно и должно насторожить родителей. В такой ситуации нужно срочно обращаться за врачебной помощью.
Нерегулярный синусовый ритм, имеющий дыхательную природу, обычно никак о себе не «заявляет». Пульс приходит в норму по факту прекращения воздействия обуславливающего фактора.
При не зависящей от дыхания СА родители должны обращать внимание на такие тревожные «сигналы» организма малыша:
- одышка, затрудненное дыхание;
- загрудинные боли;
- быстрая утомляемость;
- частые головокружения;
- общая слабость, отечность;
- обморочные состояния;
- беспричинная апатия, либо, наоборот, ничем не подкрепленная тревожность;
- дефицит массы тела;
- бессонница либо прерывистый беспокойный ночной сон;
- гипергидроз (периодически возникающие приступы усиленного потоотделения даже при минимальных физических нагрузках);
- носогубный треугольник становится синим.
Диагностика СА предполагает:
- Прослушивание сердца при помощи фонендоскопа, определение ЧСС/минуту и сравнение полученных данных с нормальными возрастными показателями.
- Проведение электрокардиографии (синусовая аритмия у подростков и детей до 12 лет «заявляет о себе» удлинением при брадикардии либо укорочением на фоне тахикардии интервала PP).
Дополнительные диагностические мероприятия:
- анализ крови (общий, биохимический), мочи;
- УЗИ сердца.

Выраженная или умеренная синусовая аритмия у ребенка – повод для постановки его на учет у врача-кардиолога.
Синус аритмия чаще всего проходит без заметных симптомов. При данной патологии у маленьких детей симптомы могут быть различимы особенно при выраженной форме. К ним можно отнести следующие признаки:
- плохой сон;
- отставание в наборе веса;
- беспокойное состояние;
- синева на губах;
- бледность на конечностях;
- плохой аппетит;
- недостаточность дыхания при нагрузках.
В более старшем возрасте умеренная аритмия неразличима, но выраженная форма может проявиться в виде быстрой утомляемости, неприятными ощущениями в сердечной области, периодическими головокружениями, слабостью.
Симптомы синусовой аритмии зависят от степени ее выраженности и частоты сокращений. Если нарушение слабое или умеренное, то симптоматика может отсутствовать.
| Симптомы при частых сокращениях сердца | При редких сокращениях |
|---|---|
| Одышка | Сильная слабость |
| Боль в области сердца | Головокружение |
| Пульсация в височной области | Боль в голове |
| Возможна даже потеря сознания |

Так как работа сердца при СА сильно не нарушается, и главная его функция (перекачивание крови) сохраняется на должном уровне, у подавляющего большинства людей синусовая аритмия проходит абсолютно незаметно.
Выраженная синусовая аритмия нередко сопровождается ощущениями замирания или неправильной работы сердца, головокружением, потемнением в глазах. В своей практике я постоянно встречаю людей с повышенной чувствительностью и возбудимостью нервной системы, склонных к ипохондрии. Даже при незначительной СА они могут испытывать тревогу, страх, дискомфорт в груди.
Синусовая аритмия опасна тем, что она может усугубить имеющееся у человека кардиологическое заболевание. Особенно при внезапном ее появлении. В этом случае возникают боли, ощущение жжения или сжатия в сердце, усиливается одышка, возникает отечность лодыжек и голеней. Это происходит из-за ухудшения кровоснабжения миокарда (сердечной мышцы). Однако стоит отметить, что такие тяжелые последствия синусовой аритмии случаются крайне редко, особенно по сравнению с другими нарушениями ритма.
Советы врача: как справиться с приступом синусовой аритмии
Внезапное появление синусовой аритмии в основном возникает у людей, страдающих заболеваниями сердца. Чтобы снять приступ, можно попробовать применить специальные методы, усиливающие влияние парасимпатической нервной системы путем раздражения блуждающего нерва. Такие приемы называются вагусными пробами:
- проба Вальсальвы – нужно на максимально возможном выдохе раздуть щеки в течение 30 секунд;
- массаж каротидного синуса – надо нащупать сонную артерию на шее около угла нижней челюсти и начать на нее надавливать и массировать. Но делать это нужно только с одной стороны, иначе есть риск создать препятствие току крови к головному мозгу и потерять сознание;
- форсированный кашель – быстро и сильно кашлять;
- холодовая проба – опускание лица в тазик, наполненный холодной водой.
Однако с вагусными пробами стоит быть очень осторожным, так как они устраняют только учащенное сердцебиение и могут сильно его замедлить, что может быть опасно.
Необходимо также измерить свое артериальное давление. Если оно ниже, чем 90/60 мм рт.ст., то вагусные пробы лучше не проводить.
Поэтому первое, что нужно сделать для снятия приступа СА, – это обратиться к врачу. При очень плохом самочувствии следует вызвать «Скорую помощь».
Если Вы хотите знать о тахикардии все, советуем посмотреть видео ниже по ссылке. Причины, симптомы, диагностика и признаки того, что пора к врачу — обо всем этом за 7 минут. Приятного просмотра!
Синусовую аритмию очень легко распознать на электрокардиограмме. Ее основные признаки:
- неодинаковое расстояние между зубцами R-R (то увеличенное, то уменьшенное), при этом разница между самым коротким и наиболее длинным интервалом превышает 10% от среднего значения;
- сохранение синусового ритма – это означает, что перед каждым QRS-комплексом стоит зубец P, который в отведениях II, III, aVF всегда остается положительным.
Недыхательные формы СА бывают следующими:
- периодические – когда аритмия возникает постепенно;
- апериодические – изменение интервалов R-R появляется внезапно. Такая форма чаще встречается у людей, имеющих кардиологические заболевания.
Синусовая аритмия у детей обычно диагностируется совершенно случайно, поскольку ребенок не ощущает никаких дискомфортных проявлений в области сердца. Однако, можно выделить некоторые симптомы, проявление которых может вызвать подозрения у матери о наличии патологии.
Почти всегда болезнь проявляется одышкой, при физической нагрузке, в относительном покое, однако возможны и другие признаки:
- бледность кожи, посинение губ, ногтей;

Плохой сон
- быстрая утомляемость;
- кружится и болит голова, особенно по утрам;
- отсутствует аппетит;
- нарушение сна;
- низкий вес;
- обмороки.
Практически все формы протекают, большей частью бессимптомно. При пароксизме тахикардии могут возникать неприятные чувства в области сердца, сердцебиение и одышка, особенно в начале частого сердцебиения.

В случае развития брадикардии, например, при передозировке мочегонными, может развиться снижение давления (как следствие). Возникают слабость, головокружение, мелькание «мушек» перед глазами, холодный пот. Иногда человек ощущает предобморочное состояние.
В основном, симптоматика синусовой аритмии скудна, и проявляется чаще всего при обследовании. Иногда во время ЭКГ, ставят диагноз «вертикальной синусовой аритмии». Здесь просто смешивается два понятия: вертикальное положение оси сердца, которое может являться вариантом нормы, и номотопного нарушения ритма. Между собой два этих нестрашных состояния могут быть никак не связаны.
Если заболевание проходит в лёгкой форме, то симптомы могут и не проявиться. Сложность состоит в том, что маленькие дети не могут описать точно, если у них что-то болит. Ситуацию может прояснить специалист, который осмотрит ребёнка, даст направление на исследование ритма сердца. А также рассмотрит данные:
- ЭКГ;
- УЗИ;
- мониторинг Холтера;
- анализы крови (общий, биохимия).
Мониторинг Холтера
Есть ряд симптомов, на который каждый родитель должен обратить внимание:
- Ребёнок часто теряет сознание по непонятным причинам.
- Неспокойный ночной сон, когда пробуждение каждый раз сопровождается плачем.
- При двигательной активности можно заметить одышку.
- Частый плач без причин.
- Сильное выделение пота.
- Отсутствие аппетита или же тотальный отказ от пищи.
- Низкий вес.
- Синий отлив кожи на лице, ногти с синим оттенком, стопы.
- Странный характер поведения. Малыш то становится активным, то вялым.
Для более взрослых детей есть свои критерии:
- Они могут пожаловаться на упадок сил, вялость, слабость.
- Ощущать перебои в работе сердца.
- Сжатие сердца, болевые ощущения в грудине.
- Кружится голова.
- Сердце бьётся чаще.
- Плохое самочувствие после физической нагрузки.
- Невозможность находится в душном помещении.
Синусовая аритмия и армия
Многих молодых людей и их родителей интересует, как сочетаются синусовая аритмия и армия. Для этого не нужно фантазировать, а вспомнить — любая аритмия, лишенная органического субстрата (например, кардиосклероза), является функциональным расстройством и, следовательно, не является противопоказанием к срочной службе.
Максимум, что может поставить терапевт РВК, это категорию «Б», то есть «годность с незначительными ограничениями». Это значит, что молодой человек не попадет в элитные части (граница, морская пехота, военная полиция, спецназ, ВДВ), где еще остались более-менее нормальные отношения.
В случае продолжения жалоб будет назначено амбулаторное, либо стационарное освидетельствование с анализом всех имеющихся детских амбулаторных карт и историй госпитализации, осмотров кардиолога и т.д. В том случае, если история «стерильная», и жалобы выставлены впервые в ближайшем платном центре за три дня до назначенной комиссии в военкомате, то будьте спокойны, их никто всерьез не примет.

Согласно постановлению Правительства РФ от 04.07.2013 N 565 «Об утверждении Положения о военно-врачебной экспертизе» в разделе «болезни кровообращения» есть только один вид номотопной аритмии – слабость синусового узла, при котором обязательно, согласно ст. 42, должна быть хроническая сердечная недостаточность, чтобы получить категорию «В», или негодность к военной службе в мирное время.
- Если признаков недостаточности нет, то служить будете, только не в элитных войсках.
Синусовая аритмия часто встречается у молодых мужчин допризывного возраста. Отсюда возникает вопрос об их пригодности к военной службе.
Синусовая аритмия без тяжелого фонового заболевания не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
– ревматическая болезнь сердца с умеренной и выраженной недостаточностью кровообращения,- кардиосклероз,- пороки сердца,- после хирургического вмешательства, проведенного на сердце,- выраженная дисфункция левых отделов сердца,- пароксизмальные нарушения ритма (тахи- и брадикардии, продолжительные сбои ритма),- слабость синусового узла.
Однако в каждом случае вопрос решается индивидуально на основании детального опроса, данных инструментального и лабораторного исследований. Не исключается госпитализация с целью наблюдения и последующего экспертного заключения кардиолога.
Врач терапевт Петрова А.В.
Синусовая аритмия и армия – совместимы ли эти понятия? Отчасти все зависит от решения медицинской комиссии, а также общего самочувствия человека. Если нарушение сердечного ритма не вызвано серьезной патологией сердца, то юношу, естественно, призывают в армию.
Опасными для здоровья являются:
- приступы трепетания и мерцания предсердий, пароксизмальной тахикардии;
- синдром слабости синусового узла;
- приступы Адамса-Стокса-Морганьи;
- некоторые формы желудочковой экстрасистолии.
Если результаты ЭКГ показали наличие таких видов аритмии, мужчине требуется лечение, потому что при данных патологиях могут возникнуть осложнения. Их развитие связано с миокардитом, кардиосклерозом, предынфарктным состоянием. Симптомом пароксизмальной тахикардии является резкое учащение сердечных сокращений, что вызывает страх, приступ панической атаки.
После курса лечения медкомиссия решает вопрос с армией, ‒ если результаты терапии положительные, и пациент может справиться с воинскими обязанностями, его могут взять в армию и освидетельствовать по пункту «В».
Синусовая аритмии сердца у детей: диагностика
Заподозрить диагноз врач может во время беседы с пациентом и его осмотра, основываясь на жалобах, при подсчете пульса и выслушивании области сердца. Как правило, при умеренной синусовой аритмии частота ударов в минуту редко достигает высоких значений, как, например, при фибрилляции предсердий и наджелудочковой тахикардии, когда ЧСС бывает выше 120. При синусовой аритмии ЧСС может быть в пределах нормы (55-90 в мин), а также меньше (45-50 в мин) или больше нормы (90-110 в мин).
Основное подтверждение синусовой аритмии – это выполнение электрокардиограммы и суточного (Холтеровского) мониторирования ЭКГ и артериального давления.
После выявления и подтверждения синусовой аритмии, не связанной с дыханием, перед врачом стоит следующая задача – определить, является ли данная аритмия транзиторным (преходящим) состоянием, обусловленным лихорадкой, отравлением, другими острыми состояниями, или же причина аритмии заключается в более серьезной патологии сердца.
При необходимости, например, пациентам с ИБС, может быть показана коронароангиография (КАГ) для визуализации коронарных артерий сердца и оценки их поражения атеросклеротическими бляшками, а пациентам, имеющим пороки сердца – рентгенография грудной полости для выявления венозного застоя, вызванного сердечной недостаточностью.
Для постановки диагноза “синусовая аритмия” врач в первую очередь собирает анамнез, производит подсчёт частоты сердечных сокращений и прослушивает сердце. Частота сердечных сокращений при синусовой аритмии наиболее часто не выходит за рамки нормальных значений (60-80), однако иногда может быть ниже или выше.
Для точной диагностики синусовой аритмии проводится электрокардиографическое исследование, а также суточное мониторирование ЭКГ (холтеровское мониторирование) и давления в артериях. На наличие у пациента синусовой аритмии указывает нарушенный сердечный ритм, не зависящий от актов вдоха и выдоха, а также смена учащённого, урежённого и нормального сердцебиения.
После того, как была обнаружена синусовая аритмия, доктор занимается выяснением причины нарушенного сердечного ритма, поскольку данное явление может быть, как преходящим, временным состоянием, вызванным каким-либо острым заболеванием, так и являться следствием сердечных патологий. С этой целью пациента отправляют на сдачу анализов крови и мочи, эхокардиографии и биохимического анализа венозной крови.
В некоторых ситуациях, в частности, при наличии у больного ишемической болезни сердца, ему может быть назначено прохождение коронарографии для осмотра венечных сердечных артерий на обнаружение в них атеросклеротических образований.
Внимание. Пациентам с выявленными сердечными пороками сердца показано пройти рентгенографическое исследование грудной клетки для обнаружения застоя венозной крови, которое возникает из-за сердечной недостаточности.
Диагностика синусовой аритмии сводится к определению нарушений в работе сердца и выявлении возможных патологий (в том числе органических), требующих эффективного лечения.
Инструментальная диагностика синусовой аритмии подразумевает использование следующих методов (неинвазивных):
- ЭКГ;
- пробы с физнагрузкой;
- ЭКГ высокого разрешения с целью обследования поздних потенциалов желудочков;
- холтеровское мониторирование (круглосуточная регистрация ЭКГ);
- выявление барорецепторной чувствительности;
- изучение альтерации волны T;
- определение вариабельности сердечного ритма;
- определение дисперсии интервала QT.
К инвазивным способам диагностирования относятся: ЭФИ ‒ внутрисердечное электрофизиологическое исследование, тилт-тест и ЧпЭФИ ‒ чреспищеводное электрофизиологическое исследование. Данные, полученные в результате проведения инструментальных методов диагностики, позволят врачу-кардиологу определиться с оптимальной схемой лечения синусовой аритмии.

К вспомогательным тестам относятся:
- степ-тесты,
- холодовая проба,
- тест «сесть-встать»,
- пробы с дипиридомолом, изопротеринолом, эргометрином, хлоридом калия,
- тест с маршем и 20-ю приседаниями,
- психоэмоциональные тесты и др.
Аритмии функционального происхождения обычно исчезают при проведении определенных диагностических методов (например, использовании фотостимулятора), а органической природы ‒ остаются.
Диагностика синусовой аритмии должна быть проведена своевременно, поскольку многие заболевания «маскируются» под видом нарушений сердечного ритма.
Дифференциальная диагностика синусовой аритмии заключается в том, чтобы вовремя распознать острый инфаркт миокарда на фоне пароксизмальной тахикардии. Неясные боли в груди и за грудиной, одышка, «замирания» сердца – эти симптомы нередко сопутствуют приступу инфаркта. Поэтому врач назначает ЭКГ при нарушениях ритма и указанных симптомах.
Если пациента беспокоят учащенный пульс в состоянии покоя, ощущение общей слабости, предобморочные состояния на фоне неритмичного пульса, приступы головокружений, урежение пульса до 48 уд./мин. и меньше, то есть основания полагать, что происходят серьезные нарушения работы сердца. Для исключения тяжелых видов аритмий и различных кардиологических заболеваний необходимо своевременное диагностирование.
Субъективные ощущения страдающих аритмиями многообразны и отличаются непостоянством. Одни пациенты не отмечают вовсе никаких ощущений, другие жалуются на перепады сердечных ритмов, т.е. учащение сердцебиения и его «замирания». Дифференциальный диагноз аритмий оправдывается проведением электрокардиографии как первоначального метода для выявления патологий.
– осмотр врача-специалиста (терапевт или кардиолог) со сбором жалоб и анамнеза, общим осмотром (тип телосложения, масса тела, бледность кожного покрова), прощупыванием пульса (имеет значение не только пульс на лучевой артерии, но и пульсация шейных артерий и вен, и наличие пульсации в области верхушки сердца и в эпигастрии), перкуссией сердца (простукиванием с целью определение границ сердца), выслушиванием сердечных тонов и шумов.
– Общий анализ крови (прежде всего нас интересует уровень гемоглобина) и мочи.- Биохимический анализ крови (общий белок, билирубины общий и прямой, АлАТ, АсАТ, глюкоза, креатинин, мочевина, холестерин и фракции).- гормоны щитовидной железы и надпочечников.- Электрокардиография (ЭКГ) с нагрузочной пробой (дозированная физическая нагрузка, после которой повторяют ЭКГ).
Затем, при необходимости дальнейшей диагностики (поиск некардиальных причин аритмии), могут быть назначены
– рентгенография легких,- рентгенография позвоночника,- УЗИ щитовидной железы и надпочечников,- УЗИ печени, желчного пузыря, поджелудочной железы и почек,- ФГДС,- МРТ головного мозга,- половые гормоны,- консультация эндокринолога,- консультация гинеколога (гинеколога-эндокринолога),- консультация невролога, психотерапевта.
Кардиолог ставит диагноз, осматривая посетителя, беседа с пациентом или родителями помогает доктору собрать тщательный анамнез. Недуг пациента определяют, прежде всего:
- основываясь на ЭКГ;
- при помощи УЗИ;
- используя холтеровское мониторирование;
- результаты клинического, биохимического анализа крови, в отдельных случаях гормональный фон.

На основании жалоб родителей и осмотра ребенка педиатр, заподозрив сердечную патологию, всегда назначит ведущее обследование – ЭКГ.
Иногда аритмии могут быть случайно обнаружены при обычном медицинском осмотре, в частности при проведении ЭКГ.
При подозрении серьезной патологии лечащий врач-педиатр всегда отправит ребенка на прием к кардиологу, который назначит ряд дополнительных обследований, например УЗИ сердца, суточный мониторинг ЭКГ (холтеровское исследование) и др. Помимо этих методов, всегда назначают лабораторные исследования: полный клинический и биохимический анализ крови, клинический анализ мочи.
Чтобы правильно диагностировать состояние больного, кардиолог или терапевт проводит обследование, состоящее из следующих этапов:
- Установление жалоб на слабость, одышку, «перебои» в работе сердца. В обязательном порядке выясняется, принимал ли больной какие-либо медикаменты, чтобы определить совместимость препаратов, которые могут быть назначены в будущем.
- Выявление образа жизни больного, наличие вредных привычек, ранее проведенных операций (если таковые имеются). На этом этапе также проверяется, имеет ли больной наследственную предрасположенность к болезням сердца и сосудов.
- Осмотр больного с прощупыванием пульса, измерением давления, аускультацией сердца для определения скорости и частоты сердечных сокращений, простукиванием сердца для выявления изменений границ сердца из-за заболевания, вызывающего синусовую аритмию.
- Проведение общего и биохимического анализа крови и мочи для выявления солевой концентрации и количества гормонов. Это может позволить установить факторы, которые не связаны с болезнями сердца, но являются причиной синусовой аритмии.
- Проведение электрокардиограммы (ЭКГ) для выявления изменений, которые свойственны данному типу аритмии, что позволяет поставить окончательный диагноз.
- Назначение холтеровского мониторирования (суточного мониторирования ЭКГ). В этом случае больной сутки носит портативный аппарат ЭКГ. Параллельно он заполняет дневник с фиксированием времени пробуждения, приемов пищи, физических нагрузок, ощущения беспокойства, ухудшения состояния, отхода ко сну, ночных пробуждений. Специалист сверяет показатели ЭКГ с данными в дневнике, что позволяет ему определить сбои сердечного ритма непостоянного характера и их причину.
- Проведение эхокардиографии (УЗИ сердца) для выявления кардиальных причин аритмии, то есть недугов сердца, на фоне которых и развилась синусовая аритмия.
Первые признаки синусовой аритмии
Симптоматика заболевания довольно разнообразна и зависит от того, с какой частой сокращается сердце. Проявляться патология может следующим образом:
- появлением периодических болей в левой половине груди, которые могут распространяться на левую руку;
- невозможностью совершить полный вдох;
- одышкой;
- четко ощутимым сердцебиением;
- пульсацией в висках.
Симптомы синусовой аритмии разнообразны и зависят от частоты сокращения сердечной мышцы.
Первые признаки синусовой аритмии:
- ощутимое сердцебиение или «замирание» сердца;
- болевые ощущения с левой стороны грудной клетки;
- невозможность сделать полный вдох;
- одышка;
- пульс в области висков;
- приступы сильной слабости;
- головокружение;
- полуобморочные состояния и обмороки.
Все вышеперечисленные симптомы связаны с появлением больших промежутков между сокращениями сердечной мышцы, а также возникновением блокады на выходе из предсердного узла. Бывает, что синусовая аритмия провоцируется медикаментозным воздействием (приемом кардиоактивных и антиаритмических препаратов). Такая патология может развиться вследствие неврозов, нейроциркулярной дистонии, интоксикации организма.
Нарушение ритма могут спровоцировать болезни позвоночника, щитовидной железы, кислородное голодание, остеохондроз, анемия, заболевания печени, гормональные нарушения, повышение АД, ацидемия. В юном возрасте перебои в синусовом сердечном ритме, отражаемые на дыхании, считаются естественными. У детей синусовая аритмия может проявиться после перенесения инфекционных или воспалительных заболеваний.

Однако следует отметить, что неравномерные сокращения миокарда случаются и при серьезных сбоях в работе сердечно-сосудистой системы. Они могут свидетельствовать об ишемической болезни, развитии ревматизма, инфаркте или кардиосклерозе. Если показатель сердечных колебаний не превышает 10-ти %, синусовая аритмия не считается отдельным заболеванием.
Препараты из второй группы (β1-адренорецепторов и β2-адренорецепторов) повышают тонус гладкой мускулатуры (матки во время беременности, бронхов, артериол, способствует увеличению общего периферического сопротивления сосудов.
Бета-адреноблокаторы часто используют при таких заболеваниях, как сердечная аритмия, повышенное кровяное давление, а также для предупреждения повторного развития инфаркта миокарда.
Клонидин, Резерпин используются в основном для лечения повышенного кровяного давления, может вызвать снижение частоты сердечного ритма.
Препараты Кофеин, Адреналин, Атропин вызывают повышение частоты сердечного ритма.
Лечение синусовой аритмии — что делать?

При обычном течении заболевания синусовая аритмия не требует специальной терапии. Медикаментозное лечение проводится в направлении устранения фоновых болезней, которые приводят к данной патологии сердечного ритма. Чаще всего это сердечная недостаточность, кардиосклероз, тиреотоксикоз и некоторые другие болезни. В качестве профилактического лечения следует позаботиться о комплексах поливитаминов и препаратов с калием, магнием, кальцием.
В абсолютном большинстве случаев лучшим лечением является профилактика.
Правильную терапию может спланировать и провести только специалист.
Синусовая аритмия у подростка и ребенка, проявляющаяся в легкой форме без сопровождения другими недугами, предполагает немедикаментозное лечение. Обычно предлагают:
- контрольное наблюдение кардиолога и ЭКГ каждые полгода;

Физические нагрузки
- коррекцию режима, уменьшающую нагрузки;
- дозированные занятия спортом, возможно, без соревнований (временно);
- занятия физкультурой (общая группа), если речь идет о школе;
- ежедневные прогулки на свежем воздухе 1,5–2 часа;
- сон должен быть продолжительностью 8–9 часов;
- необходимо исключить семейные ссоры, скандалы, истерики, создать комфортное пребывание дома;
- уменьшить до минимума сидение возле компьютера, использование различных девайсов, просмотр телевизора;
- обеспечить полноценное питание, включающее овощи, фрукты, рыбу, молочнокислые продукты, содержащие калий, магний, кальций, необходимые для правильной работы водителя ритма, всей сердечно-сосудистой системы; принимать пищу лучше малыми порциями 6 раз в день, последний прием за 2 часа до сна.

Лечение синусовой аритмии у детей проводят исходя из того какое нарушение ритма выявлено
Хорошие результаты дают восстановительные способы лечения:
- иглорефлексотерапия;
- физиотерапия;
- психотерапия (для старшего возраста).
Лечение зачастую вызывает затруднения в связи с тем, что детям запрещены многие высокоэффективные препараты. Врожденную форму болезни нередко лечат хирургическим путем.
Но все же при возможности медикаментозного лечения медики стараются избегать операций. Не стоит заниматься самолечением. Аритмия бывает разных видов, и только врач может прописать препараты и схему их приема. Самодеятельность может сильно навредить здоровье вашего ребенка.
Во время приступа аритмии, выражающемся в головокружении, болях в области сердца, потемнении в глазах, тошноте, одышке, следует вызвать скорую помощь, а до ее приезда провести ряд мероприятий:
- надавить ребенка в область глаз при их закрытом состоянии;
- приложить лед к лицу (нижняя часть);
- сделать массажные движения в области солнечного сплетения;
- помочь ребенку ненадолго задержать дыхание.
По причине того, что практически всегда синусная аритмия протекает легко, а порой даже незаметно для самого человека, то обычно специального лечения не требуется.

Вмешиваться стоит, когда у пациента появляются связанные с аритмией симптомы (головокружение, ощущение замирания сердца и т.д.). Но лечить нужно не саму аритмию, а бороться с первопричиной ее возникновения.
В первую очередь необходимо отказаться от вредных привычек. Своим больным я настоятельно рекомендую прекратить курение и максимально ограничить количество употребляемого алкоголя. Также нужно уменьшить объем выпиваемого кофе до 1 чашки в день.
Особо чувствительным людям, страдающим нейроциркуляторной дистонией и невротическими расстройствами, очень хорошо помогают успокоительные лекарственные средства. Сначала я стараюсь ограничиваться растительными препаратами наподобие Персена или Новопассита. Но если эффекта от их применения нет, я направляю пациентов к неврологу, чтобы тот выписал рецепт на более сильные медикаменты (Сибазон, Реланиум).
Другим больным я рекомендую более тщательное обследование для поиска причины синусовой аритмии – проверить уровень гемоглобина, глюкозы, гормонов щитовидной железы, сделать эхокардиографию (УЗИ сердца) и т.д.
Люди, страдающие дисплазией соединительной ткани, испытывают хронический дефицит магния, который может спровоцировать возникновение СА. Назначение препаратов, содержащих этот элемент (Магне В6, Магнерот), будет эффективным и для лечения, и для профилактики.

И, наконец, если у человека имеется какое-либо заболевание сердца, я акцентирую внимание именно на его лечении – медикаментозно корректирую артериальное давление, подбираю дозировку лекарств при хронической сердечной недостаточности, направляю на хирургическую операцию при тяжелых пороках сердца и т.д.
Случай из практики: молодой человек с дисплазией соединительной ткани
Хочу представить необычный случай синусовой аритмии. Ко мне обратился молодой человек 24 лет. В последнее время его стали беспокоить неприятные ощущения в области сердца, появилось небольшое головокружение. Пациент не курит, алкоголь не употребляет, никаких лекарств не принимает. Температура тела нормальная. Когда я стал измерять его пульс, он оказался неритмичным. При общем осмотре я обратил внимание, что у молодого человека имеются признаки дисплазии соединительной ткани – худощавость, высокий рост, гипермобильность суставов (лучезапястных, локтевых, коленных).
Расшифровка кардиограммы — синусовая аритмия. При задержке дыхания нарушение ритма сохранялось. На эхокардиограмме обнаружился пролапс митрального клапана, что является еще одним критерием дисплазии соединительной ткани. В анализе крови отмечалась низкая концентрация магния. Я назначил препарат Магне В6 и рекомендовал включить в рацион питания продукты, богатые этим микроэлементом (гречку, бананы, орехи, овсянку). При повторном приеме пациент отметил значительное улучшение состояния. Проявления аритмии полностью прекратились. Кардиограмма и уровень магния нормализовались.
Синусовая аритмия, имеющая слабую или умеренную степень интенсивности (то есть, редкие и не сильно выраженные случаи частоты сокращений сердца ниже 60 или выше 90 ударов в минуту), не требует специфического лечения.
Если причина нарушения ритма – заболевания сердца, то терапия направлена на их устранение. В случае неврологической или психологической природы аритмии – нужно соблюдать профилактические меры. При устойчивой форме можно обратиться за помощью к неврологу или психотерапевту.
- медикаменты (самый распространенный методы лечения);
- физиотерапия;
- установка кардиостимулятора (при брадикардии);
- криоабляция или радиочастотная абляция проводящих волокон (при тахикардии) – это процедуры, направленные на разрушение структур, вызывающих патологию с помощью введения катетера и воздействия холодом или радиочастотами.

Лечить синусовую аритмию умеренной формы не нужно, поскольку такое состояние не представляет угрозы для человека, но чтобы не допустить ее развитие, важно вести правильный образ жизни. Если же болезнь имеет выраженный характер, требуется медикаментозное, а в тяжелых случаях – оперативное лечение. Особенности каждой меры рассмотрим далее.
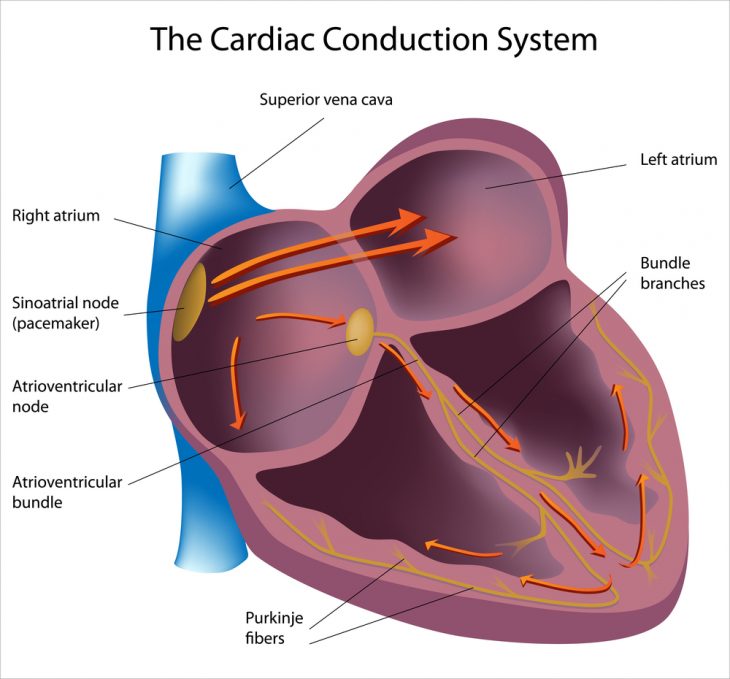
Для начала нужно разобраться, как работает сердце. Что заставляет сердце – наш мышечный «насос» – сокращаться и выталкивать кровь по сосудам? Оказывается, в нем есть проводящая система, в которой образуются электрические импульсы, заставляющие сердечную мышцу сокращаться. Она состоит из двух видов специальных клеток. Одни автоматически, спонтанно вырабатывают импульс, другие его проводят.
Сама проводящая система начинается синусовым узлом: скоплением клеток первого типа. Это автоматический центр первого порядка. Здесь рождается импульс, который заставляет сокращаться оба предсердия. Далее он устремляется по проводящим пучкам к следующему узлу – атриовентрикулярному, являющемуся автоматическим центром второго порядка.
Здесь происходит небольшая задержка, благодаря которой предсердия и желудочки сокращаются поочередно, а не одновременно. Затем по специальному проводящему пучку Гиса, вернее, по его двум ножкам – правой и левой – электрическая волна распространяется по мышечным волокнам желудочков сердца, заставляя их сокращаться. Конечная часть пучка Гиса и волокна Пуркинье, в которые переходит пучок, являются автоматическим центром третьего порядка.
Работа проводящей системы сердца регулируется вегетативной нервной системой. Так, при физической нагрузке, когда мышцам требуется усиленное кровоснабжение, поступает сигнал в нервную систему, а оттуда – в проводящую систему сердца, в результате чего сердцебиение учащается.

В норме у человека синусовый ритм сердца. То есть это те сокращения, которые задаются синусовым узлом – самым первым автоматическим центром. При этом промежутки между ударами сердца всегда равные.
Понимая теперь, как работает сердце, можно приступить к понятию «синусовая аритмия».
Лечение аритмии зависит от ее типа, степени выраженности и сопутствующих заболеваний. Только кардиолог сможет подобрать необходимые препараты и методы терапии.
Изолированный тип аритмии не нуждается в лечении. При этом ребенок может посещать уроки физкультуры и заниматься спортом. Но все же следует ограничить участие в соревнованиях.
Синусовая аритмия в покое
Симптомы синусовой аритмии часто связаны с учащением сердцебиения (тахикардией). Врачей настораживает тахикардия, которая сохраняется в состоянии покоя, поскольку она может указывать на различные заболевания, связанные с нарушениями работы сердца. Если пациент жалуется на учащенное сердцебиение в состоянии покоя, которое сопровождается одышкой и ощущением нехватки воздуха, есть повод бить тревогу.
Синусовая аритмия в покое может сигнализировать о наличии следующих заболеваний:
- гипертиреоза (болезни щитовидной железы);
- острой сосудистой недостаточности;
- анемии (малокровии);
- некоторых форм ВСД;
- хронической сердечной недостаточности;
- кардиомиопатии;
- острого миокардита;
- инфаркта миокарда и других серьезных патологиях.
У здорового человека в спокойном состоянии всегда наблюдается некая нерегулярность синусового ритма. Если разница между сокращениями превышает 10 %, речь идет о синусовой аритмии. Причины ее возникновения могут быть неопасными, т.е. не вызывать каких-либо осложнений. Но в некоторых случаях такие состояния (учащения и замедления ЧСС) говорят о серьезных недугах, которые могут угрожать здоровью и даже жизни человека.
Синусовая аритмия у ребенка
Синусовая аритмия является довольно часто встречающимся явлением у здоровых детей разного возраста. Наиболее часто она связана с актами вдоха и выдоха, и со временем исчезает сама с собой.
Также патология может развиться при слабом развитии вегетативной нервной системы. Это также не свидетельствует о серьёзных проблемах со здоровьем. Тем не менее, при обнаружении признаков заболевания следует посетить кардиолога для дополнительного осмотра.

Синусовая аритмия может возникнуть у недоношенных младенцев, а также у тех, кто во время беременности по каким-то причинам получал недостаточное кислородное питание. Кроме того, болезнь выявляют у новорождённых с выявленной патологией мышечной оболочки.
Справочно. Дети постарше или подростки могут иметь синусовую аритмию, обусловленную ревматизмом сердца или же пороками органа.
Дыхательная синусовая аритмия никак не ощущается у маленьких пациентов, и выявляется обычно при электрокардиографическом исследовании.
Что же касается второго типа заболевания, то симптоматика может быть обнаружена следующая:
- Ощущение сбитого ритма сердца;
- Боли в сердечной зоне;
- Сильное утомление.
У новорожденных взрослые могут отметить следующие признаки:
- Утомление после любых нагрузок, даже после кормления;
- Синюшность кожи в области носа и губ;
- Бледная кожа;
- Ощущение недостатка кислорода.

Справочно. Стоит отметить, что лечение этого заболевания требуется далеко не всегда. Однако при обнаружении подобной симптоматики родителям необходимо обратиться за консультацией к кардиологу или педиатру.
У здоровых детей дошкольного и раннего школьного возраста, как правило, диагностируют физиологическую (дыхательную) синусовую аритмию, отсутствие которой является признаком патологии сердечной мышцы. Другие формы аритмии уже вызывают опасения и вызываются такими причинами:
- сильным стрессом;
- психологической подавленностью;
- пороками внутритрубного развития;
- опухолями и пороками сердца;
- патологиями внутренних органов;
- наследственной предрасположенностью;
- длительными и тяжелыми инфекциями;
- болезнями миокарда.
К тому же в группу риска входят дети в возрасте 6-7 и 9-10 лет из-за неустойчивого нервного состояния, а также при наличии таких показаний, как:
- лишний вес;
- рахит;
- постнатальная энцефалопатия;
- недуги щитовидки, сердца и сосудов;
- ревматизм.
Во многих случаях такая форма аритмии у детей и подростков с возрастом проходит самостоятельно, но если этого не случается, для предотвращения негативных последствий назначаются щадящие физические нагрузки и полное соблюдение правил здорового образа жизни. При этом эффективное лечение может назначить только врач, предварительно проведя ЭКГ, во время которого попросит больного задержать дыхание.
Синусовая аритмия вызывает нарушение сердечного ритма, причем также нарушается проводимость электронных внутренних импульсов. Данное состояние может быть безвредным или же опасным, что зависит от типа аритмии и ее стадии. Чтобы точно диагностировать состояние, необходимо обратиться к кардиологу или терапевту, который при необходимости назначит эффективное лечение или выпишет профилактические меры.

Плохой сон
 сердечные аномалии;
сердечные аномалии;- хирургическое вмешательство в главный «мотор» организма;
- приобретенные пороки сердца;
- ухудшение состояние проводящих путей вследствие некоторых заболеваний (ревматизм, васкулит, миокардит и др.);
- интоксикации;
- травмы сердца;
- опухоли сердца;
- некоторые инфекции также могут послужить причиной развития этого недуга (ангина, сепсис, дифтерия и др.).
Внесердечные причины:
- недоношенность ребенка;
- нездоровое течение беременности и родов;
- внутриутробная гипотрофия;
- патологии крови;
- эндокринные нарушения;
- расстройства нервной системы.
Также существуют смешанные причины, когда имеют место быть как сердечные, так и внесердечные факторы развития патологии.
Такой вид аритмии в большинстве случаев не представляет особой опасности. Ритм сердца при данной патологии может быть неравномерным. При этом число ударов в минуту совпадает с нормой, но в некоторых случаях бывает отклонение в большую или меньшую сторону.
Такой вид аритмии делится на дыхательную и недыхательную. Первый вид рассмотрен подробнее чуть ниже. Что касается недыхательной синусовой аритмии, можно сказать, что она бывает постоянной, а может проявляться в виде приступов, которые бывают как частыми (до нескольких раз в сутки), так и редкими (пару раз в год). Такая патология исходит от следующих проблем с сердцем:
- миокардит;
- сердечная опухоль;
- ВСД;
- аномалии сердца и пр.
Помимо заболеваний сердца, недыхательную аритмию могут спровоцировать инфекционные болезни. В связи с сопутствующими им лихорадкой, интоксикацией и обезвоживанием нервная система организма получает серьезный удар, что и становится причиной нарушения ритма работы сердца.
Как правило, синусовая аритмия не проявляется болевым эффектом. Чаще всего ее симптомом становятся приступы учащенного биения сердца.
Ребенку с таким диагнозом необходимо делать ЭКГ раз в квартал, чтобы вовремя отслеживать динамику развития патологии.
Занятия спортом при этом ограничиваются, желательно их проводить под присмотром специалиста. Совсем отказываться от физической активности не стоит, нужно лишь проконсультироваться у врача о том, чем можно заниматься ребенку, а каких видов активности нужно избегать.

При дыхательной аритмии ребенок может заниматься спортом в общей группе. А недыхательная синусовая аритмия требует более внимательного и осторожного подхода. Помимо снижения физической активности обеспечьте своему ребенку эмоциональный покой. Ограничьте его нахождение перед монитором компьютера и телевизором. Следите за тем, чтобы принимаемая им пища была легкая, а порции – небольшими.
Симптомы синусовой аритмии у детей часто связаны с нарушением дыхания и не представляют опасности для здоровья. Речь идет о «дыхательной аритмии», происхождение которой связано с рефлекторным увеличением ЧСС при вдохе и уменьшением при выдохе.
Синусовая аритмия у ребенка чаще всего свидетельствует о незрелости его нервной системы. Эпизоды нарушения синусового ритма случаются у новорожденных с постнатальной энцефалопатией, рахитом или внутричерепной гипертензией, а также у недоношенных детей. У деток с лишним весом (ожирением) синусовая аритмия может проявиться при чрезмерных физических нагрузках.
Следует отметить возрастные периоды взросления от 6 до 7 и от 9 до 10 лет, когда вегетативная система во время бурного гормонального развития не успевает адаптироваться к внутренним изменениям детского организма. Чем старше по возрасту ребенок, тем реже у него будут наблюдаться симптомы синусовой аритмии, поскольку в 10-летнем возрасте созревание вегетативной нервной системы подходит к завершающему этапу.
Что касается аритмии недыхательного типа, – такое нарушение может иметь постоянную либо приступообразную природу и чаще всего не связано с определенным заболеванием сердца. Скорее всего, оно вызвано другими патологическими процессами: наследственной предрасположенностью, инфекционными заболеваниями, вегетососудистой дистонией, миокардитом бактериальной или вирусной этиологии.
Обычно синусовая аритмия (особенно дыхательного типа) не вызывает у ребенка каких-либо негативных ощущений. Из жалоб можно отметить учащение сердцебиения, затруднение дыхания, быструю утомляемость, боль в области сердца, одышка, отеки, головокружения. Если перечисленные симптомы имеют выраженный и постоянный характер, необходимо немедленно обратиться к кардиологу.
Такие состояния указывают на наличие более серьезных проблем, связанных с работой сердца. При диагностировании синусовой аритмии ребенку назначают УЗИ сердца, электрокардиографическое обследование контрольного типа, а также анализ крови и другие исследования, по результатам которых будут выявлены отклонения, вызвавшие нарушения синусового ритма.
Можно прибегнуть к рефлекторному методу устранения проблемы. Он позволит значительно сократить частоту сердечных сокращений. Методика основана на напряжении глазных яблок. На них нужно надавливать и держать в течение нескольких минут. Можно использовать массаж шеи. В редких случаях используют кардиостимуляторы.

Осмотрительно стоит отнестись к физиопроцедурам. Нередко ребенку назначают курс ханидина и адреналина. Ограничение физической нагрузки должно быть обязательным. Для устранения возможных осложнений стоит прибегнуть к профилактике. Ребенку нужно соблюдать диету, для этого просто отказываются от жирной пищи.
Наивысший риск возникновения расстройств ритма у ребенка развивается в нескольких возрастных группах:
- у грудных детей;
- 4-5 лет;
- 7-8 лет;
- 12-14 лет.
Это значит, что для своевременного обнаружения синусовой аритмии сердца ребенку, достигающему указанных возрастов, необходимы регулярные ЭКГ-скрининг и консультации кардиолога.
Как уже отмечалось, провоцирующие факторы СА бывают кардиальные и экстракардиальные. Когда говорят о сердечных причинах синусовой аритмии, подразумевается, что это такое расстройство ритма сердца у детей с рождения до 12-15 лет, которое вызвано:
- врожденными и приобретенными пороками сердца;
- гипертрофической или дилатационной кардиомиопатией;
- миокардиодистрофией;
- миокардитом;
- перикардитом;
- травмой, опухолью или другими аномалиями сердца.
Хирургические вмешательства или диагностические процедуры на сердце (к примеру, ангиография или зондирование полостей), также нередко провоцируют синусовую аритмию у ребенка.
К сердечным патологиям, сопровождающимся сбоем ритма, способны привести инфекции, вызывающие утрату жидкости и электролитов:
- тонзиллиты;
- пневмония;
- сепсис;
- инфекции кишечника;
- дифтерия;
- бронхиты.
Среди внесердечных причин распространены:
- патологии нервной системы, включая послеродовую асфиксию и внутричерепную гипертензию;
- недоношенность и другие последствия патологий беременности;
- гипотрофия — недостаточность прироста веса ребенка в младенчестве;
- рахит — патология костеобразования и недостаточная минерализация костной ткани, развивающиеся в основном у ребенка до 3 лет из-за дефицита витамина D;
- ожирение;
- железодефицитная анемия и другие болезни крови;
- расстройства эндокринной системы (тиреотоксикоз, гипотиреоз) и другие.
Нормализовать ритм сердца, нарушенный вследствие патологических причин, можно лишь путем излечения этих болезней.
Синусовая аритмия во время сна
Симптомы синусовой аритмии могут возникать по целому ряду причин. Эта патология может проявиться ночью и быть спровоцирована так называемым «синдромом обструктивного апноэ сна» (т. е. приступами периодических остановок дыхания). Следует отметить, что физиологическая (нормальная) брадикардия, т. е. урежение ЧСС, встречается в ночное время практически у всех людей, – при этом происходит снижение сердечных сокращений на 30 %. Если этот показатель изменяется (снижается до 10 %), есть повод говорить о серьезных нарушениях в работе миокарда.
Синдром обструктивного апноэ во сне провоцирует стрессовую реакцию человеческого организма на процесс остановок дыхания, вследствие которых повышается нагрузка на сердечную мышцу, развивается кислородное голодание. Нужно отметить, что результатом апноэ могут стать практически все разновидности аритмий, и их количество повышается по мере нарастания степени тяжести синдрома.

Синусовая аритмия во время сна обуславливается спадением верхних дыхательных путей, которое препятствует нормальному попаданию кислорода в легкие. При этом у спящего человека наблюдаются многократные остановки дыхания. Часто синдром апноэ представляет собой осложненную форму храпа и вызывает синусовую аритмию.
Проявление аритмий из-за апноэ может стать фактором возникновения риска внезапной смерти в процессе сна, поэтому так важно вовремя выявить патологию и назначить грамотное лечение, – в частности, применить СРАР-терапию.
Отчего бывает у подростков?
Взрослеющие дети часто испытывают повышенную нагрузку на сердце, обусловленную возрастными изменениями в организме. Иногда эти изменения провоцируют сбой ритма сердца. Симптомы выраженной синусовой аритмии у подростков описаны выше, причины же ее многообразны:
- эмоциональное перенапряжение – тревожность, волнение, стресс;
- ревматизм;
- постмиокардический кардиосклероз и другие приобретенные или врожденные поражения миокарда, сопровождающиеся нарушением кровообращения;
- наследственность, переданная от родителей, страдающих нарушениями ритма сердца;
- нарушения метаболизма, ожирение и другие факторы.
Педиатры считают, что даже единичные проявления синусовой аритмии сердца у подростков — это такое состояние, которое требует консультации кардиолога.
Синусовая аритмия при беременности
Симптомы синусовой аритмии могут наблюдаться у будущих матерей из-за двойной нагрузки на сердце. Безусловно, возникновение такой патологии негативно сказывается на состоянии женщины. Приступы учащенного сердцебиения, одышки, головокружения вызывают дискомфорт, а в тяжелых случаях могут стать предвестниками угрозы для жизни матери и ребенка.
Синусовая аритмия при беременности может проявиться по следующим причинам:
- различные заболевания сердца, центральной нервной системы или сосудов;
- наследственность;
- сбои в работе эндокринной системы;
- проблемы в работе органов ЖКТ;
- внешние факторы (неправильное питание, вредные привычки, психоэмоциональные и физические нагрузки);
- болезни дыхательных путей;
- нарушенный обмен веществ.
Если у беременной наблюдается экстрасистолия, то ощутимого дискомфорта она не вызывает. Разве что иногда женщина ощущает неровную работу сердца и боль в груди. Если у будущей мамы возникает мерцательная аритмия, это может привести к развитию гипоксии у плода, что является угрозой прерывания беременности в виде выкидыша.
Синусовая форма аритмии свидетельствует о развитии более серьезного заболевания и вызывает особую опасность в тех случаях, когда сопровождается ухудшением общего состояния, потемнением в глазах, головокружением и внезапными обмороками, сильной одышкой. Подход к лечению такого типа аритмии должен быть грамотным и аккуратным, поскольку при беременности нежелательно принимать лекарственные препараты.
Тесты ЭКГ
Считается, что в 40% случаев детские СА обнаруживаются случайно – при плановом или мониторинговом обследовании. Формы аритмии у детей идентифицируются посредством суточной электрокардиографии (ЭКГ), которая проводится детям в разных условиях:
- лежа;
- стоя;
- после умеренного физического напряжения.

Идентификация синусовой аритмии по ЭКГ-тестам осуществляется по следующим признакам:
- неравным интервалам R-R, говорящим о нерегулярности ритма;
- наличии зубца P перед каждым комплексом;
- колебаниям длительности интервалов R-R более чем на 0,16 секунд.
Современные методики позволяют использовать холтеровский (суточный) мониторинг даже у младенцев.
Синусовая аритмия и брадикардия
Брадикардия тесно связана с синусовой аритмией. При такой патологии сердцебиение существенно замедляется и составляет менее 60 ударов за одну минуту. Обычно умеренная брадикардия развивается у пациентов, ведущих малоподвижный образ жизни. В этом случае поможет улучшить здоровье пациента физическая активность, занятия посильными видами спорта. Можно не принимать специфические препараты для сердца, чтобы вылечить патологию.
Пациенты страдают повышенной сонливостью, у них часто возникает усталость, нежелание что-либо делать, снижен общий тонус. Синусовая аритмия на фоне брадикардии может быть следствием следующих нарушений:
- длительного голодания;
- кардиосклеротических изменений;
- никотинового отравления, передозировки алкоголем;
- вирусных патологий;
- свинцовой интоксикации;
- передозировки лекарственными или наркотическими таблетками (провоцируют патологию сердечные гликозиды, диуретики и антиаритмические лекарства).
Симптомы синусовой аритмии часто проявляются на фоне замедленного сердцебиения, т. е. брадикардии. Такой вид аритмии сопровождается ЧСС в менее чем 60 уд./мин. и может возникнуть у спортсменов, беременных женщин, а также во время ночного сна. Физиологическая брадикардия имеет непостоянный характер, – при повышенных физических нагрузках наблюдается повышение сердечного ритма.
Синусовая аритмия и брадикардия чаще всего развиваются при повышенном внутричерепном давлении, кардиосклерозе или определенных вирусных заболеваниях, гипотиреозе, лекарственной передозировке, а также отравлении никотином или свинцом, длительном голодании. После диагностирования врач может назначить больному бета-адреноблокаторы, антиаритмические и седативные препараты.

В целом причинами развития брадикардии могут быть органические поражения сердца (чаще всего необратимые) и дисбаланс, возникающий при увеличении активности парасимпатического отдела вегетативной нервной системы. Нейрогенная (вагусная) форма брадикардии часто сочетается с выраженной синусовой аритмией и сопровождает язвенную болезнь, колики, неврозы с ваготонией, субарахноидальное кровотечение, вагоинсулярные кризы, нарушения работы эндокринной системы.
Чем опасна патология?
Известно, что любое заключение врача, любое исследование должно быть объяснено и растолковано. Например, один врач писал в назначениях «РАК». Всего-навсего это означало «развернутый анализ крови». Конечно, не одному пациенту это попортило жизнь. И заключение ЭКГ со словом «аритмия» также рождает массу вопросов. Например, чем опасна синусовая аритмия?
У здорового человека она ничем не опасна. Синусовая аритмия — норма, естественно, до некоторых пределов. Понятно, что сердце не является двигателем, который выставляют «по стробоскопу».
Его работа совершается в переменном темпе, зависящим от внешних причин, выброса гормонов и физической активности, а также от состояния сна или бодрствования организма.
Так, один из самых титулованных велогонщиков планеты, испанец Мигель Анхель Индурайн имеет нормальный пульс покоя 28 ударов в минуту. И, напротив, любой из нас, посидев несколько минут в сауне, может измерить свой пульс, который может превышать 110 и даже 120 ударов в минуту, в состоянии того же покоя. Какие же встречаются разновидности синусовой аритмии?
Если аритмия вызвана серьезными повреждениями сердца и других органов, то несвоевременное лечение может привести тяжелым последствиям. Это:
- образование тромбов;
- ишемический инсульт;
- нарушение кровоснабжения головного мозга;
- проблемы с дыханием, отек легких;
- обмороки;
- развитие сердечной недостаточности;
- мерцательная аритмия;
- остановка сердца.
Предупредить развитие осложнений можно лишь при условии грамотной диагностики и своевременного лечения.
Синусовая аритмия считается наименее опасной разновидностью нарушений сердечного ритма и обычно протекает доброкачественно, в легкой форме с благоприятным прогнозом. Выраженные формы этой патологии у детей наблюдаются крайне редко. Обычно ребенку с установленным диагнозом требуется только постоянное наблюдение детского кардиолога и систематические ЭКГ-исследования.
Тахикардия при синусовой аритмии

Симптомы синусовой аритмии могут сопровождаться тахикардией (учащенным сердцебиением), при которой ЧСС достигает отметки в 90 ударов и выше. Учащение ритма у здоровых людей имеет физиологическую природу и чаще всего связано с проявлением волнения, тревоги, а также физической нагрузкой. Если же сильное сердцебиение наблюдается в состоянии полного покоя, – это является тревожным сигналом.
Синусовая аритмия и тахикардия наблюдаются в таких ситуациях:
- при развитии анемии;
- при лихорадке любой этиологии;
- при патологии легких, которая сопровождается дыхательной недостаточностью;
- при возникновении дисбаланса вегетативной нервной системы;
- в случаях повышения функций надпочечников и щитовидной железы;
- при чрезмерном потреблении крепкого чая или кофе.
Синусовая тахикардия нередко развивается на фоне заболеваний сердца и сердечно-сосудистой системы (например, при сердечной недостаточности, кардиомиопатии, пороках миокарда). Среди других причин можно отметить прием определенных лекарственных препаратов, в том числе противопростудных средств сосудосуживающего действия.
Патологическую синусовую тахикардию не принято считать самостоятельным заболеванием, однако она наносит существенный вред как самому сердцу, так и организму. Это связано с тем, что при слишком частых сокращениях сердечная мышца не успевает, как следует, расслабляться, и период ее отдыха укорачивается.
Кроме того, камеры миокарда не наполняются достаточным объемом крови, из-за чего происходит снижение АД, а также уменьшается количество крови, которая питает внутренние органы и ткани. При наблюдении учащенного сердцебиения следует незамедлительно обратиться к врачу-кардиологу, чтобы выяснить главную причину, вызвавшую данную проблему, и быстрее устранить ее.
Как уже упоминалось, синусоидальная аритмия провоцирует и тахикардию как нарушение работы сердечной мышцы. При таком состоянии норма для пациента от 80 до 120 ударов в минуту, а в особо тяжелых случаях сердце сокращается около 160 раз!
Эта колоссальная нагрузка опасна для органа, включаются мощные компенсаторные процессы, чтобы поддерживать жизнедеятельность такого организма. Типичные симптомы тахикардии при синусовой аритмии:
- повышенная температура тела;
- частые стрессы, депрессии;
- перенапряжение деятельности всего организма в целом.
Синусовая мерцательная аритмия
Симптомы синусовой аритмии могут сочетаться с признаками мерцательной аритмии, для которой характерно появление большого количества очагов возбуждения, приводящих к хаотическим сокращениям («мерцаниям») волокон в мышцах предсердия. При этом у человека наблюдаются перебои в работе сердце, появляется нерегулярный пульс и ускоренное сердцебиение.
Синусовая мерцательная аритмия нередко характеризуется урежением (т.е. «дефицитом») пульса. Такое состояние наблюдается и при трепетании предсердий. Из основных причин развития мерцательной аритмии можно отметить нарушения электролитного обмена, атеросклероз, миокардиты, гипертиреоз, ревматизм и другие заболевания внутренних органов и систем.
Пароксизмы могут быть вызваны психоэмоциональным возбуждением и сильным стрессом, чрезмерными физическими нагрузками, употреблением алкоголя, жаркой погодой и даже кишечными расстройствами. Обычно пароксизмы проходят самостоятельно, но в отдельных случаях требуется лечение с применением медикаментозных препаратов.
«Мерцание» предсердий в большинстве случаев не представляет особой угрозы для жизни человека. Однако если показатель частоты пульса достигает отметки в 100-110 ударов, человек начинает чувствовать себя плохо. У него возникают одышка, головокружение, слабость, боли в сердце (особенно у людей преклонного возраста).
Поскольку при таких состояниях ухудшается работа сердца, то может развиться острая форма сердечной недостаточности, которая, в свою очередь, способна привести к смертельно опасному осложнению – отеку легких. Нарушения сердечного ритма опасны еще и тем, что при мерцаниях в камерах миокарда могут образовываться микротромбы, которые во время восстановления ритма резко выбрасываются из сердечной мышцы с током крови и забивают проход, что неизменно приведет к инсульту.
Одними из популярных препаратов для лечения мерцательной аритмии являются таблетки Хинидин. Они отличаются хорошо выраженным антиаритмическим эффектом.
Для лечения взрослых пациентов сначала назначается минимальная доза (не более 0,3 г). Это позволит выявить, насколько организм больного является чувствительным к веществу хинидин. Если необходимо, дозу можно увеличивать до 0,4 г один раз каждые шесть часов. Если терапевтического эффекта достигнуто не было, добавляют по 0,2 г препарата каждые 60 минут, пока не прекратится пароксизм.
Для лечения частых приступов желудочковой аритмии необходимо принимать таблетки Хинидин по 0,4 г каждые три часа.
Пациентам с тромбоцитопеническим пурпуром, гиперчувствительностью, гликозидной интоксикацией, кардиогенным шоком, миастенией принимать Хинидин запрещено. Беременным и кормящим грудью женщинам использовать крайне осторожно.
При приеме препарата могут проявляться следующие симптомы: головные боли, звон в ушах, головокружение, гемолитическая анемия, плохой аппетит, рвота, запор, диарея, синусовая брадикардия, хинидиновый шок, аллергия.
Лечение и профилактика
- ограничить в рационе жирные и сладкие блюда, кофе, крепкий чай;
- повышать стрессоустойчивость (йога, закаливание);
- высыпаться (не менее 8 часов);
- отказаться от курения и алкоголя;
- следить за массой тела;
- регулярно измерять артериальное давление;
- своевременно обращаться к специалисту даже при незначительных нарушениях сердечной деятельности.
При синусовой аритмии можно заниматься спортом. По поводу направления лучше всего посоветоваться с лечащим врачом. Обычно не рекомендуют слишком активную деятельность, вроде бега или езды на велосипеде.
В целом, прогноз благоприятный, так как в большинстве случаев (особенно при сочетании лечебных и профилактических мероприятий) синусовая аритмия проходит. Однако некоторые тяжелые формы требуют постоянного (до конца жизни) приема поддерживающих лекарственных препаратов. Только вовремя обратившись к врачу, вы можете остановить развитие патологии. Прислушивайтесь к своему сердцу, берегите его, и будьте здоровы!
Чтобы обезопасить своего ребенка от такой патологии, профилактику в первую очередь следует начать с лечения болезней, способствующих развитию аритмии. К ним относятся:
- ишемическая болезнь;
- аномалии сердца;
- митральный стеноз и др.
Основные меры профилактики:
- сон не менее восьми часов в сутки. При необходимости добавляется дневной сон;
- снижение уровня стрессов. Приучение ребенка к самоуспокоению – часто применяют методики аутотренинга. Также можно принимать препараты на растительной основе, например, настойку пустырника, и прочие легкие успокаивающие средства;
- питание должно быть достаточно легким и полезным. Следует употреблять больше растительной пищи и поменьше жирной. Обязательно включайте в ежедневный рацион ребенка продукты, содержащие полезные для сердца калий и магний: грецкие орехи, тыква, мед и пр.;
- физические нагрузки должны быть умеренными. Уместны ежедневная утренняя зарядка, занятия в бассейне, пешие прогулки.
- если ваш ребенок вошел в подростковый возраст, следите за тем, чтобы он не курил и не употреблял горячительных напитков;
- следите за уровнем глюкозы и холестерина в крови у ребенка. Смотрите, чтобы у него не развивалось ожирение. В случае наличия предпосылок к этому состоянию, посадите его на диету.
Помимо традиционных профилактических методов, используются также народные рецепты:
 травы зверобоя, валерианы, мяты, хмеля смешивают. Пару больших ложек смеси заливают горячей водой (500 мл) и настаивают 6-8 часов. Трижды в день давать пить полученный состав ребенку. Курс лечения – 2 месяца;
травы зверобоя, валерианы, мяты, хмеля смешивают. Пару больших ложек смеси заливают горячей водой (500 мл) и настаивают 6-8 часов. Трижды в день давать пить полученный состав ребенку. Курс лечения – 2 месяца;- цветки боярышника в количестве 5 г следует залить кипящей водой и оставить на водяной бане на 12-15 минут. Затем нужно все остудить, процедить, довести путем добавления воды до 250 мл. Давать ребенку по 100 мл дважды в день незадолго до приема пищи;
- взять около 25 капель сока тысячелистника, разбавить 100 мл воды (ее температура 20-25С) и дать выпить ребенку;
- сбор боярышника, мяты, руты, цикория и цветков календулы залить горячей водой и прокипятить не более минуты. Такой настой давать ребенку трижды в сутки по 100 мл.
Такие рецепты могут использоваться только в качестве дополнения к препаратам, которые ребенку выпишет лечащий врач. Он же расскажет о дозировке. Не забудьте расспросить доктора о том, каким именно образом действуют выписанные лекарства, имеют ли побочные эффекты.
Прогноз аритмии определяется факторами, вызывавшими патологию. В любом случае важно прислушиваться к своему ребенку, расспрашивать о самочувствии и принимать своевременные меры лечения и профилактики во избежание более серьезных проблем со здоровьем вашего наследника.
Следует помнить, что лечить аритмию у детей — это гораздо сложнее, чем проводить профилактику заболевания, включающую следующие мероприятия:
- регулярно посещать педиатра, проходить диспансеризацию;
- правильно сочетать отдых и физические нагрузки, гиподинамия плохо влияет на организм и его развитие;
- правильное питание — залог здорового человека. Необходимо хорошо сбалансированное меню, включающее все витамины и микроэлементы. Количество приемов пищи можно увеличить до шести, уменьшив объем съедаемого, последний прием пищи правильно проводить за 2 часа до сна;

Питание должно быть дробным
- полноценный сон 8–9 часов;
- родители обязаны обеспечить покой и комфортное состояние своего чада, следя за уровнем его нервного напряжения;
- при любой погоде осенью, зимой, весной, летом хороши прогулки лесом или парком длительностью 1,5–2 часа;
- наличие недомогания требует посещения педиатра;
- нельзя давать медикаментозные препараты без назначения врача.
Главная профилактика заболевания заключается в обеспечении здорового образа жизни при оптимальных физических нагрузках, желательно на свежем воздухе. Приветствуются следующие занятия: плавание, прогулки, лечебная гимнастика. Бег, езда на велосипеде, гребля, походы на лыжах, горные переходы можно использовать только в строго дозированном объеме после консультации с врачом.
Следующий важный шаг — оптимизация рациона и режима питания. Правильный рацион включает минимизацию потребления жиров, кофе, крепкого чая, газированных напитков, острых приправ. Исключаются алкогольные напитки. Рекомендуется упор сделать на растительную и нежирную пищу (грецкие орехи, мед, тыква, кабачки, сухофрукты). Не следует потреблять слишком большое количество пищи и есть перед сном.

Профилактика аритмии требует дополнительного введения калия и магния. Если не удается их усвоить естественным путем через пищу, то следует принимать препарат Панангин. Должно быть полностью исключено попадание в организм химических токсинов, в т.ч. никотина. Хорошее лекарство — полноценный здоровый сон.
Они помогают уменьшить либо увеличить сердечную проводимость, а также помогаю избавиться от болей в сердце. При этом заболевании назначается атропин, который вводят внутривенно или подкожно. В том случае, если диагностируется сильная аритмия, врачом назначается прием пациентом новокаина, ханидина и адреналина. Для того чтобы лечение синусовой аритмии принесло положительный результат важно соблюдение определенных правил:
- ограничение количества физических нагрузок;
- организация правильного питания ребенка;
- не рекомендуется есть перед сном;
- отказ от продуктов с содержанием кофеина;
- постоянные физические нагрузки, но при этом следует избегать переутомления;
- соблюдение режима дня в период интенсивного роста организма(6-7, 10-15 лет).

Кровь в большом количестве поступает в жизненно важный орган — головной мозг, а при развитии синусовой аритмии этот процесс нарушается и, следовательно, отмечается сбой в мозговой деятельности.
Кроме этого, это заболевание является причиной развития сердечной недостаточности и отека легких, а не проведение необходимого лечения может привести даже к летальному исходу.
Конечно, даже появление незначительной симптоматики аритмии сердца или иных видов сердечных патологий требуют немедленного посещения врача кардиолога. Чем раньше начато лечение, тем выше шанс избежать различных осложнений и патологий в будущем.
– здоровый образ жизни,- контроль над стрессом, владение навыками релаксации, – нормированная физическая активность,- поддержание нормального веса,- своевременная диагностика (диспансеризация) и лечение выявленной патологии.
Чем опасна детская СА? Синусовая дыхательная аритмия никакой угрозы для здоровья ребенка не представляет. Обычно такие сбои сердечного ритма имеют вполне «безобидные» причины, в связи с которыми дети задерживают дыхание инстинктивно.
Но вот выраженная или умеренная СА, не зависящая от дыхания, не является физиологическим вариантом нормы, это явный симптом нарушений в работе сердца, эндокринной системы или других функций организма. Такая синусовая аритмия у детей – повод для незамедлительного посещения врача-кардиолога.
Так, выраженная СА у подростков не только сопровождается выраженной клинической симптоматикой, но и обычно является «спутником» кардиосклероза, ревматизма. Особо опасной является брадикардия – следствие невроза, поскольку она часто переходит в хроническую форму, приводит к серьезным нарушениям функций миокарда.

Профилактические мероприятия, направленные на предотвращение СА, заключаются в следующем:
- организации правильного режима, составлении сбалансированного рациона питания;
- умеренных регулярных физических нагрузках;
- исключении стрессов, переохлаждений, перегрева;
- закаливании;
- своевременном лечении острых (хронических) заболеваний, особенно инфекционной и вирусной природы.
Нарушения синусового ритма сказываются на общей работоспособности сердечной мышцы, что, в свою очередь, рано или поздно скажется на количестве перекачиваемой миокардом крови. Дефицит кислорода и полезных веществ, поступающих к внутренним органам, тканям, клеткам влечет за собой сбои в работе всего организма.
В результате, помимо общей слабости, снижения трудоспособности, головокружений и других неприятных симптомов, со временем СА может привести к нарушению коронарного кровообращения и сердечной недостаточности. Только своевременная диагностика и лечение (при необходимости) синусовой аритмии помогут избежать последствий для растущего организма ребенка.
Предотвратить развитие и облегчить лечение уже существующей СА у ребенка помогут правила здоровой жизни и определенная осторожность. Родителям стоит внимательнее относиться к тому, что и сколько ребенок ест, сколько времени бывает на свежем воздухе, насколько он физически активен.
Следующие советы могут быть уместны:
- При синусовой аритмии занятия профессиональным спортом не рекомендованы, но гиподинамия и ожирение — первые враги сердца, поэтому умеренные физические нагрузки обязательны.
- В рационе ребенка должны быть продукты, богатые магнием и калием, преобладать растительно-молочная пища с низким содержанием жиров.
- Питание — дробное (небольшими порциями 4-5 раз в день), в меню обязательны кабачки, сухофрукты, тыква, мед, орехи.
- Полный отказ от продуктов с кофеином.
- Исключение поздних ужинов (менее чем за 3-4 часа до сна).
- Снижение или исключение стрессовых ситуаций.
- Сократить время пребывания перед телевизором, компьютером, смартфоном.
- Обеспечить полноценный отдых и сон.
Показания для имплантации
| Аритмия | Показано (подтверждено исследованиями) | Возможно показано и поддерживается исследованиями или опытом |
| Дисфункция синусового узла | Брадикардия с клиническими проявлениями, включая частые, сопровождающиеся симптомами пропуски синусового узла и брадикардию при применении необходимых лекарственных средств (альтернативные подходы противопоказаны). Сопровождающаяся симптомами хронотропная недостаточность (ЧСС не может соответствовать физиологическим потребностям, то есть она слишком мала для выполнения физической нагрузки) | ЧСС Adblock detector |