Оглавление
- 1 Признаки на ЭКГ
- 2 Механизм развития патологии
- 3 Причины вторичной формы ТП
- 4 Классификация по характеру течения
- 5 Триггерные факторы
- 6 4. Практическая часть занятия
- 7 Симптомы
- 8 Первая помощь при пароксизме
- 9 Диагностика трепетания предсердий
- 10 Признаки на ЭКГ
- 11 Лечение
- 12 Прогноз жизни и возможные осложнения
- 13 Короткий пароксизм тахикардии (3 экстрасистолических желудочковых комплексов подряд)
Признаки на ЭКГ
Типичные черты трепетания на кардиограмме:
- Нормальные желудочковые комплексы (если не затронуты эти камеры).
- Отсутствие зубцов P.
- Наличие пиков F.
- Ускорение ЧСС до 200-450 ударов в минуту.
- QRS {amp}lt; 0.12 сек.
- Короткий интервал PR.
Характерная модель патологического процесса заметна в том числе неопытному врачу. Возникают грубые изменения даже на ранних стадиях. Трепетание предсердий на ЭКГ дополняется данными суточного мониторирования по Холтеру.
Классификация
нарушений проводимости.
-
Синоатриальная
блокада. -
Внутрипредсердная
блокада. -
Атриовентрикулярная
блокада:
– I
степени;
– II
степени;
–
III
степени (полная,
поперечная).
–
одной ветви (однопучковые или
монофасцикулярные);
–
двух ветвей (двухпучковые или
бифасцикулярные);
–
трех ветвей (трехпучковые или
трифасцикулярные).
-
Асистолия
желудочков. -
Синдромы
преждевременного возбуждения желудочков:
–
синдром Вольфа–Паркинсона-Уайта (WPW);
–
синдром укороченного интервала P–Q
Клера-Леви-Кристеско(CLC).
Синоатриальная
блокада (синоаурикулярная)
– это
нарушение проведения электрического
импульса от синусового узла к предсердиям.
Синоатриальная
блокада возникает
при воспалительных и дегенеративных
изменениях в предсердиях в области
СА-узла (при ревмокардите, миокардитах,
атеросклеротическом кардиосклерозе,
остром инфаркте миокарда), при лечении
сердечными гликозидами, хинидином,
морфием, при повышении тонуса блуждающего
нерва.
Синоатриальная
блокада I
степени
проявляется замедленным образованием
импульсов в синусовом узле или замедленным
их проведением к предсердиям. Эта блокада
не может быть выявлена с помощью ЭКГ,
так как на ЭКГ не отражается возбуждение
синусового узла.
При
синоатриальной блокаде II
степени
часть импульсов из синусового узла не
доходит до предсердий, что приводит к
выпадению сокращения предсердий и
желудочков.
1)
частичная синоаурикулярная блокада II
степени I
типа или частичная синоаурикулярная
блокада II
степени с периодикой Самойлова- Венкебаха;

2)
частичная синоаурикулярная блокада II
степени II
типа или типа Мобитца.
При
синоаурикулярной блокаде II
степени I типа, называемой также частичной
синоаурикулярной блокадой II
степени с периодами Самойлова-Венкебаха
постепенно нарастает нарушение
синоаурикулярной проводимости с
внезапным полным прекращением ее по
типу периодов Самойлова-Венкебаха.
ЭКГ-
признаки:
отсутствуют зубцы PQRSTи регистрируется
изолиния; во время паузы синоаурикулярная
проводимость восстанавливается, на
ЭКГ вновь появляются все зубцы предсердного
и желудочкового комплексов; прогрессирующее
укорочение интервалов Р-Р, за которым
следует длительная пауза Р-Р во время
синоаурикулярной блокады; наибольшее
расстояние Р-Р во время паузы в момент
выпадения сокращения сердца, при чем
это расстояние не равно двум нормальным
интервалам Р-Р.
Синоаурикулярная
блокада II
степени II
типа или типа Мобитца характеризуется
периодическим нарушением проведения
импульса из синусового узла к предсердиям,
что приводит к выпадению возбуждения
и сокращения предсердий и желудочков
при постоянном времени проведения
возбуждения от синусового узла к
предсердиям.
ЭКГ-признаки:
отсутствуют зубцы PQRST
и регистрируется
изолиния; расстояние Р-Р во время паузы
в момент выпадения сокращения сердца,
при чем это расстояние равно двум
нормальным интервалам Р-Р; во время
паузы синоаурикулярная проводимость
восстанавливается, на ЭКГ вновь появляются
все зубцы предсердного и желудочкового
комплексов;
Синоатриальная
блокада III cтепени
или полная синоаурикулярная блокада
характеризуется остутствием возбуждения
предсердий и желудочков из синусового
узла, возникновением асистолии с
последующим включением автоматических
центров II или III порядка.

ЭКГ-
признаки:
отсутствуют зубцы PQRST
и регистрируется
изолиния с последующим возникновением
замещающих (выскальзывающих) сокращений
и ритмов, источником которых являются
эктопические центры, расположенные в
предсердиях, АВ-соединении, в проводящей
системе желудочков.
Далеко
зашедшая атриовентрикулярная блокада
II степени или неполная атриовентрикулярная
блокада высокой степени- характеризуется
высокой степенью нарушения АВ-проводимости,
выпадением каждого второго синусового
импульса или проводится 1 из 3, 1 из 4, 1 из
5 синусовых импульсов (проводимость
соответственно 2 1, 3:1, 4:1 и т.д.).
Это
приводит к резкой брадикардии, на фоне
которой может возникнуть расстройство
сознания (головокружение, потеря сознания
и др.). Выраженная желудочковая брадикардия
способствует образованию замещающих
(выскальзывающих) сокращений и ритмов.
Атриовентрикулярная блокада II степени
III типа может встречаться как при
проксимальной, так и при дистальной
форме нарушения предсердно-желудочковой
проводимости, соответственно комплексы
могут QRS могут быть как неизмененными
(при проксимальной) и деформированными
(при дистальной блокаде).
Блокада
III степени,
или полная, поперечная атриовентрикулярная
блокада: характеризуется полным
прекращением проведения синусовых
импульсов от предсердий к желудочкам,
в резульатет чего предсердия и желудочки
возбуждаются и сокращаются независимо
друг от друга. Водитель желудочкового
ритма находится в атриовентрикулярном
соединении, в стволовой части пучка
Гиса или в желудочках или ножках пучка
Гиса.
ЭКГ-
признаки: число
желудочковых сокращений снижено до
40-30 и менее в минуту, волны Р регистрируются
с темпом 60-80 в минуту; синусовые зубцы
Р не имеют связи с комплексами QRS;
комплексы QRS
могут быть нормальными или деформированными
и уширенными; зубцы Р могут регистрироваться
в различные моменты систолы и диастолы
желудочков, наслаиваться
на комплекс QRS или зубец Т
и деформировать их.
При
атривентрикулярной блокаде II и III
степени, особенно дистальной форме
полной атриовентрикулярной блокады,
может развиваться асистолия желудочков
до 10-20 сек, что ведет к гемодинамическому
нарушению, обусловленного снижением
объема циркулирующей крои и гипоксией
головного мозга, в итоге больной теряет
сознание, развивается судорожный
синдром. Такие приступы получили название
приступов Морганьи-Адамса-Стокса.
Сочетание
полной атриовентриклярной блокады с
мерцанием или трепетанием предсердий
называется синдромом Фредерика.
Синдром Фредерика указывает на наличие
тяжелых органических заболеваний
сердца, сопровождающихся склеротическими,
воспалительными или дегенеративными
процессами в миокарде (хроническая
ИБС,
острый ИМ,
кардиомиопатии, миокардиты).
1.
Отсутствие на ЭКГ
зубцов
Р, вместо которых регистрируются волны
мерцания (f) или трепетания (F) предсердий.
2.
Ритм желудочков несинусового происхождения
(эктопический: узловой или идиовентрикулярный).
3.
Интервалы R–R постоянны (правильный
ритм).
4.
Число желудочковых сокращений не
превышает 40–60 в мин.
|
|
| Синдром |
Под
термином «нарушения ритма
сердца» понимают аритмии и блокады
сердца. Аритмии – это нарушение
частоты, регулярности и последовательности
сердечных
сокращений. Нарушения
проведения возбуждения вызывают развитие
блокад сердца.
Все
аритмии – это результат изменения
основных функций сердца: автоматизма,
возбудимости и проводимости. Они
развиваются при нарушении формирования
потенциала действия клетки и изменении
скорости его проведения в результате
изменения калиевых, натриевых и кальциевых
каналов. Нарушение активности калиевых,
натриевых и кальциевых каналов зависит
от симпатической активности, уровня
ацетилхолина, мускариноподобных
М2–рецепторов,
АТФ.
1.
Нарушения образования импульса: –
нарушения автоматизма синусового узла
(СУ); – аномальный автоматизм и триггерная
активность (ранняя и поздняя деполяризация).
2.
Циркуляция волны возбуждения (re–entry).
3.
Нарушения проведения импульса.
4.
Сочетания этих изменений.
Нарушения
образования импульса.
Эктопические очаги автоматической
активности (аномальный автоматизм)
могут находиться в предсердиях, коронарном
синусе, по периметру атриовентрикулярных
клапанов, в АВ– узле, в системе пучка
Гиса и волокон Пуркинье. Возникновению
эктопической активности способствует
снижение автоматизма СУ (брадикардия,
дисфункция, синдром слабости синусового
узла (СССУ)).
Нарушение
проведения импульса.
Нарушения проведения импульса могут
возникнуть на любых участках проводящей
системы сердца. Блокада на пути проведения
импульса проявляется асистолией,
брадикардией, синоатриальной, АВ– и
внутрижелудочковыми блокадами. При
этом создаются условия для кругового
движения re–entry.
Круговое
движение.
Для формирования re–entry
необходимо
наличие замкнутого контура проведения,
однонаправленной блокады в одном из
участков контура и замедленное
распространение возбуждения в другом
участке контура. Импульс медленно
распространяется по колену контура с
сохраненной проводимостью, совершает
поворот и входит в колено, где имелась
блокада проведения.
Если проводимость
восстановлена, то импульс, двигаясь по
замкнутому кругу, возвращается к месту
своего возникновения и вновь повторяет
свое движение. Волны re–entry
могут возникать в синусовом и АВ–узлах,
предсердиях и желудочках, при наличии
дополнительных проводящих путей и в
любом участке проводящей системы сердца,
где может появиться диссоциация
проведения возбуждения. Этот механизм
играет важную роль в развитии
пароксизмальных тахикардий, трепетания
и мерцания предсердий.
Триггерная
активность.
При триггерной активности происходит
развитие следовой деполяризации в конце
реполяризации или начале фазы покоя.
Это связано с нарушением трансмембранных
ионных каналов.
Механизм развития патологии
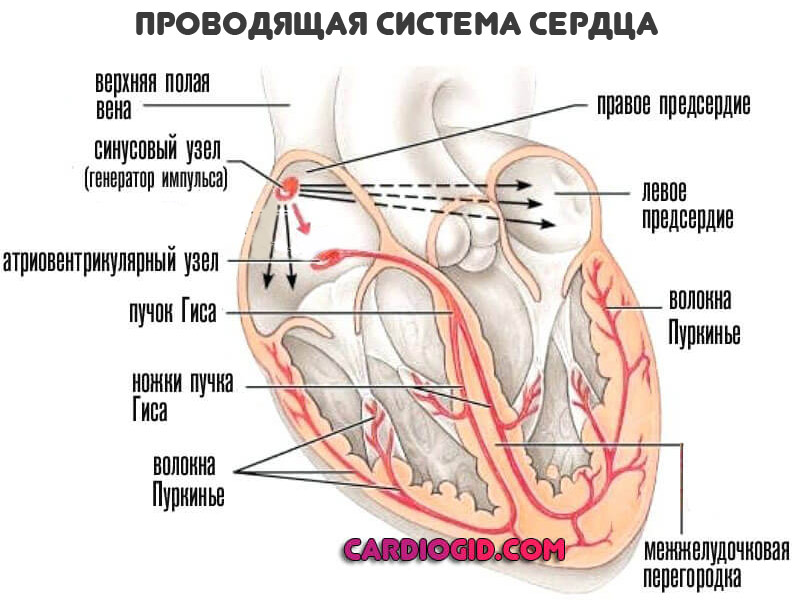
В норме сердце сокращается с определенной частотой в две фазы. Первая — систола. Максимальное напряжение кардиальных структур. Вторая — диастола. Расслабление, временный отдых тканей.
Генерацией сигнала, обеспечивающего мышечную работу, происходит в синусовом узле. Это небольшое скопление кардиомиоцитов. Далее по пучкам Гиса сигнал двигается к другим подобным структурам и проводится к желудочкам.
В случае с трепетанием предсердий, электрический импульс формируется в предсердиях. Отсюда лишние сокращения вне нормального ритма.
Интенсивность сигналов, однако, невелика, что обеспечивает относительную правильность функционирования миокарда. Это временное явление, с вероятностью 60% в течение 2-3 лет возникнет фибрилляция, а в перспективе — смерть.
Существует и иной механизм: аномальное движение импульса в правом предсердии. Развивается из-за нарушений проводящей системы (пучок Гиса, Бахмана). Сигнал зацикливается и движется по кругу, провоцируя повторное возбуждение мышечных тканей.
– I
степени;

– II
степени;
Этиология
нарушений ритма сердца:
-
Поражения
миокарда любой этиологии:
атеросклероз коронарных артерий,
миокардиты, дилатационная и гипертрофическая
кардиомиопатии, пороки сердца, сахарный
диабет, заболевания щитовидной железы,
климакс, амилоидоз, саркоидоз,
гемохроматоз, гипертрофии миокарда
при артериальной гипертензии и
хроническом легочном сердце, интоксикации
(алкоголем, никотином, лекарственными
препаратами, промышленными веществами
(ртуть, мышьяк, кобальт, хлор– и
фосфорорганические соединения), закрытые
травмы сердца, инволютивные процессы
при старении. -
Поражения
СУ и проводящей системы сердца врожденного
и приобретенного генезов, например,
СССУ, склероз и кальцификация фиброзного
скелета сердца и первичное
склеродегенеративное поражение
проводящей системы сердца с развитием
АВ– и внутрижелудочковой блокад,
дополнительные проводящие пути
(например, синдромы WPW, CLC). -
Пролапс
клапанов сердца. -
Опухоли
сердца (миксомы и др.). -
Заболевания
перикарда: перикардиты, плевроперикардиальные
спайки, метастазы в перикард и др. -
Электролитные
нарушения (нарушения баланса калия,
кальция, натрия, магния). -
Механические
раздражения сердца (катетеризация,
ангиография, операции на сердце). -
Рефлекторные
влияния со стороны внутренних органов
при глотании, натуживании, перемене
положения тела и т.д. -
Нарушения
нервной регуляции сердца (синдром
вегетативной дистонии, органические
поражения ЦНС). -
При
стрессе (с развитием гиперадреналинемии,
гипокалиемии, стресс–ишемии). -
Идиопатические
нарушения сердечного
ритма (этиология неизвестна).
Обследование
пациента с нарушениями сердечного ритма
включает в себя расспрос, клинические
и инструментальные методы исследования.
Оно направлено на выявление причин
развития аритмий, тех неблагоприятных
факторов, которые могут способствовать
их прогрессированию в дальнейшем, точное
определение видов аритмий, диагностику
состояния сердца (клапанного аппарата,
размера камер сердца, толщины стенок,
сократительной способности).
При
расспросе пациента обращают внимание
на анамнестические данные: первое
появление неприятных ощущений в области
сердца и сопутствующих им явлений;
диагностирование (если оно проводилось)
объективных нарушений сердечно–сосудистой
системы и других органов и систем,
которые могли бы повлечь за собой
развитие нарушений сердечного ритма;
проводившееся ранее лечение и
его эффективность; динамику развития
симптомов вплоть до момента обращения
больного к врачу. Очень важно выяснить,
имелись ли у пациента вредные привычки,
производственные вредности, какие
заболевания он перенес, а также знать
семейный анамнез. Выявление жалоб
пациента имеет большое значение, так
как нарушения сердечного ритма часто
сопровождаются появлением неприятных
ощущений. Они определяются видом
нарушения ритма, степенью гемодинамических
расстройств, характером основного
заболевания.
Наиболее
частые жалобы
пациентов с аритмиями – это неприятные
ощущения в области сердца: сердцебиения
(ощущения ритмичных или неритмичных
сердцебиений), перебои, ощущения замирания
и «остановки» сердца, боли различного
характера или чувство сжатия, чувство
тяжести в груди и т. д. Ощущения могут
иметь различную продолжительность и
частоту, развиваться внезапно или
постепенно, периодически или без
определенной закономерности.
Кроме
того, могут отмечаться резкая слабость,
головная боль, головокружение, тошнота,
синкопальные состояния, что является
показателем развития гемодинамических
нарушений. При снижении сократительной
способности левого сердца отмечаются
одышка, кашель, удушье. Появление или
прогрессирование сердечной недостаточности
при аритмиях являются прогностически
неблагоприятными.
Нарушения
ритма сердца во многих случаях
сопровождаются ощущением страха и
тревоги. У части больных аритмии протекают
бессимптомно.
Клинические
исследования выявляют:
состояние пациента может быть различным
(от удовлетворительного до тяжелого) в
зависимости от вида нарушения и исходного
состояния больного. Возможны вялость,
потеря сознания (обморок), проявления
гипоксической энцефалопатии вплоть до
комы. Нарушения вегетативной нервной
системы проявляются в виде беспокойства,
тревожного поведения, изменений окраски
кожи, потливости, полиурии, дефекации
и т.д.
Окраска кожи может быть как бледной,
так и гиперемированной, особенно при
наличии артериальной гипертензии,
цианотичной при сердечной недостаточности.
При левожелудочковой сердечной
недостаточности выявляются изменения
при физикальном исследовании системы
органов дыхания – ослабление везикулярного
дыхания или жесткое дыхание, влажные
незвонкие хрипы, иногда в сочетании с
сухими хрипами.
При этом может определяться
акцент II тона на легочной артерии.
Исследование сердечно–сосудистой
системы часто выявляет изменения частоты
сердечных сокращений (ЧСС) и частоты
пульса – увеличение или уменьшение,
нарушение ритмичности тонов сердца и
пульсовых волн. Меняется громкость
тонов, например, различная громкость I
тона при мерцательной аритмии (МА),
усиление I тона при желудочковой
экстрасистоле, ослабление его при
пароксизмальной наджелудочковой
тахикардии (ПНТ).
Уменьшение наполнения
пульса определяется при сосудистой
недостаточности, при МА нередко возникает
дефицит пульса. Часто наблюдаются
изменения АД – гипо– или гипертензия.
При правожелудочковой сердечной
недостаточности – увеличение печени
и болезненность ее. При снижении почечного
кровотока – олигоурия. Также может
развиваться тромбоэмболический синдром.
Инструментальные
методы исследования.
Электрокардиография остается ведущим
методом в распознавании нарушений
сердечного ритма. Используется как
одномоментное исследование, так и более
продолжительное: в течение 3 минут, 1 и
24 часов. Например, у пациентов с ИБС
желудочковые экстрасистолы на обычной
ЭКГ выявляются в 5% случаев, при 3–минутной
регистрации – в 14%, при 1–часовой – у
38% больных, на протяжении 24 часов – у
85% пациентов.
Суточное Холтеровское
мониторирование ЭКГ обеспечивает
исследование в различных условиях (при
нагрузках, во сне, при приеме пищи и
т.д.), что позволяет выявить провоцирующие
факторы в развитии аритмий. Холтеровское
мониторирование позволяет дать
качественную и количественную оценку
нарушений ритма сердца.
Пробы с
дозированной физической нагрузкой
применяют для уточнения диагноза ИБС,
выявления взаимосвязи нарушений ритма
со стенокардией и с физической нагрузкой,
оценки эффективности проводимой терапии,
а также аритмогенного действия
лекарственных препаратов. При недостаточной
эффективности ЭКГ исследования для
диагностики
синдрома преждевременного возбуждения
желудочков, для диагностики
илечения
транзиторного или постоянного СССУ
применяется чреспищеводная ЭКГ.
– синусовая,
–
предсердная,
–
из
АВ-соединения,
–
желудочковая.
–
предсердная,
– из
АВ-соединения,
– желудочковая.
-
Трепетание
предсердий. -
Мерцание
(фибрилляция) предсердий.
5. Трепетание
и мерцание (фибрилляция) желудочков.
Причины вторичной формы ТП
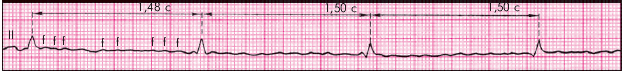
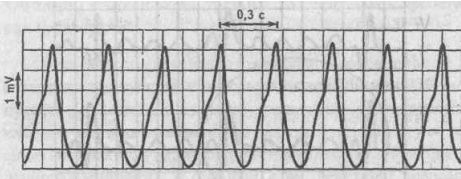
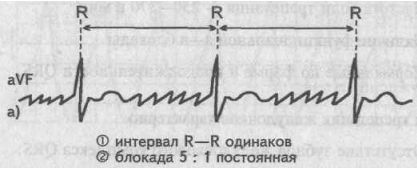
В рассмотренном нами выше примере трепетания предсердий функциональная атриовентрикулярная блокада была постоянной 5:1 и не изменялась при регистрации ЭКГ.Четыре волны трепетания предсердий были заблокированы, и только пятая волна трепетания преодолевала атриовентрикулярное соединение, проходила к желудочкам ивозбуждала их.
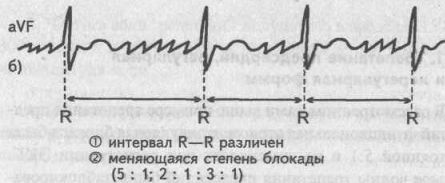
Однако в ряде случаев функциональная атриовентрикулярная блокада быстро меняется в процессе записи ЭКГ, становясь то 5:1, то 4:1, то 3:1, и т.д. При этой ситуации волны трепетания предсердий будут преодолевать атриовентрикулярное соединение аритмично и интервал между желудочковыми комплексами QRS будет различным. Это и есть нерегулярная форма трепетания предсердий.Нерегулярная форма трепетания предсердий
В клинической практике выделяют два вида трепетания.
Для типичной формы характерно нормальное движение импульса в миокарде правого предсердия. Обычно против часовой стрелки. Возможно реверсивное развитие состояния, по часовой стрелке.
Большой роли направление не играет, хотя и может поставить в тупик молодого врача. Частота сердечных сокращений ограничивается 150-300 ударами в минуту. Они неполноценны, потому почти не ощущаются.
Риски осложнений минимальны, но это временно. Существует вероятность усугубления патологического процесса.
Атипичная форма характеризуется неправильным движением электрического импульса. Он затрагивает и левое предсердие, также перешеек венозного устья.
Частота сердечных сокращений высока и определяется цифрой в 300-450 ударов в минуту. Симптоматика также минимальна, подобные движения миокарда не ощущаются как полноценные.
Факторы развития патологического процесса не всегда кардиальные. В зависимости от основного момента, провоцирующего начало аритмии, выделяют первичную и вторичную (внесердечную) формы.
- ВПВ-синдром. Врожденный порок сердца. Характеризуется образованием лишнего проводящего пучка (пучок Кента), обеспечивающего излишнее возбуждение кардиальных структур.
Сопровождается выраженной симптоматикой. Трепетание предсердий — один из возможных вариантов, но не самый распространенный. Согласно статистике, частота данной формы составляет 0.3-0.5%, фибрилляция, которая также вероятна, определяется почти в 4% случаев.
- Инфекционно-воспалительные или аутоиммунные поражения сердечной мышцы, перикарда. Симптоматика также выражена, что не позволит игнорировать состояние. Лечение проводится в стационаре с применением антибиотиков, кортикостероидов, по мере необходимости — иммунодепрессантов в минимальных дозировках.
Острый процесс влечет разрушение предсердий в краткосрочной перспективе. Восстановление в такой ситуации хирургическое без гарантий успеха. То же следствие длительно текущего хронического процесса с частыми рецидивами.
- Кардиомиопатия. Нарушение развития сердечной мышцы. Выделяют несколько форм. Все они схожи в одном: падает нормальный тонус мускулатуры, ее объем растет или сокращается, в зависимости от типа процесса. Возможно расширение камер кардиальных структур. Лечение имеет смысл только на ранних стадиях. Затем — симптоматическое воздействие, борется оно со следствием, а не с причиной.
- Пороки сердца врожденные и приобретенные. Наиболее часто встречаются нарушения функциональной активности, а анатомического развития клапанов (аортального, митрального). Коррекция строго хирургическая, в короткие сроки. По показаниям. Ложиться, что называется, под нож без достаточных оснований — не лучшая идея.
- Инфаркт, и последующий кардиосклероз. С точки зрения опасных осложнений, угрозу несет не столько само острое отмирание клеток сердца, сколько последующее рубцевание пораженных участков.
Возникают области грубой соединительной ткани. Они не сокращаются, не обладают эластичностью, не проводят сигнал.
Отсюда нарушение нормальной функциональной активности кардиальных структур. Тот же эффект провоцируется миокардитом, иными воспалительными патологиями, ишемической болезнью, коронарной недостаточностью.
Внесердечные факторы также встречаются, их доля в общей массе причин составляет до 40%. Это вторичные формы трепетания предсердий:
- Экстрасистолия. Не кардиального происхождения. Возникновение спонтанных сокращений миокарда неопределенной этиологии. С течением времени провоцирует третичные изменения со стороны ритма.
- Гипертиреоз. Избыточный синтез гормонов щитовидной железы. Интенсифицирует работу всех систем организма. Сердечнососудистой в том числе. Восстановление проводится под контролем эндокринолога. Терапия длится от 3 месяцев до года и более. Также необходимо воздействие на первопричину состояния.
- Сахарный диабет.
- Дыхательная недостаточность в фазе субкомпенсации или полностью неконтролируемый процесс. Сопровождается гипоксией. Диагнозы вариативны: астма, ХОБЛ, эмфизема, прочие состояния.
- Метаболические проблемы. Характеризуются отклонением обмена калия, магния, натрия (в меньшей степени).
В большинстве случаев трепетание предсердий возникает на фоне органических заболеваний сердца. Причинами данного вида аритмии могут служить ревматические пороки сердца, ИБС (атеросклеротический кардиосклероз, острый инфаркт миокарда), кардиомиопатии, миокардиодистрофии, миокардит, перикардит, гипертоническая болезнь, СССУ, WPW–синдром. Трепетание предсердий может осложнять течение раннего послеоперационного периода после кардиохирургических вмешательств по поводу врожденных пороков сердца, аортокоронарного шунтирования.
Трепетание предсердий встречается и у больных с ХОБЛ, эмфиземой легких, тромбоэмболией легочной артерии. При легочном сердце трепетанием предсердий иногда сопровождается терминальная стадия сердечной недостаточности. Факторами риска трепетания предсердий, не связанными с патологией сердца, могут выступать сахарный диабет, тиреотоксикоз, синдром сонных апноэ, алкогольная, лекарственная и др. интоксикации, гипокалиемия.
Если предсердная тахиаритмия развивается у практически здорового человека без видимых причин, говорят об идиопатическом трепетании предсердий. Не исключается роль генетической предрасположенности к возникновению мерцания и трепетания предсердий.
Классификация по характеру течения
Более важная клиническая классификация — течение патологического процесса. Исходя из этого критерия, называют:
- Первичное трепетание предсердий. Возникает спонтанно, ранее, как правило, эпизодов не наблюдалось, потому определить этиологию, равно как и спрогнозировать дальнейшее прогрессирование процесса невозможно. Требуется госпитализация и длительное амбулаторное наблюдение.
- Приступообразная форма. Наиболее распространенная. Пароксизм трепетания предсердий продолжается от 10 минут до нескольких часов. Характеризуется интенсивной симптоматикой со стороны кардиальных структур, нарушается общее самочувствие больного. При затяжном эпизоде проводится экстренная чрезпищеводная электростимуляция, которая купирует приступ.
- Персистирующий тип. Характеризуется нарушением нормального сердечного ритма на регулярной основе. В отличие от предыдущих форм, длительность эпизодов может составлять несколько суток. Подобные затяжные пароксизмы требуют срочной помощи, есть риск остановки сердца.
- Постоянная форма. Стабилизиация состояния в патологическом русле требует ряда лет развития. В иных случаях все происходит быстрее. Восстановление проводится в стационаре. Консервативные методы не всегда дают эффект, чаще требуется радикальная помощь.
Большая роль отводится не длительности приступа, а тяжести, с которой он протекает. Основные факторы оценки, это частота сокращений, общее самочувствие пациента, наличие сопутствующих проявлений со стороны сердечных структур, нервной системы.
Выделяют типичный (классический) и атипичный варианты трепетания предсердий. При классическом варианте трепетания предсердий циркуляция волны возбуждения происходит в правом предсердии по типичному кругу; при этом развивается частота трепетаний 240-340 в мин. Типичное трепетание предсердий является истмусзависимым, т. е. поддается купированию и восстановлению синусового ритма с помощью криоабляции, радиочастотной абляции, чреспищеводной электрокардиостимуляции в области каво-трикуспидального перешейка (истмуса) как наиболее уязвимого звена петли macro-re-entry.
В зависимости от направленности циркуляции волны возбуждения различают две разновидности классического трепетания предсердий: counterclockwise – волна возбуждения циркулирует вокруг трикуспидального клапана против часовой стрелки (90% случаев) и clockwise – волна возбуждения циркулирует в петле macro-re-entry по часовой стрелке (10% случаев).
Атипичное (истмуснезависимое) трепетание предсердий характеризуется циркуляцией волны возбуждения в левом или правом предсердии, но не по типичному кругу, что сопровождается появлением волн с частотой трепетаний 340–440 в минуту. С учетом места формирования круга macro-re-entry различают правопредсердные (множественноцикловое и верхнепетлевое) и левопредсердные истмуснезависимые трепетания предсердий. Атипичное трепетание предсердий невозможно купировать посредством ЧПЭКС ввиду отсутствия зоны медленного проведения.
С точки зрения клинического течения различают впервые развившееся трепетание предсердий, пароксизмальную, персистирующую и постоянную форму. Пароксизмальная форма длится менее 7 дней и купируется самостоятельно. Персистирующая форма трепетания предсердий имеет продолжительность более 7 дней, при этом самостоятельное восстановление синусового ритма невозможно. О постоянной форме трепетания предсердий говорят в том случае, если медикаментозная или электрическая терапия не принесла желаемого эффекта или не проводилась.
Патогенетическое значение трепетания предсердий определяется ЧСС, от которой зависит выраженность клинической симптоматики. Тахисистолия приводит к диастолической, а затем и систолической сократительной дисфункции миокарда левого желудочка и развитию хронической сердечной недостаточности. При трепетании предсердий имеет место снижение коронарного кровотока, которое может достигать 60%.
Триггерные факторы
Большую роль играют факторы, которые строго не могут быть отнесены к патологическим, но повышают степень опасности:
- Длительное курение. Потребители табачной продукции со стажем рискуют в большей мере. При этом значение имеет не только длительность, но и собственная резистентность организма. Предполагается, что она генетически обусловлена.
- Старческий возраст. От 60 лет и более.
- Принадлежность к мужскому полу. По разным оценкам, вероятность трепетания предсердий выше в 6-8 раз по сравнению с женщинами.
Начало приступа может быть спонтанным или провоцироваться триггерами:
- Потребление кофе, чая, алкогольного напитка (не зависит от количества).
- Курение.
- Интенсивный стресс.
- Физическая перегрузка.
- Высокая температура воздуха, влажность, неблагоприятные климатические условия. Особенно в летние месяцы. Сердечникам рекомендуется выходить на улицу как можно реже.
- Избыток жидкости накануне. Особенно на фоне почечных патологий дисфункционального характера, когда нарушается эвакуация мочи.
- Пристрастие к наркотикам, психоактивным препаратам, использование лекарственных средств группы глюкокортикоидов и прочих.
4. Практическая часть занятия
-
Назовите основные варианты
нарушения функции автоматизма сердца. -
Назовите ЭКГ-признаки
синусовой тахикардии и ее диагностическое
значение. -
Назовите ЭКГ-признаки
синусовой брадикардии и ее диагностическое
значение. -
Назовите ЭКГ-признаки
синусовой аритмии и ее диагностическое
значение. -
Назовите основные варианты
нарушения функций возбудимости сердца. -
Что такое экстрасистолы
и их диагностическое значение. -
Классификация экстрасистол.
-
Назовите ЭКГ-признаки
синусовых экстрасистол. -
Назовите ЭКГ-признаки
предсердных экстрасистол. -
Назовите ЭКГ-признаки
атриовентрикулярных экстрасистол. -
Назовите ЭКГ-признаки
желудочковых экстрасистол. -
Назовите варианты
экстрасистол, отличающихся по ритму
экстрасистолических импульсов. -
Назовите варианты
экстрасистол, отличающихся по количеству
очагов экстрасистолических импульсов. -
Назовите ЭКГ-признаки
пароксизмальной тахикардии. -
Назовите ЭКГ-признаки
мерцания предсердий. -
Назовите ЭКГ-признаки
трепетания предсердий. -
Назовите варианты нарушения
функции проводимости сердца. -
Назовите ЭКГ-признаки
синоаурикулярной блокады. -
Назовите ЭКГ-признаки
внутрипредсердной блокады. -
Назовите ЭКГ-признаки
атриовентрикулярной блокады I,II,IIIстепени. -
Назовите ЭКГ-признаки
блокады ножек пучка Гиса.
1.
Анализ ЭКГ при синусовой тахикардии,
синусовой брадикардии и синусовой
аритмии.
2.
Анализ ЭКГ при синусовых, предсердных
и атриовентрикулярных экстрасистолах.
3.
Анализ ЭКГ при пароксизмальных
тахикардиях.
4.
Анализ ЭКГ при мерцании и трепетании
предсердий.
5.
Анализ ЭКГ при синоаурикулярной блокаде.
6.
Анализ ЭКГ при внутрипредсердной блокаде
7.
Анализ ЭКГ при атриовентрикулярных
блокадах I,
II,
III
степени.
8.
Анализ ЭКГ при блокаде ножек пучка Гиса.
В
ходе занятия отрабатываются практические
навыки и проводится обсуждение
теоретических вопросов по теме занятия.
Симптомы
Клинические симптомы трепетание предсердий даёт зачастую неспецифические:
- нарушения дыхания (утруднённый вдох и выдох);
- боль в груди;
- быстрая утомляемость.
При возникновении осложнений может проявиться следующая симптоматика:
- резкая слабость;
- ощущение прекращения сердцебиения;
- тяжёлое дыхание;
- кашель;
- появление пены изо рта.
Клиника впервые развившегося или пароксизмального трепетания предсердий характеризуется внезапными приступами сердцебиения, которые сопровождаются общей слабостью, снижением физической выносливости, дискомфортом и давлением в грудной клетке, стенокардией, одышкой, артериальной гипотензией, головокружением. Частота пароксизмов трепетания предсердий варьирует от одного в год до нескольких в день. Приступы могут возникать под влиянием физической нагрузки, жаркой погоды, эмоционального стресса, обильного питья, употребления алкоголя и расстройства кишечника. При высокой частоте пульса нередко возникают пресинкопальные или синкопальные состояния.
Даже бессимптомное течение трепетания предсердий сопровождается высоким риском развития осложнений: желудочковых тахиаритмий, фибрилляции желудочков, системных тромбоэмболий (инсульта, инфаркта почки, ТЭЛА, острой окклюзии мезентериальных сосудов, окклюзии сосудов конечностей), сердечной недостаточности, остановки сердца.
Клиническая картина неспецифична. По проявлениям сказать о характере процесса, его происхождении невозможно. Тем не менее, приступы отчетливо дают знать о неполадках со здоровьем и мотивируют обращаться к врачу.
Примерная симптоматика:
- Нарушение сердечного ритма. Субъективно ощущается как резкий удар, неправильное, слишком частое биение, пропускание сокращений. На фоне течения смешанных процессов интенсивность симптомов может возрастать.
- Боли в грудной клетке. Жгучие или давящие. Не высокой силы. При развитии острой коронарной недостаточности ощущение более выражено. Купирование проводится анальгетиками.
- Тахикардия. Ускорение сердечной деятельности. ЧСС достигает 110-120 ударов и свыше.
- Одышка. Внезапная, исключает любую физическую активность. Вне приступа проявление отсутствует до некоторого времени. Постепенно приобретает стойкий характер и сопровождает пациента постоянно.
- Падение артериального давления. Несущественное. 90 на 70 или около того.
- Головная боль, вертиго, нарушение ориентации в пространстве.
- Слабость, сонливость, снижение активности.
В ряде случаев симптоматика отсутствует полностью. Интенсивность проявлений обуславливается вовлечением в процесс желудочков. Если они не затронуты, обычно признаки минимальны.
Первая помощь при пароксизме
– монотопные
(монофокусные) – из одного очага, интервал
сцепления у экстрасистол различается
менее чем на 0,04 сек;
Монотопная
(монофокусная) экстрасистолия.
– политопные
(полифокусные) – из разных очагов,
различия интервалов сцепления экстрасистол
могут достигать 0,04 – 0,08 сек;
Пароксизмальная
тахикардия бывает суправентрикулярной,
наджелудочковой (обусловлена
частыми эктопическими импульсами,
исходящими из предсердий, АВ–соединения)
или желудочковой (эктопические
импульсы
исходят из желудочков).
Суправентрикулярная
пароксизмальная тахикардия
Пароксизмальная
желудочковая тахикардия, зарегистрирован
момент восстановления синусового ритма
после введения аймалина.
Важным
признаком пароксизмальной тахикардии
является сохранение
в течение всего пароксизма правильного
ритма, который
не изменяется после физической
нагрузки, эмоционального напряжения,
при глубоком дыхании или
после инъекции атропина, в отличие от
синусовой тахикардии.
1)
внезапно
начинающийся
и внезапно заканчивающий
приступ учащения сердечных сокращений
до 140-250 в минуту при сохранении правильного
ритма; число сердечных комплексов три
и более;
-
в
случаях, когда эктопические
импульсы
исходят из предсердий, наличие
перед каждым желудочковым комплексом
QRS
сниженного,
деформированного, двухфазного или
отрицательного зубца Р; в случаях, когда
эктопические
импульсы
исходят из АВ–соединения, в отведениях
II,
III,
aVF
регистрируются отрицательные зубцы
Р, расположенные позади комплексов QRS
или сливающихся с ними и не регистрирующихся
на ЭКГ; -
в
случаях, когда эктопические
импульсы
исходят из предсердий,
наблюдается ухудшение атриовентрикулярной
проводимости сразвитием
атриовентрикулярной блокадой
I
степени (удлинение интервала P-Q)
более 0,2 c
или II
степени
с
периодическими
выпадениями отдельных
комплексов. -
нормальные
неизмененные желудочковые комплексы
QRS,
похожие на QRS,регистрировавшиеся
до возникновения пароксизмальной
тахикардии.
Предсердная
тахикардия (автоматическая или реципрокная
внутрипредсердная). Правильный ритм.
Предсердный ритм 140–200
мин. Несинусовые зубцы P. Массаж каротидного
синуса вызывает замедление АВ-проведения,
но не устраняет аритмию.
Пароксизмальная
АВ-узловая реципрокная тахикардия.
Наджелудочковая тахикардия с узкими
комплексами QRS. ЧСС 150–220
мин, Зубец P обычно наслаивается на
комплекс QRS или следует сразу после
него. Начинается и прекращается внезапно.
Массаж каротидного синуса замедляет
ЧСС и часто прекращает пароксизм.
2)
деформация и расширение комплекса QRS
более 0,12 сек
с дискордантным расположением сегмента
S-T
и зубца Т;
3)
наличие
атриовентрикулярной диссоциации, т.е.
полного разобщения частоты ритма
желудочков (комплекса QRS
и нормального
ритма предсердий (зубца Р)
с изредка
регистрирующимися одиночными нормальными
неизмененными комплексами QRSТ
синусового происхождения («захваченные»
сокращении желудочков).
ЭКГ
при пароксизмальной желудочковой
тахикардии (предсердия возбуждаются в
своем ритме – зубец Р, желудочки – в
своем, имеется атриовентрикулярная
диссоциация)
Проводится в домашних условиях или стационаре. При этом, самостоятельно, на догоспитальном этапе, снять приступ можно только на ранних стадиях, когда нет органических дефектов. При сопутствующих патологиях шансы на купирование минимальны.

Алгоритм в любом случае таков:
- Вызвать скорую медицинскую помощь.
- Измерить артериальное давление. Частоту сердечных сокращений.
- Открыть форточку или окно для обеспечения адекватной вентиляции помещения.
- Принять прописанные препараты. Если консультации кардиолога еще не было, можно использовать Анаприлин (половина таблетки). Но это крайний случай. Больше принимать нельзя ничего во избежание осложнений.
- Занять полулежачее положение, под спину положить валик из подручных материалов.
- Ритмично дышать (5 секунд на каждое движение).
- Успокоиться. В случае острого приступа паники принять седативный препарат на основе растительных компонентов: пустырник или валериану в таблетках. Только не спиртовую настойку.
- Ждать приезда специалистов, не делать резких движений и вообще меньше двигаться.
По прибытии бригады рассказать о состоянии. Госпитализация возможна, отказываться от нее не рекомендуется.
Диагностика трепетания предсердий
Клиническое обследование больного с трепетанием предсердий выявляет учащенный, но ритмичный пульс. Однако при коэффициенте проведения 4:1 пульс может составлять 75-85 уд. в мин., а при постоянном изменении коэффициента ритм сердца становится неправильным. Патогномоничным признаком трепетания предсердий служит ритмичная и частая пульсация шейных вен, соответствующая ритму предсердий и превышающая артериальный пульс в 2 и более раза.
Регистрация ЭКГ в 12 отведениях обнаруживает частые (до 200-450 в мин.) регулярные, предсердные волны F, имеющие пилообразную форму; отсутствие зубцов Р; правильный желудочковый ритм; неизмененные желудочковые комплексы, которым предшествует определенное количество предсердных волн (4:1, 3:1, 2:1 и т. д.). Проба с массажем каротидного синуса усиливает АВ-блокаду, в результате чего предсердные волны становятся более выраженными.
С помощью суточного мониторирования ЭКГ оценивается частота пульса в разное время суток, и фиксируются пароксизмы трепетания предсердий. При проведении УЗИ сердца (трансторакальной ЭхоКГ) исследуются размеры полостей сердца, сократительная функция миокарда, состояние сердечных клапанов. Выполнение чреспищеводной ЭхоКГ позволяет выявить тромбы в предсердиях.
Биохимическое исследование крови назначается для обнаружения причин трепетания предсердий и может включать определение электролитов, гормонов щитовидной железы, ревматологические пробы и т. д. Для уточнения диагноза трепетания предсердий и дифференциальной диагностики с другими видами тахиаритмий может потребоваться проведение электрофизиологического исследования сердца.
В диагностике трепетания предсердий первостепенное значение отводится электрокардиографии. После осмотра больного и определения пульса диагноз может быть лишь предположительным. Когда коэффициент между сокращениями отделов сердца стабильный, то пульс будет либо более частым, либо нормальным. При колебаниях коэффициента проведения ритм станет неправильным, как при мерцательной аритмии, но отличить эти два вида нарушения по пульсу невозможно. В первичной диагностике помогает оценка пульсации вен шеи, которая превышает пульс в 2 и более раза.
Проводится кардиологом. При спорном происхождении процесса показано привлечение сторонних специалистов: врачей-неврологов и прочих.
Схема мероприятий:
- Устный опрос больного на предмет жалоб, сбор анамнеза. Оба метода играют огромную роль, поскольку позволяют сориентироваться в ситуации.
- Измерение артериального давления, ЧСС.
- Аускультация. Выслушивание звука, создаваемого при сокращениях и расслаблениях кардиальных структур.
Рутинные способы не дают исчерпывающей информации. Они необходимы для определения вектора дальнейшей диагностики.
- Электрокардиография. Выявление функциональных отклонений. Основной способ обследования больных с трепетанием предсердий.
- Эхокардиография. Направлена на определение осложнений, органических дефектов.
- Суточное мониторирование. Измерение артериального давления и ЧСС на протяжении 24 часов в динамике, с учетом циркадных ритмов, активности пациента.
В рамках расширенной диагностики: анализы крови, мочи, оценка неврологического статуса, электроэнцефалография, МРТ, сцинтиграфия щитовидной железы, сахарная кривая.
Патологический ход импульсов в миокарде можно выявить только при расшифровке электрокардиограммы (ЭКГ).

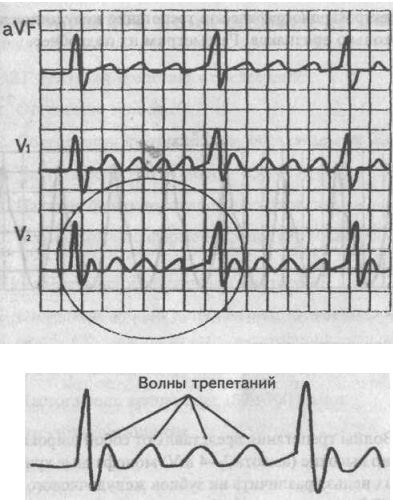
Трепетание предсердий проявляется на пленке таким образом (пример кардиограммы на фото ниже):
- вместо зубцов Р (свидетельства нормального проведения импульса по предсердиям) наблюдаются регулярные F-волны (пилообразные возвышения) с частотой 200—400 возмущений в минуту (лучше всего прослеживается в отведениях II, III, aVF, V1, V2);
- желудочковый ритм чаще остаётся регулярным, показатели возбуждения миокарда в этой части сердца нормальные.
Возможно возникновение полной поперечной (предсердно-желудочковой) блокады — феномена Фредерика.
Признаки на ЭКГ
Синусовая
тахикардия обусловлена повышением
автоматизма основного водителя ритма
– синоатриального узла (СА-узла). СА-узел
регулярно вырабатывает электрические
импульсы с частотой от 90 до 140 в мин.,
которые обычным путем проводятся по
предсердиям и желудочкам.
ЭКГ-признаки:
правильное чередование зубцов Р и
комплекс QRS-T,
характерное для синусового ритма,
интервалR-Rне более 0,75 сек; при выраженной тахикардии
– косовосходящая депрессия сегментаS-Т не более 1 мм, увеличение
амплитуды зубцов Т и Р, наслоение зубца
Р на зубец Т предшествующего цикла.
У здоровых
людей синусовая тахикардия возникает
при физических нагрузках или эмоциональном
напряжении. Синусовая тахикардия также
бывает при тиреотоксикозе, анемиях,
миокардите, сердечной недостаточности,
сосудистой недостаточности (коллапсе),
недостаточности клапанов аорты, при
ишемии и дистрофических изменениях в
СА-узле, различных инфекциях, токсическом
воздействии на СА-узел, повышении
температуры тела.
Синусовая
брадикардия обусловлена уменьшением
автоматизма СА-узла.
ЭКГ-признаки:
правильное чередование зубца Ри комплекса
QRST
вовсех
циклах, свойственное синусовому ритму,
с частотой 59-40 в мин., интервал R-R
более 1 сек. При выраженной брадикардии
может уменьшаться амплитуда зубца Р
и несколько
увеличиваться продолжительность
интервала Р-Q
(R)
(до 0,21-0.22 с).

Среди
здоровых людей синусовая брадикардия
особенно часто наблюдается у спортсменов,
при повышении тонуса блуждающего нерва.
Синусовая брадикардия бывает при острых
миокардитах, микседеме, при некоторых
инфекциях (грипп, брюшной тиф, инфекционный
гепатит), при уремии, при воздействии
лекарственных препаратов (сердечных
гликозидов, опия, пилокарпина), при
инфаркте миокарда (при угнетении
автоматизма СА-узла вследствие ишемии),
повышении внутричерепного давления
(раздражение центра блуждающего нерва).
Атриовентрикулярная
экстрасистола с предвозбуждением
предсердий:
преждевременный сердечный цикл Р-QRST;
экстрасистолический зубец Р отрицательный,
предшествует QRST;
интервал P-Q
укорочен; комплекс QRST
ничем не отличается от неэкстрасистолического;
компенсаторная пауза неполная.
Атриовентрикулярная
экстрасистола с одновременным
возбуждением предсердий и желудочков:
преждевременный сердечный цикл
представлен комплексом QRST;
зубец Р отсутствует; экстрасистолический
комплекс QRST
ничем не отличается от неэкстрасистолического;
компенсаторная пауза неполная; в
отдельных случаях комплекс QRST
может быть умеренно деформирован, так
как зубец Р экстрасистолы наслаивается
на экстрасистолический комплекс QRS.
Атриовентрикулярная
экстрасистола с
предшествующим возбуждением желудочков:
преждевременный сердечный цикл
представлен комплексом Р–QRST;
зубец Р
отрицательный, не предшествует комплексу
QRS,
а располагается после комплекса QRS
на сегменте S–T;
экстрасистолический комплекс QRS
ничем не отличается от неэкстрасистолического;
компенсаторная пауза неполная.
По
локализации источника возбуждения
желудочковая экстрасистола может быть
право- и левожелудочковой. При этом
вначале возбуждается тот желудочек, в
котором возник экстрасистолический
импульс, а затем с опозданием происходит
деполяризация другого желудочка.
Поэтому, правожелудочковоя экстрасистола
напоминает единичный комплекс при
блокаде левой ножки пучка Гиса, а
левожелудочковая – блокаде правой
ножки пучка Гиса
Правожелудочковая
экстрасистола: преждевременный сердечный
цикл представлен комплексом QRST,
который значительно отличается от
неэкстрасистолического (длительность
QRS
более 0,11 сек); зубец S
в отведениях V1,
V2,
III, aVF
глубокий и широкий; зубец R
в отведениях V5, V6,
I, aVL
высокий и широкий;
Левожелудочковая
экстрасистола: преждевременный сердечный
цикл представлен комплексом QRST,
который значительно отличается по форме
от неэкстрасистолического (комплекс
QRS
по длительности более 0,11 сек); зубец R
в отведениях V1,
V2,
III, aVF
высокий и широкий, зубец S
в отведениях V5,
V6,
I, aVL
глубокий и широкий;
сегмент ST
в отведениях V5,
V6,
I, aVL
выше изолинии, а зубец T
в этих отведениях положительный; интервал
внутреннего отклонения в отведениях
V1,
V2
свыше 0,03 сек; сегмент S-T
в отведениях V1,
V2,
III, aVF
ниже изолинии, а зубец T
в этих отведениях отрицательный; зубец
P
отсутствует; компенсаторная пауза
полная.
Лечение
Терапия проводится в три этапа:
- Купирование острого состояния.
- Устранение первопричины.
- Симптоматическое воздействие.
Последние два осуществляются параллельно.
Решение задачи по выведению пациента из пароксизма:
- Применение медикаментов. Бета-блокаторов (высокой терапевтической активностью обладает Анаприлин, Карведилол, иные, вроде Метопролола также действенны, но дают больше побочных эффектов), блокаторов кальциевых каналов (Дилтиазем в качестве основного). Также противоаритмических (Амиодарон или Хиндин) в строго выверенных дозировках.
- При неэффективности — электрокардиоверсия. Устранение пароксизма внешним проведением тока. Эффективность варьируется.
- Также возможна чрезпищеводная электрокардиостимуляция (ЧПЭС). Суть остается той же. Методика оказывает большее действие за счет инвазивности.
Далее есть время на расширенную диагностику. Симптоматическая терапия с применением антиаритмических, сердечных гликозидов короткими курсами.
На фоне отсутствия действия — показана радикальная оперативная методика. Основная — радиочастотная абляция — прижигание очага, генерирующего аномальный сигнал или устранение пути, проводящего импульс по кругу.

Медикаментозное лечение трепетания предсердий — первичная мера, к операции прибегают в крайних случаях по причине присутствия рисков.
Тактика лечения зависит от стабильности гемодинамики (наличия достаточного кровоснабжения жизненно важных органов):
- при нарушении кровообращения проводят электрическую кардиоверсию и катетерную абляцию;
- при стабильных показателях деятельности сердечно-сосудистой системы есть два пути:
- купирование пароксизмальной атаки: кардиоверсия, предсердная стимуляция, фармакологическая терапия;
- предотвращение осложнений.
Антиаритмические препараты должны не только замедлять частоту предсердных сокращений, но и ухудшать атриовентрикулярную проводимость. Это необходимо для более эффективного влияния на работу желудочков, отвечающих за сердечный выброс.
Особенно важны препараты, влияющие на атриовентрикулярный узел, при наличии дополнительных проводящих путей между предсердиями и желудочками.
Лечебные мероприятия при трепетании предсердий направлены на купирование пароксизмов, восстановление нормального синусового ритма, предотвращение будущих эпизодов расстройства. Для лекарственной терапии трепетания предсердий применяются бета-блокаторы (например, метопролол и др.), блокираторы кальциевых каналов (верапамил, дилтиазем), препараты калия, сердечные гликозиды, антиаритмические препараты (амиодарон, ибутилид, соталола гидрохлорид). Для снижения тромбоэмболического риска показано проведение антикоагулянтной терапии (гепарин внутривенно, подкожно; варфарин).
Для купирования типичных пароксизмов трепетания предсердий методом выбора является проведение чреспищеводной электрокардиостимуляции. При остром сосудистом коллапсе, стенокардии, ишемии мозга, нарастании сердечной недостаточности показана электрическая кардиоверсия разрядами малой мощности (от 20-25 Дж). Эффективность электроимпульсной терапии повышается на фоне проведения лекарственной антиаритмической терапии.
Рецидивирующая и постоянная формы трепетания предсердий являются показаниями для радиочастотной абляции или криоабляции очага macro-re-entry. Эффективность катетерной абляции при трепетании предсердий превышает 95%, риск развития осложнений составляет менее 1,5%. Больным с СССУ и пароксизмами трепетания предсердий показана РЧА AV-узла и имплантация ЭКС.
Прогноз жизни и возможные осложнения
Трепетание предсердий характеризуется резистентностью к противоаритмическому медикаментозному лечению, стойкостью пароксизмов, склонностью к рецидивированию. Рецидивы трепетания могут переходить в мерцание предсердий. Длительное течение трепетания предсердий предрасполагает к развитию тромбоэмболических осложнений и сердечной недостаточности.
Пациенты с трепетанием предсердий нуждаются в наблюдении кардиолога-аритмолога, консультации кардиохирурга для решения вопроса о целесообразности хирургической деструкции аритмогенного очага. Профилактика трепетания предсердий требует лечения первичных заболеваний, снижения уровня стресса и тревожности, прекращения употребления кофеина, никотина, алкоголя, некоторых лекарственных средств.
Исход благоприятный в 80% ситуаций. Выживаемость на ранних стадиях почти 100%. Многое зависит от основного диагноза (первопричины).
Сказать что-либо конкретное может только врач после определенного периода динамического наблюдения (около 1-3 месяцев).
Вероятные последствия:
- Фибрилляция предсердий или желудочков.
- Остановка работы мышечного органа.
- Тромбоэмболия.
- Инфаркт.
- Инсульт.
- Смерть в конечном итоге.
Трепетание предсердий — один из видов наджелудочковых тахикардий, когда предсердия сокращаются слишком быстро, но это не полноценные сокращения, а мелкие подергивания мышечных волокон, поэтому ритм сердца остается привильным.
Лечение под контролем кардиолога. Прогнозы благоприятны в большинстве случаев, не считая тяжелых пороков сердца. Даже тогда шансы на полное излечение присутствуют.
Короткий пароксизм тахикардии (3 экстрасистолических желудочковых комплексов подряд)
ЭКГ-признаки:
преждевременное появление сердечного
цикла P-QRSTна ЭКГ. Расстояние от предшествующего
экстрасистоле очередного циклаP-QRSTосновного ритма до
экстрасистолы называетсяпредэкстрасистолическим интервалом
(интервал сцепления); расстояние
от экстрасистолы до очередного нормального
цикла называетсяпостэкстрасистолическим
интерваломиликомпенсаторной
паузой.
Компенсаторная пауза
расценивается как полная если сумма
предэкстрасистоличекого и
постэкстрасистолического интервалов
равна ровно двум интерваламR-Rосновного ритма. Компенсаторная пауза
считается неполной если сумма
предэкстрасистолического и
постэкстрасистолического интервалов
менее расстояния двух интерваловR-Rосновного ритма.
Если сумма
предэкстрасистолического и
постэкстрасистолического интервалов
равна расстоянию R-Rосновного ритма, то экстрасистола
считается интерполированной (вставочной).
Основным
механизмом экстрасистолии является
механизм повторного входа волны
возбуждения (re-entry).

Сущность
механизм повторного входа волны
возбуждения (re-entry).
При
развитии в отдельных участках сердечной
мышцы ишемии, дистрофии, некроза,
кардиосклероза или значительных
метаболических нарушений электрические
свойства различных участков миокарда
и проводящей системы сердца могут
существенно отличаться друг от друга,
что ведет к возникновению электрической
негомогенности сердечной мышцы,которая
проявляется неодинаковой скоростью
проведения электрического импульса в
различных участках сердца.
В итоге
появляются очаги сердечной мышцы,
которые возбуждается не обычным, а
окольным путем с большой временной
задержкой, когда все остальные участки
сердечной мышцы успели не только
возбудиться, но и выйти из состояния
рефрактерности
(невозбудимости).
В этом случае возбуждение этого участка
может повторно распространяться на
рядом лежащие отделы сердца до прихода
очередного импульса из СА-узла.
Описаны
и другие механизмы развития экстрасистолии:
увеличение амплитуды следовых потенциалов
(осцилляции в фазе 4 ПД), асинхронную
реполяризацию отдельных участков
миокарда, создающую негомогенность
электрического состояние миокарда.
Экстрасистолия
– это одно из самых частых нарушений
ритма сердца. Выделяют функциональные
и органические
экстрасистолы.
У
здоровых людей экстрасистолия носит
функциональный
характер,
провоцируется
эмоциональным напряжением, курением,
злоупотреблением крепким чаем, кофе,
алкоголем и т.д. Такая экстрасистолия
не требует применения специальных
противоаритмических препаратов, проходит
самостоятельно после устранения
воздействия на пациента указанных
провоцирующих факторов.

Экстрасистолы
органического
происхождениясвидетельствует
о глубоких изменениях в сердечной мышце
в виде очагов ишемии, дистрофии, некроза
или кардиосклероза, способствующих
формированию электрической негомогенности
сердечной мышцы. Часто экстрасистолия
наблюдается при остром инфаркте миокарда
(в 80-100 % случаев), хронической ишемической
болезни сердца, артериальных гипертензиях,
ревматических пороках сердца, миокардитах,
застойной недостаточности кровообращения.
Различные варианты стойкой желудочковой
аллоритмии – бигеминии, тригеминии
характерны для передозировки сердечных
гликозидов.
Варианты
экстрасистол из AV-узла.
а) зубец P
слился с комплексом QRS,
б) измененный
зубец P виден после комплекса QRS.
–
одиночные (спорадические) экстрасистолы
– экстрасистолические сердечные циклы
редкие и возникают нерегулярно;
–
аллоритмированные – экстрасистолы
регистрируются регулярно, через
правильные интервалы: бигеминия –
экстрасистолы регулярно повторяются
через один нормальный сердечный цикл,
тригеминия – экстрасистолы регулярно
повторяются через 2 сердечных цикла,
квадригеминия – экстрасистолы повторяются
через 3 сердечных цикла, пентагеминия
– экстрасистолы регулярно повторяются
через 4 сердечных цикла и т.д;
–
групповая (залповая) экстрасистолия
или короткий пароксизм тахикардии –
если подряд следуют три и более
экстрасистол;
– мономорфные
и полиморфные;
– редкие (до 5
в мин или до 30 в час);
– частые (свыше
5 в мин или более 30 в час);

– ранние (в
начале диастолы, типа «RнаT»);
– средние (в
мезодиастоле);
– поздние
(конечнодиастолические).
Ранняя
экстрасистола типа «R на T».
Возникла
на нисходящем колене зубца T.
– благоприятны
– функциональные, суправентрикулярные
экстрасистолы;
– неблагоприятные
(угрожающие) желудочковые экстрасистолы:
1) частые желудочковые экстрасистолы;
2) политопные (полифокусные) желудочковые
экстрасистолы; 3) парные (групповые)
желудочковые экстрасистолы; 4) ранние
желудочковые экстрасистолы (типа «RнаT») (однако в настоящее
время доказано, что данный вид экстрасистол
не обладает плохой прогностической
значимостью).
Классификация
желудочковых экстрасистол (B.Lown,
M.Wolf).
1. Редкие
одиночные мономорфные экстрасистолы
– менее 30 в час (IAменее 1 в 1 мин иIВ – более
1 в 1мин.).
2. Частые
одиночные мономорфные экстрасистолы
– более 30 в 1 час.
3. Полиморфные
(«мультиморфные») желудочковые
экстрасистолы.
4. «Повторные»
формы желудочковых аритмий:
-
4
А – парные («куплеты»); -
4
В – групповые («залпы», включая короткие
эпизоды желудочковой тахикардии).

5. Ранние
желудочковые экстрасистолы – типа «R»
на «Т».
«Прогностическая»
классификация желудочковых аритмий
(J.T.
Bigger,
1985).
1. Безопасные
аритмии – это любые экстрасистолы и
желудочковые тахиаритмии, не вызывающие
нарушений гемодинамики у лиц без
признаков органического поражения
сердца. Прогноз благоприятный, абсолютных
показаний к проведению антиаритмической
терапии нет.
2. Опасные
для жизни желудочковые аритмии – это
эпизоды желудочковой тахикардии,
сопровождающиеся нарушением гемодинамики,
или фибрилляция желудочков (у
реанимированных больных), развиваются
на фоне выраженного органического
поражения сердца и нарушения функции
левого желудочка; желудочковые
экстрасистолы – обычно лишь часть
спектра нарушений ритма.
3. Потенциально
опасные желудочковые аритмии занимают
промежуточное положение. В отличие от
безопасных аритмий у таких больных
имеется органическое поражение сердца
(чаще всего «постинфарктный кардиосклероз»),
могут быть признаки дисфункции левого
желудочка, часто регистрируются групповые
желудочковые экстрасистолы и эпизоды
неустойчивой желудочковой тахикардии,
но в отличие от опасных для жизни аритмий
нет выраженных нарушений гемодинамики
во время аритмии.
Политопные
экстрасистолы: регистрируются
экстрасистолы, источников которых два
или более, которые локализуются в разных
участках сердца. На ЭКГ появляются
экстрасистолы, имеющие различную форму
сердечных комплексов, различные по
длительности компенсаторные паузы;
предэкстрасистолический интервал
непостоянный (различия интервалов
сцепления экстрасистол могут достигать
0,04–0,08 сек).