Оглавление
- 1 Ренин — что это такое? Определение
- 2 Классификация средств при артериальной гипертензии
- 3 Общая информация
- 4 1. Мочегонные средства (диуретики)
- 5 Что влияет на выработку ренина?
- 6 Бета-адреноблокаторы как средства выбора при болезнях сердца
- 7 Ренин-ангиотензин
- 8 Низкое содержание ренина в организме
- 9 В чем сущность ренина — гормона нормализации давления
- 10 5. Нейротропные средства центрального действия
- 11 Высокий уровень гормона ренина
- 12 Последствия при отсутствии лечения
- 13 Отказ от употребления спиртных напитков
- 14 Эссенциальная артериальная гипертензия: препараты, используемые при беременности
- 15 Заключение
- 16 Роль в организме
- 17 Прогормон ренин: что это такое, влияние на АД, последствия нарушений уровня протеолитического фермента
- 18 Причины и симптомы отклонений
- 19 Как подготовиться к анализу
- 20 Ренин и развитие гипертонии
Ренин — что это такое? Определение
Концентрация гормона в плазме определяется с помощью прямого иммуноанализа. Кроме этого метода, представление об активности гормона дает прирост ангиотензина I (активность ренина плазмы). В некоторых ситуациях (например, при беременности) результаты анализа на активность гормона в плазме позволяют получить более точные результаты.
Подготовка к исследованию начинается заранее (за 3-4 недели):
- из рациона необходимо исключить соленья и копчености, снизив потребление соли (за 3 дня до анализа может быть предложена низкосолевая диета);
- медикаменты, влияющие на результаты анализа, могут быть заменены на препараты других групп по требованию лечащего врача;
- за 2 недели до исследования запрещается употребление в пищу черной лакрицы, кофеиносодержащих продуктов;
- за сутки до анализа отменяются медикаменты, влияющие на результаты анализа: ингибиторы АПФ, диуретики, препараты женских половых гормонов, препараты лития и другие таблетки;
- в течение 8-12 часов перед забором крови необходимо прекратить прием пищи;
- употребление алкоголя в течение суток перед исследованием запрещено.
Роль адренокортикотропного гормона (АКТГ) в организме человека
Результаты исследования зависят от времени суток, положения тела пациента, его возраста и концентрации натрия в крови. Диапазон нормальных значений может меняться (в зависимости от лаборатории, выполняющей анализ).
| Положение тела, диета | Значения (нг/мл/ч; мкг/л/ч) |
| Взрослые (сидя, нормальное потребление соли) | 0,7-3,3 |
| Взрослые (лежа, нормальное потребление соли) | 0,32-1,6 |
| Взрослые (сидя, низкое потребление соли) | 4,2-19,8 |
| Взрослые (лежа, низкое потребление соли) | 0,4-3,2 |
Активность ренина плазмы:
- 0,28-3,8 нг/(мл*час);
- 3,2-42 мкЕд/мл.
Изменения кожи при болезни Аддисона
2.3 Низкие значения
К снижению содержания гормона приводят патологические состояния надпочечников (повышение уровня альдостерона) либо повышенная чувствительность к альдостерону, избыток соли в рационе, нарушения синтеза стероидов, в симпатическом звене регуляции ЦНС:
- опухоли коры надпочечников;
- гиперплазия коры надпочечников;
- синдром Иценко-Кушинга;
- аутоиммунные болезни;
- множественная миелома;
- ХПН.
Причины, оказывающие влияние на результаты анализа:
- употребление натуральной черной лакрицы в течение 2 недель, предшествующих анализу;
- эмоциональные и физические перегрузки;
- лечение артериальной гипертонии с помощью препаратов некоторых групп (ингибиторы АПФ, мочегонные препараты, Ca-блокаторы);
- прием аспирина, кофеина, эстрогенсодержащих препаратов, мочегонных и слабительных средств;
- положение тела или время суток, в которое производился забор крови;
- прием высоких доз кортикостероидов, лития;
- у женщин значительное повышение концентрации гормона в плазме обусловлено беременностью;
- у мужчин снижение концентрации ренина объясняется приемом андрогенсодержащих препаратов.
Другие исследования, необходимые для определения причин высокого кровяного давления, включают дуплексное доплеровское ультразвуковое исследование, артериографию, магнитно-резонансную томографию и ангиографию.
Ренин в крови – биохимический показатель, характеризующий концентрацию протеолитического фермента в сыворотке. Данный анализ обладает самостоятельным диагностическим значением, но чаще применяется вместе с определением альдостерона и ангиотензина. Определение активности ренина в крови используют для оценки работы почек, при лечении гипертонии, а также при необходимости регулировать водно-электролитный баланс в организме.
Для теста применяют плазму, выделенную из крови пациента. Унифицированный метод – хемилюминесцентный иммуноанализ. В норме активность фермента при заборе биоматериала в положении лежа – 2,8-39,9 мкМЕ/мл, а в положении сидя либо стоя – 4,4-46,1 мкМЕ/мл. Срок выполнения теста составляет 1 рабочий день.
Ренин в крови является маркером, определяющим состояние ренин-ангиотензиновой системы. Протеолитический фермент применяется для диагностики гипертензивных состояний, так как отвечает за регуляцию давления крови и водно-солевого гомеостаза. Под воздействием ренина ангиотензиноген трансформируется в ангиотензин-I, который од влиянием ангиотензин-превращающего фермента (АПФ) превращается в ангиотензин-II.
Активная форма ренина в крови синтезируется в околоклубочковых ренальных клетках из проренина. Производство фермента увеличивается при гипонатриемии и пониженном кровотоке в почечных артериях. Активность ренина в крови подвержена суточным колебаниям, а также зависит от положения тела пациента (в вертикальном выше, чем в горизонтальном).
Показанием для определения активности ренина является необходимость проведения дифференциальной диагностики болезней почек, синдрома Конна, вторичного альдостеронизма. Синдром Конна – первичный альдостеронизм, который возникает под воздействием новообразования надпочечников (альдостеромы). Данное состояние приводит к повышенному синтезу альдостерона и проявляется гипертонией, полиурией, резким понижением концентрации калия в организме, быстрой утомляемостью. Первичный альдостеронизм характеризуется уменьшением активности ренина в крови.
Вторичный альдостеронизм, вызванный изменениями в работе почек, печени и других органов, повышает не только активность ренина в крови, но и уровень альдостерона, поэтому важно одновременно определять их содержание в плазме. Противопоказанием к тесту является некомпенсированная форма гипокалиемии, а также повышенное артериальное давление.
У пациентов с сахарным диабетом во время анализа может подняться уровень глюкозы, поэтому в период забора биоматериала важно следить за состоянием больного. К достоинствам исследования ренина в крови можно отнести высокую чувствительность (97-100%), а также скорость выполнения теста (1 рабочий день). Точность анализа повышается, если одновременно определять концентрацию свободного кортизола.
Для исследования используют плазму, выделенную из крови. Забор биоматериала производят натощак (разрешено пить только негазированную воду). За 3 недели следует отменить прием ингибиторов АПФ, антагонистов ангиотензина II, диуретиков, за 5-7 недель – спиронолактона (после консультации с врачом). За 3 недели перед проведением анализа рекомендована диета:

пациент должен снизить употребление соли до 3 г/сутки, не ограничивая прием калия. За сутки перед тестом нужно отказаться от употребления спиртных напитков. За 1-2 часа до анализа важно избегать сильных стрессов и физических нагрузок. Перед забором крови пациент должен отдохнуть в положении сидя или лежа не менее 20 минут.
Кровь берут около 8.00 после ночного сна (пребывание в горизонтальном положении). После этого через 3-4 часа производится повторный забор материала, во время которого пациент находится в положении сидя. Биоматериал для исследования собирают в пробирку с добавлением ЭДТА. Замораживание плазмы допускается при температуре -20°C.
Исследование интактного ренина проводится с помощью хемилюминесцентного иммуноанализа. В основе методики лежит иммунологическая реакция, во время которой к ренину присоединяются люминофоры (вещества, преобразующие энергию в световое излучение). Уровень свечения определяется на люминометрах, благодаря чему оценивается активность фермента. Сроки проведения анализа обычно не превышают 1 рабочий день.
Референсные показатели ренина в крови:
- при заборе материала в положении лежа – от 2,8 до 39,9 мкМЕ/мл;
- при анализе в положении сидя или стоя – от 4,4 до 46,1 мкМЕ/мл.
Значения отличаются в зависимости от используемого метода, поэтому показатели нормы указывают в соответствующей графе в лабораторном бланке.
Главной причиной повышения ренина в плазме является уменьшение внутрисосудистого объема крови из-за ее перераспределения в ткани и органы (при асците, застойной сердечной недостаточности, отеках или нефротическом синдроме). Также причинами повышения ренина в плазме могут стать стеноз ренальных сосудов (кровь плохо поступает к почкам, что стимулирует выделение ренина и альдостерона), острая форма гломерулонефрита (воспалительный процесс приводит к изменению фильтрации и стимуляции синтеза фермента), поликистоз почек, феохромоцитома, злокачественная артериальная гипертензия.
Частой причиной снижения ренина в крови становится гипотония, возникшая вследствие проведения инфузионной терапии или повышенного употребления соли в пищу. Кроме того, причиной снижения ренина в крови является гиперплазия коры надпочечников, повышенная концентрация альдостерона при новообразованиях (синдром Конна), а также высокое содержание кортизола при болезни Кушинга. Недостаточная продукция ренина в почках наблюдается при сахарном диабете, аутоиммунных патологиях, блокаде симпатической нервной системы.
Анализ на определение ренина в крови играет важную роль в клинической практике в эндокринологии при необходимости проведения дифференциальной диагностики между синдромом Конна и вторичным гиперальдостеронизмом. При получении результатов нужно обратиться к лечащему врачу: терапевту, эндокринологу, нефрологу, гепатологу или кардиологу.

Классификация средств при артериальной гипертензии
- Мочегонные средства(диуретические)
- Блокаторы кальциевых каналов
- Бета-адреноблокаторы
- Средства, действующие на ренин-ангиотензивную систему
- Ингибиторы ангиотензинпревращающего фермента (АПФ)
- Блокаторы (антагонисты) ангиотензивных рецепторов (сартаны)
- Нейротропные средства центрального действия
- Средства, действующие на центральную нервную систему (ЦНС)
- Альфа-адреноблокаторы
Общая информация
Ренин (что это такое, будет рассмотрено в этой статье) выделяется в почках. За это, собственно, он и получил свое определение, поскольку с латыни его название переводится, как почечный компонент. За его синтез отвечает околоклубочковый аппарат, который представляет собой специальные клетки, расположенные в мелких артериях нефрона.
1. Мочегонные средства (диуретики)
В результате выведения из организма избыточного количества жидкости снижается артериальное давление. Мочегонные средства препятствуют обратному всасыванию ионов натрия, которые в результате выводятся наружу и увлекают за собой воду. Кроме ионов натрия диуретики вымывают из организма ионы калия, которые необходимы для работы сердечно-сосудистой системы. Существуют мочегонные средства, сберегающие калий.
Представители:
- Гидрохлоротиазид (Гипотиазид) — 25мг, 100мг, входит в состав комбинированных препаратов; Не рекомендуется длительное использование в дозировке выше 12,5 мг, в связи с возможным развитие сахарного диабета 2 типа!
- Индапамид (Арифонретард, Равел СР, Индапамид МВ, Индап, Ионик ретард, Акрипамидретард) — чаще дозировка 1,5мг.
- Триампур (комбинировнный диуретик, содержащий калийсберегающий триамтерен и гидрохлортиазид);
- Спиронолактон (Верошпирон, Альдактон). Обладает значимым побочным эффектом (у мужчин вызывает развитие гинекомастии, мастодинии).
- Эплеренон (Инспра) — часто применяется у пациентов с хронической сердечной недостаточностью, не вызывает развитие гинекомастии и мастодинии.
- Фуросемид 20мг, 40мг. Препарат короткого, но быстрого действия. Тормозит реабсорбцию ионов натрия в восходящем колене петли Генле, проксимальных и дистальных канальцах. Увеличивает выведение бикарбонатов, фосфатов, кальция, магния.
- Торасемид (диувер) – 5мг, 10мг, является петлевым диуретиком. Основной механизм действия препарата обусловлен обратимым связыванием торасемида с контранспортером ионов натрия/хлора/калия, расположенным в апикальной мембране толстого сегмента восходящей части петли Генле, в результате чего снижается или полностью ингибируется реабсорбция ионов натрия и уменьшается осмотическое давление внутриклеточной жидкости и реабсорбция воды. Блокирует альдостероновые рецепторы миокарда, уменьшает фиброз и улучшает диастолическую функцию миокарда. Торасемид в меньшей степени, чем фуросемид, вызывает гипокалиемию, при этом он проявляет большую активность, и его действие более продолжительно.
Диуретики назначают в комплексе с другими антигипертензивными препаратами. Препарат индапамид — единственное мочегонное, применяющиеся при АГ самостоятельно. Мочегонные быстрого действия (фуросемид) нежелательно применять систематически при АГ, их принимают при экстренных состояниях.При применении диуретиков важно принимать препараты калия курсами до 1 месяца.
Что влияет на выработку ренина?
Ренин (что это такое, мы уже имеем представление) вырабатывается в следующих случаях:
- при возникновении стрессовой ситуации;
- снижения уровня циркулируемой крови;
- снижения объема крови, поступающей в почечные протоки;
- низкое содержание калия или натрия в организме;
- при гипотонии.
Ренин способствует расщеплению белков, вырабатываемых печенью, олигопептидным гормоном первой степени, который в дальнейшем расщепляется до второго уровня, в результате чего происходит сокращение мышечного слоя кровеносных сосудов. Эти изменения провоцируют повышение кровеносного давления и увеличивают приток крови к надпочечникам, стимулируя их более эффективно работать.
Таким образом в нашем организме работает ренин-альдостероновая система. Однако это еще не все. За регулирование кровеносной системы отвечают и некоторые другие гормоны, о которых и пойдет речь далее.
Бета-адреноблокаторы как средства выбора при болезнях сердца
Блокаторы кальциевых каналов (антагонисты кальция) — гетерогенная группа лекарственных средств, имеющих одинаковый механизм действия, но различающихся по ряду свойств, в том числе, по фармакокинетике, тканевой селективности, влиянии на частоту сердечных сокращений.Другое название этой группы — антагонисты ионов кальция.
Выделяют три основные подгруппы АК: дигидропиридиновые (основной представитель – нифедипин), фенилалкиламины (основной представитель – верапамил) и бензотиазепины (основной представитель – дилтиазем).В последнее время их стали подразделять на две большие группы в зависимости от влияния на частоту сердечных сокращений.
Дилтиазем и верапамил относят к так называемым “урежающим ритм” антагонистам кальция (недигидропиридиновые). В другую группу (дигидропиридиновые) входят амлодипин, нифедипин и все остальные производные дигидропиридина, увеличивающие или не изменяющие частоту сердечных сокращений.Блокаторы кальциевых каналов применяются при артериальной гипертензии, ишемической болезни сердца (противопоказаны при острых формах!) и аритмиях. При аритмиях применяются не все блокаторы кальциевых каналов, а только пульсурежающие.
Пульсурежающие (недигидропиридиновые):
- Верапамил 40мг, 80мг (пролонгированные: Изоптин СР, Верогалид ЕР) — дозировка 240мг;
- Дилтиазем 90мг (Алтиазем РР)- дозировка 180мг;
Следующие представители (дигидропиридиновые производные) не применяются при аритмии:Противопоказаны при остром инфаркте миокарда и нестабильной стенокардии!!!
- Нифедипин (Адалат, Кордафлекс, Кордафен, Кордипин, Коринфар, Нифекард, Фенигидин) — дозировка 10 мг, 20 мг; НифекардXL 30мг, 60мг.
- Амлодипин (Норваск, Нормодипин, Тенокс, Корди Кор, Эс Корди Кор, Кардилопин, Калчек,
- Амлотоп, Омеларкардио, Амловас) — дозировка 5мг, 10мг;
- Фелодипин (Плендил, Фелодип) — 2,5мг, 5мг, 10мг;
- Нимодипин (Нимотоп) — 30мг;
- Лацидипин (Лаципил, Сакур) — 2мг, 4мг;
- Лерканидипин (Леркамен) — 20мг.
Из побочных действий дигидропиридиновых производных можно указать отеки, преимущественно нижних конечностей головная боль, покраснение лица, учащение пульса, учащение мочеиспускания. Если отеки сохраняются, необходимо заменить препарат.Леркамен, являющийся представителем третьего поколения антагонистов кальция, в связи с более высокой селективностью к медленным кальциевым каналам, вызывает отеки в меньшей степени по сравнению с другими представителями данной группы.
Существуют средства, не избирательно блокирующие рецепторы — неселективного действия, они противопоказаны при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ). Другие средства избирательно блокируют только бета-рецепторы сердца — селективное действие. Все бета-блокаторы препятствуют синтезу проренина в почках, тем самым блокируя систему ренин-ангиотензин. В связи с этим, сосуды расширяются, АД снижается.
Представители:
- Метопролол (Беталок ЗОК 25мг, 50мг, 100мг, Эгилок ретард 25мг, 50мг, 100мг, 200мг, Эгилок С, Вазокардинретард 200 мг, Метокардретард 100 мг);;
- Бисопролол (Конкор, Коронал, Биол, Бисогамма, Кординорм, Нипертен, Бипрол, Бидоп, Арител) — чаще всего дозировка 5мг, 10мг;
- Небиволол (Небилет, Бинелол) — 5 мг, 10 мг;
- Бетаксолол (Локрен) — 20 мг;
- Карведилол (Карветренд, Кориол, Таллитон, Дилатренд, Акридиол) — в основном дозировка 6,25мг, 12,5мг, 25мг.
Препараты этой группы применяются при АГ, сочетающейся с ишемической болезнью сердца и аритмиями.Короткодействующие препараты, использование которых не рационально при гипертонической болезни: анаприлин (обзидан), атенолол, пропранолол.
Основные противопоказания к бета-блокаторам:
- бронхиальная астма;
- пониженное давление;
- синдром слабости синусового узла;
- патологии периферических артерий;
- брадикардия;
- кардиогенный шок;
- атриовентрикулярная блокада второй или третьей степени.
Эти средства присоединяются к альфа-адренорецепторам и блокируют их для раздражающего действия норадреналина. В результате АД снижается.Применяемый представитель — Доксазозин (Кардура, Тонокардин) — чаще выпускается в дозировках 1 мг, 2 мг. Применяется для купирования приступов и длительной терапии.
Ренин-ангиотензин
Препараты действуют на разные этапы образования ангиотензина II. Одни ингибируют (подавляют) ангиотензинпревращающий фермент, другие блокируют рецепторы на которые действует ангиотензин II. Третья группа ингибирует ренин, представлена только одним препаратом (алискирен).
Эти препараты препятствуют переходу ангиотензина I в активный ангиотензин II. В результате в крови снижается концентрация ангиотензина II, сосуды расширяются, давление снижается.Представители (в скобках указаны синонимы — вещества с одним и тем же химическим составом):
- Каптоприл (Капотен) — дозировка 25мг, 50мг;
- Эналаприл (Ренитек, Берлиприл, Рениприл, Эднит, Энап, Энаренал, Энам) — дозировка чаще всего 5мг, 10мг, 20мг;
- Лизиноприл (Диротон, Даприл, Лизигамма, Лизинотон) — дозировка чаще всего 5мг, 10мг, 20мг;
- Периндоприл (Престариум А, Перинева) — Периндоприл — дозировка 2,5мг, 5мг, 10мг. Перинева – дозировка 4мг, 8мг.;
- Рамиприл (Тритаце, Амприлан, Хартил, Пирамил) — дозировка 2,5мг, 5мг, 10мг;
- Хинаприл (Аккупро) — 5мг, 10мг, 20мг, 40мг;
- Фозиноприл (Фозикард, Моноприл) —в дозировке 10мг, 20мг;
- Трандолаприл (Гоптен) — 2мг;
- Зофеноприл (Зокардис) — дозировка 7,5мг, 30мг.

Препараты выпускаются в разных дозировках для терапии с различной степенью повышения артериального давления.
Особенностью препарата Каптоприл (Капотен) является то, что он из-за своей непродолжительности действия рационален только при гипертонических кризах.
Яркий представитель группы Эналаприл и его синонимы используются очень часто. Этот препарат не отличается длительностью действия, поэтому принимают 2 раза в день. Вообще, полный эффект от игибиторов АПФ можно наблюдать после 1-2 недель применения препаратов. В аптеках можно встретить разнообразные дженерики (аналоги) эналаприла, т.е.
Ингибиторы АПФ вызывают побочный эффект — сухой кашель. В случаях развития кашля ингибиторы АПФ заменяют препаратами другой группы.Данная группа препаратов противопоказана при беременности, имеет тератогенный эффект у плода!
Эти средства блокируют ангиотензиновые рецепторы. В результате ангиотензин II не взаимодействует с ними, сосуды расширяются, АД снижается
Представители:
- Лозартан (Козаар 50мг, 100мг; Лозап 12.5мг, 50мг, 100мг; Лориста 12,5мг, 25мг, 50мг, 100мг; Вазотенз 50мг, 100мг);
- Эпросартан (Теветен ) — 400мг, 600мг;
- Валсартан (Диован 40мг, 80мг, 160мг, 320мг; Вальсакор 80мг, 160мг, 320мг, Валз 40мг, 80мг, 160мг; Нортиван 40мг, 80мг, 160мг; Валсафорс 80мг, 160мг);
- Ирбесартан (Апровель) — 150мг, 300мг;
Кандесартан (Атаканд) — 8мг, 16мг, 32мг;
Телмисартан (Микардис) — 40мг, 80 мг;
Олмесартан (Кардосал) — 10мг, 20мг, 40мг.
Так же, как и предшественники, позволяют оценить полное действие через 1-2 недели после начала приема. Не вызывают сухого кашля. Не следует применять во время беременности! При выявлении беременности в период лечения, гипотензивная терапия препаратами данной группы должна быть прекращена!
Что же собой представляет это вещество? Ренин-ангиотензин — это еще один важный гормон, оказывающий сильное влияние на функционирование кровеносной системы и регулирование артериального давления. Когда происходит его синтез? Он начинает вырабатываться организмом при повышении кровяного давления, в результате чего оно постепенно нормализуется.
Этот гормон синтезируется только в коре надпочечников. Поэтому слишком низкое или высокое его содержание в организме, как правило, свидетельствует о наличии каких-либо заболеваний или нарушении работы почек, а также о том, что у человека ненормальное артериальное давление.
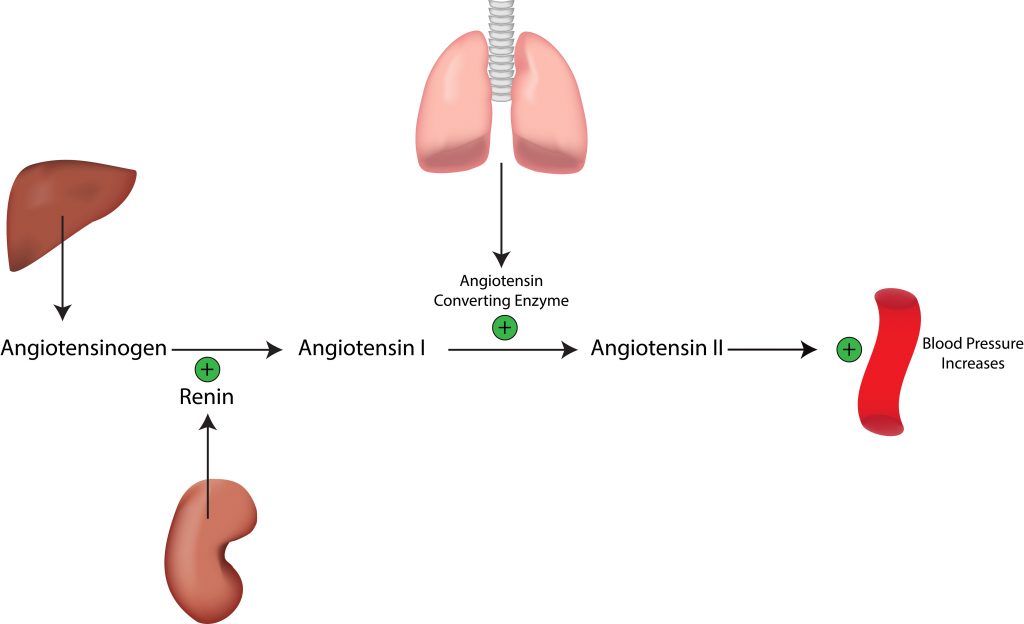
Казалось бы, ренин – фермент, вырабатываемый почками, ангиотензиноген – гликопротеид, синтезируемый печенью, а альдостерон вообще гормон надпочечников – что между ними общего. Тем не менее, они составляют единую систему, которая запускается выработкой ренина в юкстагломерулярных клетках почек.
Существует несколько механизмов стимуляции синтеза фермента:
- Макулярный. Он срабатывает, если снижается поступление ионов натрия в дистальном извитом канальце.
- Внутрипочечный барорецепторный. Юкстагломерулярные клетки являются барорецепторами, они воспринимают растяжение стенок артериол, соответственно реагируют на снижение давления выработкой ренина.
- Симпатический. Юкстагломерулярные клетки иннервируются симпатической нервной системой, и как только к ним поступает сигнал, они тут же начинают синтезировать фермент, способствующий повышению давления. Именно поэтому при стрессах, психо-эмоциональных нагрузках возникает артериальная гипертензия.
Затем ренин поступает в кровь. Там он воздействует на гликопротеин ангиотензиноген, вырабатываемый печенью. Таким образом, ангиотензиноген превращается в ангиотензин І. Под влиянием ангиотензинпревращающего фермента (АПФ) отщепляется дипептид у ангиотензина І, и он становится самым мощным сосудосуживающим средством – ангиотензином ІІ.
- удерживает ионы натрия и воду;
- выводит калий;
- усиливает синтез АТФ-азы воздействуя на ДНК.
Стимулироваться работа ренин-ангиотензин-альдостероновой системы может из-за различных патологий. Например, при стенозе почечной артерии запускается РААС. Из-за того, что вырабатывается эффективнейший вазоконстриктор ангиотензин ІІ, возникает спазм сосудов. А это приводит к неоправданной гипертонии.
Низкое содержание ренина в организме
Если ренин-ангиотензин альдостероновой системы содержится в организме в слишком большом количестве, в значительной степени превышающем норму, то это может привести к серьезным осложнениям и патологиям. В результате этого нормальная работа внутренних органов может быть нарушена. Самые большие проблемы наблюдаются в работе сердца, почек и кровеносной системы. Как правило, у людей на постоянной основе развивается повышенное артериальное давление, приводящее на поздних стадиях к серьезным осложнениям.
Вся коварность этого опасного заболевания заключается в том, что на ранних этапах развития отличить его от гипертонии невозможно.
Оно сопровождается такими же симптомами:
- повышенное сердцебиение;
- шум в ушах;
- мигрень;
- головокружение.
С гипертонией в наши дни сталкивается огромное количество людей, особенно проживающих в больших городах и злоупотребляющих алкоголем. Поэтому перечисленные выше симптомы не являются редкостью. При появлении даже малейших подозрений на хроническое повышенное артериальное давление необходимо сразу пройти обследование, поскольку это заболевание может не только причинить непоправимый вред здоровью, но и привести к летальному исходу.
Если микробиальный ренин вырабатывается надпочечниками в недостаточном количестве, то в организме значительно возрастает уровень альдостерона. При этом нарушение синтеза этого гормона протекает практически бессимптомно. Именно поэтому вовремя обнаружить проблему невозможно. Единственным проявлением является резкое повышение кровяного давления. Чаще всего причиной этого является рак надпочечников.

При низком уровне гормона ренина в крови из организма плохо выводится натрий, а калий, наоборот, начинает выводиться в больших количествах. В результате этого затрудняется удаление жидкости и в организме возникают многочисленные отеки, а человек начинает сильнее уставать, даже при небольших физических нагрузках. Помимо этого, развивается и артериальная гипертензия, что не менее опасно.
Повышенный уровень ренина в крови человека более опасен, нежели сниженный – он представляет высокий риск возникновения серьезных осложнений, появление хронических патологий . Появление последних из-за сниженного уровня ренина влияет на функционирование внутренних органов, больше всего из-за такого нарушения страдает сердечно-сосудистая система, а также почки.
Гипертония ударяет внезапно, она наносит непоправимый вред, когда человек ничего не понимает. Единственное, что можно почувствовать на ранних стадиях, — учащенный пульс, шум в ушах, головокружение и головная боль.
Никого нельзя удивить вечно скачущим давлением – жизнь в мегаполисе меняет стандарты здоровья. Кроме того, на него влияет частота употребления алкогольных напитков, уровень физической активности, стрессовые ситуации.
Кроме того, у человека, который страдает от артериальной гипертонии, повышение уровня артериального давления вследствие определенных факторов приводит к летальным исходам или же серьезным осложнениям.
Если в организме нарушена выработка ренина, кора надпочечников начинает вырабатывать больше альдостерона. Из-за отсутствия особенных симптомов, выявить заболевание на начальных стадиях достаточно трудно, единственное, что должно насторожить – резкое повышение артериального давления. Вызвать снижение выработки ренина могут опухолевые заболевания, в основном – рак надпочечников.
Из-за снижения количества ренина в крови человека, организм не может избавляться от натрия и выводит чрезмерный объем калия. Вследствие этого большое количество жидкости задерживается в организме, а не выходит по мочевым каналам. Большой объем жидкости вызывает серьезные отеки и повышенную утомляемость. Кроме того, уровень артериального давления резко возрастает.
В чем сущность ренина — гормона нормализации давления
Итак, ренин — что это такое? Это вещество отвечает за регулирование кровяного давления. Если его уровень будет слишком высоким или низким, то у человека могут возникать проблемы со здоровьем. Но здесь важно понимать, что артериальное давление может быть повышенным не только из-за неправильного функционирования коры надпочечников, но и быть вызвано возрастными изменениями.
Как показывают исследования, приблизительно у 70% россиян возрастом старше 45 лет диагностируют различные заболевания сердечно-сосудистой системы. Столь неутешительная статистика обусловлена тем, что по мере взросления артерии сужаются, в результате чего увеличивается и кровяное давление. В результате этого ренин-ангиотензин альдостероновой системы, вырабатываемый в организме, начинает повышать и без того высокое артериальное давление.

В группе риска находятся люди, страдающие от ожирения и повышенного содержания глюкозы в крови, поскольку это лишь осложняет протекание болезни и может вызвать различные серьезные осложнения. Это обусловлено тем, что слишком высокая концентрация гормона ренина может привести к поражению почек и нарушению функционирования мочеиспускательной системы.
Ренин – важный компонент, влияющий на функционирование нашего организма. Благодаря его функционированию, в организме контролируется уровень кровяного давления, а также регулируется объем циркулирующей крови.
Многие называют ренин вентилем, схему работы которого можно описать как функционирование поливочного штанга: если уменьшить диаметр протока, сила потока становится намного больше. Однако при этом сама струя становится меньше. Ренин выделяется почками, в переводе с латыни означает почечный компонент.
Юкстагломерулярный аппарат – специальные клетки почек – расположен в артериолах, которые расположены в почечном клубочке. Благодаря этим клеткам в организм выделяется проренин.
Под действием кровяных клеток он превращается в ренин. Большое количество клеток этой природы контролируют количество крови, которое поступает к почечным нефронам. Однако при этом контролируется объем жидкости, который поступает в почки, а также содержание натрия в ней.
Что провоцирует выработку ренина:
- Стрессовые состояния;
- Снижение количества крови, которая циркулирует по организму;
- Снижение уровня кровоснабжения почечных протоков;
- Пониженный уровень калия или натрия в крови;
- Пониженное артериальное давление.
Благодаря ренину в организме расщепляется белок, который синтезирован печенью, ангиотензином первой степени. Впоследствии он расщепляется на второй уровень, который провоцирует сокращение мышечного слоя артерий. Вследствие таких изменений в организме уровень артериального давления растет, что провоцирует ускорение выделения гормона альдостерона в коре надпочечников.
Действует он следующим образом: как только уровень артериального давления растет, выделяются гормоны – следовательно, оно начинает медленно снижаться. Из-за происходящих биохимических реакций кровеносные сосуды организма начинают сжиматься – тем самым уровень артериального давления начинает расти.
Специальные ренин-ангиотениновые гормоны вырабатываются в необходимом количестве корой надпочечников. В связи с этим справедливо отметить, что низкая или высокая концентрация этого гомона может сигнализировать о наличии каких-либо патологий в коре надпочечников или же в самих почках.
Кроме того, повышенный или пониженный уровень свидетельствует о ненормальном уровне кровяного давления на постоянной основе. В большинстве случаев врачи отправляют на анализ уровня ренина вследствие обнаружения опухолевых образования коры надпочечников, обнаружение гипертензивных недугов или почечной недостаточности.
У 70% людей, перешагнувших отметку в 45 лет, имеются заболевания сердечно-сосудистой системы различной стадии. Такая статистика обусловлена возрастным изменением организма – кровеносные сосуды сужаются, уровень артериального давления растет.
При этом объем ренина, который имеется в организме, не может выполнять свои прямые функции. Если уровень давления хоть немного падает, организм начинает выделять ренин – и без того высокое давление начинает расти.
Если ближайшие родственники страдают от избыточного веса и повышенного уровня глюкозы в крови, риск возникновения артериальной гипертензии значительно возрастают. Все эти недуги тянутся друг за другом, осложняя течение болезни. Болезнь получится победить только при комплексном подходе к лечению.
Повышенный уровень ренина может спровоцировать поражение почек различной тяжести. Он влияет на работу мочевыделительной системы, в частности той структуры, которая отвечает за очистку крови. Нефриты – микроскопические фильтры – постоянно контролируют состав кровяной жидкости, за одни сутки они прорабатывают более 100 литров.
Почки – орган, который постоянно работает на полную мощности. Благодаря им в организме фильтруется более 1.5 тонны кровяной жидкости за 24 часа. Если кровеносные сосуды сужаются, скорость циркуляции жидкости по организму значительно повышается.
Стоит отметить, что из-за повышения скорость кровотока в организме, мембранная оболочка испытывает большие нагрузки – если вовремя на начать лечение, она под постоянным напором не выдерживает и разрывается.
Серьезное поражение почек данной природы рано или поздно приводит к печальным последствиям. Растет риск выделения токсичных отработанных веществ в кровь. Из-за этого происходят нарушения калиевого и водно-солевого балансов, что приводит к серьезным воспалениям почек и поражением нефронов.
Показатели артериального давления (АД) у здорового человека должны равняться 120 на 80 мм рт.ст.
Многих интересует, что значит давление 130 на 60 мм рт.ст., ведь в норме разница между систолой и диастолой не превышает 50 единиц.
Причиной таких значений тонометра может стать недостаточность аортального клапана, коарктация аорты и другие кардиологические болезни. Иногда на показатели давления оказывают влияние такие патологии, как ВСД и тиреотоксикоз.
Хоть раз в своей жизни пациент задавал вопрос о том, когда верхнее давление составляет 130, а нижнее давление – 65 – это нормально или нет?
Такие значения тонометра могут быть спровоцированы многими факторами.
Первый из них – это возраст. Нестабильные показатели АД замечаются у многих подростков в связи с быстрым ростом организма.
Помимо этого, наиболее распространенными причинами патологического характера могут быть:
- Порок сердца, сопровождающийся недостаточностью аортального клапана, в свою очередь это влечет к тому, что нижняя граница давления существенно снижается.
- Атеросклероз – главный фактор отклонения от нормы диастолы в пожилом возрасте.
- Гиперфункция щитовидки, или тиреотоксикоз – опасное заболевание, при котором повышается количество ударов сердца и изменяется АД.
- Перенесение инфаркта миокарда приводит к снижению давления до отметки 135 на 60 мм рт. ст., в таких случаях запрещено увеличивать его: это может отрицательно отразиться на самочувствии больного.
- Почечная дисфункция влечет за собой увеличение производства ренина, данное вещество отвечает за сужение артерий, когда его слишком много, происходит значительное уменьшение АД, даже до отметки 130/50 мм рт. ст.
- Прием некоторых лекарств оказывает побочное действие, которое проявляется снижением показателей давления, чтобы нормализовать его, нужно прекратить употребление препарата или заменить аналогом.
Порой давление 130 на 50-60 мм рт. ст. может обозначать вариант нормы.
В основном это касается профессиональных спортсменов, чей организм привык работать в т.н. «сберегательном» режиме.
Давление 135 на 65 – что это значит у простых людей?
Данные показатели вызывают опасение, так как существует большая разница между систолой и диастолой. Особенно, если человек ощущает следующие признаки:
- слабость и усталость;
- приступы тошноты;
- повышенную потливость;
- головокружения;
- боль в голове.
Такая симптоматика является поводом посетить врача. Опасны значения тонометра 135 на 65 мм.рт.ст. для пожилых людей, поскольку в кровотоке начинают происходить застойные процессы. Для перекачивания необходимого объема крови сердце переходит в усиленный режим работы. В результате наблюдается высокий пульс и верхнее давление, что вызывает коронарную болезнь.
Повышенные значения диастолы также опасны, как гипертония, поскольку увеличивают вероятность наступления инфаркта либо инсульта. Из-за недостаточного питания мозга развивается заболевание Альцгеймера.
Давление 130 на 50 плохо сказывается на качестве жизни пожилых людей. Постоянная слабость, невозможность сосредоточиться и справиться с физическими нагрузками сопровождает людей преклонного возраста с изолированной гипотонией.
Частой причиной скачков давления является гормональный дисбаланс. Поэтому показатели 130/60 мм рт. ст. во время беременности могут считаться нормой.
Если молодая женщина в положении не ощущает характерные симптомы (головные боли, усталость, повышенная потливость и т.д.), то беспокоиться не стоит. Пониженное диастолическое давление для беременной не так опасно, как повышенное.
Чтобы нормализовать показатели кровяного давления, необязательно принимать медикаментозные препараты.
В первую очередь следует изменить образ жизни и рацион питания.
Медикаментозные средства являются последним пунктов который следует применять при отсутствии положительного эффекта от изменения образа жизни и использования специальной диеты.
На первых порах можно обойтись и без них, зная основные профилактические меры.
- Рациональное распределение работы и отдыха. При этом отдых должен быть активным. К примеру, пешие прогулки на свежем воздухе, спортивные игры, плавание и т.д.
- Сбалансированное питание. Очень важно не злоупотреблять соленой пищей. Норма потребления соли составляет 5 г в день. Также нельзя съедать много жаренной, жирной, маринованной и копченой еды, чтобы не увеличивать нагрузку на пищеварительный тракт и сердце. Рацион нужно обогатить фруктами и овощами, обезжиренными кисломолочными продуктами, крупами, нежирным мясом и рыбой.
- Физические нагрузки. Каждый день человек должен ходить как минимум 40 минут. Для поддержания нормального тонуса мышц и показателей АД надо бегать трусцой, заниматься плаванием, йогой от повышенного давления, пилатесом, играть в футбол, волейбол и другие активные игры.
- Беречь себя от сильных эмоциональных нагрузок. Стресс – первопричина большинства заболеваний. Поэтому нужно меньше обращать внимание на мелочи и переживать по этому поводу.
- Контроль артериального давления. Изначально несущественные изменения давления некоторые люди могут вовсе не ощущать. Поэтому регулярный контроль показателей АД поможет быстрее обнаружить проблему и побороть ее.
5. Нейротропные средства центрального действия
Нейротропные препараты центрального действия влияют на сосудодвигательный центр в головном мозге, снижая его тонус.
- Моксонидин (Физиотенз, Моксонитекс, Моксогамма) — 0,2мг, 0,4мг;
- Рилменидин (Альбарел (1мг) — 1мг;
- Метилдопа (Допегит) — 250 мг.

Первым представителем этой группы является клофелин, широко использовавшийся ранее при АГ. Сейчас этот препарат отпускается строго по рецепту.В настоящее время моксонидин используется как для экстренной помощи при гипертоническом кризе, так и для плановой терапии. Дозировка 0,2мг, 0,4мг. Максимальная суточная дозировка 0,6мг/сутки.
Высокий уровень гормона ренина
Одними из самых трудолюбивых органов в нашем организме являются почки. Именно они постоянно функционируют по максимуму, очищая около 1,5 тонны крови за сутки. При сужении кровеносных сосудов скорость движения крови значительно увеличивается, что создает повышенную нагрузку на мембранные оболочки. Если лечение не будет назначено вовремя, то это может привести к летальному исходу.
Если система ренин-ангиотензин работает неправильно, то в кровь начинает попадать большое количество токсичных веществ, которые нарушают калиевый и водно-солевой баланс. В результате этого происходит поражение почек и ее клеток, что, в свою очередь, вызывает развитие артериальной гипертензии различной степени тяжести.
При сложностях со стабилизацией артериального давления нужен комплекс анализов и исследований, чтобы разобраться, почему не удается вернуть уровень АД к допустимым показателям. В ходе тестов часто оказывается, что в организме повышен уровень протеолитического фермента.
При опухолях надпочечников, гиперальдостеронизме медики также выявляют отклонение такого показателя, как ренин. Что это такое? Как связан уровень почечного фермента с колебаниями давления? При каких заболеваниях повышается уровень ренина? Ответы в статье.
Если ренин в кровяном русле повышен, это может свидетельствовать о каком-либо нарушении или заболевании. В частности данное состояние может быть обусловлено:
- уменьшением внеклеточной жидкости, ограничением потребления воды;
- ухудшением кроветворения;
- недостатком соли в рационе;
- патологией в правом желудочке сердца и недостатком его функционирования;
- нефротическим синдромом;
- циррозом печени;
- болезнью Аддисона;
- гипертензией;
- сужением почечной артерии;
- нейробластомой;
- онкологией почек;
- гемангиоперицитомой.
Снижается ренин в крови при избыточном количестве соли в рационе, увеличенном выделении антидиуретического гормона, острой почечной недостаточности, синдроме Конна. У женщин уменьшение уровня вещества наблюдается в период вынашивания ребенка, что является, скорее, кратковременным состоянием, не требующим коррекции.
Повышен ренин может быть на фоне приема диуретиков, кортикостероидов, простагландинов, эстрогенов, Диазоксида или Гидралазина. Если гормон повышен, не обязательно сразу подозревать наличие нарушения в организме. Возможно, причина кроется в некоторых лекарственных средствах, которые человек принимал накануне сдачи анализов. Понижаться ренин может после приема Пропранолола, Индометацина, Резерпина и т. д.
Последствия при отсутствии лечения

Если при артериальной гипертензии на протяжении длительного промежутка времени отсутствует какое-либо лечение, то у больного может развиться сердечная недостаточность. Основная причина этого заключается в том, что ренин неправильно выполняет свои функции.
Первичными симптомами застойной сердечной недостаточности являются:
- мышечная слабость;
- воспаление слизистых оболочек по всему организму;
- сильная отдышка даже при небольших физических нагрузках;
- повышенное сердцебиение;
- нарушение частоты сердечных сокращений;
- многочисленные отеки, вызванные плохой работой почек и задержкой выведения жидкости из организма.
Если больному не будет назначена комплексная терапия, то болезнь будет прогрессировать, а состояние человека — усугубляться. При этом поражаться будут не только почки и надпочечники, но и печень. Она увеличивается в размерах и уплотняется, а больной ощущает сильные боли. Если ренин-альдостероновая система не начнет нормально функционировать, то могут проявляться тяжелые патологии и других внутренних органов, а также нарушаться функционирование различных систем. Слишком большой уровень этого гормона в крови может спровоцировать неалкогольный цирроз печени.
Отказ от спиртных напитков – обязательный элемент терапии при лечении гипертонии. При повышенном уровне ренина происходит активизации скорости кровотока, сжатие и расширение сосудов при употреблении алкоголя может привести к тяжелым последствиям для сердца. Также усиливается негативное влияние на клетки печени.
Проблема усугубляется при частом получении жареной и жирной пищи. Одышка в состоянии покоя – опасное явление, сигнализирующее о серьезном нарушении физиологических процессов. При отсутствии медикаментозной терапии резко повышается вероятность опасного поражения сосудов или летального исхода.
Вывод: при гипертонической болезни, в том числе, на фоне высокой концентрации ренина в крови, нужно полностью отказаться от алкоголя. Под запретом не только крепкое спиртное, но и слабоалкогольные напитки, пиво, легкие вина.
Отказ от употребления спиртных напитков
Без комплексного лечения употребление спиртных напитков является очень опасным, поскольку даже небольшое количество алкоголя может вызвать полный отказ печени. Помимо этого, рекомендуется исключить из рациона жирную и острую пищу, поскольку она создает большую нагрузку на этот орган, что негативно сказывается на протекании болезни.
У больного появляется сильная отдышка, которая мучает его не только при выполнении физического труда, но и в состоянии покоя. Поэтому рекомендуется употреблять в пищу только натуральную и здоровую пищу, а также отказаться от вредных привычек.
Без правильного лечение прием даже незначительной дозы алкоголя при повышенном уровне ренина может привести к полному отказу печени. Картина усугубляется, если человек употребляет большое количество жирной и острой пищи.
Появляется одышка – она мучает человека не только при физической активности, но и в состоянии покоя. Если вовремя не назначить медикаментозную терапию, велика вероятность летального исхода. Старайтесь вести здоровый образ жизни, и тогда никакой недуг не испортит вам настроение.
Эссенциальная артериальная гипертензия: препараты, используемые при беременности
В данной статье речь пойдет о принципах медикаментозного лечения артериальной гипертонии (повышенного артериального давления) у беременных женщин, о тактике медикаментозного лечения во время родов у таких пациенток, а также о том, как скорректировать повышающееся давление после родоразрешения.
Артериальная гипертония (АГ) всегда вызывает какие-либо осложнения у матери или будущего ребенка. Это могут быть следующие состояния:
- преэклампсия;
- отслойка нормально расположенной плаценты;
- поражение органов-мишеней матери (головного мозга, сосудов почек, сетчатки, миокарда);
- преждевременные роды;
- задержка внутриутробного развития плода и другие.
Почему лечение гипертонии у беременных необходимо, несмотря на некоторый риск для ребенка?Медикаментозная терапия помогает:
- не допустить развития осложнений;
- сохранить беременность;
- обеспечить нормальное развитие плода;
- добиться своевременных родов.
Обязательно нормальное сбалансированное питание без ограничения поваренной соли и воды. Необходим отказ от курения, в том числе пассивного. Рекомендована умеренная физическая нагрузка, например, длительная ходьба на свежем воздухе. Ночной сон должен длиться не менее 8 часов. Полезен дневной сон в течение 1 – 2 часов.
Основные постулаты медикаментозной терапии АГ при беременности:
- Максимальная эффективность для женщины в сочетании с минимальным риском для ребенка.
- В начале терапии применяется минимальная доза одного гипотензивного средства.
- При недостаточном эффекте лечения производят увеличение дозы, а затем переход на другой класс медикаментов.
- Если женщина принимала гипотензивные средства до беременности, необходима корректировка схем лечения: отмена ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина II, прямых ингибиторов ренина.
- Целевой уровень артериального давления у беременных с эссенциальной гипертензией – менее 140/90 мм рт. ст.
- Следует назначать средства для однократного приема в сутки.
Основные группы антигипертензивных препаратов, используемые для лечения АГ у беременных:
- препараты центрального действия (метилдопа);
- дигидропиридиновые антагонисты кальция (нифедипин пролонгированного действия);
- кардиоселективные бета-адреноблокаторы (бисопролол).
Если лечение одним препаратом в максимально допустимой дозе неэффективно, его сочетают с другим средством. Наиболее рациональной считается комбинация бета-адреноблокатора и антагониста кальция, при необходимости можно добавлять малые дозы мочегонных препаратов (гидрохлортиазида).
Метилдопа безопасен для приема во II и III триместрах беременности. Его назначают в дозе от 500 мг до 3 г в сутки в два-три приема. Не рекомендуется использовать этот препарат в срок от 16 до 20 недель беременности, так как он может повлиять на определенный вид рецепторов у плода (дофаминергические). Применение метилдопы после родов увеличивает риск развития послеродовой депрессии.
Нифедипин пролонгированного действия назначается в дозе от 30 до 180 мг один раз в сутки. Из его побочных эффектов следует отметить учащение сердцебиения у женщины.
Из кардиоселективных бета-адреноблокаторов наиболее часто назначается метопролол или бисопролол. Дозировка зависит от препарата. В больших дозах эти средства могут вызывать уменьшение плацентарного кровотока, снижение уровня сахара в крови у плода и новорожденного, повышают тонус матки.
Гипотиазид может использоваться в малой дозе от 6,25 мг до 25 мг в день. Он способен вызвать уменьшение объема циркулирующей крови и снизить уровень калия в крови, тем самым ухудшив кровообращение и сердечную деятельность матери и плода.
Если у женщины во время предыдущей беременности была диагностирована ранняя преэклампсия (до 28 недель), то применяют ацетилсалициловую кислоту в дозе 75 – 100 мг в сутки начиная с ранних сроков настоящей беременности (до 16 недель) и продолжают до родов.
В начальной стадии заболевания врач назначает один препарат, на основании некоторых исследований и с учетом имеющихся заболеваний у пациента. Если один препарат неэффективен, нередко добавляют другие препараты, создавая комбинацию лекарственных препаратов для снижения артериального давления, воздействующую на различные механизмы снижения АД. Комбинированная терапия при рефрактерной (устойчивой) артериальной гипертензии может сочетать до 5-6 препаратов!
Препараты подбирают из разных групп. Например:
- ингибитор АПФ/мочегонное;
- блокатор рецепторов ангиотензина/мочегонное;
- ингибитор АПФ/блокатор кальциевых каналов;
- ингибитор АПФ/блокатор кальциевых каналов/бета-адреноблокатор;
- блокатор рецепторов ангиотензина/блокатор кальциевых каналов/бета-адреноблокатор;
- ингибитор АПФ/блокатор кальциевых каналов/мочегонное и другие комбинации.
Существуют комбинации препаратов, которые являются нерациональными, например: бета-блокаторы/блокаторы кальциевых каналов пульсурежающие, бета-блокаторы/препараты центрального действия и другие комбинации. Опасно заниматься самолечением!!!
Существуют комбинированные препараты, сочетающие в 1 таблетке компоненты веществ из разных групп антигипертензивных препаратов.
Например:
- ингибитор АПФ/мочегонное
- Эналаприл/Гидрохлоротиазид (Ко-ренитек, Энап НЛ, Энап Н,
- Энап НЛ 20, Рениприл ГТ)
- Эналаприл/Индапамид (Энзикс дуо, Энзикс дуо форте)
- Лизиноприл/Гидрохлоротиазид (Ирузид, Лизинотон, Литэн Н)
- Периндоприл/Индапамид (НолипрелАи НолипрелАфорте)
- Хинаприл/Гидрохлоротиазид (Аккузид)
- Фозиноприл/Гидрохлоротиазид (Фозикард Н)
- блокатор рецепторов ангиотензина/мочегонное
- Лозартан/Гидрохлоротиазид (Гизаар, Лозап плюс, Лориста Н,
- Лориста НД)
- Эпросартан/Гидрохлоротиазид (Теветен плюс)
- Валсартан/Гидрохлоротиазид (Ко-диован)
- Ирбесартан/Гидрохлоротиазид (Ко-апровель)
- Кандесартан/Гидрохлоротиазид (Атаканд Плюс)
- Телмисартан /ГХТ (Микардис Плюс)
- ингибитор АПФ/блокатор кальциевых каналов
- Трандолаприл/Верапамил (Тарка)
- Лизиноприл/Амлодипин (Экватор)
- блокатор рецепторов ангиотензина/блокатор кальциевых каналов
- Валсартан/Амлодипин (Эксфорж)
- блокатор кальциевых каналов дигидропиридиновый/бета-блокатор
- Фелодипин/метопролол (Логимакс)
- бета-блокатор/мочегонное (нельзя при сахарном диабете и ожирении)
- Бисопролол/Гидрохлоротиазид (Лодоз, Арител плюс)

Все препараты выпускаются в разных дозировках одного и другого компонента, дозы должен подбирать для больного врач.
Достижение и поддержание целевых уровней АД требуют длительного врачебного наблюдения с регулярным контролем выполнения пациентом рекомендаций по изменению образа жизни и соблюдению режима приема назначенных антигипертензивных средств, а также коррекции терапии в зависимости от эффективности, безопасности и переносимости лечения.
Будьте здоровы!
Обновление статьи 30.01.2019
Кардиолог Звездочетова Наталья Анатольевна
Заключение
Ни для кого не станет удивительным, что на сегодняшний день у многих просто не хватает времени, чтобы регулярно следить за собственным здоровьем. Человеческий организм обладает довольно сложным устройством. Каждый день в нем вырабатывается большое количество гормонов и веществ, а также протекает множество биологических и химических процессов. Нарушение любого из них, например, недостаточное или чрезмерное вырабатывание гормона ренина, может привести к очень серьезным последствиям.
Поэтому необходимо очень бережно относится к своему организму. Чтобы прожить здоровую жизнь и свести к минимуму развитие различных серьезных заболеваний, рекомендуется хотя бы раз в полгода посещать квалифицированного специалиста, придерживаться правильного рациона, а также отказаться от любых вредных привычек. Ведь испортить здоровье очень легко, а вот вернуть его может быть уже невозможно.
Роль в организме
Основные функции протеолитического почечного фермента:
- регулирование объема крови, циркулирующей по сосудам;
- поддерживает оптимальный баланс воды, натрия и калия в организме;
- контроль показателей артериального давления.
Избыточное поступление ренина в кровь так же опасно, как и низкая концентрация прогормона. Длительно отклонение уровня регулятора от нормы провоцирует развитие тяжелых хронических заболеваний. Наибольшее негативное влияние испытывают почки и элементы сердечно-сосудистой системы.
Прогормон ренин: что это такое, влияние на АД, последствия нарушений уровня протеолитического фермента
Оптимальные показатели протеолитического фермента в плазме крови:
- вертикальное положение пациента – от 0,7 до 2,6 мг/л/час;
- горизонтальное положение во время анализа – от 0,5 до 2 мг/л/час.
Допустимый уровень активности протеолитического фермента в плазме крови:
- от 3,3 до 41 мкЕД/мл;
- от 0,29 до 3,7 нг/(мл*час).
Причины и симптомы отклонений
На активность ренина влияют многие факторы: заболевания, прием лекарств, состояние пациента, несбалансированный рацион. При разработке схемы коррекции отклонений нужно выяснить фактор, на фоне действия которого изменяется уровень протеолитического фермента.
Снижение уровня ренина – причины:
- избыточная секреция антидиуретического гормона – вазопрессина;
- синдром Крона. У пациента выявлена аденома надпочечника, вырабатывающая альдостерон;
- избыточное поступление соли в организм;
- дефицит калия в рационе;
- развитие острой формы почечной недостаточности.
Симптоматика:
- падение АД;
- сбои сердечного ритма;
- судорожный синдром;
- потеря сознания.
Повышение уровня ренина – провоцирующие факторы:
- недостаточное поступление жидкости в организм;
- болезнь Аддисона, на фоне которой развивается гипофункция надпочечников;
- развитие злокачественной опухоли в нервных клетках или кровеносных сосудах – нейробластомы или гемангиоперицитомы;
- сужен просвет в важной почечной артерии;
- цирроз печени;
- недостаточное поступление солей натрия с пищей;
- патологические изменения в почках, провоцирующие резкое снижение уровня белка и усиление отечности;
- рак бобовидных органов: злокачественная опухоль продуцирует ренин;
- нарушение структуры и функций правого желудочка, неправильное кровообращение;
- артериальная гипертензия;
- прием препаратов: кортикостероидов, мочегонных составов, эстрогенов, простагландинов, Гидралазина и Диазоксида.

Симптомы:
- повышается АД;
- развивается аритмия;
- учащается мочеиспускание.
Как подготовиться к анализу
Сдача крови на гормональное исследование проводится только в том случае, если есть некоторые показания: увеличение АД, плохой результат или отсутствие такового при лечении гипертензии, если повышение АД наблюдается у молодых людей.
Несмотря на то что ренин не является полноценным гормоном, готовиться к сдаче анализов необходимо очень тщательно, чтобы получились правильные показатели. Если этого не сделать, уровень вещества может быть повышен или понижен, но не будет соответствовать истинным показателям.
Правила подготовки к исследованию достаточно просты:
- За сутки до тестирования нужно полностью исключить употребление алкоголя.
- Кровь на анализ сдается натощак. От последнего приема пищи должно пройти не менее 10 часов.
- За день до сдачи анализов необходимо прекратить прием некоторых лекарственных средств, предварительно проконсультировавшись со специалистом.
- Накануне проведения теста следует исключить любые физические нагрузки (тяжелый труд, занятие в спортзале). Эмоциональное состояние должно быть стабильным и спокойным.
- Перед тем как сдавать кровь, нужно находиться в горизонтальном положении не менее 40 минут.
- Курить перед проведением анализа запрещено.
Если человек принимает лекарственные средства по схеме, которую нельзя прерывать, то нужно сообщить об этом врачу, который будет проводить забор крови. Специалист обязательно это зафиксирует и учтет во время расшифровки показателей. Если по результатам исследования ренин будет повышен, скорее всего, назначат дополнительные исследования и диагностику внутренних органов.
При подсчете ренина норма у женщин составляет от 3 до 39,9 мкМЕ/мл. Эти показатели могут меняться в зависимости от того, в каком положении проводился забор крови. Для определения полной картины состояния больного исследуют содержащиеся в организме альдостерон и кортизол.
В случае отклонения показателей анализа ренина от нормы проводят диагностику коры надпочечников, исследуют печень и т. д. Дальше назначают лечение в соответствии с установленным диагнозом. При нарушениях в работе надпочечников показан прием препаратов или удаление железистых органов. В остальных случаях терапию определяют по ситуации.
Изучение комплекса гормонов назначают при патологических состояниях:
- развитие гипертонии у молодых людей;
- стандартные антигипертензивные препараты не снижают повышенное артериальное давление;
- назначены лекарства: Резерпин, Пропанолол, Индометацин, Клонидин;
- анализы показывают дефицит калия в крови;
- в надпочечниках или почках выявлена опухоль;
- диагностика при выявлении признаков первичного гиперальдостеронизма;
- показатели артериального давления стабильно низкие;
- во время компьютерной томографии или более информативного исследования – МРТ выявлено сужение просвета почечной артерии.
Для изучения состояния ренин-ангиотензин-альдостероновой системы назначают исследование венозной крови. По результатам анализа можно выявить уровень ренина, альдостерона и соотношение регуляторов.
Подготовку к тесту начинают за 14–30 дней. Важно знать: при несоблюдении диеты, приеме определенных препаратов, воздействии внешних факторов возможны неточные результаты.
Памятка для пациента:
- поваренную соль в течение двух-четырех недель получать не более 3 г за сутки, продукты с калием (курага, картофель, бананы) употреблять как обычно;
- перед исследованием нельзя нервничать, заниматься спортом, выполнять тяжелую работу;
- обязательно отказаться от алкоголя на протяжении нескольких суток. При развитии гипертонии не стоит употреблять спиртные напитки: возможны тяжелые осложнения и гипертонический криз;
- курить нельзя за несколько часов до забора крови;
- анализ на ренин и альдостерон сдают с утра, натощак;
- положение для забора крови определяет лаборант (по указанию врача).
Ренин – специфическое почечное вещество, уровень которого зависит не только от времени суток, когда пациент сдает биоматериал, но и от положения человека: показатели при заборе биоматериала стоя и лежа будут отличаться.
Посмотрите перечень антиандрогенных препаратов для женщин от гирсутизма и узнайте особенности их применения.

Полезные рекомендации эндокринологов о профилактике сахарного диабета 2 типа собраны в этой статье.
Ренин и развитие гипертонии
При повышении уровня протеолитического фермента усиливается кровоток, увеличивается пропуск циркулирующей жидкости через почки. Длительная нагрузка выше нормы на тончайшие мембраны может привести к разрыву чувствительных структур. При поражении нефронов, нарушении водно-солевого баланса изменяется соотношение калия и натрия, появляются отеки, повышается нагрузка на сосуды и сердце, сложно вернуть давление к оптимальным показателям.
Уровень ренина при сужении кровеносных сосудов изменяется, организм пытается восполнить дефицит протеолитического фермента, что приводит к дальнейшему повышению показателей ренина, АД, усиленной секреции альдостерона. Разорвать замкнутый круг, устранить патологический процесс можно лишь при комплексном походе к терапии.
Возрастное сужение сосудов при накоплении вредного холестерина, снижении эластичности сосудистой стенки отрицательно сказывается на стабильности АД. Не случайно после 45 лет многие люди сталкиваются с проявлениями артериальной гипертензии, на фоне которой при сочетании провоцирующих факторов может развиться гипертонический криз. Риск гипертонической болезни повышается при наличии лишних килограммов, гиподинамии, высокой концентрации глюкозы в организме.
На фоне гипертонии часто развивается сердечная недостаточность. Резкое увеличение объема циркулирующей в организме крови в сочетании с повышенным АД изнашивает сердечную мышцу. При нарушении уровня ренина слабеют мышечные волокна, появляется одышка даже при минимальной нагрузке, развивается аритмия, воспаляются слизистые.

