Оглавление
- 1 Стабильная стенокардия (стенокардия напряжения)
- 2 Как определить стенокардию и оказать первую помощь
- 3 Стенокардия Принцметала
- 4 Топическая классификация экстрасистол
- 5 Взаимосвязь между инфарктом и стенокардией
- 6 Нестабильная стенокардия
- 7 Экг при гипокалиемии
- 8 Экг при гиперкалиемии
- 9 Экг при кардиомиопатиях
- 10 Экг при нейроциркуляторной дистонии
- 11 Диагностика стенокардии
- 12 Атипичные формы предсердной пароксизмальной тахикардии
- 13 На какие проявления ориентируются врачи при направлении на ЭКГ?
- 14 Приложение 1
- 15 Амплитудно-временные параметры
Стабильная стенокардия (стенокардия напряжения)
- I функциональный класс характеризуется редким появлением непродолжительных по времени приступов. Стенокардитическая боль развивается при непривычной и очень быстро выполняемом виде физической активности. Например, если человек не привык носить тяжелые и неудобные предметы, то быстрый перенос нескольких тазов или ведер с водой из одной точки в другую вполне может стать провокатором приступа стенокардии;
- II функциональный класс характеризуется развитием приступов стенокардии при быстром подъеме по лестнице, а также при быстрой ходьбе или беге. Дополнительными провоцирующими факторами могут стать морозная погода, сильный ветер или плотная пища. Это означает, что быстрое движение на холодном ветру быстрее вызовет приступ стенокардии, чем просто ходьба с высокой скоростью;
- III функциональный класс характеризуется развитием стенокардитических приступов даже при медленной ходьбе на расстояние более 100 метров или при подъеме по лестнице на один этаж. Приступ может развиваться сразу же после выхода на улицу в морозную или ветреную погоду. Любое волнение или нервное переживание способно провоцировать приступы стенокардии. При III функциональном классе стенокардии у человека очень сильно ограничена нормальная, повседневная физическая активность;
- VI функциональный класс характеризуется развитием приступов стенокардии при любой физической активности. Человек становится неспособным выполнять любые простые и нетяжелые физические нагрузки (например, подметание пола веником, ходьба на 50 м и т.д.) без приступов стенокардии. Кроме того, для IV функционального класса характерно появление стенокардии покоя, когда приступы появляются без предшествовавшей физической или психологической нагрузки.
Обычно в диагнозе или специализированной медицинской литературе термин “функциональный класс” указывается сокращенно в виде аббревиатуры ФК. Рядом с буквами ФК римской цифрой указывается класс стенокардии, диагностированный у данного человека. Например, диагноз может быть сформулирован следующим образом – “стенокардия, ФК II”. Это означает, что человек страдает стенокардией второго функционального класса.
- Первичная стенокардия, возникшая впервые в жизни и продолжающаяся не дольше месяца;
- Прогрессирующая стенокардия характеризуется внезапным увеличением частоты, количества, тяжести и продолжительности стенокардитических приступов. Характерно появление приступов стенокардии в ночные часы;
- Стенокардия покоя характеризуется развитием приступов на фоне отдыха, в расслабленном состоянии, которому в течение нескольких часов не предшествовала какая-либо физическая активность или эмоциональное напряжение;
- Постинфарктная стенокардия – это появление приступов боли в области сердца в покое в течение 10 – 14 дней после перенесенного инфаркта миокарда.
Наличие любого вышеуказанного состояния у человека означает, что он страдает нестабильной стенокардией, проявляющейся таким образом.
1. Каким уровнем физической нагрузки провоцируется приступ стенокардии;
2. Длительность приступа;
3. Эффективность Нитроглицерина.
Стенокардия – самая частая форма проявления ишемической болезни сердца. Давящую боль, жжение, любое чувство дискомфорта в груди нельзя оставлять без внимания. Тело может сигнализировать об опаснейших для жизни болезнях сердца. Именно поэтому любые проявления ишемии подлежат детальной диагностике.
В ходе диагностического исследования должен быть научно установлен диагноз стенокардия, определена тяжесть заболевания и риск его осложнений. От этих данных зависит выбор метода и масштаб лечения: будет ли оно амбулаторным, либо требуется госпитализация, насколько оправдано хирургическое вмешательство.
Диагностическое исследование идет по нескольким направлениям:
- развернутый опрос обследуемого;
- анализ истории болезни;
- физический осмотр;
- инструментальные и лабораторные исследования;
- дифференциальная диагностика стенокардии и заболеваний со схожей клинической картиной.
Во время приступа стенокардии напряжения принимают нитроглицерин. Для предотвращения развития ишемии назначают антитромбоцитные препараты, бета – адреноблокаторы, блокаторы кальциевых каналов.
Как мы стареем и все больше и больше становимся восприимчивыми к различным заболеваниям, наиболее распространенными из которых являются сердечные болезни. Нашей сердечной мышце нужен постоянный приток кислорода. Коронарные артерии несут кровь, содержащую кислород к сердцу. Когда сердечная мышца должна работать больше, она нуждается в большем объеме кислорода.
Стабильная стенокардия или, как ее еще называют стабильная стенокардия напряжения, возникает, когда сердце нуждается в кислороде. Когда вы тренируетесь, поднимаете тяжелые предметы, ваше сердце работает быстрее, чтобы разместить дополнительную нагрузки.
Некоторые факторы могут препятствовать проникновению кислорода к сердцу, например, сужение артерий (атеросклероз). Ваши артерии может стать узким из-за неправильного питания, когда жир, холестерин и кальций накапливаются на стенках сосудов, тем самым мешая нормальному кровотоку.
Факторы риска для стенокардии напряжения включают:
- избыточный вес;
- имеющиеся истории болезни сердца;
- высокий уровень холестерина или кровяное давление;
- сахарный диабет;
- курение.

Дополнительные факторы риска могут включать в себя любую ситуацию, которая требует большей работы сердца. Большие блюда, длительное воздействие экстремальных погодных условий, тяжелые физические тренировки и эмоциональный стресс, также могут вызвать стабильную стенокардию в некоторых случаях.
У человека симптомы стабильная стенокардия может даже развиваться без всяких признаков и заболеваний сердца. По данным Национального института здоровья, мужчины более склонны к развитию стабильной стенокардии, чем женщин.
При
стенокардии напряжения в 50–70% случаев
в состоянии покоя изменений на ЭКГ нет.
Для выявления признаков ишемии или
ишемического повреждения используются
нагрузочные тесты (велоэргометрия,
тредмил-тест и др.), тест чреспищеводной
кардиостимуляции, а также фармакологическая
проба с изопротеринолом.
У
большинства больных в состоянии покоя
вначале заболевания изменений на
ЭКГ нет. По мере прогрессирования
стенокардии могут появляться признаки
субэндокардиальной ишемии (высокие
зубцы Т) или субэндокардиального
повреждения и трансмуральной ишемии
(снижение сегмента ST и уменьшение
амплитуды зубца Т, его двухфазность –
или Т–).
Для
нее в большинстве случаев характерны
изменения на ЭКГ уже в покое в виде
трансмуральной ишемии (отрицательные
зубцы Т). Во время приступа стенокардии
ишемические изменения нарастают, и на
ЭКГ появляется субэндокардиальное
повреждение (к изменениям зубца Т
присоединяется депрессия сегмента ST).

Далее рассмотрены разновидности стабильной стенокардии и их особенности.
Развивается в результате окклюзии атеросклеротической бляшкой сосудов сердца. Клинически проявляется болью приступообразного характера, локализующейся за грудиной. Боль носит сжимающий или жгучий характер и купируется нитроглицерином. Развивается болевой синдром на фоне повышенной физической нагрузки. Она также может иррадиировать в левое плечо, левую руку и т.д.
Вне приступа с помощью электрокардиографии можно обнаружить:
- Гипертрофию левого желудочка (горизонтальная электрическая ось сердца отклонена влево, увеличивается амплитуда R-зубцов в левых грудных отведениях, S-зубцов в правых грудных отведениях).
- Наличие рубцов, которые свидетельствуют о перенесенном инфаркте миокарда (Q – патологический зубец в грудных или стандартных отведениях).
- Нарушения ритма и проводимости (различные АВ- и внутрижелудочковые блокады).
- Комплекс QRS умеренно увеличивает свою длительность (до 0,1 с).
- Удлинение интервала Q-T/
- Неспецифические изменения Т–зубца (сглаженный, двухфазный, высокий).
- Сегмент R-ST ниже изоэлектрической линии.
Данные, зарегистрированные вне приступа стенокардии, не являются патогномоничными (характерными только для стенокардии). Они также развиваются при заболеваниях, при которых развивается гипертрофия левого желудочка (артериальная гипертензия, пороки сердца, атеросклероз).
Во время приступа стенокардия на ЭКГ проявляется:
- снижением сегмента R-ST ниже изоэлектрической линии (это значит, что ишемия развилась в субэндокардиальном отделе);
- сглаженным двухфазным или инверсионным Т-зубецом.

Важно дифференцировать патологию с другими изменениями со стороны миокарда
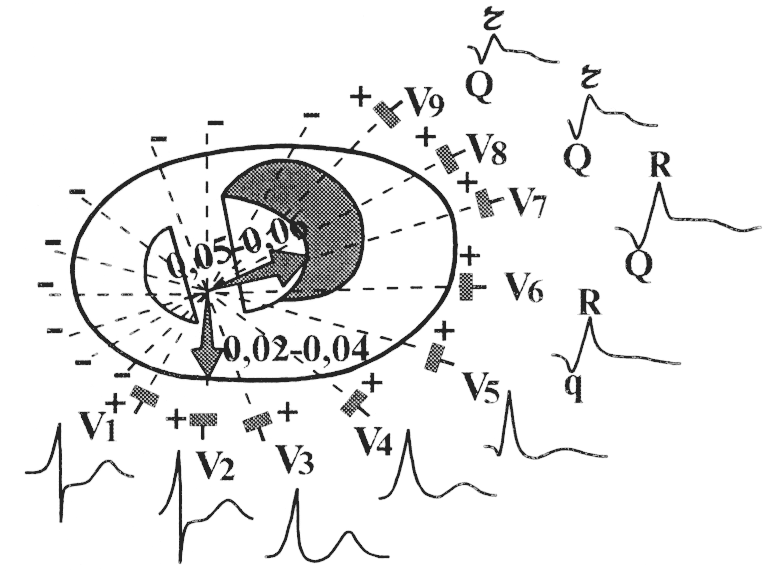
Если данные признаки отмечаются в грудных отведениях, то это ишемия передней стенки левого желудочка. Если эти признаки в стандартных отведениях II, III, а также в AVF, то это ишемия в заднедиафрагмальной области.
 Инфаркт миокарда на ЭКГ
Инфаркт миокарда на ЭКГДанный вид был описан Принцметаллом. Она характеризуется тем, что развивается внезапно, в результате резкого спазма коронарных артерий без воздействия видимых провоцирующих факторов.
Проявляется тяжелым болевым синдромом чаще в ночное время суток или в утренние часы. ЭКГ при стенокардии показывает:
- Подъем R-ST выше изолинии (значит, ишемический участок находится в трансмуральном отделе).
- Нарушения ритма и проводимости (желудочковая экстрасистолия, АВ-блокады II, III степени).
После купирования приступа сегмент R-ST возвращается к изолинии.
Микроваскулярная
Развивается чаще у женщин старшего возраста (старше 45 лет). Возникает атипичный болевой синдром, который появляется на фоне эмоционального потрясения или стрессовой ситуации. Нитроглицерин не всегда может купировать данный приступ. На ЭКГ выявляются неспецифические изменения Т-зубца, неглубокое снижение сегмента R-ST.
Характеризуется участками ишемии, развившимися в результате закупорки сосудов осложненной атеросклеротической бляшкой. Нестабильная стенокардия бывает нескольких видов.
Впервые возникшая
Как определить стенокардию и оказать первую помощь
Оглавление:
- Стенокардия – симптомы, причины, диагностика, лечение и профилактика. Неотложная помощь при стенокардии
- Суть (патофизиология) стенокардии
- Стенокардия – симптомы (признаки) приступа
- Симптомы нетипичной стенокардии
- Стенокардия – классификация
- Стабильная стенокардия (стенокардия напряжения)
- Нестабильная стенокардия
- Методы различения стабильной и нестабильной стенокардии
- Стенокардия Принцметала
- Вазоспастическая стенокардия (стенокардия Принцметала): причины, симптомы, лечение – видео
- Взаимосвязь между инфарктом и стенокардией
- Стенокардия – причины
- Диагностика стенокардии
- Какие обследования может назначить врач при стенокардии?
- К какому врачу обращаться при стенокардии?
- Неотложная помощь при стенокардии – купирование приступа
- Стенокардия – лечение
- Стенокардия: причины, симптомы, лечение – видео
- Профилактика стенокардии
- Стенокардия – народное лечение
- Читать еще:
- Отзывы
- Оставить отзыв
- Как распознать стенокардию: методы диагностики
- Физикальное обследование
- Лабораторная диагностика
- Электрокардиограмма
- Эхокардиография
- Коронарография
- Причины, симптомы, лечение и профилактика стенокардии
- Навигация по статье arrow_downward
- Что такое стенокардия?
- Как понять, что у меня стенокардия?
- Что является причиной стенокардии?
- Какие анализы и процедуры могут потребоваться?
- Можно ли предупредить стенокардию?
- Как лечится стенокардия?
- Вопросы, которые следует задать врачу:
- Подборка релевантных материалов
- Тихий инфаркт
- Гигантоклеточный артериит и ревматическая полимиалгия
- Эозинофильный эзофагит
- Рак лёгких
- Растяжение связок голеностопного сустава
- Комплексный региональный болевой синдром
- Классический приступ стенокардии, как определить стенокардию
- Как определить стенокардию и оказать первую помощь
- Признаки
- Приступ стенокардии
- Первая помощь при приступе
- Первая (неотложная) помощь
- Препараты для лечения
- Препараты при стенокардии:
- Лечение стенокардии напряжения
- Профилактика
- Стабильная стенокардия: симптомы, причины и методы лечения
- Причины стабильной стенокардии
- Симптомы
- Диагностика и лечение
- Лекарства
Одышка, возникающая и на вдохе, и на выдохе. Причиной одышки является неполное расслабление сердечной мышцы;
2. Сильная и резкая утомляемость при любой нагрузке, которая возникает из-за недостаточного поступления кислорода к сердечной мышце и низкой сократительной активности сердца.
- Если приступ стенокардии случился впервые в жизни;
- Боль в области сердца продолжается более пяти минут, не утихает или усиливается;
- Боль в области сердца усиливается, продолжается более пяти минут и сочетается с трудностями с дыханием, слабостью и рвотой;
- Боль в области сердца не прекратилась или усилилась после приема таблетки Нитроглицерина в течение пяти минут.
В вышеуказанных случаях абсолютно необходимо вызвать “скорую помощь”, поскольку у человека может быть не приступ стенокардии, а начальная стадия инфаркта.
Классический приступ стенокардии можно описать следующим образом. При дополнительных физических усилиях (довольно определенных для каждого больного) возникает сжимающая, давящая боль за грудиной, которая продолжается несколько минут и проходит в покое, а после приема нитроглицерина прекращается через 1-2 минуты.
Что-либо “классическое” в медицине, как это ни парадоксально, встречается не так уж часто, и стенокардия тоже может протекать по-разному.
Некоторые больные не склонны называть ощущения, возникающие при стенокардии, болью и воспринимают их как некий дискомфорт; либо сильнее ощущают боль в левом плече или предплечье, лопатке, а иногда боль отдает прямо в спину, в глотку, челюсти, зубы, иногда – в правую руку, иногда – в верхнюю часть живота.
Однако для стенокардии характерно то, что те или иные ощущения являются типичными для данного больного. Более того, какие-либо изменения в характере болей – это повод для немедленного обращения к врачу.
Сказанное относится не только к характеру болей, но и к обстоятельствам, предшествующим возникновению приступа. Мы уже сказали, что, как правило, они связаны с физической нагрузкой, более или менее определенной для данного больного – но только “более или менее”. Так, зимой, в холодную погоду, достаточно меньшей физической нагрузки, чем летом. Приступ стенокардии может быть спровоцирован даже относительно небольшой физической нагрузкой сразу после приема пищи.
У многих больных приступ возникает сразу после выхода на улицу в холодную ветреную погоду – при “первом вдохе” холодного воздуха.
Для некоторых больных “опасной” нагрузкой является напряжение при дефекации.
В особую форму выделяется так называемая вариантная стенокардия, или стенокардия покоя. Обычно приступы при этом возникают в одно и то же время суток и обусловлены спазмом крупной коронарной артерии. Приступ быстро прекращается после приема нитроглицерина. Прогноз при этой форме стенокардии неопределенный.
Иногда встречается так называемая ночная стенокардия, при которой приступы возникают ночью. Нередко им предшествуют волнующие сновидения, сопровождающиеся учащением пульса, подъемом артериального давления, изменениями дыхания. Ночная стенокардия бывает иногда признаком левожелудочковой сердечной недостаточности, иными словами – сердечной астмы.
Что касается частоты приступов, то у некоторых больных они случаются по несколько раз в день, а у других лишь изредка, перемежаясь со “светлыми промежутками” длительностью в несколько недель, месяцев или даже лет.

Еще раз повторим: любые изменения в течение стенокардии должны насторожить, поскольку при всей своей вариабельности стенокардия у каждого конкретного человека имеет стойкие определенные черты.
«Классический приступ стенокардии, как определить стенокардию» – статья из раздела Кардиология
Одна из форм ишемической болезни сердца называется стенокардией. Основной причиной, вызывающей развитие стенокардии является нарушение баланса между потребностью сердечной мышцы в кислороде и его поступлением в сердце. Такой дисбаланс может возникнуть либо в результате сильного сужения (закупорки) артерии холестериновыми бляшками либо из-за длительного спазма в сокращении сосудов сердца.
Стенокардия – наиболее распространенная форма коронарной недостаточности. Чаще всего стенокардия наблюдается у мужчин среднего возраста. Необходимо отметить сильное снижение возраста больных. Еще двадцать лет назад ее первые признаки проявлялись у лиц старше 40 лет, теперь встречаются молодые люди 20 летнего возраста, страдающие приступами стенокардии.
К типичным признакам стенокардии относят:
- Болезненные ощущения в момент вдоха-выдоха;
- Давящая, сжимающая боль с чувством жжения в грудной клетке;
- Затрудненное дыхание на фоне недостатка воздуха;
- Боль, отдающаяся в левой руке и предплечье.

Нетипичные признаки стенокардии:
- Боль в спине;
- Болезненные ощущения в области нижней челюсти, в зубах;
- Слабость;
- Тошнота, изжога, рвота, кишечные колики;
- Бледность кожи;
- Перебои в сердечном ритме.
Нетипичная форма признаков стенокардии возникает на фоне заболевания желудочно-кишечного тракта, в период обострения заболевания легких, желчекаменной болезни.
- Стенокардия возникшая впервые
- Стабильная (стенокардия напряжения)
- Нестабильная (прогрессирующая стенокардия)
- Вариантная стенокардия
Приступ стенокардии напряжения может быть спровоцирован стрессом, повышенным эмоциональным возбуждением, перееданием, чрезмерное употребление алкоголя, физической нагрузкой. При этом боль начинается и заканчивается внезапно. Часто встречаются случаи, когда быстрый подъем в гору (по лестнице) провоцирует начало приступа. После прекращении нагрузки боль проходит сама.
При нестабильной стенокардии приступы могут начинаться в спокойном состоянии, при этом ощущается сильная боль в груди. В этом случае человеку кажется, что он задыхается, ему не хватает воздуха. Если приступ продолжается больше 15 минут, необходимо обратиться к кардиологу. Стенокардия в тяжелой форме может свидетельствовать о начале опасной формы ишемии – инфаркте миокарда.
Вариантная стенокардия проявляется в спокойном состоянии – во время сна (ночью или рано утром). Приступы стенокардии проявляются вследствие спазма коронарных артерий. Иначе эта стенокардия называется вазоспастической стенокардией. Длительность приступа от 2 до 5 минут.
- Принять спокойное положение (желательно сидя).
- Положить 1 таблетку нитроглицерина под язык или от 1 до 2 капель 1% раствора на небольшом кусочке сахара. Можно принять таблетку аспирина.
- При отсутствии эффекта нитроглицерин можно принять повторно.
- Принять от 30 до 40 капель валокардина.
- Принудительное снижение артериального давления не требуется, давление понижается после прекращения приступа.
- При отсутствии положительного результата в течение 5 минут вызвать скорую помощь.
Для оказания первой неотложной помощи при стенокардии больному необходимо принять таблетки нитроглицерина, если после приема таблеток больному не стало лучше, тогда нужно вызвать неотложную скорую помощь.

Лечение стенокардии заключается в купировании приступов. Для этого применяются антиангинальные средства, которые снижают потребность сердечной мышцы в кислороде и увеличивают устойчивость организма к физическим нагрузкам.
- Альфа- и бета-адреноблокаторы
- блокаторы кальциевых каналов
- антитромбоцитарные препараты
- ингибиторы АПФ
Альфа и бета-адреноблокаторы (акридилол) способствуют расширению периферических сосудов, снижают загрузку на сердце, что приводит к снижению ЧСС. Блокаторы кальциевых каналов (амлотоп, тенокс) также расширяют периферические сосуды и тем самым снижают потребность сердечной мышцы в кислороде. Антитромбоцитарные препараты (ацетилсалициловая кислота) препятствуют тромбообразованию.
Как уже писалось, стабильную стенокардию называют стенокардией напряжения, поэтому заболевание делят по функциональным классам (фк). Существует четыре таких класса, какой именно у вас, сможет определить только специалист, ну а мы поможем узнать симптомы стабильной стенокардии напряжения 2 фк и 3 фк.
Многие люди, которые имеют стабильную стенокардию описывают ее, как боль в области груди. Давайте узнаем какие признаки во время стабильной стенокардии 2 фк:
- сбивчивое дыхание;
- боли в области сердечной мышцы;
- дискомфорт в груди;
- одышка.
Стенокардия Принцметала
Оглавление:
- Ожирение. Причем чем сильнее ожирение, тем выше риск и тем быстрее у человека разовьется стенокардия. Непосредственные причины ожирения не играют роли для развития стенокардии;
- Курение. Чем больше человек курит, тем вероятнее и быстрее у него разовьется стенокардия;
- Высокий уровень холестерина в крови;
- Сахарный диабет, наличие которого увеличивает риск развития стенокардии в 2 раза. В настоящее время ученые и врачи считают, что при длительности сахарного диабета не менее 10 лет у человека либо уже имеется стенокардия, либо она проявится в ближайшее время;
- Сильный эмоциональный стресс или нервная перегрузка;
- Хронический стресс;
- Недостаточная физическая активность (гиподинамия);
- Артериальная гипертензия (гипертоническая болезнь);
- Повышенная свертываемость крови (высокие значения ПТИ, МНО, АЧТВ и ТВ), на фоне которой образуются многочисленные тромбы, закупоривающие просвет сосудов. Тромбозы коронарных артерий являются непосредственной причиной развития стенокардитических приступов или инфаркта миокарда;
- Склонность к тромбозам, тромбофлебит или флеботромбоз;
- Метаболический синдром (ожирение гипертония повышенное содержание холестерина в крови).
Для развития стенокардии необязательно наличие у человека всех причинных факторов, порой достаточно только одного, но обычно их бывает несколько. Развитие стенокардии может произойти на фоне различных комбинаций нескольких причинных факторов. Если у человека имеются какие-либо перечисленные причины стенокардии, но самих приступов нет, то это свидетельствует о высоком риске их развития. Это означает, что они могут появиться в любой момент.
- Профилактика инфаркта миокарда и внезапной сердечной смерти;
- Недопущение прогрессирования заболевания;
- Уменьшение количества, длительности и интенсивности приступов.
1. Препараты, улучшающие течение стенокардии:
- Средства, профилактирующие и уменьшающие тромбообразование (Ацетилсалициловая кислота, Аспирин)
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол, Небиволол и т.д.) уменьшают потребность сердечной мышцы в кислороде. Благодаря этому устраняется дисбаланс между потребностью сердца в кислороде и небольшим количеством крови, доставляемым по суженым сосудам;
- Статины (Симвастатин, Аторвастатин и т.д.) уменьшают концентрацию холестерина и его фракций в крови. Благодаря этому просвет коронарных артерий не закупоривается еще сильнее, и кровоснабжение миокарда не ухудшается;
- Ингибиторы ангиотензин-превращающего фермента (ИАПФ) – Периндоприл, Эналаприл, Лизиноприл, Нолипрел, Сонопрел и др. Препараты профилактируют спазм сосудов.
2. Антиангинальные средства (противоишемические), направленные на уменьшение количества, длительности и интенсивности стенокардитических приступов:
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол, Небиволол и др.) урежают частоту сердечных сокращений, снижают давление, тем самым профилактируя приступы стенокардии;
- Антагонисты кальциевых каналов (Верапамил, Дилтиазем, Верогалид и др.) уменьшают потребление кислорода сердечной мышцей;
- Нитраты (Нитроглицерин, Изосорбид динитрат или мононитрат) расширяют сосуды, уменьшая потребность сердца в кислороде.
Для комплексной терапии стенокардии врач обязательно подбирает препараты из группы антиангинальных средств и улучшающих течение стенокардии. Обычно подбирается по 1 – 2 препарата из каждой группы. Препараты придется принимать постоянно, в течение всей жизни. Если в какой-то момент подобранная терапия оказывается неэффективной, то врач назначает другие препараты.
1. Коронарная (балонная) ангиопластика;
2. Аорто-коронарное шунтирование.
- Стенокардия III – IV функционального класса, плохо поддающаяся или не поддающаяся лекарственной терапии;
- Сильное поражение одной или более коронарных артерий.
После ангиопластики приступы стенокардии прекращаются, однако, к сожалению, операция не дает 100%-й гарантии выздоровления, поскольку рецидивы заболевания развиваются примерно в 30 – 40% случаев. Поэтому, несмотря на хорошее состояние после операции и отсутствие приступов стенокардии, необходимо проводить поддерживающее консервативное лечение.
- Стенокардия III – IV функциональных классов;
- Сужение просвета коронарных артерий на 70% и более.
Перенесенный в прошлом инфаркт миокарда не является показанием к аорто-коронарному шунтированию.
- Горчичники или перцовые пластыри, поставленные на икры ног, уменьшат боль в сердце и ускорят ее прохождение;
- Сосание ментоловых пластинок уменьшает выраженность и длительность болевых ощущений в ходе приступа;
- Втирание пихтового масла в область сердца купирует приступ стенокардии;
- Массаж мизинца левой кисти по время приступа ускорит его купирование.
Как правило, причиной стенокардии является атеросклеротическая болезнь сердца – блокировка коронарных артерий, снабжающих кровью сердце. При обращении к врачу он проверит состояние вашей сердечнососудистой системы и определит наличие факторов риска, включающих:
- Высокое кровяное давление
- Диабет
- Курение
- Высокий уровень холестерина
- Менопауза у женщин
- Члены семьи, перенесшие заболевания сердечнососудистой системы в молодом возрасте
Симптомы, как правило, длятся недолго, продолжительностью до 15 минут в большинстве случаев. Это отличается от других форм стенокардии, в которых боль может быть более серьезной и длительной.
Стабильная стенокардия напряжения 3 фк проявляет такие симптомы, только человек сможет пройти уже не 500 м, аи уже будет чувствовать одышку, усталость, покалывание и сдавливание в груди. Больной практически полностью ограничен в движении и физических нагрузках. Если человек еще и ко всему этому имеет вредные привычки, например, курение, ограничение в движении увеличивается.
Перед тем, назначить лечение стабильной стенокардии, врач обязательно проведет диагностику для определения функционального класса и причины развития.
Современные методы диагностики таковы:
- Тест ЭКГ – измеряет электрическую активность вашего сердца;
- Ангиография является типом рентгена, который позволяет врачу увидеть, как кровь течет к сердцу;
- Тест-стресс. Во время стресс-теста, вы тренируетесь, а в это время измеряется функциональность вашего сердца;
Врач также может попросить сдать кровь на анализ для определения уровня холестерина и белка под названием С-реактивный белок (СРБ). Эти методы диагностики помогут определить работу сердца и заметить любые отклонения от нормы.
Современные методы лечения и диагностики стабильной стенокардии должны проводиться вовремя, дабы избежать осложнений.
Лечение может быть назначено следующее:
- Изменения в образе жизни;
- Медикаменты;
- Такие процедуры, как коронарография с размещением стента;
- Коронарное шунтирование.

Что такое стенокардия? Это такое состояние, проявляемое при ИБС, связанное с закупоркой либо сужением сосудов сердца. Субъективная клиника болезни выражается в давящей боли, иррадиирущей в шею, плечо либо челюсть. Болевой синдром длится меньше 5 минут. Он быстро проходит после отдыха либо приема лекарства. Приступ стенокардии может длиться от 30 секунд до 30 минут.
При атеросклерозе возникает повышенная потребность мышц сердца в кислороде. Это провоцирует ишемию. Факторы, провоцирующие клинические проявления стенокардии:
- генетика;
- возраст;
- пол;
- ожирение;
- сахарный диабет;
- стресс.
Стенокардия сердца может проявляться:
- Под влиянием физических нагрузок.
- В покое.
- В форме Принцметала. Патология проявляется в виде стабильной и нестабильной формы. В первом случае симптомы проявляются с определенной частотой. К нестабильной стенокардии относят прогрессирующее, спонтанное и послеоперационное состояния.
Специалисты выделяют 4 степени стенокардии. Первый функциональный класс — скрытая форма рассматриваемого недуга. Пациент может выполнять различные работы, хорошо выдерживает средние физические нагрузки. Но приступ все же возникает, стоит хотя бы чуть-чуть увеличить привычный темп движения. Но к врачам такие пациенты чаще всего не обращаются. На коронарной ангиографии выявляются пораженные сосуды.
При сердечной стенокардии 2-го класса приступы возникают в одно и то же время. Чтобы уменьшить их количество, требуется внимательно следить за нагрузками и ни в коем случае их не повышать. Для 3-го функционального класса характерно проявление приступов при ходьбе даже в нормальном темпе. Первые признаки стенокардии 4-го класса проявляются при любой физической нагрузке.
В
большинстве случаев в покое ЭКГ находится
в пределах нормы. Во время ангинозного
приступа на ЭКГ появляются признаки
субэпикардиального (трансмурального)
повреждения (подъем сегмента ST на 1–2
мм и более), нередко в сочетании с
желудочковой экстрасистолией. Это
наиболее часто отмечается при стенокардии
Принцметала на фоне неизмененных или
малоизмененных коронарных сосудов.
Некроз
Некроз,
или инфаркт, сердечной мышцы характеризуется
необратимыми изменениями мышечных
волокон — их гибелью. Некротизи-рованная
ткань сердца не участвует в возбуждении,
поэтому на ЭКГ, зарегистрированной в
отведениях с положительным электродом
над зоной некроза, выявляется прежде
всего нарушение процесса деполяризации
желудочков — изменение комплекса QRS.
1) патологический
зубец Q (глубокий, широкий {amp}gt;0,03 с,
деформированный);
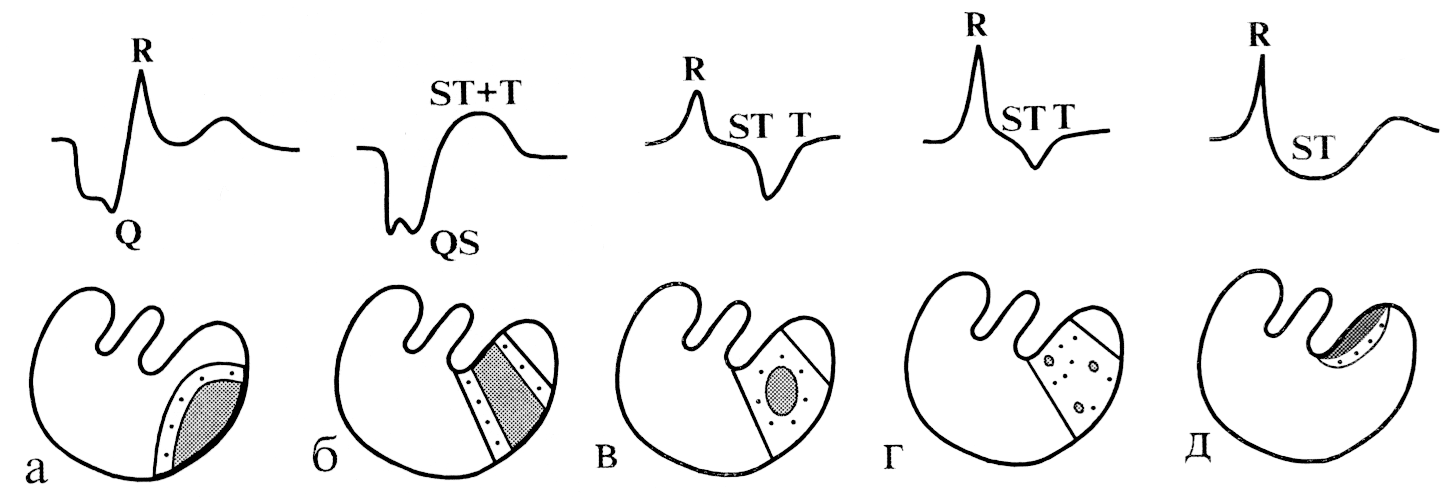
2) уменьшение
амплитуды зубца R, вплоть до полного
исчезновения, комплекс QS;
3) изменение сегмента
ST и зубца Т (в ряде случаев этот признак
важнейший).
1)
крупноочаговый инфаркт миокарда
(патологический Q, уменьшение амплитуды
R, изменение сегмента ST и зубца Т;
2)
трансмуральный инфаркт миокарда
(комплексQS
в нескольких отведениях, изменение ST и
Т);
Топическая классификация экстрасистол
Наджелудочковые
(суправентрикулярные) экстрасистолы,
как правило, имеют нормальный
желудочковый комплекс и неполную
компенсаторную паузу.
А. Синусовые
экстрасистолы.
1) R–R перед
экстрасистолой короче обычных;
2) R–R после
экстрасистолы равен обычным;
3)
форма экстрасистолической волны Р и
комплексаQRS
идентичны нормальным.
Рис.
80. Синусовая
экстрасистола.
Б. Предсердные
экстрасистолы.
1) R–R перед
экстрасистолой (интервал сцепления)
короче нормальных;
2)
волна Р
перед экстрасистолой деформирована,
уширена, бифазна, иногда сливается с Т
предыдущего комплекса;
3) QRS не изменен;
4) R–R после
экстрасистолы длиннее обычного интервала
R–R, но сумма интервалов до и после
экстрасистолы меньше суммы двух
нормальных интервалов (неполная
компенсаторная пауза).
К
разновидностям предсердных экстрасистол
относят блокированные предсердные,
а также предсердные экстрасистолы с
аберрантным желудочковым комплексом.
Рис.
81. Предсердная
экстрасистола.
1)
волна Р
экстрасистолы наслаивается на зубец Т
нормального сокращения;
2)
после экстрасистолической волны Р
не следует комплекс QRS.
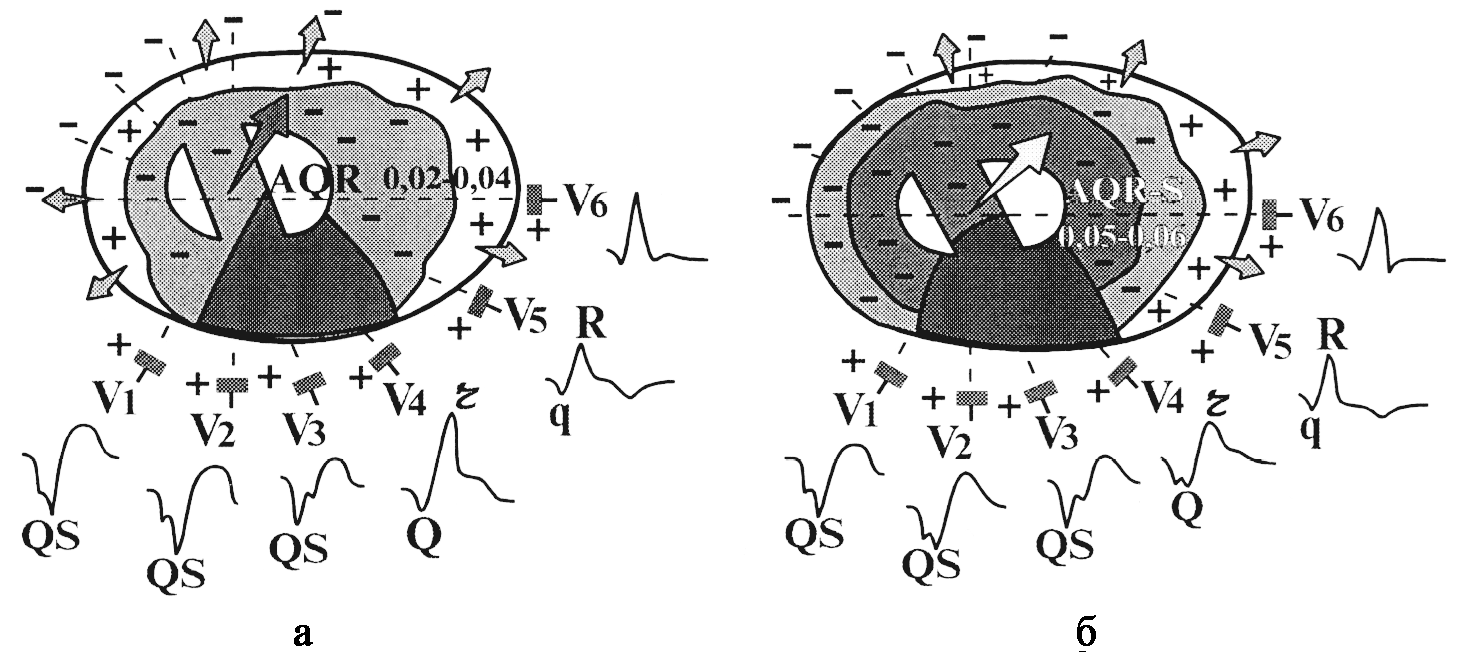
Рис.
82. Блокированные
предсердные экстрасистолы.
1)
наличие волны Р
перед экстрасистолой;
2) в экстрасистоле
комплекс QRS изменен, деформирован, чаще
всего по типу блокады ПНПГ (так как волна
возбуждения застает правую ножку ПГ в
состоянии рефрактерности);
3) неполная
компенсаторная пауза после экстрасистолы.
Рис.
83. Предсердная
экстрасистола с аберрантным желудочковым
комплексом.
В. Узловые
экстрасистолы.
1)
волна Р
регистрируется перед или за комплексом
QRS или сливается с ним; она отрицательна
во II, III и aVF отведениях и положительная
в aVR;
2)
укорочениеPQ
(меньше
0,12 с) при «верхнеузловых» экстрасистолах;
3) желудочковый
комплекс не изменен;
4) неполная
компенсаторная пауза (при верхне-,
средне- и нижнеузловых экстрасистолах)
и полная при экстрасистоле из ПГ.
Рис.
84. Нижнеузловая
экстрасистола.
Г. Желудочковые
экстрасистолы.
1) интервал R–R
перед экстрасистолой короче нормальных;
2) комплекс QRS
уширен, деформирован;
3)
Р
у экстрасистол отсутствует;
4) полная компенсаторная
пауза (как правило).
Рис.
85. Желудочковая
экстрасистола.
Экстрасистолы
делят на монотонные (монофокусные) и
политопные (полифокусные). Для первых
характерно постоянство формы в одном
каком-либо отведении и постоянный
интервал сцепления (рис. 86). Политопные
экстрасистолы характеризуются различной
формой и разными интервалами сцепления
в одном отведении (рис. 87).
Рис.
86. Монотонные
экстрасистолы.
Рис.
87. Политопные
экстрасистолы.
Различают
следующие виды экстрасистол в зависимости
от времени и частоты их возникновения.
А. Интерполированные
(вставочные) желудочковые экстрасистолы.
Экстрасистола
вставлена в нормальный по времени или
слегка удлиненный интервал R–R (рис.
88).
Рис.
88. Интерполированная
желудочковая экстрасистола.
Б. Ранние
желудочковые экстрасистолы.
При
этих экстрасистолах комплекс QRS
экстрасистолы наслаивается на волну
Т предшествующего нормального сокращения
— так называемый феномен «R на Т» (рис.
89).
Рис.
89. Ранняя
желудочковая экстрасистола.
В. Единичные
экстрасистолы (менее 5 в 1 мин) и частые
экстрасистолы (более 5–6 в 1 мин).
1) бигеминия, при
которой каждое второе сокращение
является экстрасистолой (рис. 90);
Рис.
90. Экстрасистолия
по типу бигеминии.
2)
тригеминия — каждое третье сокращение
экстрасистола или две подряд (рис. 91);
Рис.
91. Экстрасистолия
по типу тригеминии.
3)
квадригеминия — каждое четвертое
сокращение экстрасистола или три подряд
(рис. 92).
Рис.
92. Экстрасистолия
по типу квадригеминии.
Д.
Групповые экстрасистолы — несколько
экстрасистол из разных отделов следуют
друг за другом (рис. 93).
Рис.
93. Групповые
экстрасистолы.
Е.
Желудочковые экстрасистолы с обратным
(ретроградным) проведением возбуждения
к предсердиям.
После желудочковой экстрасистолы
отрицательная волна Р, а после нее
компенсаторная пауза (полная) (рис. 94).
Рис.
94. Желудочковая
экстрасистола с ретроградным возбуждением
предсердий.
1-й
класс — единичные экстрасистолы,
2-й
класс — частые экстрасистолы,
3-й
класс — политопные экстрасистолы,
4-й
класс — групповые экстрасистолы,
5-й
класс — ранние экстрасистолы.
Пароксизмальные
тахикардии
— приступы учащения сердечного ритма
более 140 в 1 мин с внезапным началом и
окончанием в результате импульсов,
исходящих из центров, расположенных
вне синусового узла.
Согласно
топической классификации, пароксизмальные
тахикардии делятся на наджелудочковые
(предсердные, из АВ-соединения) и
желудочковые.
1. Стабильная стенокардия, течение которой не изменяется со временем. Данный вариант течения стенокардии подразделяется на четыре функциональных класса в зависимости от переносимости физической и эмоциональной нагрузки.
2. Нестабильная стенокардия характеризуется весьма вариантным течением, при котором приступы болей совершенно не связаны с физической нагрузкой. Нестабильная стенокардия представляет собой приступ, который отличается от обычных, или возникает спонтанно на фоне полного покоя или отдыха. Стенокардия нестабильная имеет более тяжелый характер по сравнению со стабильной, приступ продолжается гораздо больше, а провоцируется минимальным напряжением.
3. Стенокардия Принцметала (вариантная стенокардия). Приступы развиваются на фоне покоя, во время ночного сна или при нахождении в холодном помещении или на улице. Стенокардия Принцметала развивается при резком спазме коронарных сосудов. Данный вид стенокардии развивается практически при полной закупорке просвета коронарных сосудов.
Взаимосвязь между инфарктом и стенокардией
- Сужение просвета сосудов сердца атеросклеротическими бляшками (атеросклероз коронарных сосудов);
- Спазм (резкое сужение) сердечных сосудов на фоне сильного волнения, чрезмерной физической нагрузки, пороков или воспалительных заболеваний сердца и т.д.;
- Чрезмерное повышение потребности миокарда в кислороде при физической активности или эмоциональном переживании.
Выше перечислены основные причины развития ишемии сердечной мышцы, однако их список гораздо больше. Любой фактор, способный либо сузить просвет коронарных сосудов, либо увеличить потребность сердца в кислороде, может стать причиной ишемии.
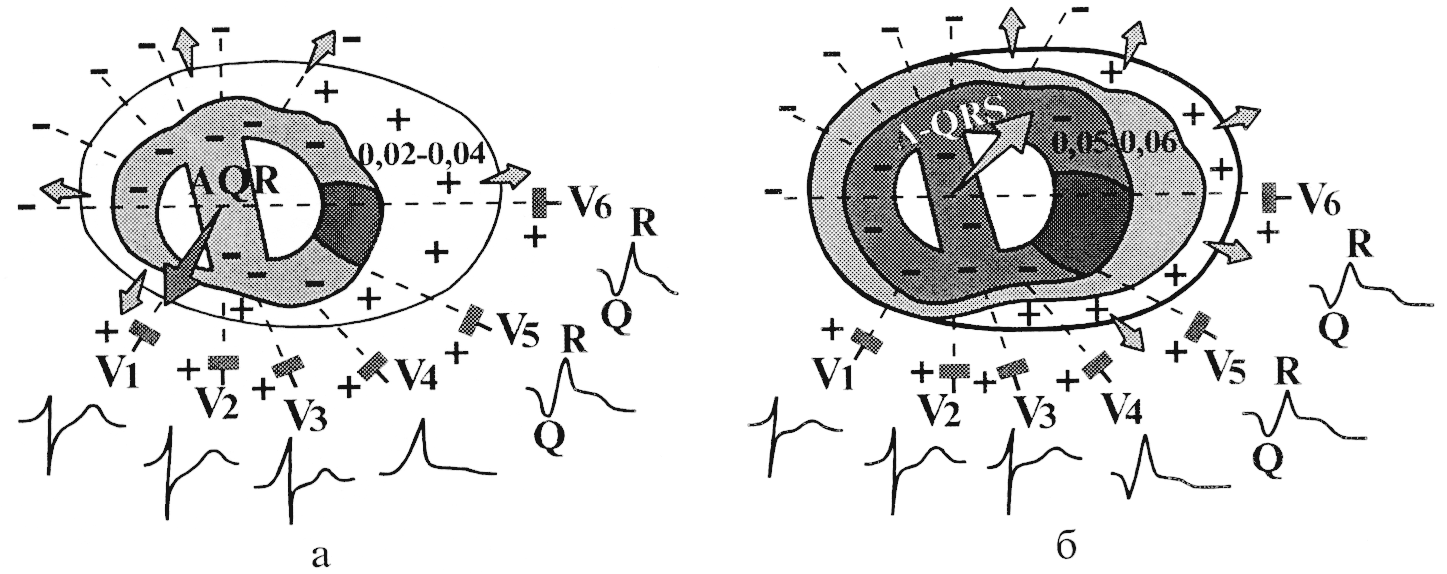
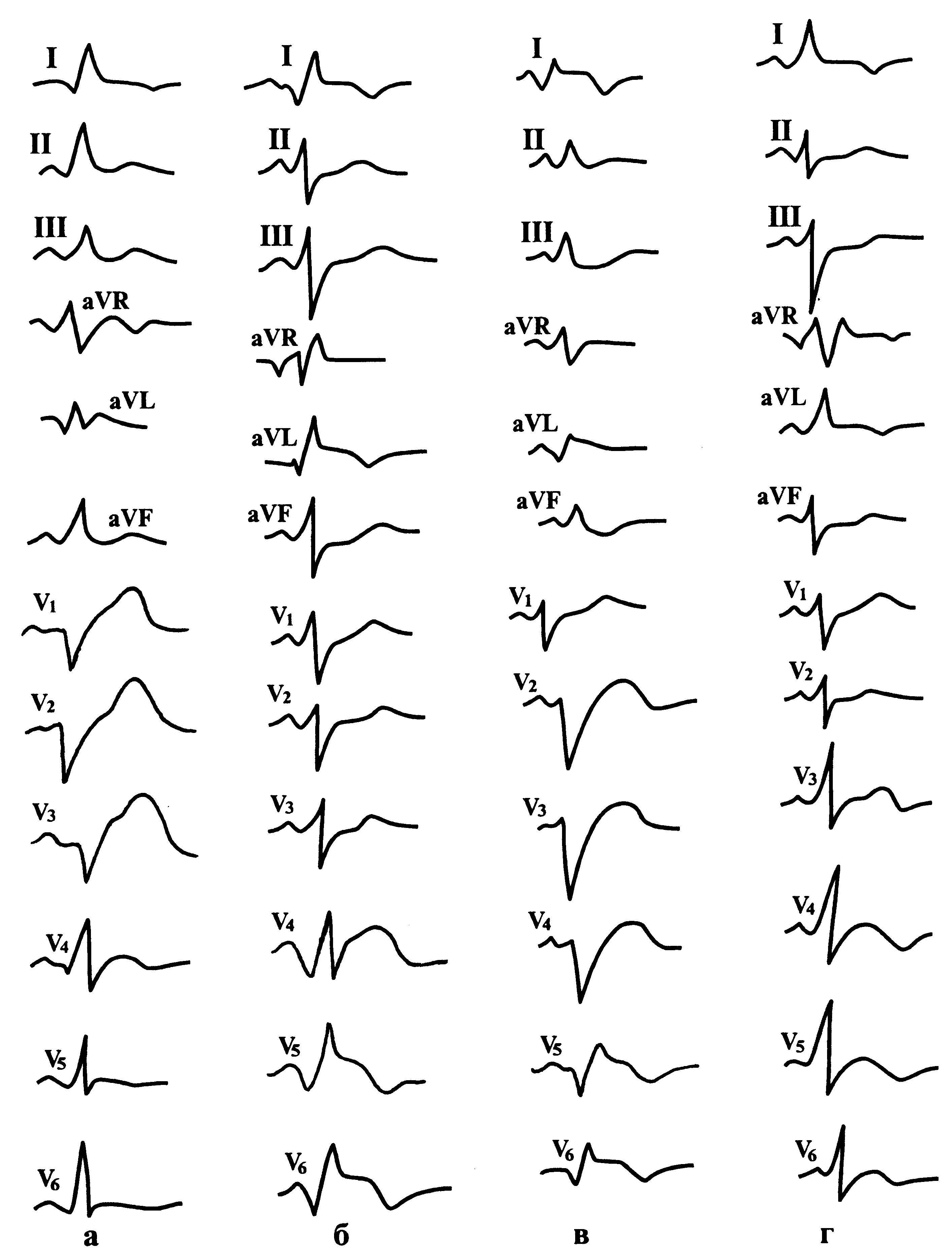
A.
Инфаркт миокарда боковой стенки
(V5,
V6,
I, aVL, II, I по Небу).
Qr
реже QS или qRS, QrS, qrS в сочетании с изменением
ST–Т, –T;
реципроктные
изменения в V1,
V2
в виде увеличения амплитуды R, T.
Б.
Переднебоковой инфаркт миокарда:
см. выше.
B.
Заднебоковой инфаркт миокарда:
см. задние инфаркты миокарда.
Г.
Высокий боковой инфаркт миокарда
(aVL, реже I).
Qr
или QS в сочетании с изменением ST–T, –T.
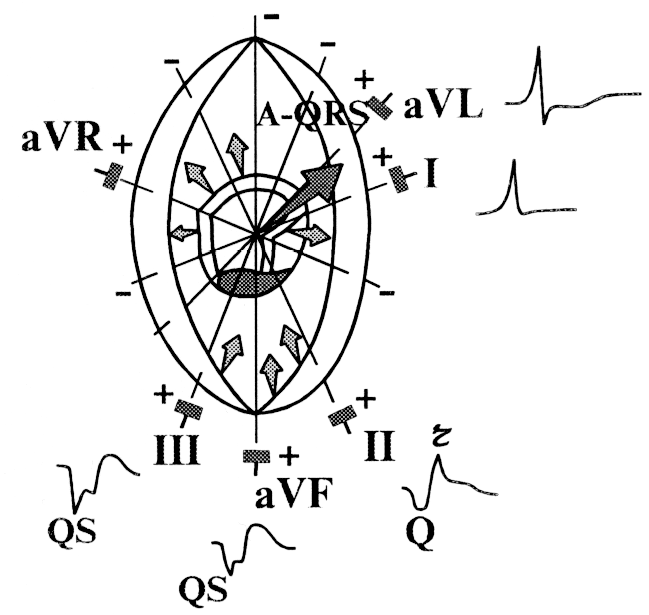
A.
Заднедиафрагмальный или нижний инфаркт
миокарда
(III, aVF, II, D по Небу).
Qr
или QS в сочетании с изменением ST–Т, –T;
реципроктные
изменения в V1–V3,
V4,
иногда I, aVL, А по Небу.
Б.
Заднебазальный инфаркт миокарда
(V7–V9,
D по Небу).
Qr
или QS в сочетании с изменением ST–T;
на
обычной ЭКГ имеются только реципроктные
признаки в виде увеличения амплитуды
зубца R в сочетании со снижением ST и T в
отведениях V1–V3.
B.
Обширный инфаркт миокарда задней стенки
(заднедиафрагмальный в сочетании с
заднебазальным).
Г.
Заднебоковой инфаркт миокарда
(III, aVF, II, D по Небу, V5,
V6,
I, aVL, I по Небу, при вовлечении базальных
отделов появляются также изменения в
отведениях V7–V9).
Qr,
QS или QR в сочетании с изменением ST–Т,
–T;
реципроктные
изменения могут быть в V1–V3.
(III,
aVF, D по Небу, может быть V7–V9,
а также с V3
по V6,
I, II, aVL, А и I по Небу)
(II,
III, aVF, D по Небу, иногда V7–V9,
V1–V4,
А по Небу)
На
рис. 150, 151 представлены ЭКГ при разной
локализации инфаркта миокарда.
Инфаркты миокарда других локализаций
(инфаркт сосочковых мышц, правого
желудочка, предсердий) встречаются
крайне редко и диагностика их с помощью
обычной ЭКГ затруднена.
а
— при крупноочаговом переднеперегородочном;
б
— при крупноочаговом переднебоковом
и верхушечном;
в
— при трансмуральном переднераспространенном;
г
— при мелкоочаговом в области верхушки
и переднебоковой стенки.
а
— при крупноочаговом распространенном
заднем;
б
— при мелкоочаговом заднедиафрагмальном;
в
— при крупноочаговом заднедиафрагмальном;
г
— при крупноочаговом заднедиафрагмальном
и заднебазальном.
Нестабильная стенокардия
Впервые возникшая
Она развивается при длительном течении стабильной стенокардии и является ее обострением. К данной стенокардии присоединяются признаки стенокардии покоя (слабость, вялость, одышка, приступы удушья в покое).
Стенокардия покоя
Она представляет собой тяжелый затянувшийся приступ стенокардии с длительностью более 20 минут. Резко возникают общая слабость, потливость, всплески снижения артериального давления и аритмии. Боль появляется в состоянии покоя, без предшествующих физических упражнений или обычных движения. Купируется наркотическими анальгетиками (трамадол, морфин).
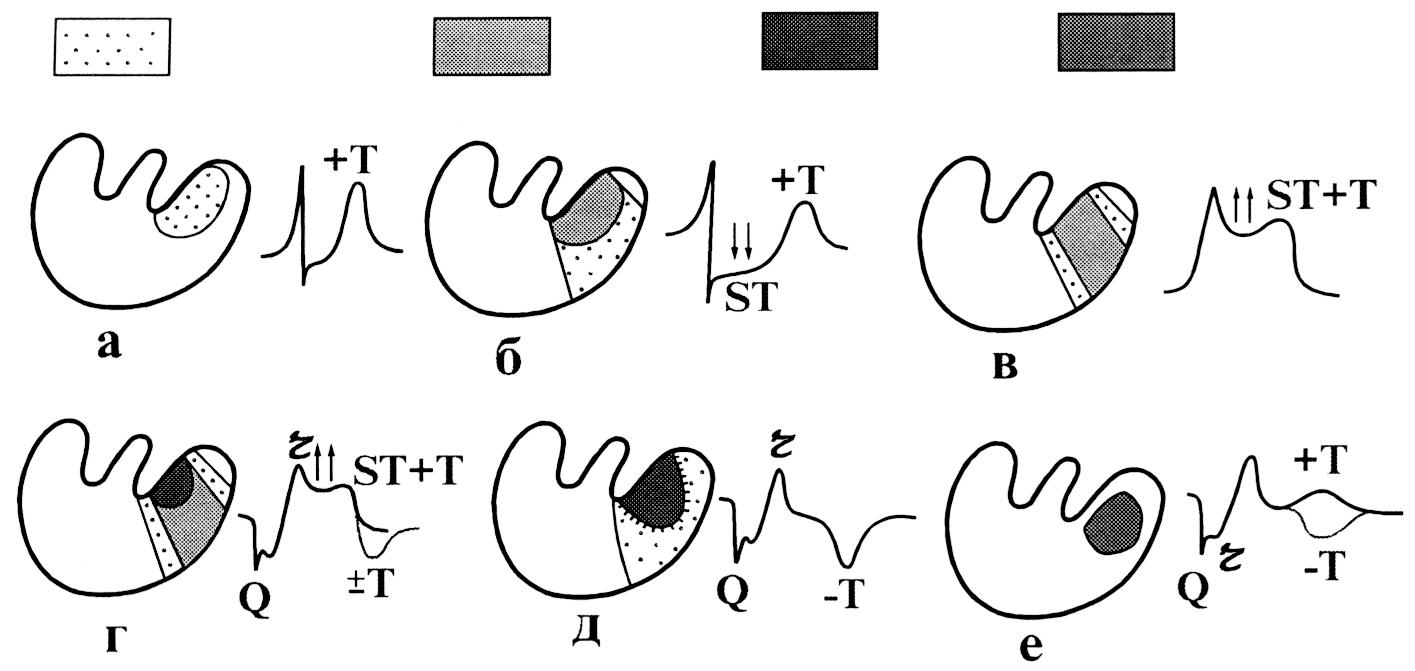
Важно! Является патологически опасным состоянием, которое может привести к развитию инфаркта миокарда при отсутствии адекватной терапии.
Развивается через 48 часов – 2 недели после начала острого инфаркта миокарда. Данный вид стенокардии свидетельствует о неполном рассасывании тромба в пораженной коронарной артерии. Болевой синдром такой же, как и при обычной стенокардии.

Визуальные изменения на ЭКГ, возникающие на фоне нестабильной стенокардии
При нестабильной стенокардии на ЭКГ определяются следующие признаки:
- резкая депрессия R-ST;
- патологические изменения зубца Т (сглаженность, двухфазность, инверсия в несвойственных для зубца Т отведениях).
Данные изменения могут сохраняться в течение нескольких дней и свидетельствовать о дестабилизации ишемической болезни сердца, которая может привести к инфаркту миокарда. Для того чтобы подтвердить диагноз, необходимо собрать тщательно историю развития заболевания, клиническую картину и лабораторную и инструментальную диагностику сердца.
Экг при гипокалиемии
Гипокалиемия
развивается при недостатке поступления
калия с пищей, при значительной потере
жидкости (неукротимая рвота, понос,
массивный диурез при терапии мочегонными
средствами), при первичном
гиперальдостеронизме, длительном
применении кортикостероидов, при болезни
Иценко–Кушинга, диабетической коме,
передозировке сердечных гликозидов
и др.
1) горизонтальному
смещению сегмента ST ниже изолинии;
2)
уменьшению амплитуды зубца Т или
формированию двухфазного ( /–) или
отрицательного зубца Т;
3) увеличению
амплитуды зубца U;
4)
удлинению электрической систолы
желудочков — интервала QT.
На рис. 155 представлена
ЭКГ больного с гипокалиемией.
Рис.
155. ЭКГ больного
с гипокалиемией.
Экг при гиперкалиемии
Гиперкалиемия
наблюдается у больных с заболеваниями
почек, осложненными почечной
недостаточностью и при передозировке
препаратов калия.
1) высокие, узкие,
заостренные положительные зубцы Т;
2)
укорочение электрической систолы
желудочков — интервала QT;
3) замедление
проводимости, развитие блокад сердца;
4) склонность к
синусовой брадикардии.
На рис. 156 представлена
ЭКГ больного с гиперкалиемией.
Рис.
156. ЭКГ больного
с гиперкалиемией.
Экг при кардиомиопатиях
Типичных
изменений ЭКГ у больных кардиомиопатиями
(дилатационная, гипертрофическая,
рестриктивная) не наблюдается. Однако
электрокардиографическое исследование
имеет важное значение в комплексной
диагностике кардиомиопатии.
Можно выделить
следующие варианты ЭКГ при кардиомиопатиях:
а) гипертрофия ЛЖ; б) гипертрофия ПЖ; в)
гипертрофия обоих желудочков; г)
инфарктоподобные изменения ЭКГ; д)
истинно рубцовые изменения ЭКГ; е)
низковольтажный комплекс QRS.
Указанные
варианты могут сочетаться с изменениями
предсердного комплекса (P-mitrale, P-pulmonale),
что особенно характерно для гипертрофической
кардиомиопатии, с правильным синусовым
ритмом или с различными видами аритмий.
Экг при нейроциркуляторной дистонии
а)
отрицательные зубцы Т в двух и более
отведениях (наиболее часто в V1–V3,
реже во II, III, aVF или V4–V6);
б)
отрицательные зубцы Т во всех отведениях
(«синдром тотальной негативности зубцаТ»);
в)
высокоамплитудные («гигантские») зубцы
Т с повышением сегмента SТ на 2–3 мм
выпуклостью книзу в правых грудных
отведениях;
г) снижение сегмента
ST на 1 мм и более;
д) синдром ранней
реполяризации желудочков.
Кроме
неспецифических изменений со стороны
сегмента ST и зубца Т, при нейроциркуляторной
дистонии могут отмечаться различные
расстройства сердечного ритма: синусовая
тахибрадикардия, синусовая аритмия,
синаурикулярная блокада, миграция
водителя ритма, экстрасистолия,
пароксизмальная суправентрикулярная
тахикардия и др.
Изменения
ЭКГ у больных нейроциркуляторной
дистонией требуют проведения
дифференциальной диагностики прежде
всего с ИБС. Для этого используются
различные пробы (велоэргометрия, тредмил,
медикаментозные тесты и др.).
а)
горизонтальным подъемом сегмента ST (от
1 до 6 mV), чаще выпуклостью кверху,
начинающимся с точки соединения
нисходящей части зубца R и сегмента ST
(точкаj);
б)
наличием зазубрины или волны соединения
(J-Wave)
на нисходящем колене зубца R в месте
отхождения сегмента ST;
в)
ротацией сердца против часовой стрелки
вокруг продольной оси, что проявляется
быстрым и резким нарастанием амплитуды
зубца R в грудных отведениях с одновременным
уменьшением или исчезновением зубца
S;
г)
сочетанием подъема сегмента ST с
отрицательными или заостренными,
или высокоамплитудными зубцами Т в
соответствующих отведениях, что
может быть причиной гипердиагностики
инфаркта миокарда (рис. 157).
Рис.
157. Синдром
ранней реполяризации желудочков,
имитирующий ЭКГ-признаки заднебокового
инфаркта миокарда.
Диагностика стенокардии
Зарегистрированные изменения сегмента ST и зубца Т характерны не только для стенокардии. Они наблюдаются при дистрофических нарушениях миокарда различных причин, миокардитах, электролитных нарушениях.
Отличить их помогают медикаментозные пробы:
- положительные изменения после приема Нитроглицерина указывают на ишемию сердца;
- улучшение ЭКГ-картины после приема калийсодержащих препаратов не характерно для ИБС, а подтверждает электролитные изменения;
- положительный результат после приема Обзидана более характерен для миокардиодистрофии нейроэндокринного происхождения, но возможен и при стенокардии.
- Чувство сдавливания, распирания, жжения и тяжести в области сердца.
- Ощущения сдавливания, распирания, жжения и тяжести локализованы за грудиной, но могут распространяться в левую руку, левое плечо, левую лопатку и шею. Реже может отмечается распространение ощущений в нижнюю челюсть, правую половину груди, правую руку и верхнюю часть живота.
- Ощущения сдавливания, распирания, тяжести или жжения возникают приступами. Причем продолжительность приступа составляет не менее одной минуты, но и не более 15 минут.
- При каких условиях развивается приступ – внезапно, на пике физической нагрузки (ходьба, бег, подъем по лестнице даже на один марш, обильный прием пищи, преодоление сильного ветра и т.д.).
- Чем купируется приступ – уменьшение болей происходит очень быстро, после прекращения физической активности или после приема одной таблетки нитроглицерина.
Когда у человека имеются все вышеперечисленные клинические симптомы, то у него типичная стенокардия. В принципе, в таком случае диагноз очевиден, но дополнительно все равно назначаются анализы и инструментальные обследования, так как они необходимы для уточнения общего состояния организма и степени тяжести заболевания.
Лабораторные исследования выявляют возможные источники ИБС. К обязательным анализам относятся:
- общий анализ крови. Показывает состояние эритроцитов и гемоглобина. По результатам можно сделать вывод об анемии, следствие которой – недостаток кислорода в тканях. Это причина слабости, головокружения и других симптомов;
- определение уровня глюкозы в крови. Избыток сахара провоцирует сахарный диабет – тревожный фактор риска ИБС. Повышенная вязкость крови ведет к нарушению кровоснабжения, тромбообразованию. Одышка, потливость, частое сердцебиение сопровождают стенокардию на фоне сахарного диабета;
- анализ липидного профиля. Показывает уровень жиров и липопротеидов, по которому можно судить, насколько человек предрасположен к сердечно-сосудистым заболеваниям. Рост липопротеидов низкой плотности, а, соответственно, и накопление холестерина в сосудах, ведет к образованию атеросклеротических бляшек и замедляет кровоток;
- определение концентрации креатинина. Накопление креатинина в крови ведет к патологиям почек, снижая скорость кровотока. Внешне это выражается тошнотой, головокружением, слабостью.
Могут быть назначены и дополнительные анализы:
- определение тропонина I в крови. Белок тропонин, присущий клеткам сердечной мышцы, попадая в кровь, свидетельствует о нарушении миокарда. В здоровом состоянии его уровень настолько мал, что практически не определяется;
- уровень гормонов щитовидной железы. Повышенная выработка железой гормонов (гипотериоз) ведет к расщеплению белков миокарда, замещению тканей сердечной мышцы соединительными, увеличенной нагрузке на сердце, учащению сердечных ритмов и другим патологиям.
Атипичные формы предсердной пароксизмальной тахикардии
| № задания | Глава | Глава | Глава | Глава | Глава | Глава | Глава |
| | 1 | 1 | 4 | 1, | 1 | 1, | 1, |
| | 2 | 2 | 4 | 1, | 1, | 1, | 1, |
| | 2, | 3 | 1, | 1, | 1, | 1, | 1, |
| | 1, | 4, | 1, | 1, | 5 | 6 | 6 |
| | 1, | 3 | 1, | 1, | 1, | 1, | 3, |
| | 4 | 1 | 1, | 1, | 1, | 2, | 1, |
| | 1 | 4 | 1, | 1, | 1, | 1, | 1, |
| | 2 | 3 | 1, | 2, | 1, | 1, | 1, |
| | 4, | 4 | 2, | 1, | 5 | 3, | 1, |
| | 2 | 2 | 1, | 1, | 1, | 1, | 2, |
А. Экстрасистолическая
форма (типа «Repetetive»). В отличие от
классической формы предсердной
пароксизмальной тахикардии
экстрасистолическая характеризуется
наличием непродолжительных приступов,
состоящих из 5–20 и больше наджелудочковых
экстрасистол, разделенных одним или
несколькими нормальными сокращениями
(рис. 96).
Рис.
96. Экстрасистолическая
форма пароксизмальной предсердной
тахикардии, при V = 25 мм/с.
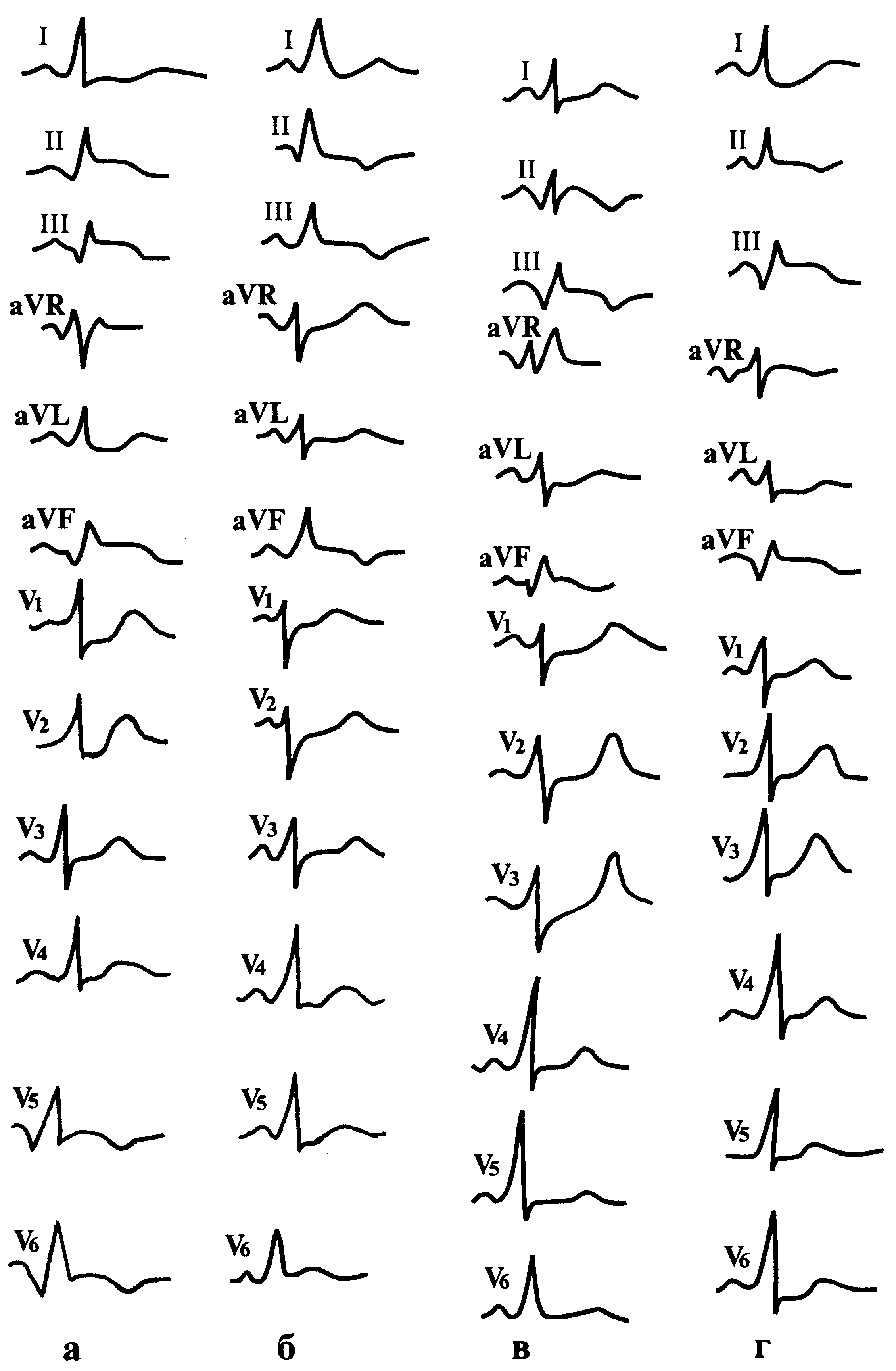
Б. Политопная или
хаотическая предсердная пароксизмальная
тахикардия.
1)
различные по форме с неправильным ритмом
и частотой 100–250 в 1 мин эктопические
волны Р;
2)
изоэлектрический интервал между волнами
Р;
3)
часто варьирующий по длине интервал
Р–Р
и наличие АВ-блока различной степени с
непроведенными в желудочки волнами Р.
Это вызывает неправильный желудочковый
ритм с частотой 100–150 в 1 мин.
Рис.
97. Хаотическая
предсердная тахикардия.
Э — экстрасистолы.
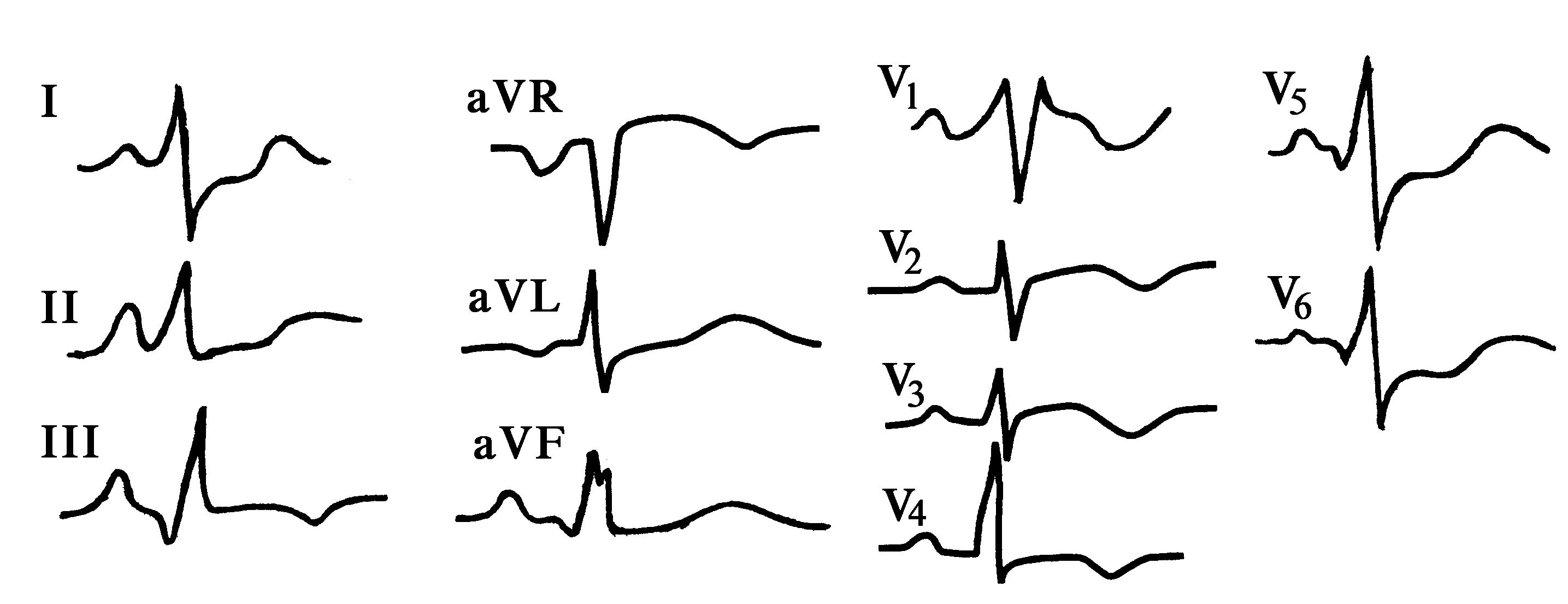
1)
эктопические волны Р
с частотой 150–250 в мин;
2) АВ-блокада II
степени, чаще всего 2:1, с частыми периодами
без АВ-блокады;
3)
наличие изоэлектрической линии между
отдельными эктопическими волнами
Р;
4)
различная морфология эктопических волн
Р
в сравнении с Р.
Рис.
98. Предсердная
тахикардия с АВ-блокадой 2:1.
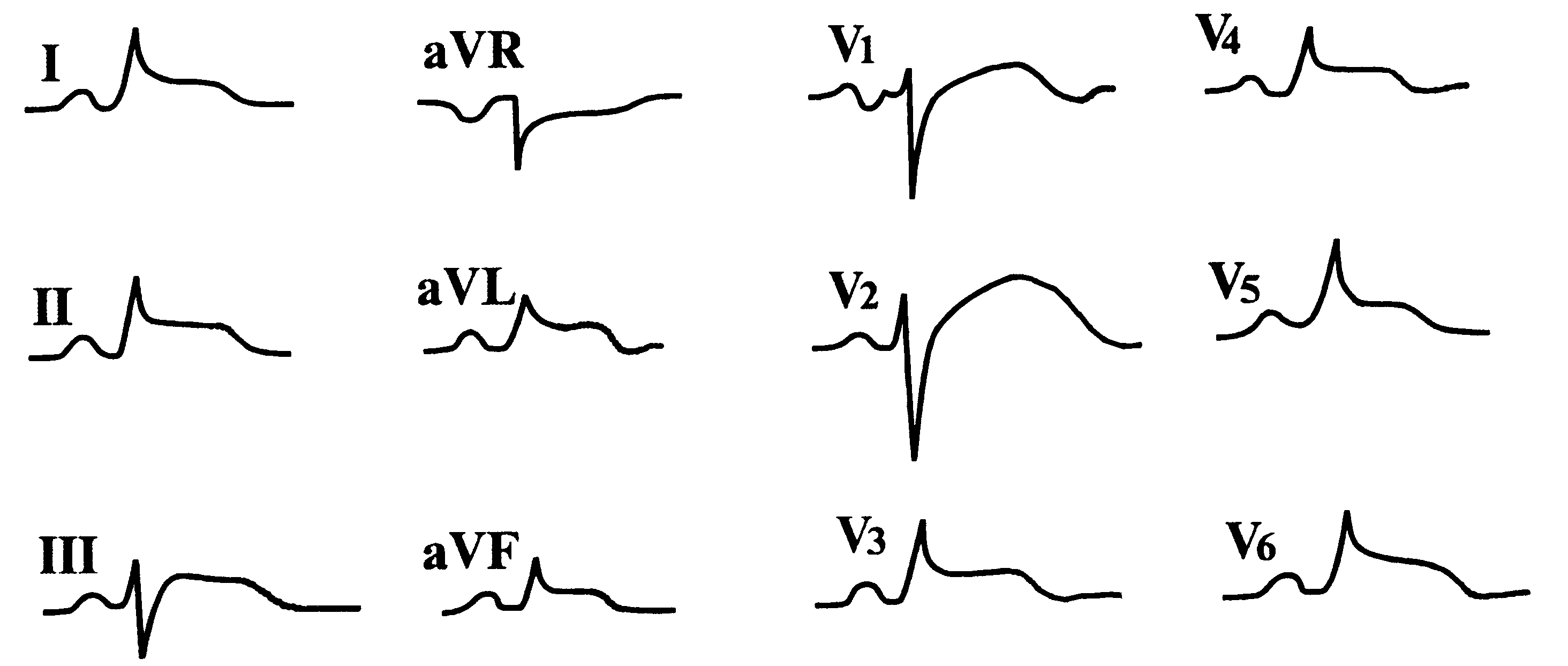
Г.
Предсердная пароксизмальная тахикардия
с предшествующей постоянной блокадой
ножек пучка Гиса или деформированными
желудочковыми комплексами вследствие
наличияWPW.
Отличить
данное нарушение ритма от желудочковой
пароксизмальной тахикардии помогает
только наличие волны Р
перед каждым желудочковым комплексом
(рис. 99).
Рис.
99. Предсердная
пароксизмальная тахикардия с блокадой
ПНПГ.
Д. Предсердная
пароксизмальная тахикардия с преходящей
функциональной блокадой ножек пучка
Гиса (желудочковая аберрация).
Так
же, как и в предыдущем случае, отличить
данное нарушение ритма от желудочковой
тахикардии помогает обнаружение связи
волны Р
с желудочковым комплексом.
Впервые возникшая
На какие проявления ориентируются врачи при направлении на ЭКГ?
- ЭКГ (электрокардиография) (записаться). Метод, позволяющий выявлять изменения в сердце, характерные для стенокардии (нарушения ритма и проводимости, гипертрофия миокарда, удлинение сердечного цикла, возможно признаки перенесенного в прошлом инфаркта). Однако, вне приступа у многих, особенно молодых больных стенокардией, на ЭКГ не выявляется каких-либо изменений, то есть она такая же, как и у здоровых людей. Если ЭКГ снимается во время приступа стенокардии, то всегда фиксируются признаки ишемии миокарда, такие, как высокий (более 8 мм) и/или отрицательный зубец Т, сегмент ST опускается ниже изолинии или резко поднят.
- Холтеровское мониторирование ЭКГ (суточное ЭКГ) (записаться). Метод, который заключается в ношении небольшого прибора, фиксирующего ЭКГ непрерывно в течение суток. Такое мониторирование позволяет фиксировать даже незначительные приступы стенокардии, а также выяснить условия возникновения приступов.
- Функциональные нагрузочные пробы (велоэргометрия (записаться), беговая дорожка, добутаминовый тест, дипиридамоловый тест, чреспищеводная электростимуляция сердца). Данные пробы представляют собой искусственное провоцирование приступа стенокардии с целью её точного выявления и подтверждения у тех пациентов, у которых ЭКГ совершенно нормальна. Во время проведения функциональных тестов непрерывно записывается ЭКГ, каждые 2 – 3 минуты измеряется давление и прослушиваются тоны сердца. Наиболее часто проводят велоэргометрию и беговую дорожку. Добутаминовый, дипиридамоловый тесты и чреспищеводная электростимуляция проводятся только в тех случаях, когда пациент не может пройти беговую дорожку (бежать по дорожке) или велоэргометрию (крутить педали на тренажере).
- Сцинтиграфия. Метод, который позволяет выявлять участки сердечной мышцы, страдающие от ишемии, путем введения в сосуды сердца изотопов таллия. После введения изотопов фиксируется их излучение специальными приборами, причем в области ишемии такое излучение гораздо ниже, чем в соседних, не страдающих от недостатка кислорода.
- Эхо-КГ (эхокардиография) (записаться). Метод, который позволяет оценить состояние сердечной мышцы и сосудов, то есть определить размеры сердца, степень наполнения кровью сердца, наличие застоя в малом круге, утолщение миокарда, имеющиеся нарушения кровотока в сердечных артериях. При стенокардии обычно фиксируется ухудшение подвижности стенки сердца в области ишемии.
- Коронарография (записаться). Метод, позволяющий выявить пораженные атеросклерозом сосуды сердца, размеры атеросклеротических бляшек, степень сужения просвета артерий. При проведении коронарографии в сосуды сердца вводится рентгеноконтрастное вещество, после чего делают несколько рентгеновских снимков.
Инструментальные обследования необходимы для установления объема поражения кровеносных сосудов сердца, а также для определения функционального класса стенокардии. Данные факторы имеют значение в подборе необходимой терапии.
- Стенокардия III-IV функционального класса, сохраняющаяся на фоне терапии;
- Признаки сильной ишемии миокарда на основании данных ЭКГ, Холтеровского мониторирования, велоэргометрии и др.;
- Наличие в прошлом эпизодов желудочковых аритмий или случаев внезапной сердечной смерти;
- Прогрессирование стенокардии на фоне терапии;
- Сомнительные результаты других инструментальных методов обследования (ЭКГ, Эхо-КГ и др.).
Во всех остальных случаях коронарография необязательна, и назначается при наличии технической возможности ее проведения и согласии пациента на неприятное обследование.
Квалифицированный опрос пациента – первый в списке ответов на вопрос «как выявить стенокардию?». Тщательно собираются и фиксируются в медицинской карте жалобы больного, выясняется, когда болезнь стартовала, что ей предшествовало. Узнаются условия жизни и трудовой деятельности обследуемого, наследственные патологии, перенесенные заболевания, вредные привычки.
По статистике, более половины случаев обращений с жалобами на боль в области сердца имеют ишемическое происхождение. По этой причине все симптомы обязательно изучаются как возможные проявления ишемической болезни сердца.
Болевые ощущения пациента оцениваются со следующих позиций:
- локализации;
- длительности;
- характера протекания;
- связи с физической и эмоциональной нагрузкой.
Пациент указывает на источник боли рукой. Как правило, ее очаг – грудная клетка, однако, в некоторых случаях она может локализоваться в нижней челюсти, левой руке, лопатке, сразу под ребрами. Боль возникает, если имеет место увеличенное потребление кислорода. Такое бывает при физических нагрузках, нахождении в холоде, плотном перекусе, стрессовых ситуациях, любых случаях, когда увеличивается частота сердечных сокращений.
Приступ боли обычно имеет четкие границы и длится от 2 до 10 минут. Он быстро проходит, если вернуться в спокойное состояние или принять таблетку нитроглицерина. Если дискомфорт длительный, он может указывать на инфаркт миокарда.
Достаточно часто пациенты характеризуют боль в груди как чувство тяжести, жжения, давления. Этот дискомфорт может сопровождаться обильным потоотделением, слабостью, одышкой, учащенным сердцебиением, бледностью, тревожностью.
Учитываются факторы риска ИБС. Врач относит заболевание к стенокардии с большей вероятностью, если выясняется, что пациент курит, если в прошлом у опрашиваемого диагностировались боли мышц при ходьбе (перемежающаяся хромота), инфаркт миокарда, инсульты, сахарный диабет, а также, если его родители страдают заболеваниями сердечнососудистой системы.
Учитывается возраст и пол опрашиваемого. Так, у женщин диагностированный ИБС чаще всего бывает после наступления климакса.
Таким образом, болезнь можно диагностировать с высокой точностью, если в ходе поиска ответа на вопрос «как распознать стенокардию?» были выявлены следующие обстоятельства:
- боль носит характер приступа, начало и окончание ее явно выражено;
- приступ спровоцирован определенными обстоятельствами, как правило, физическим и эмоциональным напряжением;
- употребление нитроглицерина дает хороший эффект;
- остальные признаки, такие как очаг возникновения, характер проявления, могут меняться в определенных пределах.
Дифференциальная диагностика стенокардии должна однозначно отличить и исключить из подозрения неврозы, болезни легких, межреберную невралгию, заболевания пищеварительных органов.
После подробного опроса переходят к осмотру больного.
Основой стенокардии является атеросклероз, поэтому обращают внимание на внешние признаки его проявления. Об атеросклерозе свидетельствуют многочисленные ксантомы и ксантелазмы – желтые липидные образования на лбу, веках, сгибах конечностей, в области живота и ягодиц. Об изменении в липидном обмене говорит также «старческая дуга» – дымчатое кольцо по краю глазной радужки. Вертикальную складку на мочке уха (симптом Франка) связывают с коронарным атеросклерозом.
Обращают внимание на отечность нижних конечностей, одышку, вздутие шейных вен, синеватый цвет кожи и слизистых оболочек. Это признаки недостаточного кровоснабжения из-за нарушений в работе сердца.
Производится аускультация(выслушивание) сердца. Оцениваются сердечные ритмы и шумы. Измеряется пульс и давление. Активно выявляются все симптомы состояний, способных спровоцировать ИБС. Более точная диагностика стенокардии предполагает другие исследования.
В первую очередь, это электрокардиограмма (ЭКГ) – простое исследование, показывающее наличие или отсутствие повреждений сердца или артерий. Если ЭКГ делается во время приступа стенокардии, также станет ясно, связаны ли боли с проблемами сердца.
Следующим шагом после ЭКГ может быть обследование под нагрузкой. Как правило, во время его проведения вам предложат встать на беговую дорожку, чтобы врач смог понять, как ваше сердце справляется с физическими нагрузками. При этом часто делается рентген сердца до и после пробежки, чтобы выявить, какие отделы недостаточно кровоснабжаются. Если таковые выявлены, это значит, что ряд артерий действительно заблокированы.
Еще одной важной процедурой является катетеризация сердца. В рамках этого обследования очень длинная и тонкая трубочка вставляется в крупную артерию на руке или ноге и постепенно ведется к сердцу. Затем через нее в артерии вокруг сердца вводится особый контрастный краситель и делается рентген. Естественно, это дает гораздо более четкую картину наличия заблокированных артерий.
Клинические симптомы стенокардии достаточно хорошо известны. У 75% пациентов имеются:
- приступообразные боли за грудиной длительностью от нескольких секунд до 40 минут;
- иррадиация в левую половину грудной клетки, плечо, нижнюю челюсть;
- давящий или сжимающий характер;
- сопутствующие аритмии, головокружение, одышка.
Эффективность Нитроглицерина для снятия болевого синдрома говорит в пользу стенокардии.
Для более точной диагностики используются инструментальные методы обследования. Один из самых доступных — электрокардиографический. ЭКГ при стенокардии служит объективным доказательством и признаком нарушенного баланса между потребностью клеток миокарда в кислороде и его поступлением. Оборудованием оснащены машины «Скорой помощи», все поликлиники, фельдшерские пункты. С возможными изменениями на ЭКГ ознакомлены врачи любых специальностей.
Приложение 1
Общая схема
расшифровки ЭКГ
I.
Анализ сердечного ритма и проводимости.
1. Оценка регулярности
сердечных сокращений.
2. Подсчет числа
сердечных сокращений.
3. Определение
источника возбуждения.
4. Оценка функции
проводимости.
II. Определение
поворотов сердца вокруг переднезадней,
продольной и поперечной осей.
1. Определение
положения электрической оси сердца во
фронтальной плоскости.
2. Определение
поворотов сердца вокруг продольной
оси.
3. Определение
поворотов сердца вокруг поперечной
оси.
III. Анализ
предсердного зубца Р.
IV. Анализ
желудочкового комплекса QRST.
1. Анализ комплекса
QRS.
2. Анализ сегмента
RS–T.
3. Анализ зубца Т.
4. Анализ интервала
Q–T.
V. Электрокардиографическое
заключение.
1. Источник ритма
(возбуждения).
2. Оценку регулярности
ритма (правильный или неправильный).
3. Число сердечных
сокращений.
4. Положение
электрической оси сердца.
а) нарушения ритма;
б) нарушения
проводимости;
в) гипертрофия
миокарда;
г) повреждения миокарда (ишемия, некроз,
дистрофия, рубец).
Приложение 2
Задания для
самостоятельной работы по расшифровке
ЭКГ
1. Определить
характер сердечного ритма и обосновать
его.
2. Охарактеризовать
положение сердца во фронтальной,
горизонтальной и сагиттальной плоскостях
и дать этому обоснование.
3. Выявить
электрокардиографические синдромы на
данной ЭКГ, обосновать их и дать им
характеристику, согласно классификации.
Примечание: этот
раздел анализируется с использованием
общей схемы расшифровки ЭКГ.
Б.
На основании предыдущего раздела
сформулировать ЭКГ-заключение, согласно
рекомендациям, приведенным в пособии.
В. Сопоставить
свое заключение с приведенными эталонами.
Г. В случае несовпадения заключений
провести разбор ошибок.
Амплитудно-временные параметры
ЧСС………………………63
в мин Интервал PQ……………………..0,18 с
Угол альфа…не
определяется Длительность
QRS…………….0,12 с
Длительность
Р………….0,08 с Интервал
QT……………………..0,41 с
Описание.Зубец Р во
II, III, V4
отведениях двугорбый, с расстоянием
между вершинами более 0,02 с. Комплексы
QRS широкие, в правых грудных отведениях
направлены вверх. Зубец S в левых грудных
отведениях широкий. Депрессия сегмента
ST косонисходящая, в отведении V1
переходящая в отрицательный зубец Т.
Отрицательные зубцы Т в отведениях V2,
V3.
Глубокий, широкий зубец Q в III, аVF
отведениях.
ЧСС………………………71
в мин Интервал PQ…………………….0,19 с
Угол
альфа………………… 135° Длительность
QRS…………..0,11 с
Длительность
Р………….0,06 с Интервал
QT…………………….0,32 с
Описание.
Комплекс QRS широкий, направлен вверх в
отведении V1
в сочетании с косонисходящими сегментами
ST в V1,
V2
и отрицательным зубцом Т в этих же
отведениях, а также в II, III, aVF. Имеются
высокие зубцы R в левых грудных отведениях
в сочетании с косонисходящей депрессией
сегмента ST в этих же отведениях.
ЧСС………………………60
в мин Интервал PQ……………………..0,19 с
Угол
альфа………………….– 40° Длительность
QRS…………….0,09 с
Длительность
Р…………..0,09 с Интервал
QT……………………..0,40 с
Описание.Резкое
отклонение электрической оси сердца
влево. Высокие зубцы R в левых грудных
отведениях, изменения реполяризации в
отведениях I, аVF, V4,
V6.
Отсутствие постепенного нарастания
зубца R от правых грудных отведений к
отведению V4
и зазубренность зубца R в V4.
ЧСС……………………136
в мин Интервал PQ…….не определяется
Угол
альфа………………… 90° Длительность
QRS………….. 0,12 с
Длит. Р………не
определяется Интервал
QT…………………….0,31 с
Описание.Частота
сокращений желудочков (QRS) — 136 в мин,
желудочковые комплексы широкие, ритм
сокращений правильный (первые 5
комплексов), 6-й нормальный, с зубцом Р
и интервалом PQ, но широким комплексом
QRS. Седьмой сердечный цикл преждевременный.
ЧСС………………………88
в мин Интервал PQ……………………..0,06 с
Угол
альфа…………………..–60° Длительность
QRS…………….0,14 с
Длительность
Р…………. 0,05 с Интервал
QT…………………….0,33 с
Описание.Частота
предсердных волн (Р) — 176 в 1 мин, а частота
комплекса QRS — 88. Каждый 2-й предсердный
комплекс связан с желудочковым через
интервал PQ. Комплекс QRS уширен и на
восходящем колене зубцов R имеет
добавочную (дельту) волну (V3–V6).
В правых грудных отведениях желудочковый
комплекс направлен вверх и имеет
остроконечную форму. Во всех отведениях
нарушена реполяризация. Во II, III, aVF
отведениях имеется комплекс QS.
ЧСС……………………..66
в мин Интервал PQ…………………….0,11 с
Угол
альфа………………… 13° Длительность
QRS……………0,10 с
Длительность
Р………….0,09 с Интервал
QT…………………….0,32 с
Описание.
PQ — укорочен. Дельта-волна на восходящем
колене зубца R (I, II, aVL, V3–V6).
Высокие зубцы Т в V2–V4.
QS в III отведении.
ЧСС……………………162
в мин Интервал PQ……………………..0,16 с
Угол
альфа………………… 45° Длит. QRS……………0,06
с и 0,12 с
Длительность
Р…………0,06 с Интервал
QT…………………….0,35 с
Описание.
Частое сокращение желудочков с изменчивой
частотой (126–162 в мин). Ширина QRS разная:
в I цикле нормальная (0,06 с), в последующих
уширенная (0,12 с). 1 полному сердечному
циклу предшествуют нормальные параметры
зубца Р и интервала PQ. Первому комплексу
QRS пароксизма предшествует уширенный
(0,11 с) зубец Р, после которого желудочковый
комплекс уширяется и сопровождается
изменениями фазы реполяризации
(депрессией сегмента ST и отрицательным
Т). Конфигурация желудочкового комплекса
в период пароксизма остроконечная с
широким основанием и дельта-волной
(V3).
ЧСС……………………..71
в мин Интервал PQ…………………….0,17 с
Угол
альфа…………………. 38° Длительность
QRS…………….0,08 с
Длительность
Р………….0,10 с Интервал
QT…………………….0,35 с
Описание.
Высокоамплитудный зубец Р (II, III, aVF
отведение). Глубокие зубцы QS в V1–V4,
депрессия ST в сочетании с отрицательным
зубцом Т в V5
и V6.
Отрицательный Т во II, III, aVF отведениях.
Эталоны ответов
Рис.
1. Атриовентрикулярная
блокада III степени (полная). Проксимальный
тип. Очаговые изменения в заднебазальных
отделах левого желудочка (инфаркт
миокарда?).

Обоснование.
АВ-блокада III степени подтверждается
полной диссоциацией в работе предсердий
и желудочков. Частота сокращений
предсердий (Р) соответствует 84 в мин, а
желудочков (QRS) — 42, т. е. соотношение
2:1. Проксимальный (высокий) тип АВ-блокады
характеризуется нормальным по ширине
комплексом QRS, что имеется в данном
случае.
Наиболее часто представленный
вариант аритмии встречается при инфаркте
миокарда задней стенки левого желудочка.
Учитывая наличие высоких желудочковых
комплексов QRS в правых грудных отведениях,
особенно при наличии глубокого
отрицательного зубца Т в отведении V1,
нельзя исключить очаговые изменения в
заднебазальных отделах левого желудочка
(инфаркт).
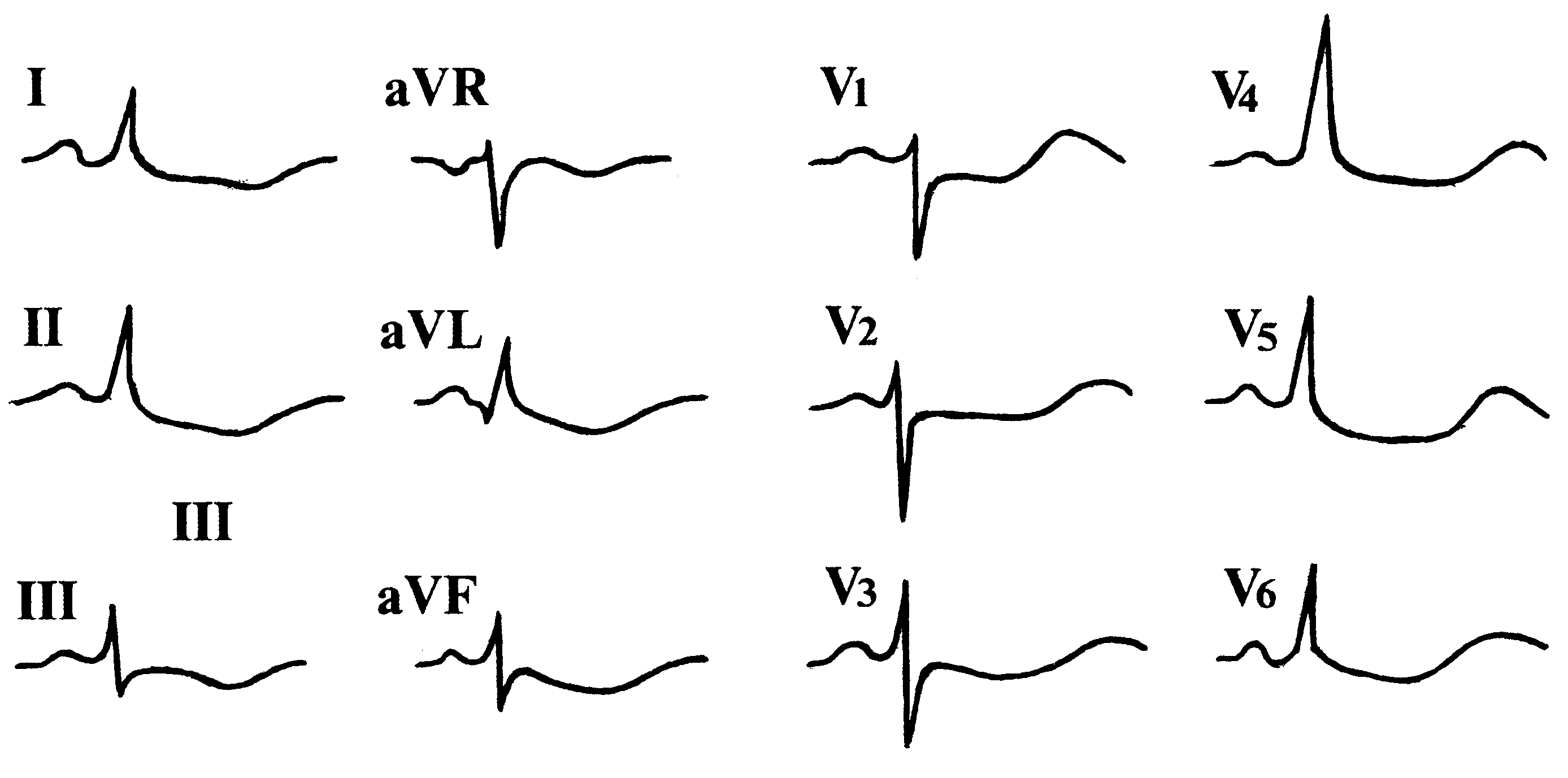
Рис.
2. Правильный
синусовый ритм. Эл. ось неопределенная.
Нарушение внутрипредсердной проводимости.
Полная блокада правой ножки пучка Гиса.
Очаговые изменения в нижнедиафрагмальной
области левого желудочка (рубец).
Обоснование.
Электрическую ось определить не удается,
поскольку зубцы желудочкового комплекса
в I, II, III отведениях практически эпифазны.
Изменения формы зубца Р соответствуют
признакам нарушения внутрипредсердной
проводимости. Уширение QRS до 0,12 с, его
направленность вверх в отведениях V1,
V2,
его конфигурация (зазубренность), в
сочетании с широкими «корытообразными»
зубцами S в левых грудных отведениях, а
также с косонисходящей депрессией
сегмента ST в V1
и отрицательными Т в V2,
V3
характерно для полной блокады правой
ножки пучка Гиса.
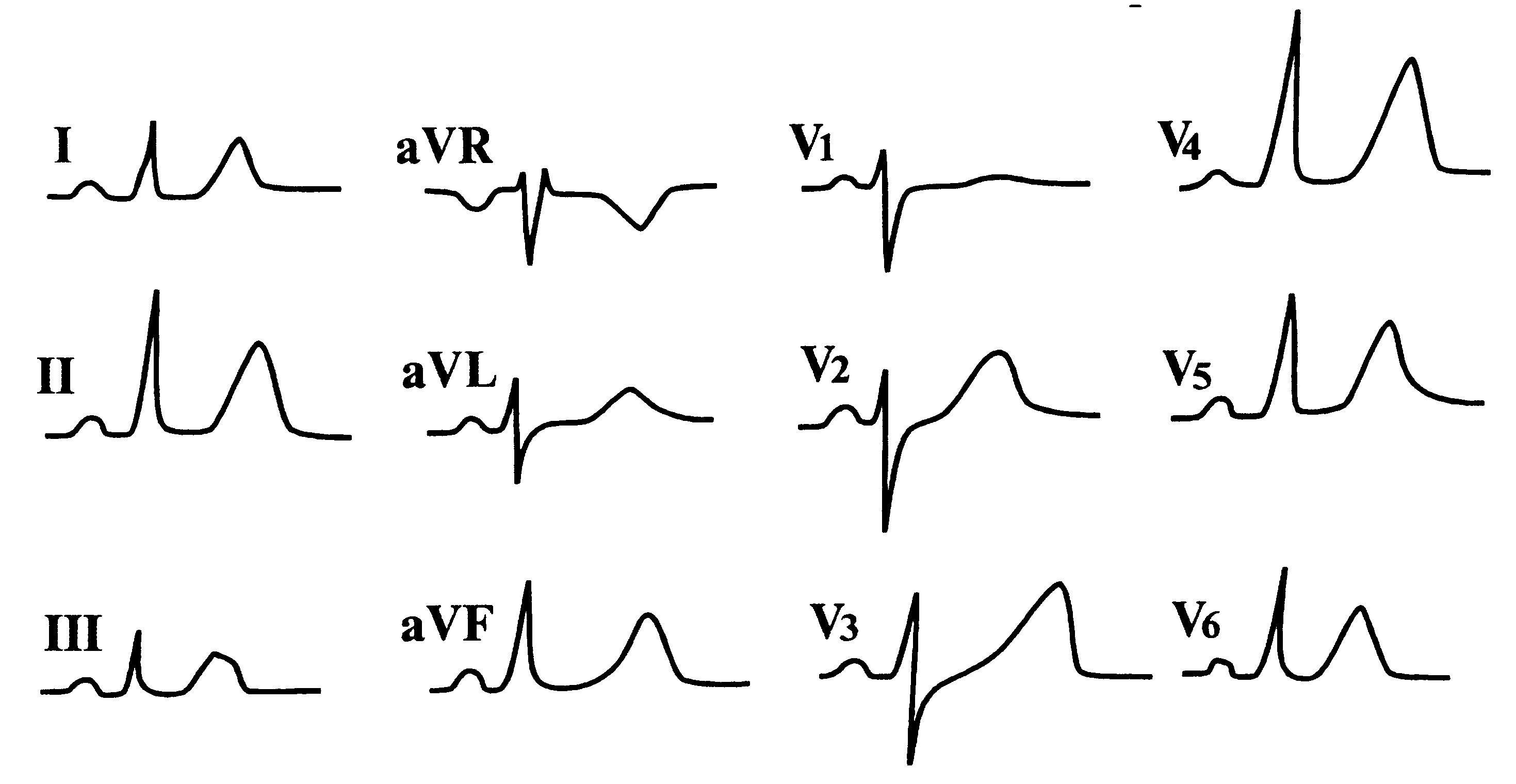
Рис.
3. Правильный
синусовый ритм. Отклонение электрической
оси вправо. Неполная блокада правой
ножки пучка Гиса. Признаки гипертрофии
обоих желудочков с перегрузкой.
Обоснование.
Уширенный комплекс QRS с остроконечной
вершиной, направленной вверх в V1,
сочетающейся с изменениями сегмента
ST и отрицательным зубцом Т в V1,
V2,
а также в II, III, aVF и глубокими зубцами S
в V5,
V6
указывают на гипертрофию правого
желудочка с замедленным проведением
(неполная блокада правой ножки) и его
перегрузку.
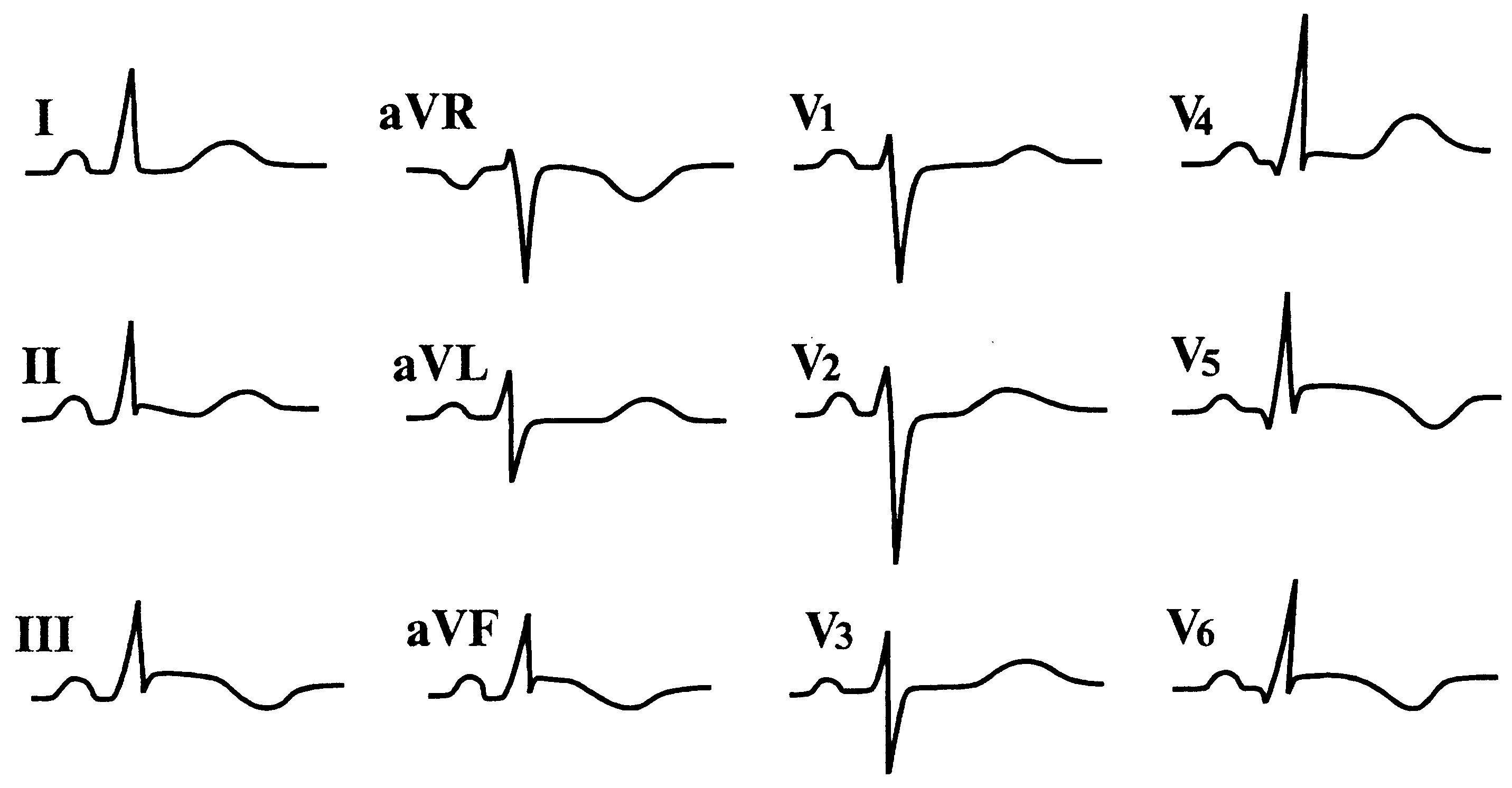
Рис.
4. Правильный
синусовый ритм. Отклонение электрической
оси влево. Блокада передневерхней ветви
левой ножки пучка Гиса. Гипертрофия
левого желудочка с нарушением коронарного
кровообращения. Очаговые (рубцовые)
изменения в области перегородки и
верхушки левого желудочка.
Обоснование.
Отклонение электрической оси сердца
более чем –30
позволяет диагностировать блокаду
передневерхней ветви левой ножки пучка
Гиса. RV4
{amp}lt; RV5
{amp}lt; RV6
— признак гипертрофии левого желудочка.
Его сочетание с изменениями реполяризации
в I, аVL, V4–V6
в виде депрессии ST и отрицательного
зубца Т в V2–V6
дает основание говорить о сочетании
гипертрофии левого желудочка с нарушением
коронарного кровообращения.
Очаговые
изменения в перегородке и верхушке
сердца можно заподозрить по отсутствию
постепенного нарастания зубца R от V1
до V4
и зазубренности зубца R в отведении V4.
Наиболее вероятным является их рубцовый
генез, поскольку изменения сегмента ST
и зубца Т не соответствуют признакам
острого повреждения миокарда (подъем
ST с переходом в положительный или
отрицательный зубец Т).
Рис.
5. Суправентрикулярная
(узловая) пароксизмальная тахикардия
со спонтанным восстановлением синусового
ритма. Единичная суправентрикулярная,
поздняя экстрасистолия. Полная блокада
правой ножки пучка Гиса. Вертикальное
направление электрической оси сердца.
Обоснование.
Большая частота ритмичных желудочковых
сокращений свидетельствует о тахикардии.
Отсутствие зубца Р характерно для
узловой формы этой аритмии. Широкий
комплекс QRS не противоречит
суправентрикулярному характеру
тахикардии, а свидетельствует о
сопутствующем нарушении внутрижелудочковой
проводимости по типу полной блокады
правой ножки пучка Гиса (QRS {amp}gt;
0,11,
М-образный характер QRS в V1,
V2
в сочетании с широким зубцом S в V5,
V6
и изменениями сегмента ST и зубца Т в V1,
V2).
Это отчетливо подтверждается сохранением
измененного комплекса QRS после спонтанного
восстановления синусового ритма (6, 8
сердечные циклы). После 6 комплекса
следует единичная суправентрикулярная,
поздняя экстрасистола (7 комплекс).
Спонтанное восстановление синусового
ритма, а также и внезапное его нарушение
характерно для пароксизмальной формы
тахикардии.
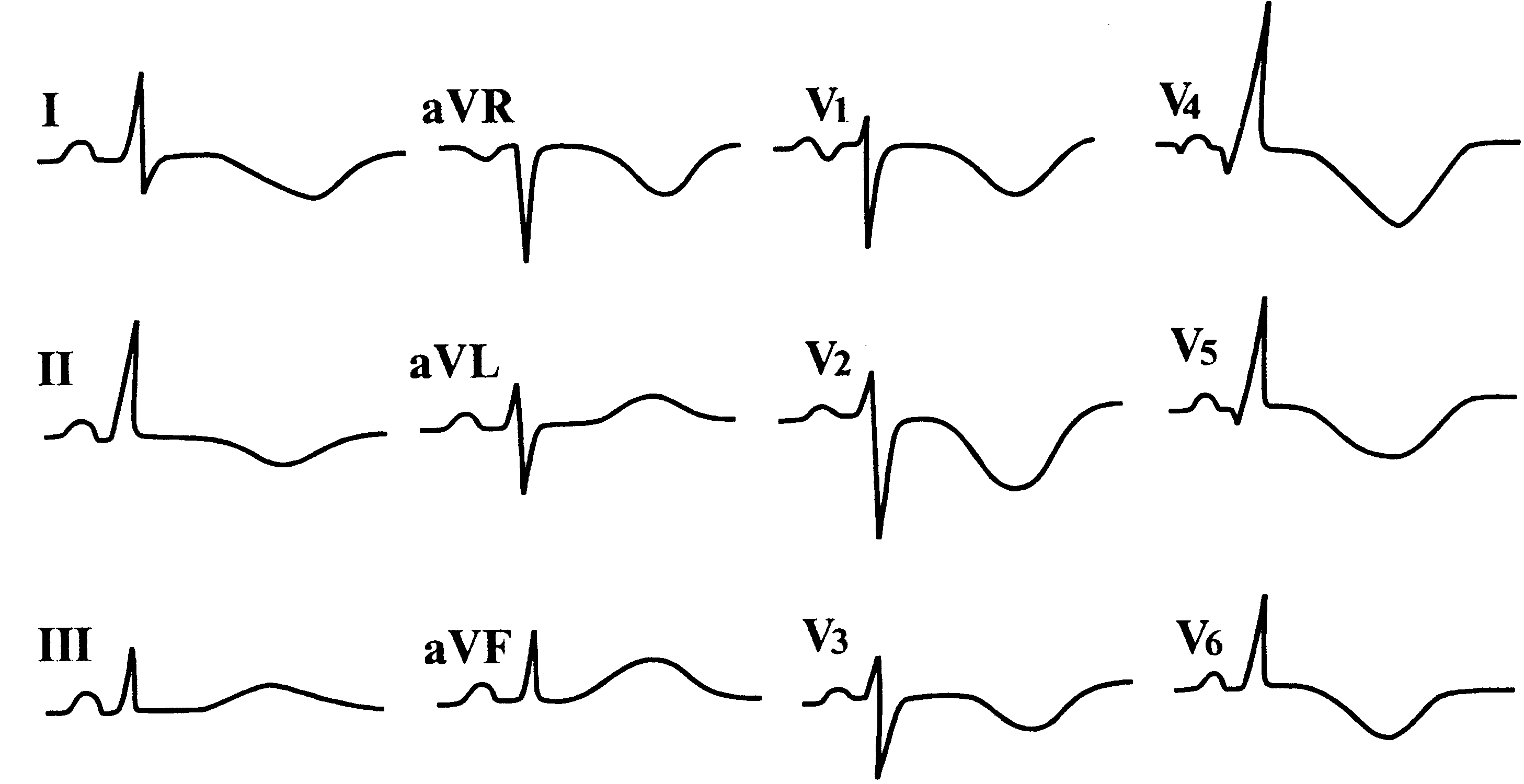
Рис.
6. Предсердная
тахикардия с АВ-блокадой II степени (2:1)
на фоне синдрома Вольфа–Паркинсона–Уайта
(ВПУ) типа А.
Обоснование.Предсердная
тахикардия подтверждается учащенным
ритмом предсердий (176 в 1 мин), о чем
свидетельствуют зубцы Р,
хорошо определяемые в отведениях V1,
V6,
параметры которых, в частности
длительность, не соответствуют зубцам
Р синусового происхождения. АВ-блокада
подтверждается соотношением сокращений
предсердий и желудочков по типу 2:1.
Характеристики комплекса QRS (его уширение,
наличие дельта-волны, изменение
реполяризации, укорочение PQ)
с направленностью его вверх в правых
грудных отведениях характерны для
синдрома ВПУ типа А. QS во II, III, aVF отведениях
с подъемами сегмента ST в сочетании с
положительными зубцами Т симулирует
крупноочаговый инфаркт миокарда в
заднедиафрагмальной области левого
желудочка.

