Оглавление
Симптомы хронической сердечной недостаточности
Существует несколько основных классических проявлений ХСН, которые возникают вне зависимости от степени поражения других органов организма. Выраженность этих симптомов полностью зависит от формы сердечной недостаточности и ее тяжести.
Основные жалобы пациентов, страдающих ХСН:
- Тахикардия (учащение сердцебиения более 80 — 90 ударов в минуту).
- Одышка, сопровождающаяся учащением неглубокого дыхания.
- Повышенная утомляемость и заметное снижение переносимости физических нагрузок.
- Возникновение сухого кашля, который потом переходит в кашель с отхождением мокроты. Иногда в ней определяются прожилки алой крови.
- Отеки туловища. Сначала они появляются на стопах, затем поднимаются на голени и бедра. После этого отекает поясница и область живота. Может скапливаться жидкость в легких.
- Появление ортопноэ – усиление одышки при горизонтальном положении туловища. В данном случае в лежачем состоянии у пациента также усиливается кашель.
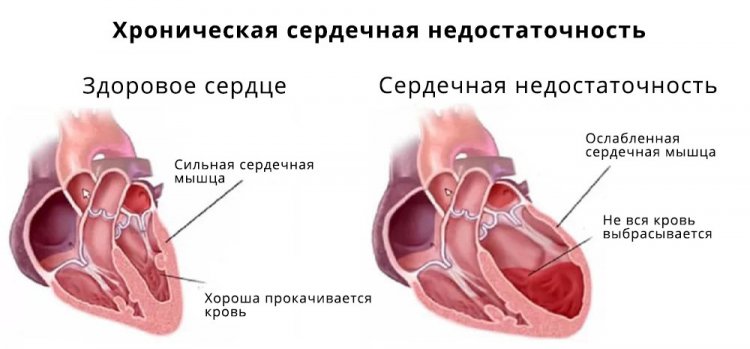
Картина симптомов обусловлена стадией заболевания, тяжестью течения и вовлеченностью в процесс других органов и систем. При длительном развитии болезни появляются нарушения функций всех отделов сердца.
Основные симптомы ХСН заметны уже на ранней стадии: быстрая утомляемость, снижение трудоспособности, одышка, кардиальная астма, сердцебиение, периферические отеки.
Жалобы на быструю утомляемость – первое, с чем сталкивается большинство больных. Причина такого состояния в недостаточном объеме сердечного выброса, ограничении периферического кровотока и развитии гипоксии тканей со стойким ощущением мышечной слабости.
Вначале одышка возникает при физической нагрузке, а в дальнейшем наблюдается даже при незначительных движениях и в состоянии покоя. При прогрессировании патологии больных начинают беспокоить приступы сердечной астмы, т. е. удушья. Пароксизмальная ночная одышка может проявляться в виде:
- спонтанных коротких приступов, проходящих без применения медикаментов;
- отека легких;
- приступов сердечной астмы.
Классификация ХСН и ее проявления
Существует несколько классификаций хронической сердечной недостаточности в зависимости от стадии заболевания, переносимости физической нагрузки и нарушения функции отделов сердца.
1 стадия. Происходят начальные изменения и снижается функция левого желудочка. В связи с тем, что нарушения кровообращения еще не происходит, клинически проявлений никаких нет.
2А стадия. В этом случае происходит нарушение движения крови в одном из двух кругов кровообращения. В итоге происходит застой жидкости либо в легких, либо в нижних отделах туловища, преимущественно на ногах.
2Б стадия. Происходит нарушения гемодинамики в обоих кругах кровообращения и появляются выраженные изменения в сосудах и сердце. В большей степени проявляются отеки на ногах вместе с хрипами в легких.
3 стадия. Появляются ярко выраженные отеки не только на ногах, но и на пояснице, бедрах. Возникает асцит (скопление жидкости в брюшной полости) и анасарка (отечность всего тела). В данной стадии происходят необратимые изменения таких органов как почки, головной мозг, сердце и легкие.
I ФК – повседневная физическая нагрузка переносится бессимптомно и легко. Усиленная физическая активность может приводить к одышке. Восстановление сил после нее немного замедляется. Данные проявления сердечной недостаточности могут вообще отсутствовать.
II ФК – пациенты немного ограничены в активности. В состоянии покоя никаких симптомов нет. При обычной повседневной физической нагрузке появляется учащенное сердцебиение, затрудненное дыхание и усталость.
III ФК – физическая активность заметно ограничена. В покое состояние удовлетворительное. При физической активности меньше привычной степени возникают вышеописанные симптомы.
IV ФК – абсолютно любая физическая активность доставляет дискомфорт. Симптомы сердечной недостаточности беспокоят в состоянии покоя и значительно усиливаются даже при малейших движениях.
Классификация в зависимости от поражения отделов сердца:
- Левожелудочковая – застой крови в сосудах легких — в малом круге кровообращения.
- Правожелудочковая – застой в большом круге: во всех органах и тканях за исключением легких.
- Двужелудочковая (бивентрикулярная) – застойные явления в обоих кругах.
Клинические симптомы хронической сердечная недостаточности варьируют у каждого больного. Одним из первых проявлений, как правило, является одышка. Присоединяется тахикардия, отеки, кашель, синюшность кожных покровов. Отеки у лежачих больных появляются в области крестца, боковых сторон живота. У пациентов без ограниченной подвижности отеки начинаются с лодыжек и распространяются выше. При декомпенсации развивается гидроторакс, гидроперикард, асцит. Нарастает цианоз кожи.
Хроническая сердечная недостаточность диагностируется уже после внимательного клинического осмотра. Диагноз подтверждается ЭКГ, рентгенологическим исследованием сердца и легких. Показательно ЭХОКГ (ультразвуковое исследование) сердца.
Список литературы
АД – артериальное давление
АМКР – антагонисты минералкортикоидных рецепторов
БКК – блокаторы кальциевых каналов
БЛНПГ – блокада левой ножки пучка Гиса
БПНПГ – блокада правой ножки пучка Гиса
БРА – блокаторы рецепторов к ангиотензину II
ВПС – врожденный порок сердца
ВСС – внезапная сердечная смерть
ДДЛЖ – диастолическая дисфункция ЛЖ
ДСН – диастолическая сердечная недостаточность
ДКМП – дилатационная кардиомиопатия
ЖТ – желудочковая тахикардия
ЖНРС – желудочковые нарушения ритма сердца
иАПФ – ингибиторы ангиотензинзин-превращающего фермента
ИБС – ишемическая болезнь сердца
ИКД – имплантируемый кардиовертер-дефибриллятор
ИНРА – ингибиторы неприлизина/рецепторов ангиотензина
ИЛЖ – искусственный левый желудочек
КТИ – кардио-торокальный индекс
КШ – коронарное шунтирование
ЛЖ – левый желудочек
ЛЖАИК – левожелудочковый аппарат искусственного кровообращения
ЛП – левое предсердие
ЛПНП – липопротеины низкой плотности
МКР – минералокортикоидный рецептор
МНО – международное нормализованное отношение
МПК – механическая поддержка кровообращения
МРТ – магнитно-резонансная томография

МСКТ – мультиспиральная компьютерная томография
НПВС – нестероидные противовоспалительные средства
НУП – натрийуретический пептид
ОИМ – острый инфаркт миокарда
ОМТ – оптимальная медикаментозная терапия
ОР – относительный риск
ОСН – острая сердечная недостаточность
ОЭКТ – однофотонная эмиссионная компьютерная томография
ПНЖК – полиненасыщенные жирные кислоты
ПЭТ – позитрон-эмиссионная томография
РААС – ренин – ангиотензин – альдостероновая система

РКИ – рандомизированные контролируемые исследования
РЧА – радиочастотная аблация
САС – симпатоадреналовая система
СКФ – скорость клубочковой фильтрации
СН – сердечная недостаточность
СРТ – сердечная ресинхронизирующая терапия
СРТ-Д – сердечная ресинхронизирующая терапия-дефибриллятор
СРТ-П – сердечная ресинхронизирующая терапия-пейсмейкер
ТТГ – тиреотропный гормон
ТЭО – тромбоэмболические осложнения
ФВ – фракция выброса
ФВЛЖ – фракция выброса левого желудочка
ФК – функциональный класс
ФП – фибрилляция предсердий
ХОБЛ – хроническая обструктивная болезнь легких
ХСН – хроническая сердечная недостаточность
ХСН-прФВ – СН с промежуточной ФВ ЛЖ
ХСН-снФВ – СН со сниженной ФВ ЛЖ
ХСН-сФВ – СН с сохранной ФВ ЛЖ
ЦВД – центральное венозное давление
ЧКВ – чрескожное коронарное вмешательство
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиография
ЭКМО – экстракорпоральная мембранная оксигенация
ЭХОКГ – эхокардиография
BNP – мозговой натрийуретический пептид
?-АБ – бета-адреноблокаторы
NT-проBNP – N-концевой пропептид натриуретического гормона (В-типа)
NYHA – Нью-Йоркская Ассоциация Сердца
** – препарат входит в перечень жизненно необходимых и важнеших лекарственных препаратов
Причины развития
К сердечной недостаточности может привести абсолютно любая патология, поражающая миокард и структуры сердечно-сосудистой системы.
- Заболевания, непосредственно поражающие миокард:
- хроническая ишемическая болезнь сердца (при поражении сосудов сердца вследствие атеросклероза);
- ишемическая болезнь сердца после перенесенного инфаркта миокарда (при гибели определенного участка сердечной мышцы).
- Патология эндокринной системы:
- сахарный диабет (нарушение углеводного обмена в организме, которое ведет к постоянному повышению уровня глюкозы в крови);
- заболевания надпочечников с нарушением секреции гормонов;
- снижение или повышение функции щитовидной железы (гипотиреоз, гипертиреоз).
- Нарушение питания и его последствия:
- истощение организма;
- избыток массы тела за счет жировой ткани;
- недостаток поступления с пищей микроэлементов и витаминов.
- Некоторые заболевания, сопровождающиеся отложением в тканях несвойственных им структур:
- саркоидоз (наличие плотных узлов, сдавливающих нормальные ткани, нарушая их структуру);
- амилоидоз (отложение в тканях особого белково-углеводного комплекса (амилоида), который нарушает работу органа).
- Иные заболевания:
- хроническая почечная недостаточность в терминальной стадии (при необратимых изменениях органа);
- ВИЧ-инфекция.
- Функциональные нарушения работы сердца:
- нарушения сердечного ритма;
- блокады (нарушения проведения нервного импульса по структурам сердца);
- приобретенные и врожденные сердечные пороки.
- Воспалительные заболевания сердца (миокардиты, эндокардиты и перикардиты).
- Хронически повышенное артериальное давление (артериальная гипертензия).
Существует ряд предрасполагающих факторов и заболеваний, которые значительно повышают риск развития хронической сердечной недостаточности. Некоторые из них могут самостоятельно вызывать патологию. К таковым относятся:
- курение;
- ожирение;
- алкоголизм;
- аритмии;
- заболевания почек;
- повышенное давление;
- нарушение обмена жиров в организме (повышение уровня холестерина и др.);
- сахарный диабет.
Хроническая сердечная недостаточность развивается как следствие практически всех кардиологических и ряда внесердечных заболеваний (тиреотоксикоз, алкоголизм и т. д.), приема некоторых препаратов, в т. ч. противоопухолевых и медикаментов для восстановления ритма.
Патогенез болезни заключается в следующем. Пусковым механизмом процесса становится начальное повреждение миокарда, на фоне которого происходит постепенное снижение частоты сердечных сокращений. В результате в кровеносные сосуды поступает недостаточное для нормальной жизнедеятельности количество крови.
Развитие процесса начинается с повреждения компенсаторных возможностей организма, которые задействуются для повышения частоты и силы сердечных сокращений, путем увеличения массы левого желудочка сердца. Нарастает уровень адреналина, миокард усиленно сокращается. При этом посредством задержки жидкости в организме увеличивается объем крови.
Термины и определения
Сердечная недостаточность
(СН) – согласно одному из многочисленных определений (2008г.), это
состояние, связанное с таким нарушением структуры или функции сердца,
при котором удовлетворение потребности миокарда в кислороде возможно
только в результате повышения давления наполнения сердца [1].
«Острая» СН (ОСН) – это опасное для жизни состояние,
характеризующееся быстрым началом или резким ухудшением
симптомов/признаков СН вплоть до развития отека легких или кардиогенного
шока, требующее проведения неотложных лечебных меропиятий и, как
правило, быстрой госпитализации пациента.
«Хроническая» СН (ХСН) – типичным является эпизодическое, чаще постепенное усиление симптомов/признаков СН, вплоть до развития «декомпенсации».
«Острая декомпенсация» СН – состояние, для которого характерно выраженное обострение симптомов/признаков ХСН.
«Систолическая» СН – СН, характеризующаяся выраженным снижением сократительной способности левого желудочка (ЛЖ).
«Диастолическая» СН – СН, в основе которой лежит нарушение функции расслабления ЛЖ.
ХСН с «сохраненной фракцией выброса (ФВ) ЛЖ» (ХСН-сФВ) – сократимость сердца больных СН практически не нарушена, ФВ ЛЖ ? 50%.
ХСН со «сниженной ФВ ЛЖ» (ХСН-снФВ) – СН, характеризующаяся выраженным снижением сократительной способности ЛЖ, ФВ ЛЖ составляет менее 40%.
ХСН с «промежуточной ФВ ЛЖ» (ХСН-прФВ) – характерно умеренное снижение сократительной способности ЛЖ, ФВ ЛЖ = 40-49% (Европейские рекомендации 2016 года).
Термин «хроническая недостаточность кровообращения»
(ХНК) был введен А.Л.Мясниковым, и является по сути синонимом термина
«хроническая сердечная недостаточность», но был в употреблении только в
нашей стране. На сегодняшний день не рекомендован для подмены термина
ХСН.
Сердечная недостаточность – это клинический синдром,
характеризующийся наличием типичных симптомов (одышка, повышенная
утомляемость, отечность голеней и стоп) и признаков (повышение давления в
яремных венах, хрипы в легких, периферические отеки), вызванных
нарушением структуры и/или функции сердца, приводящим к снижению
сердечного выброса и/или повышению давления наполнения сердца в покое
или при нагрузке.
Диагностика сердечной недостаточности
Для того, чтобы определить сердечную недостаточность, необходимо выполнить ряд исследований и изучить состояние пациента в состоянии покоя и в динамике.
При изучении анамнеза важно определить время, когда начала беспокоить одышка, отеки и утомляемость. Необходимо обратить внимание на такой симптом, как кашель, его характер и давность. Нужно узнать, имеются ли у больного пороки сердца или иная патология сердечно-сосудистой системы. Принимались ли ранее токсичные лекарственные препараты, было ли нарушение иммунных систем организма и наличие опасных инфекционных заболеваний с осложнениями.
Осматривая пациента можно определить бледность кожных покровов и отечность ног. При прослушивании сердца бывают шумы и признаки застоя жидкости в легких.
Общий анализ крови и мочи могут указать на какую-либо сопутствующую патологию или развивающиеся осложнения, в частности, воспалительного характера.
При изучении биохимического анализа крови определяется уровень холестерина. Это необходимо для оценки степени риска развития осложнений и назначения правильного комплекса поддерживающего лечения. Изучается количественное содержания креатинина, мочевины и мочевой кислоты. Это свидетельствует о распаде мышечной ткани, белка и веществ клеточного ядра. Определяется уровень калия, который может «подсказать» о вероятном сопутствующем поражении органов.
Иммунологическое исследование крови может показать уровень C-реактивного белка, увеличивающегося при воспалительных процессах. Также определяется наличие антител к микроорганизмам, поражающим сердечные ткани.
Развернутые показатели коагулограммы позволят изучить возможные осложнения или наличие сердечной недостаточности. При помощи анализа определяется повышенная свертываемость или появление в крови веществ, свидетельствующих о распаде тромбов. Последних показателей в норме определяться не должно.
Определение натрий-уретического гормона может показать наличие, степень и эффективность терапии хронической сердечной недостаточности.
Диагностировать сердечную недостаточность и определить ее функциональный класс можно следующим способом. На протяжении 10 минут пациент отдыхает, а затем в обычном темпе начинает движение. Ходьба длиться 6 минут. При появлении сильной одышки, выраженной тахикардии или слабости тест прекращается и замеряется пройденное расстояние. Интерпретация результатов исследования:
- 550 метров и более – сердечная недостаточность отсутствует;
- от 425 до 550 метров – ФК I;
- от 300 до 425 метров – ФК II;
- от 150 до 300 метров – ФК III;
- 150 метров и менее – ФК IV.
Электрокардиография (ЭКГ) может определить изменения сердечного ритма или перегрузку некоторых его отделов, что свидетельствует о ХСН. Иногда видны рубцовые изменения после перенесенного инфаркта миокарда и увеличение (гипертрофия) определенной сердечной камеры.
Рентгенограмма грудной клетки определяет наличие жидкости в плевральной полости, что свидетельствует об имеющемся застое в малом круге кровообращения. Также можно оценить размеры сердца, в частности, его увеличение.
Ультразвуковое исследование (УЗИ, эхокардиография) позволяет оценить много факторов. Таким образом, можно узнать различные данные о величине сердечных камер и толщине их стенок, состояние клапанного аппарата и эффективность сердечных сокращений. Данное исследование также определяет движение крови по сосудам.
При наличии постоянной формы мерцательной аритмии (фибрилляции предсердий) выполняется чреспищеводное УЗИ. Оно необходимо для определения наличия возможных тромбов в правом предсердии и их размеров.
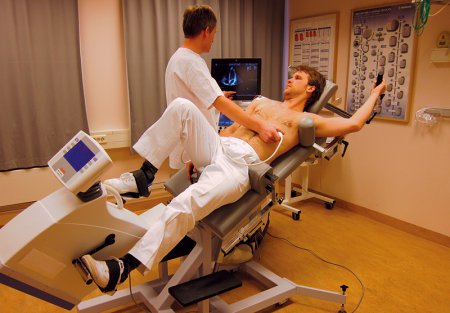
Для изучения резервных способностей сердечной мышцы иногда производят стресс-эхокардиографию. Суть метода заключается в ультразвуковом исследовании до физической нагрузки и после нее. Это исследование также определяет жизнеспособные участки миокарда.
Компьютерная спиральная томография. В данном исследовании используется выстраивание рентгеновских снимков разной глубины в сочетании с МРТ (магнитно-резонансной томографией). В итоге получается максимально точное изображение сердца.
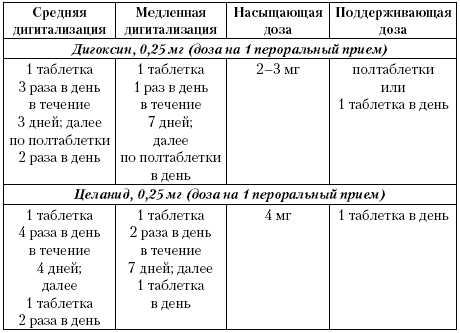
При помощи коронарографии определяется степень проходимости сосудов сердца. Для этого в кровеносное русло вводится контрастное вещество, заметное при рентгеновском излучении. При помощи снимков затем изучается поступление этого вещества в собственные сосуды сердца.
В случае, когда невозможно достоверно определить причину заболевания, прибегают к эндомиокардиальной биопсии. Суть исследования заключается во взятии внутренней оболочки сердца для ее изучения.
Для постановки диагноза ХСН необходимо наличие следующих критериев:
- характерные симптомы и клинические признаки;
- объективные данные обследования, свидетельствующие о дисфункции
сердца (в покое), исключение других заболеваний/состояний, имеющих
сходную клиническую картину; - в сомнительных случаях положительный эффект от проводимой
мочегонной терапии, определение концентрации натрийуретических пептидов.
- Всем пациентам для верификации диагноза ХСН рекомендуется определение уровня натрийуретических гормонов.
Уровень убедительности рекомендаций IIа (Уровень достоверности доказательств С).
Коммертарии:натрийуретические гормоны –
биологические маркеры ХСН, показатели которых также используются для
контроля эффективности лечения. Нормальный уровень натрийуретических
гормонов у не леченных больных практически позволяет исключить поражение
сердца, что делает диагноз ХСН маловероятным.
Уровни N-концевого
пропептида натриуретического гормона В-типа (NT-proBNP)