Оглавление
- 1 Откашливание мокроты с кровью – насколько это опасно?
- 2 Причины развития
- 3 Выделение крови из легких у человека при пневмонии
- 4 Кровяная мокрота при раке
- 5 Кашель с кровью
- 6 Глистная инвазия
- 7 Воспаление легких
- 8 Что делать если началось легочное кровотечение
- 9 Классификация
- 10 Диагностические мероприятия
- 11 Лечебная тактика
- 12 Симптоматика
- 13 Диагностика
- 14 Кровоизлияние в легкие: лечение
- 15 Профилактика
- 16 Тест: Провоцирует ли ваш образ жизни заболевания легких?
Откашливание мокроты с кровью – насколько это опасно?
Если в мокроте наблюдаются прожилки красновато-ржавого цвета, значит, в неё попала кровь. Иногда причиной этого является разрыв мелкого кровеносного сосуда в лёгких – в таком случае это явление не представляет особой угрозы здоровью.
Но возможно, кровь в мокроте сигнализирует об инфекционных процессах в лёгких (таких как пневмония, опухоль лёгкого, туберкулёз).
Чтобы определить причины этого явления, надо сначала убедиться, что кровь поступает не из желудка или кишечника, а именно из дыхательных путей. Дифференцировать кровавую рвоту от кашля с примесью крови не всегда просто. Но все-таки между ними есть некоторые отличия:
- Перед кашлем с примесью крови может ощущаться покалывание в горле; кровь выделяется алого цвета, пенистая.
- Рвоте с кровью предшествует тошнота и дискомфортные ощущения в области живота; кровь по консистенции напоминает красную густую краску.
После определения того, откуда именно поступает кровь, можно приступать к выяснению причин кровохаркания.
1. Воспалительные процессы в лёгких (бронхит, пневмония, абсцесс легкого, бронхоэктатическая болезнь, туберкулёз).
Патологические состояния, при которых наблюдается кровь в слюне
Диагностика причин появления кашля с кровью
Если при кашле отхаркивается мокрота с кровью, то нужно обратиться к врачу для диагностики и назначения лечения.
С помощью эндоскопического инструмента бронхоскопа можно:
- Извлечь инородные тела из бронхов.
- Ввести в бронхи лекарства.
- Осмотреть искривленные бронхи.
- Провести биопсию.
3. Метод рентгеновской компьютерной томографии позволяет осматривать и оценивать состояние лёгких и выявлять наличие диссеминированных процессов в лёгких.
Заболевания лёгких с диссеминацией (с обширным распространением возбудителя болезни) — очень трудно правильно диагностировать; велика вероятность допустить ошибку.
Именно поэтому обследование больного надо проводить с помощью сразу нескольких взаимодополняющих методов, чтобы быть уверенным в правильности установленного диагноза.
Если врач обнаружит в мокроте микобактерии туберкулёза (палочки Коха), то это объективный показатель развития туберкулёза.

Если анализ мокроты показал высокое содержание бактерий, то есть основания предполагать пневмонию, бронхоэктатическую болезнь, либо абсцесс легкого.
Муковисцидоз приводит к патологическим изменениям в анатомии лёгких, к хроническому бронхиту, к образованию бронхоэктазов (расширений стенок бронхов).
При появлении нижеследующих симптомов обязательно обратитесь к врачу:
- Частый кашель, в мокроте находится обильное количество крови.
- Постоянная слабость, одышка, плохой аппетит, резкая потеря массы тела.
- Боль в груди.
Особенно рискуют курильщики с долгим стажем, именно у них чаще всего и возникает кашель с кровью.
Если у человека начинается обильное выделение кровавой пены изо рта – это неотложное состояние, так называемое легочное кровотечение. Необходимо без промедления госпитализировать больного. Первым делом – позвоните в «Скорую помощь».
Для начала стоит посетить участкового терапевта. После первичного обследования, если врач выявит тревожные симптомы, он даст направление на обследование к более узким специалистам.
Лечат кашель с кровью в зависимости от причины его возникновения. Если диагностирован рак лёгкого – то лечение назначают химиотерапевтическое, лучевое, хирургическое. Эти методы лечения позволяют более или менее успешно справиться с первопричиной заболевания. При удачном исходе симптоматика в виде кашля с кровью исчезает.
Причины развития
Причинами возникновения кровохарканья и легочного кровотечения могут выступать многие патологические состояния при целом ряде заболеваний, а также механическом повреждении сосудов (в результате травмы, химического поражения).
Чаще всего такое состояние сопровождает туберкулез легких и свидетельствует о запущенной стадии заболевания.
Нарушение целостности сосудов легких и бронхов может наблюдаться при заболеваниях органов дыхания, которые сопровождаются гнойно-воспалительными процессами, например:
- хронический бронхит;
- пневмония;
- легочный эндометриоз;
- бронхоэктаз;
- пневмосклероз;
- абсцесс, гангрена легкого.
Кровотечение могут спровоцировать разрушения тканей, вызванные новообразованиями как доброкачественными, так и злокачественными (аденома бронха, рак легких, бронхов).
Заболевания сердечно-сосудистой системы тоже могут осложняться легочным кровотечением. Речь идет об инфаркте Миокарда, аневризме аорты, гипертонии, атеросклерозе и других.
Недоношенный ребёнок также имеет риск легочного кровотечения, чаще всего это связано с асфиксией новорожденного во время родового процесса и геморрагическим отеком легких (заболевание по международной классификации болезней (МКБ) имеет код Р26).
Механические повреждения сосудов также приводят к кровотечению. Сосуды могут быть повреждены в результате различных травм (например, перелом ребер), кровь в легких может появиться и в результате медицинских манипуляций (например, после хирургической операции на легких).
При кровоизлиянии в лёгкие происходит выход крови из сосудов, расположенных в лёгких, и пропитывание ею тканей лёгких. У грудных детей подобное состояние может наблюдаться в самые первые дни их жизни, оно представляет собой тяжёлую форму пневмонии неинфекционного типа.
Среди причин кровоизлияния в лёгкие можно отметить такие факторы:
- травматические повреждения области грудной клетки;
- проблемы со сворачиваемостью крови у пациента;
- заболевания сердечно-сосудистой системы;
- образование опухолей в лёгких;
- болезни инфекционной природы, которые приводят к поражениям ткани лёгких, такие, как туберкулёз, абсцесс лёгкого, а также экстатическая болезнь бронхов.
Причина должна определяться после проведения специального медицинского обследования.
Кровь в мокроте — это нередкий симптом среди больных с заболеваниями органов дыхания. Выделяют несколько разновидностей кровохарканья:
- истинное;
- малое легочное;
- среднее легочное;
- профузное.
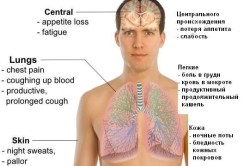
В мокроте могут быть следы крови в виде прожилок, или же имеет место легочное кровотечение. Причины кашля с кровью разнообразны. Кровохарканье наблюдается при следующих заболеваниях легких:
- центральном раке легкого;
- туберкулезе;
- пневмонии;
- инфаркте легкого;
- абсцессе;
- паразитарных заболеваниях;
- открытых и закрытых травмах легких;
- силикозе;
- гемосидерозе.
Причины могут крыться в заболеваниях бронхов. В эту группу входит бронхоэктатическая болезнь, острый бронхит. Другими возможными причинами отхаркивания кровянистой мокроты являются муковисцидоз, стеноз митрального клапана, системная красная волчанка, лейкоз, гемофилия, саркоидоз, эндометриоз. Кровь может поступать в мокроту из горла или полости рта.
Причиной в данной ситуации может быть кровоточивость десен, травма языка. Иногда откашливание кровянистой мокроты возможно после проведения медицинских манипуляций (биопсии, бронхоскопии, оперативных вмешательств). Не всегда обнаружение в мокроте прожилок крови указывает на заболевания. Причиной может быть простой разрыв мелких сосудов. Это происходит при сильном кашле. Мокрота с примесью крови может выявляться на фоне применения некоторых лекарств (антикоагулянтов).
Выделение крови из легких у человека при пневмонии
Известно, что кровь из легких при пневмонии является довольно опасным симптомом. Если пациент выявляет у себя подобный симптом, он должен моментально обратиться за медицинской помощью. Помимо пневмонии, мокрота с кровью может говорить и о развитии такой сложной болезни, как рак легкого. Но, конечно, для того чтобы поставить точный диагноз, необходимо клиническим способом выявить причину данного симптома.
Для этого нужно:
- сделать рентген грудной клетки;
- произвести анализ мокроты;
- осуществить полную диагностику крови;
- выполнить бронхоскопию и ряд других процедур.
Лечение воспаления, сопровождающегося кровохарканием, зависит от причины данной болезни. Например, это может быть как прием стандартных противотуберкулезных препаратов, так и хирургическое вмешательство.
Чаще всего кровь, которая выделяется при кашле, говорит о том, что легкое пациента находится в стадии сильного разрушения.
Поэтому лечение должно начинаться очень быстро и включать в себя все необходимые меры. Важно в этом процессе соблюдать правильный режим дня, не переутомляться и укреплять иммунитет пациента. Обычно больного в таком состоянии помещают в стационар и лечение происходит под чутким присмотром врача.
Каждый больной должен помнить о том, что мокрота — это слизь, которая выделяется во время кашля, ее вырабатывают определенные бронхиальные железы, что располагаются в самом бронхе. Очень важно следить за тем, чтобы пациент правильно отхаркивал данную жидкость.

Если же в мокроте обнаружена кровь, то это свидетельствует о том, что на уровне дыхательных путей началось активное кровотечение.
Из этого всего можно сделать вывод, что в любом случае, когда больной замечает у себя подобный симптом, нужно сразу же обращаться к врачу. Но, кроме кровохарканья, есть и другие симптомы легочной пневмонии, которые должны насторожить и заставить воспользоваться помощью медиков:
- кашель, который сопровождается обильным отделением крови;
- сильная слабость и резкое снижение веса больного и отсутствие аппетита;
- кашель курильщика, продолжающийся длительное время;
- одышка, что возникает, когда человек находится в состоянии покоя;
- очень сильная боль в груди.
Когда у человека появляется легочное кровотечение, больного нужно поместить в сидячее положение и немедленно вызвать врача.
Следует дать возможность откашлять всю выделяющуюся кровь, чтобы она не задержалась внутри.
Кровяная мокрота при раке
Кашель с кровью является частым симптомом активной формы туберкулеза. Это одно из самых трудноизлечимых инфекционных заболеваний легких. Каждый год число больных туберкулезом увеличивается. В год от этой болезни умирает более 4 миллионов человек. Возбудителями туберкулеза являются микобактерии. Это внутриклеточные микроорганизмы, обладающие высокой устойчивостью к воздействию факторов окружающей среды и многим антибактериальным препаратам.
Около 2 миллиардов человек во всем мире инфицировано микобактериями. При достаточной напряженности иммунитета заболевание не возникает. Предрасполагающими факторами развития туберкулеза являются курение, переохлаждение, стресс, алкоголизм, наличие сахарного диабета, хронической патологии сердца, гиповитаминоз, наличие ВИЧ-инфекции.
Туберкулез легких характеризуется следующими признаками:
- кашлем с мокротой;
- незначительным повышением температуры тела;
- насморком;
- хрипами в легких;
- увеличением лимфатических узлов;
- ночной потливостью;
- слабостью;
- апатией.
Кровохарканье является одним из признаков рака легкого. Это наиболее грозная патология. Как и любые другие злокачественные опухоли, рак легких протекает в несколько стадий. Эффективность лечения во многом зависит от своевременности диагностики заболевания. Предрасполагающими факторами развития рака легкого являются следующие:
- курение (пассивное и активное);
- отягощенная наследственность;
- наличие хронической патологии легочной ткани и бронхов;
- эндокринные нарушения;
- вредные условия труда (контакт с асбестом, вдыхание пыли);
- контакт с вредными химическими соединениями (мышьяком, солями тяжелых металлов);
- работа на предприятиях по производству резины, добыче угля.
Рак легких чаще развивается у мужчин. Немаловажное значение имеет и загрязнение окружающего воздуха. Рак легкого характеризуется следующими симптомами:
- кашлем;
- снижением массы тела;
- повышенной потливостью;
- слабостью;
- одышкой.
Кровохарканье при раке наблюдается очень часто. Кровь при этом может быть смешана с мокротой. Иногда выделяется пенистая алая кровь. Если кровь свежая, то она имеет ярко-красный цвет. Свернувшаяся кровь выделяется в виде сгустков. Одновременно в мокроте может обнаруживаться слизь. Кашель у таких больных мучительный, надсадный.
Кашель с кровью
Выявить причину кашля можно с помощью определенных типов диагностики. Конечно, проводятся они только после предварительного обследования у врача и под его контролем. Это могут быть такие методы исследования:
- Рентгенография. В частности, осуществляется рентген грудной клетки. Этот тип диагностики позволяет определить, в каком состоянии находится сердце пациента и, конечно, его легкие. Если на снимке будет видно любое затемнение, то это говорит о том, что у пациента присутствует воспалительный процесс или рак легкого. Может быть и эмболия легочной артерии. То же самое касается и сердца: любое изменение формы этого органа, которое видно на снимке, говорит о наличии порока.
- Бронхоскопия. Этот метод диагностики используется в основном для обследования рака легкого, но может применяться и для выявления других болезней, например пневмонии. С помощью этого метода производится исследование просвета бронхов. Врач определяет изменения в стенке последних.
- Компьютерная томография. Этот один из самых современных способов диагностики. Он позволяет выявить характер изменения. Именно с помощью компьютерной томографии врач может определить стадию болезни и ее текучесть.
- Анализ мокроты. С помощью данного метода можно выявить, чем болен пациент — туберкулезом, раком легкого или просто воспалением. Например, первое заболевание фиксируется, если в мокроте есть палочка Коха. А вот если в слизи больше бактерий, то это воспаление или абсцесс.
- Проводят и анализ пота. Его делают, если у врача возникает подозрение на муковисцидоз.
- Анализ крови. С помощью общего исследования определяется наличие воспаления в организме.
- Еще проводят обследование свертывающей способности крови.
Но, кроме этого, врач должен назначить исследование и всех остальных внутренних органов, для того чтобы исключить наличие других патологических изменений в организме.
Очень важно выявить любые изменения в каждом органе больного. Даже если у пациента обычная пневмония, что сопровождается кровохарканьем, нужно понять, есть ли другие патологии и в каком состоянии иммунитет больного.
Как уже говорилось выше, если у пациента выделяется кровь из легких, то это говорит о том, что пневмония, которой он болен, достигла самой тяжелой стадии развития. В этом случае очень важно назначить правильную схему лечения. Терапия включает в себя антибиотики и другие противомикробные препараты.
Но не менее важно также соблюдать правильный режим дня. Больной должен избегать сильных физических нагрузок, переутомления, любого переохлаждения. При этом следует отказаться от употребления спиртных напитков и, конечно, курения.
Следует помнить, что пневмония может очень просто перерасти в туберкулез и даже рак легкого.
Если вовремя не обратиться за медицинской помощью, то промежуток времени, в течение которого воспаление переходит в туберкулез, может составлять несколько месяцев, а иногда и недель.
Но также следует и правильно выполнять назначенную схему лечения. Антибиотики и другие противомикробные препараты принимаются в строгом соответствии с предписаниями врача. При этом доктор регулярно контролирует изменение состояния больного. Если желаемого результата не наступает, то следует сразу же принимать решение о смене лекарства или увеличении дозы препарата.
Именно поэтому пациентов, у которых выявлена пневмония, помещают в стационар. По крайней мере, в первый период развития болезни и особенно если выявлено присутствие крови в мокроте. В таком случае без помощи врача не обойтись.
Основополагающими факторами возникновения такого столь опасного симптома всегда является поражение лёгких, что может быть обусловлено протеканием воспалительных или инфекционных процессов, злокачественных новообразований или травмами.
Помимо того, что во время кашля выделяется кровь, в клинической картине будут также преобладать другие признаки.
Поставить правильный диагноз врач может только после изучения данных обследования пациента. Устранение такого симптома предусматривает ликвидацию основного заболевания.
Абсцесс лёгкого – неспецифический воспалительный недуг дыхательной системы, в результате прогрессирования которого в лёгком формируется полость с тонкими стенками, внутри которой содержится гнойный экссудат. Данное заболевание более часто начинает развиваться в случае, если было проведено неполноценное лечение пневмонии – на участке лёгкого наблюдается расплавление с последующей некротизацией ткани.
Аденокарцинома лёгкого (железистый рак лёгких) — немелкоклеточная раковая опухоль, диагностируется в 40% всех онкологических лёгочных заболеваний. Основная опасность данного патологического процесса в том, что в большинстве случаев оно протекает бессимптомно. Наиболее подвержены заболеванию мужчины возрастной группылет. При своевременно начатом лечении не вызывает осложнений.
Аспирационная пневмония – это воспаление в тканях лёгкого, развивающееся вследствие попадания в орган инородных тел или веществ. Аспирация может осуществляется как механическими предметами извне, так и жидкостями организма, например, содержимым желудка или околоплодными водами, из-за чего развивается аспирационная пневмония у новорождённых.
Довольно часто встречаются случаи заболевания людей бронхитом. Это связано с загрязненным воздухом, который вдыхается человек. В таком воздухе содержится большое количество вирусов и паразитирующих бактерий, которые при попадании в организм начинают «обживаться» там и вызывать болезненные рефлексы. Эти рефлексы схожи как у детей, так и у взрослых, но имеют различные степени тяжести.
Бронхоэктатическая болезнь – воспалительные процессы в дыхательной системе. Для заболевания характерны патологические изменения, расширение или деформация бронхов, вследствие чего в них образовывается большое количество гноя. Такое искажение внутренних органов носит название – бронхоэктазия.
Гранулематоз Вегенера – подтип системного некротического васкулита, который поражает, преимущественно, ткани и сосуды верхних дыхательных путей. В основной группе риска данного патологического процесса находятся мужчины и женщины от 25 до 40 лет. При генерализованной форме патологии клинический прогноз крайне неблагоприятный.
Дирофиляриоз – заболевание, вызванное паразитированием червя из рода Дирофилярий в организме человека. Что характерно, чаще всего недуг поражает домашних животных – кошек или собак. Человеку передаётся от укуса комара. Паразит начинает свой процесс жизнедеятельности под кожей человека, но по мере своего роста перемещается в органы зрения. Дирофиляриоз носит хронический характер, потому что паразит медленно развивается в организме случайного хозяина.

Криптококкоз – опасный недуг, который относят к глубоким микозам с хроническим течением. Характерная особенность данной патологии – микоз поражает не только кожу, но также ткани ЦНС, лёгких и мышц. Криптококкоз начинает прогрессировать сразу после того, как в лёгкие человека проникает вместе с воздухом грибок-возбудитель.
Митральный стеноз или стеноз митрального клапана — это опасное заболевание сердечно-сосудистой системы. Патологический процесс приводит к нарушению естественного оттока крови из левого предсердия в левый желудочек. Другими словами, сужается отверстие между ними. В основной группе риска женщины в возрасте 40–60 лет.
Муковисцидоз определяет собой генетическое наследственное заболевание, сопровождающееся специфическим системным поражением в адрес экзокринных желез. Муковисцидоз, симптомы которого определяются на основании указанного поражения, является заболеванием хроническим и неизлечимым, сопровождается он нарушением органов дыхания, а также нарушениями, связанными с функциями органов пищеварительной системы, в том числе и рядом других сопутствующих расстройств.
Обструктивный бронхит – недуг воспалительного характера, поражающий бронхи, и осложнённый обструкцией. Данный патологический процесс сопровождается выраженным отёком дыхательных путей, а также ухудшением вентиляционной способности лёгких. Обструкция развивается более редко, необструктивный бронхит медики диагностирую в несколько раз чаще.
Пневмония – это инфекционное воспаление легких, поражающее альвеолы или другие легочные ткани. Пневмония может возникать от различных возбудителей – бактерий, вирусов, грибков. Поэтому существует большое количество видов пневмонии, каждый из которых имеет свои симптомы и особенности протекания. В легких здорового человека всегда присутствует определенное количество тех или иных бактерий.
Пневмония у детей – серьёзное заболевание воспалительного характера, при котором поражаются респираторные отделы лёгких ребёнка. Патология может иметь различную этиологию, но всегда носит тяжёлый характер, причём дети в возрасте до 3 лет болеют пневмониями в три раза чаще, чем дети старшего возраста (от 3 до 16 лет).
Пороки сердца – это аномалии и деформации отдельных функциональных частей сердца: клапанов, перегородок, отверстий между сосудами и камерами. Вследствие их неправильного функционирования происходит нарушение циркуляции крови, и сердце перестаёт полноценно выполнять свою главную функцию – снабжение кислородом всех органов и тканей.
Глистная инвазия
Если у ребенка или взрослого в организме имеются гельминты, возможно выделение вместе с мокротой крови из легких. Имеется огромное множество гельминтов. Они могут жить и размножаться практически во всех органах (печени, желчном пузыре, головном мозгу, сердце, легких). Наиболее часто мокрота с кровью отхаркивается при следующих паразитарных заболеваниях:
- парагонимозе;
- стронгилоидозе;
- эхинококкозе;
- анкилостомозе;
- трихинеллезе;
- аскаридозе.
Аскариды живут в просвете кишечника, но при неблагоприятных факторах они могут мигрировать через легкие, вызывая травмирование органа. Заражение человека паразитами может происходить фекально-оральным механизмом (при употреблении плохо промытых продуктов или загрязненной воды), контактным способом (через кожные покровы).
При туберкулезе отходит мокрота с прожилками крови. Она может быть гнойной. Нередко это происходит по утрам. Кровохарканье чаще возникает на поздних стадиях заболевания. Частое выделение крови может становится причиной анемии. Туберкулез является заразным заболеванием. Он может передаваться воздушно-капельным путем, поэтому так важно своевременно обращаться к врачу.
Воспаление легких
Кровь при кашле может выделяться при пневмонии. Чаще всего это происходит, если возбудителями болезни являются стафилококки, легионеллы, псевдомонады. Пневмонией называется острое воспаление легочной ткани. В большинстве случаев заболевание имеет инфекционную природу. Распространенность заболевания среди населения составляет 10-15 случаев на 100 тысяч человек.
Основными симптомами этой формы воспаления легких являются: кашель, высокая температура (до 40 градусов и выше), слабость, одышка, боли в груди. Вначале кашель сухой, затем он становится продуктивным. При этом выделяется мокрота с прожилками крови. Мокрота кирпичного, ржавого цвета. Симптомы заболевания могут беспокоить человека 1-2 недели.
Анализ мокроты очень важен для постановки диагноза. Если имеет место инфекционный процесс, то в мокроте могут быть обнаружены различные бактерии. При подозрении на туберкулез проводится проба манту и диаскин-тест.
Что делать если началось легочное кровотечение
При заболеваниях сердечно-сосудистой системы и органов дыхания, а также при некоторых других проблемах со здоровьем человека, может открываться такое опасное осложнение, как легочное кровотечение. Такое состояние характеризуется истеканием крови из кровеносных сосудов, находящихся в бронхах или легких человека и выделением ее с кашлем через дыхательные пути.
Кровь будет поступать жидкая или пенистая, от алого (при повреждении сосудов бронхов) до темного (из сосудов легочной артерии) цвета, или со сгустками мокроты. Больной чувствует слабость и головокружение, давление снижается, возможна потеря сознания. Такое состояние требует немедленного оказания неотложной помощи, а при ее отсутствии грозит летальным исходом.
Классификация
Так как выделение крови из органов дыхания может сопровождать целый ряд различных заболеваний, с оказанием первой помощи и лечением данного осложнения сталкиваются врачи разных специальностей: пульмонологи, фтизиатры, кардиологи, онкологи и другие.
Выделение крови через дыхательные пути разделяют на кровохарканье и. собственно, кровотечение. Кровохарканье считается менее опасным состоянием для больного, но оно может быть предшественником кровотечения, поэтому неотложная помощь при кровохарканье и легочном кровотечении играет решающую роль в спасении жизни пациента.
Кровохарканье сопровождается меньшим количеством выделяемой крови, суточный объем ее не превышает 50 мл (если больше, то говорят об открывшемся кровотечении). В этом состоянии отмечают выделение мокроты со следами крови.

Если же речь идет о кровотечении, то его классифицируют по объему выделяемой крови:
- малое (от 50 до 10 мл в сутки);
- среднее (от 100 до 500 мл);
- обильное — свыше 500 мл.
Последнее очень часто развивается молниеносно, в таком случае спасти больного практически невозможно: смерть наступает от асфиксии.
Само кровотечение нужно отличить от желудочного — при нем кровь более темного цвета, со сгустками. При легочном может быть алая, пенистая, жидкая — при повреждении бронхиальных сосудов, и более темная — при повреждении легочной артерии.
Помимо количественных показателей, проводят классификацию легочного кровотечения и по характеру локализации: выделяют внутреннее кровотечение, наружное и смешанное.
Диагностические мероприятия
Лечение проводится только после установления основной причины кровохарканья. Диагностика включает в себя:
- опрос пациента;
- общий анализ крови и мочи;
- осмотр полости рта и горла;
- проведение ФГДС;
- рентгенологическое исследование легких;
- КТ или МРТ;
- бронхоскопию;
- микроскопическое исследование мокроты на наличие бактерий;
- проведение ЭКГ;
- выслушивание легких;
- измерение температуры, давления, пульса.

Эти исследования позволяет выявить инфицирование человека. Иногда может исследоваться пот больного. Это наблюдается при подозрении на наличие муковисцидоза. Если параллельно периодически выходит кровь из носа, следует исключить заболевания крови.
Лечебная тактика
Лечение зависит от основного заболевания. Если прожилки крови в мокроте обнаруживаются при остром бронхите, лечение предполагает: соблюдение покоя, обильное питье, применение муколитиков, отхаркивающих средств, НПВС. Для разжижения и улучшения отхождения мокроты применяются следующие средства: Лазолвал, Бромгексин, настой термопсиса, Амбробене, настой корня алтея.
Симптоматическая терапия включает прием бронхорасширяющих средств (Эуфиллина, Беротека, Сальбутамола), муколитиков, отхаркивающих препаратов. При обнаружении раковой опухоли на ранней стадии проводится хирургическое лечение. После операции может быть организована лучевая и медикаментозная терапия. Химиотерапия используется в случае невозможности проведения операции для больного.
Симптоматика
При легочном кровотечении у больного наблюдаются симптомы, характерные для кровопотери и сердечной недостаточности, а также гипоксии.
Начало процесса сопровождается сухим изнуряющим кашлем, который по истечении некоторого времени становится влажным, начинает отхаркиваться мокрота с кровяными прожилками, сгустками крови — признак развития кровохарканья. Во время открывшегося кровотечения больной ощущает жжение в груди, першение в горле. Кроме этого, перед началом кровотечения появляются такие симптомы:
- одышка, слабость, общий дискомфорт;
- пониженное давление;
- бледность кожных покровов, потливость;
- хрипы, учащенное сердцебиение;
- головокружение, шум в ушах.
Во время этого состояния больной может ощущать нарушения зрения, обильное кровотечение сопровождается потерей сознания.
- При туберкулезе легких кровохарканье — проявление запущенной стадии болезни, ткани легких разрушаются, что вызывает интоксикацию организма. Больной испытывает общее недомогание, слабость, тошноту, постоянный кашель, потерю аппетита, субфебрильная температура держится постоянно. Появляется озноб, лихорадка, одышка.
- Бронхоэктатическая болезнь также часто сопровождается кровохарканьем, вызванным разрушением тканей органов дыхания. Пациент испытывает трудности с дыханием, выражены хрипы и одышка, для ребенка такое состояние грозит отставанием в развитии.
- Абсцесс легкого вызывает обильное кровохарканье, выделяется гнойная мокрота.
- Онкология (рак легких) может сопровождаться как кровохарканьем, так и обильным легочным кровотечением, что часто приводит к летальному исходу.
Такие заболевания, как инфаркт легкого, силикоз и другие также могут стать причиной легочных кровотечений.
Среди симптомов кровоизлияния в лёгкие выделяются побледнение пациента, сильный кашель, иногда с примесями крови, продолжительное повышение температуры тела. В ночное время наблюдается обильная потливость пациента, в груди появляются устойчивые, сильные боли, понижается аппетит.
Симптомы кровоизлияния в лёгкие определяются заболеванием, которое такие кровоизлияния вызывает. При абсцессе лёгкого у пациента отмечается обильное отделение гнойной мокроты при кашле, при этом в мокроте присутствуют кровяные прожилки. Если причиной кровоизлияния стал хронический бронхит, среди симптомов преобладает кашель, продолжающийся более трёх месяцев.
У взрослого и ребёнка могут выражаться следующие симптомы:
- беспричинная усталость и постоянная слабость организма;
- одышка;
- сильный сухой кашель, который со временем сопровождается выделением мокроты. В ней могут присутствовать прожилки, примеси или сгустки крови;
- повышение температуры тела;
- выделение гнойной жидкости с прожилками крови;
- болевые ощущения в области грудной клетки. При некоторых заболеваниях болезненность может распространяться на другие части тела, например, при пневмонии она переходит на спину;
- повышенное потоотделение – такой признак может наблюдаться при раке лёгких;
- неприятный запах из ротовой полости;
- снижение или полное отсутствие аппетита, что приводит к потере массы тела;
- приступы удушья;
- частая подверженность организма простудным заболеваниям. Кашель с кровью при простуде – это главное проявление респираторного муковисцидоза;
- пенистая мокрота с кровью при кашле наблюдается при отёке лёгкого;
- тошнота, сопровождающаяся рвотой. Рвотные массы также будут иметь примеси гнойной жидкости и крови, а при запущенном течении болезни они поменяют свою консистенцию, отчего могут напоминать «кофейную гущу» или «малиновое желе».
Если основной симптом возник из-за патологий других внутренних органов, то симптоматика будет дополняться признаками, характерными для того или иного недуга.
Помимо этого, стоит выделить симптомы, при проявлении которых необходимо как можно скорее обратиться за квалифицированной помощью:
- сильный кашель с кровью по утрам;
- значительное снижение массы тела;
- температура возрастает до 39 градусов;
- сильное давление и дискомфорт в грудной клетке, что сопровождается приступами удушья;
- отхаркивание большого количества крови и гноя;
- продолжительный сухой кашель, которому предшествовал мокрый.
Диагностика
Диагностика непосредственно легочного кровотечения проводится внешним осмотром — если у больного изо рта идет кровь, врач по совокупности симптомов и внешнему виду выделяемой крови определит развитие легочного кровотечения. А для выявления причин, вызвавших кровотечение, обычно требуется осмотр и заключение нескольких врачей различных специальностей.
Врачу для верной диагностики важно дать как можно более детальную информацию: как давно началось кровотечение (в том числе кровохарканье), какой объем крови выделяется, случилось ли это впервые или кровотечение повторное, и если повторное, то как давно был зафиксирован первый случай.
Также врач выясняет, какие заболевания диагностированы у больного, существует ли риск развития наследственных недугов (например, сердечно-сосудистых заболеваний) и профзаболеваний (связанных с трудовой деятельностью в условиях вредного производства).
Лабораторные испытания включают в себя клинический анализ крови, исследование мокроты. Данные анализов помогут врачу идентифицировать заболевание, осложнением которого выступает кровотечение, а также оценить уровень кровопотери по ряду клинических показателей. По содержащимся в мокроте бактериям, микрочастицам ткани специалист может различить туберкулез, онкологию или другие заболевания.
Основными же помощниками в диагностике заболевания являются инструментальные методы:
- рентген легких в двух проекциях;
- ультразвуковое исследование;
- МРТ или КТ;
- бронхография, бронхиальная артериография, ангиопульмонография.
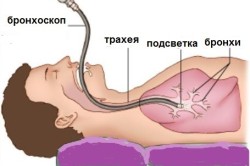
Обнаружить источник кровотечения помогает бронхоскопия. Для этих целей используют жесткий или гибкий бронхоскопы. С помощью жесткого можно оказать помощь при кровотечении, так как этот аппарат способен отсасывать кровь, поступающую в бронхи. А гибкий бронхоскоп имеет преимущество в том, что способен более детально показать картину состояния органов дыхания.
При повторяющемся характере легочного кровотечения проводят контрастную рентгенодиагностику. Так, артериорафия основана на контрастном рентгене кровеносных артерий в бронхах.
Если кашель с вкраплениями крови не проходит на протяжении длительного промежутка времени и сопровождается другими клиническими признаками, то необходимо обратиться за помощью к врачу, который назначит лабораторно-инструментальные обследования, необходимые для установления этиологического фактора.
Однако, прежде всего, клиницист должен самостоятельно:
- детально опросить пациента – для выяснения первого времени и интенсивности выражения симптомов;
- изучить историю болезни и анамнез жизни пациента – в некоторых случаях это укажет на причину того, что отхаркивается кровь при кашле;
- выполнить тщательный объективный осмотр – для получения полной картины того или иного недуга.
Не последнее место в установлении правильного диагноза играют лабораторные обследования:
- общий и биохимический анализ крови – для выявления признаков того или иного воспалительного заболевания у детей и взрослых, а также для контроля над работой внутренних органов и систем;
- бактериальный анализ мокроты.
Основу диагностики составляют инструментальные обследования больного, среди которых:
- рентгенография;
- КТ;
- бронхоскопия;
- биопсия – показана при раке лёгких, что необходимо для подтверждения или опровержения наличия онкологического процесса.
Если отхаркивающийся кашель кровью появился по причине поражения других органов, то пациента могут направить на консультацию к гастроэнтерологу, эндокринологу и кардиологу или фтизиатру.
Кровоизлияние в легкие: лечение
Оказание первой помощи при диагностировании легочного кровотечения должно быть максимально быстрым, ведь промедление может стоить человеку жизни. В то же время характер помощи весьма ограничен.
Если есть подозрение на кровотечение из легких, то больного необходимо срочно доставить в медицинское учреждение (больницу, клинику, госпиталь), где будет проведен комплекс мер по купированию этого осложнения.
До оказания квалифицированного лечения, необходимо принять ряд мер согласно протоколу по оказанию первой медицинской помощи: успокоить больного, убедить его принять правильное положение (сидя, слегка наклонившись вперед, ноги опущены). На грудь прикладывают холодный компресс, дают пить холодную воду небольшими глотками.
В условиях стационара лечение включает в себя:
- Стабилизация дыхания больного, прием кровоостанавливающих, гемостатических и антибактериальных препаратов. Препараты и кислород вводятся в первую очередь путем ингаляций. Гемостатики назначают в обязательном порядке, независимо от патогенеза и факторов, вызвавших кровотечение.
- Бронхоскопия — проводится для определения источника кровотечения и выбора методики лечения, объема необходимого оперативного вмешательства. Так же при легком или среднем кровотечении этот способ используется для остановки кровотечения.
- В случае необходимости — операция (резекция легкого, пневмонэктомия).
- Мероприятия, направленные на восстановление здоровья пациента.
Эндоскопическим методом можно оказать значительную помощь больному. Такой метод применяют для закупоривания поврежденного кровоточащего бронхиального сосуда. Используются прижигание, лазерное запаивание и другие способы остановки кровопотери.
При этом ведение консервативного лечения считается временным способом остановки кровотечения, а оперативное вмешательство — окончательным.
Для лечения кровоизлияния в лёгкие применяются следующие средства и методы:
- медицинские препараты, действие которых направлено на остановку крови;
- антибиотики, действие которых обеспечивают должный уровень профилактики инфекционных проявлений;
- средства для усиления отхаркивания, действие которых направлено на ускорение отхода мокроты при его затруднении;
- терапия при помощи кислорода, предусматривающая его доставку специальными масками и аппаратами;
- локализация и последующее полное устранение основного болезненного состояния, которое стало причиной лёгочного кровоизлияния;
- хирургическая операция, предполагающая удаление некоторого участка лёгкого.
Операционное вмешательство проводится в случае обильных кровоизлияний, и особенно тяжёлого состояния потерпевшего.
После выявления фактора, который привёл к тому, что появился кашель с кровью у ребёнка или взрослого, пациенту будет составлена индивидуальная тактика терапии.
Показаниями к хирургическому вмешательству принято считать:
- онкологическое поражение лёгкого;
- формирование абсцессов;
- бронхоэктатическая болезнь;
- эмболия лёгочной артерии;
- лёгочное кровотечение;
- неэффективность консервативных методов терапии.
Консервативное лечение включает в себя:
- соблюдение постельного режима;
- приём лекарственных препаратов;
- ежедневное дренирование;
- переливание компонентов крови;
- прохождение курса физиотерапевтических процедур;
- применение рецептов народной медицины.
Противовоспалительным и отхаркивающим эффектом обладают такие растительные и натуральные компоненты:
- шишки ели и тысячелистник;
- душица и липа;
- зверобой и алтей;
- мать-и-мачеха и лекарственная кровохлёбка.
Стоит отметить, что рецепты нетрадиционной медицины могут использоваться в качестве одного из методов комплексной терапии и только при влажном кашле с кровью, возникшем на фоне простуды.
Профилактика
Если однажды у человека открывалось лёгочное кровотечение, существует высокий риск повторного его возникновения через любой промежуток времени — спустя сутки, неделю или более длительный период, даже через год).
Мгновенная смерть наступает, если у пациента в результате кровотечения возникает асфиксия, дыхательные пути оказываются перекрыты. Иначе говоря, больной может просто захлебнуться кровью.
Непрямыми, косвенными причинами смерти могут стать состояния, возникшие из-за кровотечения. У пациента может развиться аспирационная пневмония (из-за застоя жидкости, попавшей в легкие, развивается воспалительный процесс); легочно-сердечная недостаточность. Оставшиеся во внутренних органах дыхательной системы сгустки крови могут притягивать возбудителей инфекции, которые вызывают гнойные процессы, что приводит к сепсису. Частота летальных исходов при всех этих заболеваниях высока.
При профилактике и плановом лечении этого тяжелого состояния шансы успешно проведенных операций на порядок выше, чем при экстренном спасении больного.
Профилактические меры заключаются в следующих действиях:
- своевременное раннее диагностирование болезней органов дыхания, сердечно-сосудистой системы;
- контроль клинических показателей крови, особенно при необходимости длительного приема препаратов, приводящих к разжижению крови (антикоагулянтов);
- избегание ситуаций, приводящих к травмам грудной клетки.
Таким образом, профилактика основывается на своевременном, раннем выявлении диагнозов, которые могут спровоцировать кровотечение, и на качественном их лечении под наблюдением врача.
Избежать того, что при покашливании будет выделяться кровь можно при помощи следующих профилактических правил:
- полный отказ от вредных привычек;
- избегание переохлаждения организма;
- правильное и сбалансированное питание;
- ежедневные прогулки на свежем воздухе;
- укрепление иммунной системы;
- раннее выявление и устранение недугов, которые могут привести к отхаркиванию кровью;
- регулярное прохождение полного профилактического медицинского осмотра, включая флюорографию.
При своевременном обращении за медицинской помощью в случаях появления крови из горла, прогноз будет благоприятным. Однако необходимо учесть, что каждое заболевание, вызывающее возникновение подобного симптома, имеет свои последствия, которые нередко представляют угрозу для жизни человека.
Тест: Провоцирует ли ваш образ жизни заболевания легких?
Ревматизм – это патология воспалительной направленности, при которой сосредоточение патологического процесса происходит в оболочке сердца. Чаще всего болеют представленным недугом люди, обладающие склонностью, это возраст 7–15 лет. Только незамедлительная и эффективная терапия позволит справиться со всеми симптомами и победить болезнь.
Силикоз лёгких – это патологическое состояние, вызванное длительным воздействием пыли, содержащей двуокись кремния, на дыхательные органы человека. Данное патологическое воздействие приводит к разрастанию соединительной ткани и образованию узелков в лёгочной ткани.
Тератома – новообразование в виде опухоли, формирующееся в период беременности, а значит, состоит из клеток эмбриона. Основным фактором возникновения считается патологическое развитие тканей будущего плода. Данное нарушение становится причиной того, что такая опухоль содержит признаки некоторых органов, которые по природе не должны входить в анатомическое строение того или иного поражённого органа. Нередко тератома яичника содержит небольшие элементы или частички кожи, волос, мышц или нервной, или лимфатической ткани.
Тромбоэмболия или тромбоэмболический синдром – это не отдельно взятое заболевание, а симптомокомплекс, который развивается при тромбообразовании в сосудах или же заносе в них сгустка крови, лимфы или воздуха. В результате данного патологического состояния развиваются инфаркты, инсульты или же гангрены. Тромбоэмболия может поразить сосуды головного мозга, сердца, кишечника, лёгких или же нижних конечностей.
Тромбоэмболия лёгочной артерии — это закупорка лёгочной артерии тромбом или другим инородным телом (частичками костного мозга, жировыми накоплениями, паразитами). Тромб может образоваться в венозной системе, правом или левом предсердии, желудочке сердца. Если своевременно не будет оказана медицинская помощь, наступает летальный исход.
Туберкулёз лёгких – болезнь, которая вызывается бактериями вида Mycobacterium, открытыми Робертом Кохом в 1882 году. Они бывают 74 видов, передаются через воду, почву, от больного человека к здоровому. Формой болезни, которой люди подвержены чаще всего, является именно туберкулёз лёгких, из-за того, что основной тип передачи бактерий – воздушно-капельный.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Симптомы и лечение заболеваний человека
Перепечатка материалов возможна только с разрешения администрации и указанием активной ссылки на первоисточник.
Вся предоставленная информация подлежит обязательной консультации лечащим врачом!
Вопросы и предложения: [javascript protected email address]

