Оглавление
Причины возникновения и механизм развития
Снижение силы сокращения мышцы сердца может возникнуть в результате нескольких состояний:
- Перегрузка миокарда.
- Снижение сократительной функции на уровне кардиомиоцитов.
- Ригидность стенок камер сердца.
- Физическое снижение мышечной массы сердца.
Вышеописанные состояния являются следствием следующих состояний и заболеваний:
- Нарушения сократительной функции миокарда (при инфарктах сердечной мышцы).
- Ухудшения трофики миокарда и воспалительных процессов в нем.
- Развития нарушений сердечного ритма.
- Внезапной перегрузки миокарда. Она может развиться при повышении периферического сопротивления движения крови по сосудам. Основными такими состояниями являются:
- гипертонический криз;
- тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей;
- длительный приступ бронхиальной астмы, хронического бронхита или другого легочного заболевания;
- увеличение объема циркулирующей жидкости в кровеносном русле (при массивных внутривенных вливаниях).
- Нарушения внутрисердечного движения крови из-за развития недостаточности клапанной работы или разрыва межжелудочковой перегородки. Основные состояния, при которых наблюдаются такие нарушения гемодинамики внутри сердца:
- перегородочный инфаркт;
- повреждение клапанов при бактериальных инфекциях;
- травмы сердца или разрыв хорд.
- При повышенной нагрузке на декомпенсированную сердечную мышцу у людей, страдающих сердечной недостаточность. Может возникать при горизонтальном положении тела или при повышенных физических или эмоциональных нагрузках.
Сроки наступления явной сердечной недостаточности индивидуальны для каждого больного и его сердечно-сосудистого заболевания. В зависимости от того, какой желудочек сердца страдает больше в результате болезни, различают право- и левожелудочковую сердечную недостаточность.
В случаях правожелудочковой сердечной недостаточности избыточный объем жидкости задерживается в сосудах большого круга кровообращения, в результате чего возникают отеки , поначалу – в области стоп и лодыжек. Помимо этих основных признаков для правожелудочковой сердечной недостаточности характерны быстрая утомляемость, объясняемая низким насыщением крови кислородом, а также ощущение распирания и пульсации в области шеи.
Левожелудочковая сердечная недостаточность характеризуется задержкой жидкости в легочном круге кровообращения, вследствие чего количество поступающего в кровь кислорода снижается. В итоге возникают одышка, усиливающаяся при физической нагрузке, а также слабость и быстрая утомляемость.
Последовательность появления и тяжесть симптомов сердечной недостаточности индивидуальны для каждого больного. При заболеваниях, сопровождающихся поражением правого желудочка, симптомы сердечной недостаточности появляются быстрее, чем в случаях левожелудочковой недостаточности. Это связано с тем, что левый желудочек является самым мощным отделом сердца.
Большинство смертей возникает по причине сердечной недостаточности. В результате снижения насосной функции, сердце не может удовлетворить потребность организма в кровоснабжении.
Недостаточность жизненно важного органа не считается самостоятельной болезнью, а состоянием вызванным пороками сердца, ишемическими нарушениями, кардиомиопатией, артериальной гипертензией и другими. В некоторых случаях патологический процесс может развиваться годами, ослабляя работу сердца. Но при остром инфаркте миокарда, когда гибнут клетки, недостаточность формируется за считанные дни. В этом случае диагностируют острую стадию патологии. Все остальные страдают от хронических проявлений проблемы.
Острая форма может быть связана с миокардитами или тяжелыми аритмиями. В этом случае резко снижается минутный выброс и поступление крови в артерии.
При хронической недостаточности патологические изменения развиваются долго и компенсируются его усиленной работой и способностью сосудистой системы приспосабливаться: сила сокращений сердца увеличивается, ритм учащается, капилляры и артериолы расширяются, из-за чего давление в диастолу уменьшается, перфузия тканей повышается, что облегчает опорожнение сердца в систолу.
Со временем патологический процесс нарастает, при этом уменьшается сердечный выброс, в желудочках остается все больше крови, во время диастолы они переполняются и растягиваются.
Из-за того, что сердечная мышца постоянно перенапрягается, пытаясь вытолкнуть кровь в сосудистое русло, происходит компенсаторная гипертрофия. Но постепенно возникает декомпенсация в связи с ослаблением миокарда, развитием дистрофического процесса, склерозирование. Сердечные мышцы начинают страдать от недостаточного притока крови.
Патологический процесс сопровождается сужением почечных сосудов, что приводит к развитию ишемии и нарушению функций органа. Это проявляется в снижении суточного диуреза и задержке жидкости. Вода накапливается в органах и тканях, увеличивает количество крови, вызывает повышение внутрисосудистого давления.
Для последних стадий сердечной недостаточности характерны грубые нарушения гемодинамики:
- Расстраивается газовой обмен. Кровоток замедляется и ткани поглощают больше кислорода из капилляров. Увеличивается артериовенозная разница насыщения крови кислородом, что вызывает ацидоз. Недоокисленные метаболиты накапливаются в крови, дыхательная мускулатура работает усиленно, что активизирует основной обмен. Из-за этого организм страдает от повышенной потребности в кислороде, а кровообращение не может ее удовлетворить. Развивается кислородная задолженность, сопровождающаяся одышкой и цианозом.
- Возникают отеки. Они связаны с повышением капиллярного давления и замедлением кровотока. Сначала припухлости незаметны невооруженным глазом, но постепенно количество мочи уменьшается и появляются видимые отеки ног. В дальнейшем накапливается жидкость в брюшной полости, плевре, перикарде.
- Наблюдаются застои во внутренних органах. При нарушении тока крови в малом круге кровообращения в легких наблюдается застой, из-за чего развивается бронхит, кардиогенный пневмосклероз, кровохарканье. Застои в большом круге кровообращения приводят к увеличению размеров печени, из-за чего наблюдается тяжесть и боль справа под ребрами, постепенно возникает замещение соединительной ткани. Возникает застойный гастрит. Нарушаются функции почек, центральной нервной системы.

Изменения постепенно приводят к гибели больного. Человек должен на протяжении всей жизни принимать препараты для поддержки работы сердца.
В отличие от хронической формы при острой сердечной недостаточности механизм возникновения происходит практически молниеносно, без обозначения отдельных этапов:
- повреждение миокарда, он сокращается минимально от требуемых величин;
- нарушение сократительной деятельности желудочков: резко понижается объем крови, выбрасываемой в сосудистые структуры;
- замедленное прохождение потоков крови через ткани;
- отсутствие компенсации кровообращения: внезапное повышение параметров давления в области капилляров легочных структур;
- состояние острой гипоксии органов вследствие застоя элементов крови и формирования отека.
Общий объем крови, поступающий в кровеносную систему, резко падает, человек испытывает панику, поскольку симптоматика формируется внезапно и протекает бурно, тяжело.
Существует ряд внешних и внутренних причин и предрасполагающих факторов, способствующих развитию острой сердечной недостаточности и омоложению этого явления. Основная проблема кроется в образе жизни современного человека. Все дело в том, что сидячий образ жизни, употребление вредной пищи, содержащей большое количество жира и другие неблагоприятные явления, ежедневно сопровождающие человека в настоящее время, приводят к постепенному ослабеванию сердечных мышц.
Ослабевшие сердечные мышцы в сочетании с атеросклерозом коронарных артерий, который развивается вследствие налипания молекул холестерина, попавших в кровь из жирной пищи, приводят к тому, что сердце даже при незначительной физической перегрузке может просто не справиться. Малейшая перегрузка ослабленного сердца может спровоцировать острую сердечную недостаточность, инфаркт миокарда или образование тромбов, которые в дальнейшем могут привести к легочной эмболии, инсульту или другим опасным заболеваниям.
- аритмии разного типа;
- гипертензивном кризе;
- расслоении аорты;
- почечной недостаточности;
- ревматизме;
- миокардите.
Помимо всего прочего, развитие острой сердечной недостаточности нередко наблюдается у людей старше 50 лет, которые страдают от сахарного диабета 2-го типа, совмещенного с выраженной артериальной гипертензией. Также способствует развитию острой сердечной недостаточности тяжелая интоксикация организма, в том числе вызванная приемом большого количества алкоголя или наркотических веществ.
К факторам, предрасполагающим к появлению ОСН, относятся тяжелые формы ОРВИ и гриппа, которые приводят к интоксикации организма продуктами жизнедеятельности различной патогенной микрофлоры. Нередко провоцирует появление ОСН сочетание сразу нескольких неблагоприятных факторов, поэтому разобраться в причинах не всегда просто.
Общие сведения

При возникновении сердечной недостаточности первым делом необходимо определить причину. Чаще всего это нарушение сердечного ритма, повышение артериального давления или возникновение инфаркта миокарда. Основа терапии ОСН – коррекция состояния, вызвавшего ее. В данном случае – снижение артериального давления, коррекция и восстановление нормального сердечного ритма или восстановление адекватного кровотока по поврежденной артерии при инфаркте миокарда.
Помимо этого, необходима подача увлажненного кислорода со средней скоростью от 6 до 8 литров в минуту. Правожелудочковая недостаточность не требует особой терапии. В таком случае достаточно купировать дыхательную недостаточность и устранить причину приступа. Присоединение кардиогенного шока подразумевает дополнительное применение прессорных аминов в качестве инотропных средств (веществ, которые повышают сократимость сердечной мышцы).
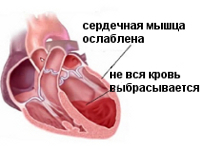
Сердечная недостаточность – острое или хроническое состояние, вызванное ослаблением сократительной способности миокарда и застойными явлениями в малом или большом круге кровообращения. Проявляется одышкой в покое или при незначительной нагрузке, утомляемостью, отеками, цианозом (синюшностью) ногтей и носогубного треугольника. Острая сердечная недостаточность опасна развитием отека легких и кардиогенного шока, хроническая сердечная недостаточность ведет к развитию гипоксии органов. Сердечная недостаточность – одна из самых частых причин смерти человека.
Снижение сократительной (насосной) функции сердца при сердечной недостаточности ведет к развитию дисбаланса между гемодинамическими потребностями организма и возможностью сердца в их осуществлении. Этот дисбаланс проявляется превышением венозного притока к сердцу и сопротивления, которое необходимо преодолеть миокарду для изгнания крови в сосудистое русло, над способностью сердца переместить кровь в систему артерий.
Не являясь самостоятельным заболеванием, сердечная недостаточность развивается как осложнение различных патологий сосудов и сердца: клапанных пороков сердца, ишемической болезни, кардиомиопатии, артериальной гипертензии и др.
При некоторых заболеваниях (например, артериальной гипертонии) нарастание явлений сердечной недостаточности происходит постепенно, годами, тогда как при других (остром инфаркте миокарда), сопровождающихся гибелью части функциональных клеток, это время сокращается до дней и часов. При резком прогрессировании сердечной недостаточности (в течение минут, часов, дней), говорят о ее острой форме. В остальных случаях сердечную недостаточность рассматривают как хроническую.
Хронической сердечной недостаточностью страдают от 0,5 до 2% населения, а после 75 лет ее распространенность составляет около 10%. Значимость проблемы заболеваемости сердечной недостаточностью определяется неуклонным увеличением числа страдающих ею пациентов, высоким показателем смертности и инвалидности больных.
Сердечная недостаточность
Формы сердечной недостаточности
Специалисты придерживаются следующей классификации острого формирования недостаточности в сердце:
- С застойным вариантом гемодинамики:
- по правожелудочковому типу: застой по большому кругу перемещения кровотока;
- по левожелудочковому типу: застой в структурах малого круга перемещения кровотока;
- внезапно возникший приступ нехватки воздуха из-за декомпенсации в сердечно-сосудистой системе – сердечная астма;
- отечность легких – патологическое скопление жидкости в легочной ткани.
- С гипокинетическим вариантом гемодинамики: появление симптоматики кардиогенного шока:
- аритмический тип: формируется как ответ на сбой сердечного ритма;
- рефлекторный тип: реакция организма на интенсивные болевые импульсы, характеризуется быстрым обратным развитием на проводимую противоанальгетическую терапию;
- истинный вариант кардиогенного шока появляется при объеме патологического поражения свыше 45–50% от общего объема миокарда в левом желудочке.
- Резкая декомпенсация уже имеющегося у человека хронического течения недостаточности в системе кровообращения.
Состояние острой сердечной недостаточности, причины которой известны или не установлены, всегда имеет тяжелое течение. Оно вполне может привести к летальному исходу.
Острая сердечная недостаточность причины
Причины возникновения острой сердечной недостаточности весьма разнообразны. Такое заболевание является лишь вторичным недугом. Поэтому, для того чтобы лечение было правильным и эффективным, специалистам просто необходимо выявить первопричину болезни и понять, почему сердце больного не может полностью выполнять свои функции.
К числу основных причин данного заболевания относятся:
- всевозможные болезни сердечно-сосудистой системы человека;
- перенесенный инсульт;
- аритмия сердца;
- всевозможные болезни легких;
- тромбоэмболия легочной артерии;
- различные травмы головного мозга, которые ранее были получены больным;
- разного рода инфекции;
- диабет;
- чрезмерное употребление алкоголя, то есть алкоголизм;
- достаточно серьезные и весьма пагубные интоксикации;
- травмы, которые ранее были напрямую связаны с электрическим током;
- ранее проведенное хирургическое вмешательство.
К огромному сожалению, острая сердечная недостаточность у детей встречается тоже. Основными причинами такого неприятного явления становятся врожденные патологии либо же токсическое поражение организма малыша. Если специалисты начнут своевременное лечение заболевания у ребенка, то в таком случае существует огромный шанс, что функции ССС нормализуются и полностью восстановятся и жизнь малыша значительно улучшится.
Среди наиболее частых причин сердечной недостаточности, встречающихся у 60-70% пациентов, называют инфаркт миокарда и ИБС. За ними следуют ревматические пороки сердца (14%) и дилатационная кардиомиопатия (11%). В возрастной группе старше 60 лет, кроме ИБС, сердечную недостаточность вызывает также гипертоническая болезнь (4%). У пожилых пациентов частой причиной сердечной недостаточности служит сахарный диабет 2-го типа и его сочетание с артериальной гипертонией.
Факторы, провоцирующие развитие сердечной недостаточности, вызывают ее проявление при снижении компенсаторных механизмов сердца. В отличие от причин, факторы риска потенциально обратимы, и их уменьшение или устранение может задержать усугубление сердечной недостаточности и даже спасти жизнь пациента. В их число входят: перенапряжение физических и психоэмоциональных возможностей; аритмии, ТЭЛА, гипертензивные кризы, прогрессирование ИБС; пневмонии, ОРВИ, анемии, почечная недостаточность, гипертиреоз; прием кардиотоксических препаратов, лекарств, способствующих задержке жидкости (НПВП, эстрогенов, кортикостероидов), повышающих АД (изадрина, эфедрина, адреналина).; выраженное и быстро прогрессирующее увеличение массы тела, алкоголизм; резкое увеличение ОЦК при массивной инфузионной терапии; миокардиты, ревматизм, инфекционный эндокардит; несоблюдение рекомендаций по лечению хронической сердечной недостаточности.
В подавляющем большинстве случаев сердечная недостаточность – это естественный исход многих заболеваний сердца и сосудов (клапанные пороки сердца, ишемическая болезнь сердца (ИБС), кардиомиопатии, артериальная гипертензия и др.). Лишь изредка сердечная недостаточность является одним из первых проявлений сердечного заболевания, например, дилатационной кардиомиопатии.
При гипертонической болезни может пройти много лет от возникновения заболевания до появления первых симптомов сердечной недостаточности. Тогда как в результате, например, острого инфаркта миокарда, сопровождающегося гибелью значительной части сердечной мышцы, это время может составить несколько дней или недель.
Помимо сердечно-сосудистых заболеваний появлению или усугублению проявлений сердечной недостаточности способствуют лихорадочные состояния, малокровие, повышенная функция щитовидной железы (гипертиреоз), злоупотребление алкоголем и др.
Развитию сердечной недостаточности способствуют патологии сердечно-сосудистой системы.
Чаще всего проблема возникает в результате сужения артерий, которые снабжают миокард кислородом. Появляются такие патологии в молодом возрасте и остаются без внимания, пока человек не достигнет пожилого возраста. Недостаточностью могут осложняться практически все болезни сердца и сосудов. В половине случаев патология вызывается ишемической патологией и артериальной гипертонией.
Инфаркты и стенокардии играют не меньшую роль в снижении насосной функции сердца.

Также недостаточность возникает при:
- изменениях в структуре клапанов;
- гормональных нарушениях в организме, например, при гипертиреозе;
- инфекционных заболеваниях сердечной мышцы.
У женщины во время беременности при патологиях сердечно-сосудистой системы повышается нагрузка на сердце, что может привести к недостаточности.
Хроническая форма болезни возникает в связи с алкогольной и наркотической зависимостью, чрезмерными нагрузками и малоподвижным образом жизни. Длительное пребывание в неподвижном положении способствует образованию тромбов и блокаде кровеносных сосудов.
Сахарный диабет и заболевании эндокринной системы повышают риск развития проблемы.
Прогрессирование патологического состояния наблюдается:
- если обострилось основное заболевание;
- при физическом перенапряжении;
- в связи с неправильным питанием и недостатков витаминов;
- при интоксикациях;
- во время сильных стрессов.
Некоторые антиаритмические препараты, обладающие отрицательным инотропным действием, способствуют развитию проблемы, если человек употребляет их на протяжении длительного времени без ведома врача.
Причины развития острой сердечной недостаточности весьма разнообразны. К ним относятся травмы, интоксикации, болезни сердца. Без лечения патология быстро приводит к летальному исходу.
Первичные причины ОСН — заболевания миокарда, вызванные острой инфекцией или интоксикацией при отравлениях. Развивается воспалительный процесс, дистрофия кардиомиоцитов, гипоксия, нарушается нейрогуморальная регуляция. К вторичным причины относятся патологии, не влияющие напрямую на миокард, но способствующие его перенапряжению, переутомлению и кислородному голоданию. Это происходит при гипертонии, атеросклерозе, приступообразной аритмии.
Основными причинами острой правожелудочковой сердечной недостаточности являются заболевания, при которых имеет место систолическая перегрузка и уменьшение диастолического наполнения правого желудочка. Острая левожелудочковая сердечная недостаточность развивается при дисфункции левого желудочка сердца.

При такой форме патологии резко снижается сократительная способность миокарда, которая становится следствием перегрузки сердечной мышцы, уменьшения её функционирующей массы и способности выполнять контрактильную функцию миоцитов или в результате сниженной податливости сердечных стенок.
Таким образом, причинами развития острой сердечной недостаточности выступают различные нарушения работы сердечной мышцы систолического или диастолического свойства на фоне инфаркта; воспалительные и дистрофические патологические процессы в миокарде; тахиаритмические и брадиаритмические аномалии.
Также острая сердечная недостаточность формируется в результате внезапного возникновения перегрузки сердечной мышцы после повышенного сопротивления на путях оттока крови, например, при гипертонической болезни, пороках аорты, инфаркте миокарда. Кроме того, данное характерное состояние возникает при кардиосклерозе постинфарктного характера, тяжёлых состояниях обширного миокардита в результате разрыва перегородки между желудочками, недостаточной функции трискупидального или митрального клапанов.
Острая сердечная недостаточность имеет возможность возникнуть при повышенной физической или психоэмоциональной нагрузке, увеличении притока крови, когда больной лежит на фоне декомпенсированного миокарда с диагнозом хроническая застойная сердечная недостаточность.
К несердечным причинам, способствующим образованию данной аномалии, относятся различные виды инфекций, острые формы нарушений в головном мозге, оперативные вмешательства обширного плана, почечная недостаточность, феохромоцитома, передозировка лекарственными средствами и злоупотребление спиртными напитками.
К основным причинам развития данной патологии можно отнести:
- Декомпенсация хронической сердечной недостаточности.
- Инфаркт миокарда.
- Ишемическая болезнь сердца.
- Дилатационная кардиомиопатия.
- Ревматические болезни сердца.
- Гипертония.
- Сахарный диабет 2 типа, часто в сочетании с повышенным артериальным давлением.

Факторы, провоцирующие сердечную недостаточность, в отличие от причин, можно предотвратить. К ним относятся:
- Стрессовые ситуации.
- Аритмии.
- Гипертензивные кризы.
- Прогрессирование ишемии.
- Частые воспаления легких.
- Острые респираторные заболевания.
- Сниженный гемоглобин.
- Почечная недостаточность.
- Гипертиреоз.
- Прием препаратов повышенной токсичности.
- Прием препаратов, способствующих задержке жидкости.
- Ожирение.
- Частое употребление спиртного.
- Инфекционный эндокардит.
Среди основных патологий и тяжелых состояний, способных привести к сбою в сердечно-сосудистой системе специалисты выделяют следующие причины острой сердечной недостаточности:
- патологии, провоцирующие острое понижение сократительной деятельности миокарда из-за травмирования либо «оглушения», к примеру, инфаркты, миокардиты, операции на сердце, последствия применения аппарата искусственного перемещения потока крови по организму больного;
- резкое декомпенсирование уже имеющегося хронического течения недостаточности в сердце;
- внезапно возникшее нарушение целостности камер либо клапанов органа;
- тампонада – скопление патологической жидкости между листочками околосердечной сумки, что провоцирует невозможность полноценных по силе сердечных сокращений на фоне сдавливания полостей органа;
- чрезмерная выраженность гипертрофии области миокарда;
- гипертонический криз крайне тяжелого течения;
- патологии, взаимосвязанные с резким подъемом давления в структурах малого круга перемещения кровотока, к примеру, тромбоэмболия легочной артерии либо пневмония;
- различные варианты аритмий.
Признаки подобной недостаточности могут сформироваться также из-за несердечных причин: тяжелой травмы структур мозга, массивных оперативных вмешательств, перенесенного геморрагического инсульта, инфекционных поражений, различных токсических воздействий. Диагностика и лечение патологического состояния напрямую зависят от вышеприведенной классификации.
Патогенез
Развитие острой сердечной недостаточности часто наблюдается на фоне инфаркта миокарда, острого миокардита, тяжелых аритмий (фибрилляции желудочков, пароксизмальной тахикардии и др.). При этом происходит резкое падение минутного выброса и поступления крови в артериальную систему. Острая сердечная недостаточность клинически сходна с острой сосудистой недостаточностью и иногда обозначается как острый сердечный коллапс.
При хронической сердечной недостаточности изменения, развивающиеся в сердце, длительное время компенсируются его интенсивной работой и приспособительными механизмами сосудистой системы: возрастанием силы сокращений сердца, учащением ритма, снижением давления в диастолу за счет расширения капилляров и артериол, облегчающего опорожнение сердца во время систолы, повышением перфузии тканей.
Дальнейшее нарастание явлений сердечной недостаточности характеризуется уменьшением объема сердечного выброса, увеличением остаточного количества крови в желудочках, их переполнением во время диастолы и перерастяжением мышечных волокон миокарда. Постоянное перенапряжение миокарда, старающегося вытолкнуть кровь в сосудистое русло и поддержать кровообращение, вызывает его компенсаторную гипертрофию. Однако в определенный момент наступает стадия декомпенсации, обусловленная ослаблением миокарда, развитием в нем процессов дистрофии и склерозирования. Миокард сам начинает испытывать недостаток кровоснабжения и энергообеспечения.
В этой стадии в патологический процесс включаются нейрогуморальные механизмы. Активация механизмов симпатико-адреналовой системы вызывает сужение сосудов на периферии, способствующее поддержанию стабильного АД в русле большого круга кровообращения при уменьшении объема сердечного выброса. Развивающаяся при этом почечная вазоконстрикция приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
Повышение секреции гипофизом антидиуретического гормона увеличивает процессы реабсорбции воды, что влечет за собой возрастание объема циркулирующей крови, повышение капиллярного и венозного давления, усиленную транссудацию жидкости в ткани.
Т. о., выраженная сердечная недостаточность приводит к грубым гемодинамическим нарушениям в организме:
- расстройству газового обмена
При замедлении кровотока возрастает поглощение тканями кислорода из капилляров с 30% в норме до 60-70%. Увеличивается артериовенозная разница насыщения крови кислородом, что приводит к развитию ацидоза. Накопление недоокисленных метаболитов в крови и усиление работы дыхательной мускулатуры вызывают активизацию основного обмена. Возникает замкнутый круг: организм испытывает повышенную потребность в кислороде, а система кровообращения неспособна ее удовлетворить. Развитие, так называемой, кислородной задолженности ведет к появлению цианоза и одышки. Цианоз при сердечной недостаточности может быть центральным (при застое в малом круге кровообращения и нарушении оксигенации крови) и периферическим (при замедлении кровотока и повышенной утилизации кислорода в тканях). Так как недостаточность кровообращения более выражена на периферии, у пациентов с сердечной недостаточностью наблюдается акроцианоз: синюшность конечностей, ушей, кончика носа.
Отеки развиваются в результате ряда факторов: внутритканевой задержки жидкости при повышении капиллярного давления и замедлении кровотока; задержки воды и натрия при нарушении водно-солевого обмена; нарушения онкотического давления плазмы крови при расстройстве белкового обмена; уменьшения инактивации альдостерона и антидиуретического гормона при снижении функции печени. Отеки при сердечной недостаточности сначала скрытые, выражаются быстрым увеличением массы тела и уменьшением количества мочи. Появление видимых отеков начинается с нижних конечностей, если пациент ходит, или с крестца, если больной лежит. В дальнейшем развивается полостная водянка: асцит (брюшной полости), гидроторакс (полости плевры), гидроперикард (перикардиальной полости).
- застойным изменениям в органах
Застойные явления в легких связаны с нарушением гемодинамики малого круга кровообращения. Характеризуются ригидностью легких, уменьшением дыхательной экскурсии грудной клетки, ограниченной подвижностью легочных краев. Проявляется застойным бронхитом, кардиогенным пневмосклерозом, кровохараканьем. Застойные явления большого круга кровообращения вызывают гепатомегалию, проявляющуюся тяжестью и болью в правом подреберье, а затем и сердечный фиброз печени с развитием в ней соединительной ткани.
Расширение полостей желудочков и предсердий при сердечной недостаточности может приводить к относительной недостаточности предсердно-желудочковых клапанов, что проявляется набуханием вен шеи, тахикардией, расширением границ сердца. При развитии застойного гастрита появляется тошнота, потеря аппетита, рвота, склонность к запорам метеоризм, потеря массы тела. При прогрессирующей сердечной недостаточности развивается тяжелая степень истощения – сердечная кахексия.
Застойные процессы в почках вызывают олигурию, повышение относительной плотности мочи, протеинурию, гематурию, цилиндрурию. Нарушение функций центральной нервной системы при сердечной недостаточности характеризуется быстрой утомляемостью, понижением умственной и физической активности, повышенной раздражительностью, расстройством сна, депрессивными состояниями.
Симптоматика
Это заболевание представляет мультифакторную патологию, для которой характерно нарушение работы сердца первичного характера с целым рядом аномалий гемодинамики, гормональных и нервных адаптаций, связанных с направлением поддержания кровообращения, что соответствует потребностям организма. Для детей с острой сердечной недостаточностью характерно крайне серьёзное прогнозирование заболевания с возможным летальным исходом, при несвоевременном оказании квалифицированной медицинской помощи.
У детей острая сердечная недостаточность классифицируется на левожелудочковую (ОЛЖН), правожелудочковую (ОПЖН), аритмогенную и тотальную. Кроме того, она бывает систолической формы, диастолической и комбинированной.
Для систолической острой сердечной недостаточности характерно развитие в результате поражений сердечной мышцы или её перегрузки, которая вызывается повышением давления, например, при аортальном стенозе, или увеличением объёма сердца при дефекте перегородки между желудочками. Этот синдром диастолической формы характеризуется нарушением релаксационных процессов в диастолу, например, при обструктивной кардиомиопатии; уменьшением размеров сердечных полостей или укорочением в значительных количествах диастолы в тахисистолической форме дизритмий.
Среди причин, способствующих развитию такого заболевания у детей, как острая сердечная недостаточность, выделяют различные изменения в лёгких и бронхах острого характера (пневмоторакс, острое повреждение лёгкого, пневмонии, ателектазы), для которых характерным механизмом развития патологии является легочная гипертензия и гипоксия как следствие шунтирования.
У детей острая сердечная недостаточность имеет три степени протекания заболевания. Для первой степени патологического синдрома характерна тахикардия и одышка, которая отчётливо проявляется у ребёнка в спокойном состоянии. Важным клиническим показателем является изменённое соотношение между ЧСС и дыхания.
При второй степени острой сердечной недостаточности важным показателем заболевания у детей считается компенсаторная гиперволемия, которая может протекать в двух состояниях. В первом случае у ребёнка преобладает декомпенсация одного круга кровообращения или наблюдается тотальная недостаточность этого кровообращения.
При острой сердечной недостаточности второй степени (А) на фоне преобладания застойных явлений в БКК у больного ребёнка происходит увеличение размеров печени, и появляются отёки периорбитального свойства. А вот признаки повышения центрального венозного давления, обусловленные декомпенсацией, развиваются стремительно в период нескольких минут или часов.
В случае постепенного нарастания заболевания в течение двух суток, ЦВД может быть нормальным при прогрессирующем увеличении печени. В этом случае она выполняет буферную роль. Также прослушиваются приглушённые сердечные тоны с возможным расширением границ. При застоях крови в МКК кроме тахикардии усиливаются процессы цианоза, которые уменьшаются после применения оксигенотерапии.
Третья степень у детей характеризуется гипосистолической формой, при которой развивается гипотензия на фоне клинической перегрузки МКК. Для синдрома шока гемодинамики свойственна острая циркуляторная недостаточность, в результате падения артериального и венозного давления.
Практика ИТ (интенсивная терапия) в детском возрасте выделяет острую сердечную недостаточность, для которой характерны различные пороки сердца, отравления токсическими веществами, а также может развиваться как следствие энергодефицита и гипоксии. Также она в своём развитии связана с глубочайшими изменениями в самом сердце, что проявляется систолическим движением в виде «скручивания» и диастолическим – в виде «раскручивания». Таким образом, дисфункции систолы и диастолы проявляются в снижении сердечного выброса при нормальной или сниженной работе ЛЖ.
У детей эта патология развивается в два этапа. На первом этапе диастола сокращается во времени без декомпенсированного падения оттока в сердце, хотя симптомы процессов застоя в БКК уже присутствуют. На втором этапе декомпенсированно уменьшается диастола и это становится причиной гипосистолии в сопровождении гипотензии, отёка лёгкого и комы.
Сердечной недостаточностью считается нарушение функций обращения и перекачки крови. Когда сердце больного не способно справиться с выполнением своих основных функций, клетки человека получают недостаточное количество кислорода. Когда дело касается плохого состояния сосудов, то это может говорить о наличии острой сердечно-сосудистой недостаточности.

Признаки, по которым можно выявить наличие такого неприятного заболевания, напрямую зависят от вида и характера болезни. Специалисты различают сердечную недостаточность острую и хроническую.Если говорить об острой недостаточности, то в таком случае состояние больного ухудшается мгновенно. Именно такая форма недуга способна стать причиной обострения уже имеющихся первичных заболеваний.
Симптомы острой сердечной недостаточности весьма разнообразны. Так, при левожелудочковой ОСН у больного могут наблюдаться такие симптомы, как:
- сильная одышка;
- наличие хрипов;
- появление и активное выделение пены из носовой и ротовой полости;
- усиленный кашель, который может появиться по непонятным причинам;
- некоторые застойные явления в человеческих органах.
При правожелудочковой форме ОСН у больного можно заметить такие признаки:
- усиленную отечность;
- цвет кожи больного принимает желтоватый оттенок;
- печень во время развития заболевания увеличивается;
- пальцы и уши больного начинают синеть;
- вены в районе шеи значительно напухают;
- газовый обмен в период развития заболевания нарушается.
Если же у больного поражены оба желудочка, то его состояние может очень резко ухудшиться, что способно стать причиной скоропостижной гибели.
Она способна развиваться у малышей в результате перенесенных инфекционно-токсических либо же некоторых аллергических недугов.
У детей при острой сердечной недостаточности симптомы не сильно отличаются от взрослых. У них наблюдается сильная одышка, печень может быть увеличена в размере, появляется отечность.
Основные причины, по которым может развиваться ОСН у детей, такие:
- значительное повреждение миокарда;
- видимое нарушение ритма сердца ребенка;
- перегрузка давлением либо же объемом.
Основными причинами, из-за которых у детей до трехлетнего возраста может развиться такое неприятное заболевание, являются: врожденный порок сердца, перенесенные ребенком острые инфекционные недуги и некоторое другое.
У детей различают 3 основные стадии заболевания, а именно:
- На первой стадии развития заболевания у детей наблюдается уменьшение так называемого минутного объема крови. Кроме этого, у ребенка начинается одышка и тахикардия, появляются некоторые признаки застоя крови, который чаще всего наблюдается либо в малом, либо в большом круге кровообращения. Более того, на первой стадии у ребенка увеличивается печень, при прослушивании легких можно заметить небольшие влажные либо же, напротив, сухие хрипы. Тоны сердца в этот момент несколько приглушены, а его границы увеличены.
- На второй стадии развития заболевания ко всем вышеперечисленным симптомам добавляются отеки с олигурией. Ярко выражены периферические отеки. Более того, наблюдается отечность легких. Что касается наличия хрипов в легких, то на второй стадии заболевания они преимущественно влажные.
- Для третьей стадии развития заболевания характерными являются все те же симптомы, что при первой и второй стадии, но ко всему прочему добавляется понижение артериального давления и увеличение ЦВД. Олигоанурия в этот период весьма отчетлива.

Для того чтобы приступить к лечению заболевания у ребенка, специалисты просто обязаны провести все необходимые клинические и лабораторные исследования. После того как все необходимые анализы будут проведены, врач определит форму недуга, его вид и степень тяжести. Именно эти факторы помогут провести лечение как можно лучше.
В процессе развития тяжелой формы заболевания ребенок должен пребывать в состоянии полного покоя и лежать, находясь в несколько возвышенном положении. Питание при таком непростом заболевании ни в коем случае не должно быть обильным. Из дневного рациона больного ребенка нужно будет исключить те продукты питания, которые способствуют метаболизму.
Для того чтобы помочь малышу и избавиться от острой сердечной недостаточности, специалисты часто рекомендуют прием сердечных гликозидов, некоторых мочегонных препаратов, кардиотрофических лекарственных средств и тех медикаментов, которые способны значительно улучшить коронарный и периферический кровотоки.
Таким образом, на первой стадии развития недуга специалисты должны:
- назначать препараты, которые способны улучшить микроциркуляцию;
- провести специальную кардиотрофическую терапию;
- не забыть об аэротерапии.
Узнайте Ваш уровень риска инфаркта или инсульта
Пройдите бесплатный онлайн тест от опытных врачей-кардиологов
Время тестирования не более 2 минут
7 простых
вопросов
94% точность
теста
10 тысяч успешных
тестирований

Симптомы сердечной недостаточности
Классификация
По скорости нарастания признаков декомпенсации выделяют острую и хроническую сердечную недостаточность.
Развитие острой сердечной недостаточности может происходить по двум типам:
- по левому типу (острой левожелудочковой или левопредсердной недостаточности)
- острой правожелудочковой недостаточности
В развитии хронической сердечной недостаточности по классификации Василенко-Стражеско выделяют три стадии:
I (начальная) стадия – скрытые признаки недостаточности кровообращения, проявляющиеся только в процессе физической нагрузки одышкой, сердцебиением, чрезмерной утомляемостью; в покое гемодинамические нарушения отсутствуют.
II (выраженная) стадия – признаки длительной недостаточности кровообращения и гемодинамических нарушений (застойные явления малого и большого кругов кровообращения) выражены в состоянии покоя; резкое ограничение трудоспособности:
- Период II А – умеренные гемодинамические нарушения в одном отделе сердца (лево- или правожелудочковая недостаточность). Одышка развивается при обычной физической активности, работоспособность резко снижена. Объективные признаки – цианоз, отечность голеней, начальные признаки гепатомегалии, жесткое дыхание.
- Период II Б – глубокие гемодинамические расстройства с вовлечением всей сердечно-сосудистой системы (большого и малого круга). Объективные признаки – одышка в покое, выраженные отеки, цианоз, асцит; полная нетрудоспособность.
III (дистрофическая, конечная) стадия – стойкая недостаточность кровообращения и обмена веществ, морфологически необратимые нарушения структуры органов (печени, легких, почек), истощение.
Формы острой сосудистой недостаточности:
- 1 стадия — признаков не наблюдается;
- 2 стадия — имеется сердечная недостаточность, которая сопровождается хрипами в груди, венозной гипертензией в легких;
- 3 стадия — тяжелая сердечная недостаточность, при этом развивается отек легких, появляется коллапс;
- 4 стадия — кардиогенный шок, при котором снижается артериальное давление, развиваются олигурия, цианоз кожи, сильное потоотделение.
Кардиогенный шок — это самое тяжелое проявление левожелудочковой недостаточности. Чаще всего он возникает при инфаркте миокарда, при повторяющихся инфарктах у людей преклонного возраста, если некроз развился на фоне гипертензии или сахарного диабета.
При этом состоянии происходит резкое снижение АД, возникают симптомы астмы, такое состояние называется коллапсом. Боли чувствуются за грудиной, появляется недостаточность кровообращения.
При кардиогенном шоке следует срочно госпитализировать больного. Возникает большая вероятность остановки сердца.

Классификация видов сердечной недостаточности
Острую сердечную недостаточность принято делить на несколько видов. Классификация основана на локализации поражения, патогенезе и типе гемодинамики. Таким образом, выделяют недостаточность или с застойным, или с гипокинетическим типом гемодинамики.

К застойному типу относят:
- ОЛЖН (острая левожелудочковая недостаточность). Сюда относятся отек легких и сердечная астма;
- острая правожелудочковая недостаточность, сопровождающаяся застоем крови в большом круге кровообращения.
К недостаточности по гипокинетическому типу принято относить состояния, при которых происходит малый выброс крови в круги кровообращения – так называемый, кардиогенный шок. Среди этой патологии выделяют следующие виды:
- истинный шок;
- рефлекторный шок;
- аритмический шок.
Симптоматика сердечной недостаточности у детей
Острая сердечная недостаточность
Острая сердечная недостаточность вызывается ослаблением функции одного из отделов сердца: левого предсердия или желудочка, правого желудочка. Острая левожелудочковая недостаточность развивается при заболеваниях с преимущественной нагрузкой на левый желудочек (гипертонической болезни, аортальном пороке, инфаркте миокарда). При ослаблении функций левого желудочка повышается давление в легочных венах, артериолах и капиллярах, увеличивается их проницаемость, что ведет к пропотеванию жидкой части крови и развитию сначала интерстициального, а затем альвеолярного отека.
Клиническими проявлениями острой недостаточности левого желудочка служат сердечная астма и альвеолярный отек легких. Приступ сердечной астмы обычно провоцируется физическим или нервно-психическим напряжением. Приступ резкого удушья чаще возникает ночью, вынуждая больного в страхе проснуться. Сердечная астма проявляется чувством нехватки воздуха, сердцебиением, кашлем с трудно отходящей мокротой, резкой слабостью, холодным потом. Пациент принимает положение ортопноэ – сидя с опущенными ногами. При осмотре – кожа бледная с сероватым оттенком, холодный пот, акроцианоз, сильная одышка. Определяется слабый, частого наполнения аритмичный пульс, расширение границ сердца влево, глухие сердечные тона, ритм галопа; артериальное давление имеет тенденцию к снижению. В легких жесткое дыхание с единичными сухими хрипами.
Дальнейшее нарастание застойных явлений малого круга способствует развитию отека легких. Резкое удушье сопровождается кашлем с выделением обильного количества пенистой розового цвета мокроты (из-за наличия примеси крови). На расстоянии слышно клокочущее дыхание с влажными хрипами (симптом «кипящего самовара»). Положение пациента ортопноэ, лицо цианотичное, вены шеи набухают, кожу покрывает холодный пот. Пульс нитевидный, аритмичный, частый, АД снижено, в легких – влажные разнокалиберные хрипы. Отек легких является неотложным состоянием, требующим мер интенсивной терапии, т. к. может привести к летальному исходу.
Острая левопредсердная сердечная недостаточность встречается при митральном стенозе (левого предсердно-желудочкового клапана). Клинически проявляется теми же состояниями, что и острая недостаточность левого желудочка. Острая недостаточность правого желудочка чаще возникает при тромбоэмболиях крупных ветвей легочной артерии. Развивается застой в сосудистой системе большого круга кровообращения, что проявляется отеками ног, болью в правом подреберье, чувством распирания, набухания и пульсации шейных вен, одышкой, цианозом, болями или давлением в области сердца. Периферический пульс слабый и частый, АД резко снижено, ЦВД повышено, сердце расширено вправо.
При заболеваниях, вызывающих декомпенсацию правого желудочка, сердечная недостаточность проявляется раньше, чем при левожелудочковой недостаточности. Это объясняется большими компенсаторными возможностями левого желудочка- самого мощного отдела сердца. Однако при снижении функций левого желудочка сердечная недостаточность прогрессирует с катастрофической скоростью.
Хроническая сердечная недостаточность
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При аортальном пороке, недостаточности митрального клапана, артериальной гипертензии, коронарной недостаточности развивается застой в сосудах малого круга и хроническая левожелудочковая недостаточность. Она характеризуется сосудистыми и газовыми изменениями в легких. Возникает одышка, приступы удушья (чаще по ночам), цианоз, приступы сердцебиения, кашель (сухой, иногда с кровохарканьем), повышенная утомляемость.
Еще более выраженные застойные явления в малом круге кровообращения развиваются при хронической левопредсердной недостаточности у пациентов со стенозом митрального клапана. Появляются одышка, цианоз, кашель, кровохарканье. При длительном венозном застое в сосудах малого круга происходит склерозирование легких и сосудов. Возникает дополнительное, легочное препятствие для кровообращения в малом круге. Повышенное давление в системе легочной артерии вызывает увеличенную нагрузку на правый желудочек, обусловливая его недостаточность.
При преимущественном поражении правого желудочка (правожелудочковой недостаточности) застойные явления развиваются в большом круге кровообращения. Правожелудочковая недостаточность может сопровождать митральные пороки сердца, пневмосклероз, эмфизему легких и т. д. Появляются жалобы на боли и тяжесть в правом подреберье, появление отеков, снижение диуреза, распирание и увеличение живота, одышку при движениях. Развивается цианоз, иногда с желтушно-цианотичным оттенком, асцит, набухают шейные и периферические вены, увеличивается в размерах печень.
Функциональная недостаточность одного отдела сердца не может долго оставаться изолированной, и со временем развивается тотальная хроническая сердечная недостаточность с венозным застоем в русле малого и большого кругов кровообращения. Также развитие хронической сердечной недостаточности отмечается при поражении сердечной мышцы: миокардитах, кардиомиопатии, ИБС, интоксикациях.
В 80–90% случаев клиническая картина острой сердечной недостаточности всегда развивается очень быстро и внезапно (в течении нескольких минут) и может продолжаться до нескольких часов. В остальных 10–20% случаев проявления нарастают постепенно. Симптомы зависят от:
- причины возникновения;
- степени нарушений кровообращения;
- локализации пораженного желудочка (правый либо левый).
Основными клиническими признаками острой сердечной недостаточности являются: затруднённое дыхание в виде одышки, увеличенная ЧСС, расширенные границы сердца в результате гипертрофии сердечной мышцы и увеличенных сердечных полостей, гепатомегалия, особенно левой части, отёки, локализующиеся на периферии и повышение ЦВД (центральное венозное давление).
Для острой сердечной недостаточности характерна левожелудочковая форма и правожелудочковая.
Её симптоматика характеризуется типичным приступом астмы сердечного типа в интерстициальной стадии заболевания и отёком лёгких в альвеолярной стадии ОЛЖН. Как правило, образование сердечной астмы приходится на ночное время, когда больной спит. В этот момент он испытывает острый недостаток в воздухе, страх смерти и просыпается.
Кроме того, появляется своеобразный кашель надсадного характера. Признаки сильной одышки, при которой затрудняется вдох, вынуждают пациента принять вертикальное положение или встать у открытого окна, чтобы вдохнуть глоток свежего воздуха. Одновременно у больного в глазах отмечается беспокойство, страдание.
В самом начале приступа кожа приобретает бледность, переходящую в оттенок синего цвета, а затем пациент начинает сильно потеть. Кроме того, можно наблюдать набухание вен в области шеи, дыхание учащается. Появление сухого кашля сопровождается отделением мокротой, а иногда даже с примесью крови. При прогрессирующих процессах в МКК отделяется мокрота в виде жидкой пены с кровью или жидкость, которая имеет розовый оттенок. А это уже характерный признак при развивающемся отёке лёгких.
На момент исследования органов дыхательной системы отмечают одышку при числе дыханий в сорок или шестьдесят в минуту. На пике приступа при ослаблении везикулярного дыхания в лёгких нижнего отдела прослушивают хрипы влажной мелкопузырчатой характеристики. В некоторых случаях сердечная астма может протекать без хрипов влажного свойства.

Самыми характерными изменениями при острой сердечной недостаточности отмечаются органы кровообращения. Здесь появляются симптомы частой аритмии пульса с глухими тонами сердца. В самом начале приступа АД может несколько повышаться, а в дальнейшем происходит его снижение. Но иногда давление сразу фиксируется на нижних показателях.
При приступе с признаками резкого затруднённого дыхания в виде одышки, а также кашля с выделением мокроты и значительным количеством легочных хрипов, при аускультации отмечают затруднительное прослушивание глухих сердечных тонов. В этом случае более точные показатели функционирования сердца можно получить с помощью пульса и АД.
Приступы удушья с их тяжестью протекания и прогнозом имеют огромное разнообразие. В одни моменты острая сердечная недостаточность может начаться внезапно, а в другие – вначале усиливается одышка, затем появляется сердцебиение и впоследствии ухудшается общее самочувствие.
Иногда приступы острой сердечной недостаточности характеризуются продолжительностью в несколько минут и могут самостоятельно заканчиваться без медицинского вмешательства. Но, как правило, они затягиваются на более длительное время. В такие моменты несвоевременная помощь медицинского работника может стать причиной летального исхода в результате отёка лёгких, коллапса или резкого угнетения дыхательного центра.
Определение типа недостаточности важно для оказания первой помощи и последующего лечения, поэтому их нужно знать и уметь различать самостоятельно.
- усиленное сердцебиение – это ответ организма на резкое ухудшение кровотока в районе венечных сосудов, быстро нарастает, сопровождается тяжелым головокружением и усиливающейся одышкой, ощущением тяжести в загрудинной области;
- усиливающееся на вдохе набухание шейных сосудов, объясняется максимальным усилением внутригрудного давления, а также затрудненным притоком кислорода к миокарду;
- нарастание отечности: этому способствует ряд негативных факторов: замедление кровообращения, резкое повышение проницаемости капиллярных структур, внутритканевая задержка плазмы, а также сбой в водно-солевом обмене;
- на фоне пониженных параметров сердечного выброса формируется гипотония, сопровождающаяся упорной слабостью и бледностью кожных покровов, выраженным выделением пота.
Диагностика

Очень частыми проявлениями острой сердечной недостаточности является синусовая тахикардия, расширение границ сердца и возникновение при прослушивании сердца третьего дополнительного тона на его верхушке или у мечевидного отростка.
Диагностические признаки правожелудочковой недостаточности:
- Симптом Куссмауля. Он заключается в набухании яремных вен на шее, возникающее преимущественно на вдохе.
- Выраженные боли в подреберье справа.
- Признаки перегрузки правого желудочка на ЭКГ:
- формирование зубца S в I отведении;
- появление зубца Q в III отведении;
- постепенное возрастание зубца R в грудных отведениях V1 и V2;
- возникновение глубоких зубцов S в V4-V6 отведениях;
- формирование БПНПГ (блокады правой ножки пучка Гисса);
- депрессия ST в I, II и avL отведениях;
- подъем сегмента ST в отведениях III, avF, V1 и V2);
- инверсия или снижение амплитуды зубца T в III, avF, V1-V4 отведениях.
- Перегрузка правого предсердия на ЭКГ:
- высокоамплитудные остроконечные предсердные зубцы P во II и III отведениях.
Признаки острой левожелудочковой недостаточности:
- Одышка различной степени и развитие удушья.
- Кашель, пенистая мокрота.
- Влажные хрипы, начинающиеся в нижних отделах и распространяющиеся на всю площадь легких в зависимости от тяжести состояния.
- Клокочущее дыхание, слышное на расстоянии.
- Возможно развитие кардиогенного шока. Его признаки:
- падение систолического артериального давления до 80 мм рт.ст. и ниже;
- признаки нарушения циркуляции крови по органам и тканям организма. К ним относятся мраморный рисунок кожи и спавшиеся периферические вены, отсутствие мочеиспускания или резкое снижение мочеотделения.
Сердечная недостаточность является следствием различных заболеваний и состояний как сердечно-сосудистых, так и иных. Чтобы установить наличие сердечной недостаточности, иногда бывает достаточно обычного врачебного осмотра, тогда как для уточнения ее причин может потребоваться применение ряда диагностических методов.
Электрокардиография (ЭКГ) помогает врачам выявлять признаки гипертрофии и недостаточности кровоснабжения (ишемии) миокарда, а также различные аритмии. Как правило, эти ЭКГ-признаки могут иметь место при различных заболеваниях, т.е. не являются специфичными для сердечной недостаточности.
На основе ЭКГ созданы и широко используются так называемые нагрузочные тесты, заключающиеся в том, что больной должен преодолевать постепенно возрастающие уровни нагрузки. Для этих целей используется специальное оборудование, позволяющее дозировать нагрузку: особая модификация велосипеда (велоэргометрия) или «бегущая дорожка» (тредмил). Такие тесты дают информацию о резервных возможностях насосной функции сердца.

Основным и общедоступным на сегодня методом диагностики заболеваний, протекающих с сердечной недостаточностью, является ультразвуковое исследование сердца – эхокардиография (ЭхоКГ). С помощью этого метода можно не только установить причину сердечной недостаточности, но и оценить сократительную функцию желудочков сердца.
Рентгенологическое исследование органов грудной клетки при сердечной недостаточности выявляет застой крови в малом круге кровообращения и увеличение размеров полостей сердца (кардиомегалия). Некоторые заболевания сердца, например, клапанные пороки сердца, имеют свою характерную рентгенологическую «картину».
Этот метод также, как и ЭхоКГ, может быть полезен для контроля проводимого лечения. Радиоизотопные методы исследования сердца, в частности, радиоизотопная вентрикулография, позволяют с высокой точностью у больных сердечной недостаточностью оценить сократительную функцию желудочков сердца, в том числе объем вмещаемой ими крови. Данные методы основаны на введении и последующем распределении в организме радиоизотопных препаратов.
Одним из последних достижений медицинской науки, в частности, так называемой ядерной диагностики, является метод позитронно-эмиссионной томографии (ПЭТ). Это очень дорогостоящее и пока малораспространенное исследование. ПЭТ позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью, чтобы иметь возможность корректировать проводимое лечение.
Самочувствие человека при возникшей у него недостаточности кровообращения ухудшается за считанные секунды-минуты. При осмотре выявляется изменение окрашивания кожных покровов и слизистых: побледнение и цианотичный оттенок отдаленных от сердца частей тела. Параметры давления колеблются: или понижаются на 20–30 мм рт. ст. в сравнении с рабочим исходным, или же могут быть значительно повышенными.
Аускультация сердца при диагнозе острого течения сердечной недостаточности затруднительно из-за имеющихся различных хрипов и дыхательных шумов. Специалист при этом выслушивает: ослабление первого тона из-за повреждения стенок левого желудочка и клапанов, расщепление второго тона на легочной артерии, выявляется четвертый тон при сокращении гипертрофированного правого желудочка. Могут также присутствовать при аускультации диастолический шум и различные нарушения сердечного ритма.

Скрининговое обследование, обязательное для проведения, – это ЭКГ. Однако выявленные при этом отклонения вовсе не специфичны и могут сопровождать различные сердечные расстройства: рубцовые поражения миокарда, утолщение стенок камер, сбои ритма, нарушение проводимости импульса.
Больше информации удается выявить от ЭХО КГ с допплерографией:
- понижение объема выбрасываемой из желудочка крови на 50% и более;
- превышение толщины передней стенки сердца 5 мм;
- поперечный размер желудочков больше 30 мм;
- существенное понижение сократимости желудочков;
- значительное расширение легочной аорты;
- сбой деятельности клапанов органа;
- недостаточно качественное спадение нижней полой вены на вдохе, указывающее на застой в районе вен большого круга кровообращения;
- повышение параметров давления в легочной артерии.
При диагностической рентгенографии грудной клетки подтверждается увеличение правых отделов сердца, а также значительное повышение давления в сосудах легких: существенное расширение ветвей артерий, нечеткие контуры крупных сосудистых элементов, участки повышенной плотности из-за отечности тканей и др.
Еще одно информативное исследование – определение концентрации в кровяном русле натрийуретических пептидов – специфического белка, выделяемого клетками миокарда. Чем больше отклонение от параметров нормы, тем тяжелее стадия патологического процесса и хуже прогноз выживаемости.
Так как недостаточность сердца развивается при других патологиях в качестве осложнения, то диагностирование должно осуществляться, даже, если явные проявления проблем отсутствуют.

Если есть подозрения на недостаточность:
- Определяют электролитный и газовый состав крови.
- Выявляют кислотно-щелочное равновесие.
- Исследуют уровень креатинина и мочевины, кардиоспецифические ферменты, показатели белково-углеводного обмена.
- Назначают электрокардиографию. Исследование показывает наличие специфических изменений, выявить гипертрофические процессы, ишемические нарушения и нарушения ритма. Также проводят ЭКГ с нагрузкой, при котором человек должен заниматься на велоэргометре или тредмиле. Такие тесты позволяют определить резервные возможности функций сердца.
- Проводят ультразвуковую эхокардиографию для установления возможных причин сердечной недостаточности и оценки насосных функций органа.
- Выполняют магнитно-резонансную томографию для диагностики ишемической болезни, врожденных и приобретенных пороков, артериальной гипертензии и других патологий.
- Назначают рентгенографию для определения застойных процессов в малом круге кровообращения и кардиомегалии.
- Делают радиоизотопную вентрикулографию. Процедура помогает точно оценить объем желудочков и их сократительные возможности.
В тяжелых случаях назначают дополнительные методики для оценки степени поражений внутренних органов.
Для того чтобы лечение при острой сердечной недостаточности прошло успешно и не навредило больному, специалисты должны как можно быстрее уточнить диагноз, иными словами, им необходимо установить и правильно определить тип недуга. Для того чтобы добиться нужного результата, больному необходимо будет пройти массу исследований.
Первым делом специалист должен пообщаться с самим больным и узнать о наличии тех или иных жалоб. После этого необходимо назначать специальные анализы, с помощью которых можно будет более четко определить тип и характер заболевания. Кроме того, больному необходимо будет пройти такие обследования, как МРТ, ЭКГ, а также ЭхоКГ.
Всем больным с признаками острой сердечной недостаточности требуется дополнительная диагностика:
- ЭКГ (электрокардиография);
- рентгенография грудной клетки;
- пульсоксиметрия (измерение напряжения кислорода в крови);
- общий анализ крови;
- ЭХО-кардиография (УЗИ сердца);
- другие методы для уточнения причины острой сердечной недостаточности: анализ крови на тропонины, коагулограмма, биохимическое исследование.

Диагностика острой сердечно-сосудистой недостаточности начинается с выслушивания жалоб больного, сбора анамнеза жизни и болезни. Во время осмотра кардиологи определяют цианоз, вздутие вен шеи, слабый и частый пульс. Затем проводят аускультацию сердца и легких, пальпацию печени, ЭКГ-исследование и дополнительные инструментальные диагностические методы.
- Аускультация — выслушивание тонов сердца. При этом обнаруживают ослабление I тона, раздвоение II тона на легочной артерии, появление IV тона сердца, диастолический шум, аритмию.
- На электрокардиограмме — признаки гипертрофии и перегрузки желудочков сердца, нарушения кровоснабжения сердечной мышцы, ишемии миокарда.
- ЭХО-КГ с доплерографией позволяют установить снижение объема выбрасываемой из желудочков крови, утолщение стенок желудочков, гипертрофию камер сердца, снижение сократительной активности миокарда, расширение легочной аорты, нарушение работы клапанов сердца, легочную гипертензию. Эхокардиография обнаруживает функциональные нарушения и анатомические изменения сердца.
- С помощью коронароангиографии устанавливают место и степень сужения коронарной артерии, питающей сердечную мышцу.
- Компьютерная томография позволяет создать на мониторе компьютера 3-мерную модель сердца и выявить все имеющиеся патологические изменения.
- МРТ сердца является самым информативным и востребованным методом исследования, который применяется самостоятельно или дополнительно к УЗИ, рентгену или КТ сердца. Это исследование является безопасным и не оказывает лучевой нагрузки. Оно показывает полноценное, объемное изображение исследуемого органа в любой из заданных плоскостей, позволяет оценить их объемы, состояние и функциональность.
Поскольку сердечная недостаточность является вторичным синдромом, развивающимся при известных заболеваниях, диагностические мероприятия должны быть направлены на ее раннее выявление, даже при отсутствии явных признаков.
При сборе клинического анамнеза следует обратить внимание на утомление и диспноэ, как самые ранние признаки сердечной недостаточности; наличие у пациента ИБС, гипертензии, перенесенных инфаркта миокарда и ревматической атаки, кардиомиопатии. Выявление отеков голеней, асцита, учащенного низкоамплитудного пульса, выслушивание III тона сердца и смещение границ сердца служат специфическими признаками сердечной недостаточности.
При подозрении на сердечную недостаточность проводят определение электролитного и газового состава крови, кислотно-щелочного равновесия, мочевины, креатинина, кардиоспецефических ферментов, показателей белково-углеводного обмена.
ЭКГ по специфическим изменениям помогает выявлять гипертрофию и недостаточность кровоснабжения (ишемию) миокарда, а также аритмии. На основе электрокардиографии широко применяются различные нагрузочные тесты с использование велотренажера (велоэргометрия) и «бегущей дорожки» (тредмил-тест). Такие тесты с постепенно возрастающим уровнем нагрузки позволяют судить о резервных возможностях функции сердца.
С помощью ультразвуковой эхокардиографии возможно установить причину, вызвавшую сердечную недостаточность, а также оценить насосную функцию миокарда. С помощью МРТ сердца успешно диагностируются ИБС, врожденные или приобретенные пороки сердца, артериальная гипертензия и др. заболевания. Рентгенография легких и органов грудной клетки при сердечной недостаточности определяет застойные процессы в малом круге, кардиомегалию.
Радиоизотопная вентрикулография у пациентов сердечной недостаточностью позволяет с высокой степенью точности оценить сократительную способность желудочков и определить их объемную вместимость. При тяжелых формах сердечной недостаточности для определения поражения внутренних органов проводят УЗИ брюшной полости, печени, селезенки, поджелудочной железы.
Лечение
Если появились признаки сердечной недостаточности, и диагноз подтвердили лабораторные и инструментальные исследования, подбирают подходящие методы лечения. Терапия направлена на устранения ишемической болезни сердца, гипертонии, ревматизма, миокардита и других патологий, которые могли бы стать причиной недостаточности.

Если у человека выявили порок, сердечную аневризму, слипчивый перикардит, которые создают механический барьер в функционировании сердца, не обойтись без хирургического вмешательства.
В случае с острой формой и тяжелым течением сердечной недостаточности больной должен соблюдать постельный режим, избегать любых эмоциональных и физических нагрузок. В других ситуациях разрешены умеренные нагрузки, которые не приводят к ухудшению самочувствия.
Необходимо снизить потребление жидкости до пол-литра в сутки. Соли разрешено не больше двух грамм. Больной должен придерживаться принципов витаминизированного, легкоусвояемого и диетического питания.
Терапия медикаментами способствует улучшению состояния и качества жизни больного. Для этого рекомендуют употребление:
- Сердечных гликозидов, которые обладают способностью повышать сократительные возможности сердечной мышцы, увеличивать насосную функцию, позволяют лучше переносить физические нагрузки.
- Вазодилататоров и ингибиторов ангиотензинпревращающего фермента. Подобными препаратами добиваются снижения тонуса сосудов, расширения артерий и вен, уменьшения сопротивления сосудов во время сокращений сердца и увеличению сердечного выброса.
- Нитратов. Проводят лечение Нитроглицерином и его пролонгированными формами. Они способствуют улучшению кровенаполнения желудочков, увеличению сердечного выброса и расширению коронарных артерий.
- Мочегонных препаратов. Они позволяют ускорить выведение избыточной жидкости и тем самым уменьшают отеки.
- Бета-адреноблокаторов для снижения частоты сокращений, повышения сердечного выброса и улучшения кровенаполнения сердца.
- Антикоагулянтов. Под их влиянием снижается вероятность закупорки сосудов тромбом.
- Препаратов для улучшения обменных процессов. В таких целях пользуются витаминами группы В, аскорбиновой кислотой, инозином, препаратами калия.
Если развивается острый приступ в виде отека легких, больного необходимо срочно доставить в медучреждение, где ему окажут неотложную помощь: введут диуретики, нитроглицерин, средства для повышения сердечного выброса, выполняют кислородные ингаляции. Если в брюшной полости скопилась жидкость, то ее удаляют методом пункции.
Начало лечения заключается в назначении 1-3 таблеток Нитроглицерина под язык и придание пациенту полусидячего или сидячего положения. Важно поднять головной конец и опустить ноги. Вышеописанные действия нельзя выполнять при сопутствующей гипотензии (снижении артериального давления).
Универсальным эффективным средством при лечении ОЛЖН являются мочегонные препараты. В частности, речь идет о таком препарате, как Фуросемид. Он вводится внутривенно в количестве 20-200 мг. Эффект заключается в расширении венозных сосудов, что ведет к разгрузке миокарда и повышению количества отделяемой мочи.
При выраженном психомоторном возбуждении и сильной одышке назначают наркотические препараты. Отмечается положительный эффект от введения раствора Морфина. Помимо снятия возбуждения больного данный препарат также вызывает расширение периферических сосудов, что снижает нагрузку на миокард. Еще одним важным эффектом этого наркотического препарата является подавление активности дыхательного центра, что также разгружает сердце.

Раствор Морфина вводится внутривенно медленно дробно. Его предварительно разбавляют изотоническим раствором и при необходимости вводят повторно через 15 – 20 минут. При нарушении ритмичности дыхания, отеке головного мозга и обструкции дыхательных путей данный препарат категорически противопоказан.
В случаях, если ОЛЖН вызвана инфарктом миокарда или гипертоническим кризом без признаков нарушения кровообращения головного мозга, показано внутривенное введение растворов нитратов (Нитроглицерина, Изосорбида динитрата). Данные препараты следует использовать при острой сердечной недостаточности и любого другого генеза при повышенном или нормальном артериальном давлении. Для внутривенного применения эти вещества разводят в 100 – 250 мл изотонического раствора и вводят капельно под контролем артериального давления.
В настоящее время уже не используют такие методы, как наложение венозных жгутов на конечности или кровопускание. Однако, эти принципы терапии все же могут неплохо разгрузить сердце и облегчить состояние больного. При отеке легких целесообразно выполнить кровопускание в объеме 400-500 мл.
Если застойная левожелудочковая недостаточность сочетается с кардиогенным шоком или при оказании помощи давление так и не удалось повысить, то дополнительно внутривенно капельно применяют раствор Дофамина, Добутамина или Норадреналина.
Для предотвращения пенообразования при отеке легких очень часто используют пары этилового спирта. Пропуская через сосуд с жидким спиртом кислород, получаемая смесь подается посредством маски или носового катетера. С целью снижения проницаемости мембран и предотвращения нарушений микроциркуляции вводят глюкокортикоидные гормоны (Преднизолон, Дексаметазон) и Гепарин.
При кардиогенном шоке важно повысить величину сердечного выброса. Если нет признаков левожелудочковой недостаточности, то обязательно нужно принять горизонтальное положение тела. Важно провести адекватное обезболивание и по максимуму обеспечить полноценный выброс крови в кровеносное русло. Для этого нередко приходиться корректировать и восстанавливать сердечный ритм антиаритмическими препаратами.
При отсутствии эффекта от вышеописанной терапии или при сохранении состояния, опасного для жизни пациента, в экстренном порядке применяют внутриаортальную баллонную контрпульсацию (искусственное механическое нагнетание крови в аорту). Это необходимо для стабилизации состояния пациента перед выполнением более радикального лечения.
При сердечной недостаточности проводится лечение, направленное на устранение первичной причины (ИБС, гипертонической болезни, ревматизма, миокардита, и др.). При пороках сердца, сердечной аневризме, слипчивом перикардите, создающих механический барьер в работе сердца, нередко прибегают к хирургическому вмешательству.
При острой или тяжелой хронической сердечной недостаточности назначается постельный режим, полный психический и физический покой. В остальных случаях следует придерживаться умеренных нагрузок, не нарушающих самочувствие. Потребление жидкости ограничивается 500-600 мл в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание.
Фармакотерапия сердечной недостаточности позволяет продлить и значительно улучшить состояние пациентов и качество их жизни.
При сердечной недостаточности назначаются следующие группы препаратов:
- сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- вазодилататоры и ингибиторы АПФ – ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) – понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- нитраты (нитроглицерин и его пролонгированные формы) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- антикоагулянты (ацетилсалициловая к-та, варфарин) – препятствуют тромбообразованию в сосудах;
- препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, инозин, препараты калия).
При развитии приступа острой левожелудочковой недостаточности (отека легких) пациента госпитализируют и оказывают неотложную терапию: вводят диуретики, нитроглицерин, препараты, повышающие сердечный выброс (добутамин, дофамин), проводят ингаляции кислорода. При развитии асцита проводится пункционное удаление жидкости из брюшной полости, при возникновении гидроторакса – плевральная пункция. Пациентам с сердечной недостаточностью ввиду выраженной гипоксии тканей назначается оксигенотерапия.
При любом виде острой сердечной недостаточности с наличием аритмий пытаются достичь восстановления нормального ритма.
Для лечения застойной ОЛЖН используют коррекцию состояний, которые послужили причинами её развития. Самостоятельного лечения это состояние не требует. В данном случае сублингвально назначается Нитроглицерин до одного миллиграмма и возвышенное положение больного. При характерном застое крови – приподнимают верхнюю часть туловища, при формировании отёка лёгких – сидячее положение, при этом обязательно ноги должны быть опущены вниз. Однако эти действия недопустимы при высоком АД.
Одним из эффективных фармакологических средств при острой сердечной недостаточности считается Фуросемид, который после внутривенного введения вызывает через пятнадцать минут разгрузочную гемодинамику миокарда, которая в дальнейшем усиливается благодаря развивающемуся действию препарата. При тяжёлых формах отёка лёгких назначается Фуросемид до 200 мг.
При выраженных процессах тахипноэ и психомоторного возбуждения при острой сердечной недостаточности назначают наркотические анальгетики. Например, Морфин регулирует венозную вазодилатацию, уменьшает нагрузки на сердечную мышцу, снижает работу мышц органов дыхания и подавляет дыхательный центр. Таким образом, снижается нагрузка на сердце, уменьшается возбуждение психомоторного характера и симпатоадреналовая активность. Противопоказаниями такого лечения является отёк мозга, отравление препаратами, которые угнетают дыхание, легочное сердце.
Исход и прогноз
Любое проявление острой сердечной недостаточности рассматривается как крайне опасное состояние для жизни. Правожелудочковая недостаточность без синдрома малого выброса имеет более благоприятный прогноз, чем ОЛЖН. Левожелудочковая недостаточность при своевременном оказании медицинской помощи также не является состоянием с большим процентом летальности.
Мероприятия, предупреждающие развитие острой сердечной недостаточности:
- борьба с вредными привычками,
- минимизация стрессовых воздействий на организм,
- адекватная физическая нагрузка,
- контроль АД и уровня холестерина в крови,
- адекватное рациональное питание,
- оптимизация труда и отдыха,
- полноценный сон,
- ежегодное обследование сердца и сосудов с помощью основных доступных методик.
Острая сердечная недостаточность – смертельно опасная патология, которая существенно осложняет жизнь человека и может привести к внезапной смерти. Своевременное лечение смягчает течение патологии и делает прогноз заболевания благоприятным. Главное, вовремя выявить ОСН и грамотно оказать первую помощь.
Сердечная недостаточность – это тяжелая патология. Пятилетняя выживаемость наблюдается у 50% больных. Спрогнозировать последствия можно с учетом степени тяжести болезненного процесса, сопутствующего фона, эффективности назначенного терапии, образа жизни и других факторов.
Чтобы избежать развития патологии, необходимо оградить себя от влияния факторов, способствующих появлению ишемической болезни сердца, гипертонии, пороков сердца и других. Чтобы имеющаяся сердечная недостаточность не прогрессировала, нужно придерживаться оптимального режима физической активности, употребления назначенных лекарственных средств, регулярно проходить осмотр у кардиолога.
Пятилетний порог выживаемости пациентов с сердечной недостаточностью составляет 50%. Отдаленный прогноз вариабелен, на него оказывают влияние степень тяжести сердечной недостаточности, сопутствующий фон, эффективность терапии, образ жизни и т. д. Лечение сердечной недостаточности на ранних стадиях может полностью компенсировать состояние пациентов; худший прогноз наблюдается при III стадии сердечной недостаточности.
Мерами профилактики сердечной недостаточности служит предотвращение развития вызывающих ее заболеваний (ИБС, гипертонии, пороков сердца и др.), а также факторов, способствующих ее возникновению. Во избежание прогрессирования уже развившейся сердечной недостаточности необходимо соблюдение оптимального режима физической активности, приема назначенных препаратов, постоянное наблюдение кардиолога.
Острая сердечная недостаточность характеризуется неутешительными общими статистическими данными – около 50–60% больных умирают. Исход зависит от причины возникновения, степени выраженности и своевременности лечения этого осложнения. При правильном лечении прогнозы такие:
- Если причина обширный инфаркт или массивная тромбоэмболия легочной артерии – летальность превышает 90%.
- Начальные симптомы в 90% успешно разрешаются на фоне медикаментозного лечения.
- Успешность лечения проявлений острой сердечной недостаточности в виде сердечной астмы – 60–70%.
- Стадия отека легких разрешается в 50%.
- Кардиогенный шок в 80–90% заканчивается смертью.
Несмотря на печальную статистику, ни в коем случае не опускайте руки. Жизнь одна, и за нее нужно бороться. Тем более, что старания вознаграждаются!
Однако в процессе оказания медицинской помощи могут сформироваться такие тяжелые состояния, как нарушение сердечного ритма, сбои проводимости импульса по структурам сердца, а также тромбоэмболии и прогрессирование патологического состояния, к примеру, кардиогенный шок, отек легочных структур, вплоть до летального исхода.
Прогноз напрямую взаимосвязан с первопричиной появления негативного состояния. Как правило, неблагоприятный. В течение последующего года смерть наступает у 15–17% пострадавших от сердечной недостаточности, в 30–45% случаев — от различных аритмий.
Как и любую патологию, острое течение недостаточности в большом и малом кругах кровообращения легче предупредить, чем потом заниматься их лечением. К основным профилактическим мероприятиям специалисты относят:
- регулярное посещение лечащего врача с проведением динамических лабораторных и аппаратных исследований;
- устранение имеющихся негативных факторов риска: отказ от табачной, алкогольной, наркотической продукции, исключение чрезмерных физических либо психоэмоциональных нагрузок, коррекция веса;
- оптимальную физическую нагрузку исходя из общего состояния здоровья пациента, имеющихся у него патологий, возрастной категории, устойчивости миокарда к нагрузкам;
- контроль параметров давления, выполнение рекомендаций кардиолога, ежедневный прием гипотензивных медикаментов;
- коррекция рациона с преобладанием растительных, молочных продуктов, отказ от соленых, жирных, жареных блюд;
- контроль концентрации в кровяном русле холестерина, триглицеридов.
Выполнение вышеперечисленных рекомендаций по профилактике убережет человека от перехода уже имеющейся сердечной недостаточности в декомпенсированное состояние, а также продлит ему период активной жизнедеятельности на несколько десятилетий.