Оглавление
Механизмы развития пароксизмальных аритмий и критерии диагностики
Даже несмотря на то, что суправентрикулярная тахикардия не всегда свидетельствует об органических заболеваниях сердца, все равно она вместе с желудочковой тахикардией не является вариантом нормы. То есть в любом случае нужно искать причину, повлекшую за собой данные нарушения ритма. Наджелудочковая тахикардия чаще всего развивается не при непосредственном поражении тканей сердца, а в результате нарушения нейрогуморального влияния или токсического действия некоторых веществ на сердце.
— наличие дополнительных путей проведения импульса. Это является врожденной особенностью, а проявиться может в любом возрасте. Особенно значимыми являются пучок Кента (между предсердием и желудочком) и пучок Джеймса (соединяющий синоатриальный и атриовентрикулярный узлы). При наличии дополнительных пучков происходит как бы «сброс» электрического сигнала ранее, чем это должно происходить в норме.
В результате возникает преждевременное возбуждение желудочков, но в большинстве случае этот сигнал возвращается обратно, циркулируя между основным и дополнительным пучком. Это приведет к возникновению наджелудочковой тахикардии. В целом такое состояние называется синдромом предвозбуждения желудочков. Различают два синдрома – Вольфа – Паркинсона – Уайта и Клерка – Леви – Кристеско (синдром укороченного PQ).
ким образом, эти два синдрома могут приводить к развитию суправентрикулярной тахикардии (строфантин, дигоксин, коргликон) при их передозировке, а также аритмогенное действие некоторых антиаритмических препаратов (пропафенон, хинидин) (неврозы, неврастении), постоянные стрессы— избыток кардиотропных гормонов в организме – при гиперфункции щитовидной железы (гипертиреоз) повышается уровень трийодтиронина в крови, при опухоли надпочечников (феохромоцитома) – адреналина и норадреналина (язвенная болезнь желудка, гастриты, холециститы, почечная и печеночная недостаточность)
Желудочковая тахикардия в большинстве случаев развивается в результате органического поражения сердца. Причины желудочковой тахикардии:— наиболее частая причина – ишемическая болезнь сердца, особенно перенесенный инфаркт миокарда с формированием постинфарктного кардиосклероза (рубцового замещения мышечной ткани)— миокардиты, также имеющие в своем исходе кардиосклероз— кардиомиопатии и миокардиодистрофии – нарушения обмена веществ в клетках сердечной мышцы и развитие структурных изменений в ней— врожденные пороки сердца— синдром Бругада – клинико-электрокардиографический синдром, обусловленный генетической мутацией белков, ответственных за перенос натрия внутрь и из клетки миокарда, в результате чего нарушается сократимость и проведение импульса по клеткам сердца. Синдром опасен внезапным развитием жизнеугрожающих нарушений ритма и внезапной сердечной смерти.
К факторам, провоцирующим возникновение пароксизма, относятся:— эмоциональный стресс или значительная физическая нагрузка— прием алкоголя— выкуривание сигареты— гипертонический криз— прием очередной дозы лекарства (сердечный гликозид или антиаритмик)
Между пароксизмами тахикардии пациент может чувствовать себя удовлетворительно. В случае наличия хронического заболевания пациент предъявляет жалобы в зависимости от характера этого заболевания. Например, при гипертиреозе беспокоят дрожь в конечностях, выраженное похудение, раздражительность, выпадение волос, при пороках сердца и хронической сердечной недостаточности – одышка, утомляемость, головокружение, боли в сердце, при проблемах с желудочно-кишечным трактом – боли в животе, тошнота, изжога и т.д.
Пароксизм тахикардии сопровождается ощущением толчка в области сердца и следующим за этим субъективным ощущением сердцебиения. Пациент буквально чувствует, что сердце бьется очень часто. Кроме этого, могут возникать общая слабость, удушье, боли в грудной клетке, головокружение, нарушения речи и зрения, потеря чувствительности и движений в руках или ногах.
Нестойкая желудочковая тахикардия может никак не проявлять себя. Стойкая желудочковая тахикардия может сопровождаться потерей сознания и привести к развитию фибрилляции желудочков, что проявляется картиной клинической смерти – отсутствие сознания, пульса, самостоятельного дыхания, реакции зрачков на свет.
Разобраться в причинах появления тахикардии довольно сложно. Все дело в том, что учащение сердцебиения может быть не только патологическим, но и физиологическим явлением. Физиологическая тахикардия развивается в ответ на увеличение физической нагрузки или эмоциональный стресс. В случае с физиологическим ускорением ритма сердца не требуется какого-либо лечения, так как при устранении фактора, вызвавшего тахикардию, состояние стремительно возвращается к норме.
Патологическая тахикардия развивается вследствие сбоя в формировании импульсов в физиологическом их источнике (то есть синоатриальном узле) или же при формировании патологического источника импульсов. Как правило, формирование патологического источника наблюдается выше или ниже места локализации синоатриального узла.
Учитывая возможность развития пароксизма суправентрикулярной тахикардии в любое время суток, в том числе ночное, довольно сложно связать приступ с внешними факторами. Причины развития суправентрикулярной пароксизмальной тахикардии могут быть как сердечными, так и внесердечными. К наиболее распространенным причинам развития суправентрикулярной тахикардии относятся следующие заболевания и патологические состояния:
- Врожденные пороки сердца.
- Приобретенные заболевания сердца.
- Токсическое поражение сердца лекарственными препаратами.
- Увеличение тонуса нервной системы в симпатическом отделе.
- Наличие аномальных путей проведения нервных импульсов к сердцу.
- Рефлекторное раздражение нервных волокон, развивающееся вследствие отражения импульсов из поврежденных органов.
- Дистрофические изменения в тканях сердца, к примеру, после перенесенного инфаркта миокарда, вследствие кардиосклероза, при инфекционных поражениях тканей и т. д.
- Нарушения обмена веществ, к примеру, вследствие сахарного диабета или гиперактивности щитовидной железы или надпочечников.
- Наследственная предрасположенность.
- Идиопатические нарушения в системе, проводящей нервные импульсы.
- Хроническая и острая интоксикация при приеме алкоголя, химических и наркотических средств.
Нередко у больных, страдающих от частых приступов суправентрикулярной тахикардии, не удается выявить специфические причины, провоцирующие учащение ритма.
У многих людей суправентрикулярная пароксизмальная тахикардия может протекать полностью бессимптомно. Кроме того, даже в случаях, когда приступы тахикардии протекают с явными симптомам, общая симптоматическая картина у разных людей может кардинально различаться. У молодых людей, не имеющих проблем с сердцем, наджелудочковая тахикардия проявляется более отчетливо, в то время как у людей пожилого возраста учащенный ритм может вовсе не ощущаться самим человеком.
- ощущение учащенного сердцебиения в груди или шее;
- головокружения;
- потемнения в глазах;
- обморок;
- тремор рук;
- гемипарезы;
- расстройство речи;
- заметная для больного пульсация сосудов;
- повышенная потливость;
- чрезмерная усталость;
- увеличение частоты мочеиспусканий;
- поверхностное дыхание.
Продолжительность приступа тахикардии может продолжаться от 1-2 минут до нескольких суток. В большинстве случаев сложно отметить, что именно влияет на продолжительность пароксизма, то есть приступа. В редких случаях при наличии сопутствующих проблем с сердцем на фоне учащения ритма сердца выше 180 ударов и более, что не является редкостью при суправентрикулярной тахикардии, могут развиться серьезные осложнения.
Примером осложнения может выступать мерцание желудочков, при котором имеет место клиническая смерть больного и требуются срочные реанимационные меры. Приступ, имеющий длительную протяженность, также может привести к тяжелейшим последствиям, в том числе к острой сердечной недостаточности. Все дело в том, что увеличение ритма всегда сопряжено с уменьшением выброса крови из сердца.
При появлении признаков тахикардии очень важно сразу же обратиться к кардиологу, для того чтобы определить причину развития патологии. Сбор анамнеза врачом не дает сведений, достаточных для постановки диагноза.
В деле диагностики суправентрикулярной тахикардии очень важными являются следующие признаки нарушения в работе сердца:
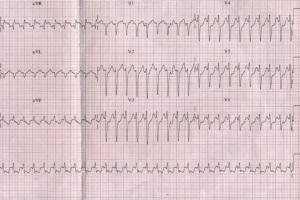
- сравнительно правильный предсердный ритм;
- узкие комплексы QRS;
- сразу 3 и более идущих зубцов Р и желудочковых комплексов;
- явно увеличенная частота ритма.
Для суправентрикулярной тахикардии свойственно увеличение ритма сердца с нормальных 60-90 ударов в минуту до 180-220 во время приступа.
В случае развития суправентрикулярной тахикардии на фоне какого-либо заболевания может быть назначено направленное лечение изначальной болезни. Стоит отметить, что в большинстве случаев, когда причины ускорения ритма не были выявлены и нет явных симптомов, доставляющих дискомфорт больному, медикаментозное лечение может не проводиться.
Медикаментозная терапия при невыясненных причинах развития патологии, как правило, назначается исключительно, если имеются симптоматические проявления, доставляющие больному явный дискомфорт. Медикаментозные препараты для купирования приступов подбираются индивидуально. К таким препаратам относятся аденоблокаторы, амиодарон, гликозиды, верапамил, аймилин. Кроме того, врачом могут быть рекомендованы дыхательные упражнения, которые в определенных случаях могут значительно замедлить сердечный ритм.
- Функциональные нарушения сердечной деятельности, а также нарушения нейро-гуморальной регуляции деятельности сердца. К этой группе причин относится вегето-сосудистая, или нейроциркуляторная дистония (ВСД, НЦД). Многими авторами доказано, что повышенная активность симпато-адреналовой системы вкупе с повышенным автоматизмом проводящей системы сердца может вызывать развитие пароксизма наджелудочковой тахикардии.
- Болезни эндокринных органов — тиреотоксикоз и феохромоцитома. Гормоны, продуцируемые щитовидной железой и надпочечниками, при избыточном их поступлении в кровь оказывают стимулирующее воздействие на сердечную мышцу, что также создает предрасположенность для возникновения пароксизма тахикардии.
- Нарушения обменных процессов в организме.Анемия тяжелой степени или длительно существующая, заболевания печени и почек с формированием тяжелой печеночной и почечной недостаточности, диеты и нарушения питания с белковой недостаточностью приводят к миокардиодистрофии, при которой происходит истощение мышечной ткани сердца.
- Органические заболевания сердца. К этой группе относятся любые заболевания сердечно-сосудистой системы, сопровождающиеся нормальным строением миокарда или нарушением нормальной архитектоники сердца. Так, пороки сердца приводят к развитию гипертрофической или дилатационной кардиомиопатии, острый инфаркт миокарда — к некрозу (гибели) кардиомиоцитов, хроническая ишемия миокарда — к постепенному замещению нормальных кардиомиоцитов рубцовой тканью, миокардит и поствоспалительные изменения — к рубцовому перерождению тканей сердца.
- МАРС, или малые аномалии развития сердца. В эту группу входят пролапс митрального клапана, дополнительная хорда в полости левого желудочка и некоторые другие аномалии, которые могут оказаться аритмогенными и приводить к развитию аритмий в детском или во взрослом возрасте.
- Синдром Вольфа-Паркинсона-Уайта, или ВПВ-синдром. Развитие данного синдрома является генетически детерминированным — в процессе внутриутробного развития сердца плода между предсердиями и желудочками формируется дополнительный пучок, по которому проводятся импульсы. Импульсы могут проводиться как от предсердий к желудочкам, так и наоборот. ВПВ-синдром является субстратом для пароксизмов как наджелудочковой, так и желудочковой тахикардии.
- Идиопатическая форма наджелудочковой тахикардии устанавливается, когда у пациента не обнаружено ни одного из вышеперечисленных заболеваний.
- Причины развития суправентрикулярной тахикардии
- Симптомы суправентрикулярной тахикардии
- Диагностика суправентрикулярной тахикардии
- Лечение и профилактика суправентрикулярной тахикардии
Оглавление:
- Синоатриальная тахикардия возникает по механизму рециркуляции нервного импульса в области синусового узла и миокарда предсердия справа. Отличительной чертой этой аритмии на ЭКГ является сохранный зубец Р, который отвечает за сокращения предсердий, а также высокая частота сокращений (до 200 в минуту).
- Предсердная тахикардия связана с повышенной активностью патологического эктопического очага, который обладает собственным автоматизмом. При этом изменяется форма зубца Р на ЭКГ (становится отрицательным или двухфазным). Иногда приступ начинается постепенно.
- АВ-узловая пароксизмальная тахикардия становится возможной при наличии в этой области соединений предсердий с желудочками двух параллельных путей проведения. При этом их функциональные характеристики должны быть различными. Быстрый и медленный пути замыкаются в кольцо, что приводит к циркуляции возбуждающего импульса. Зубцы Р на ЭКГ, как правило, отсутствуют, потому что возбуждение предсердий и желудочков происходит практически одновременно.
- Реципрокная тахикардия протекает по механизму обратного входа в связи с наличием дополнительных путей проведения. На ЭКГ можно выявить признаки предвозбуждения желудочков не только в момент приступа, но и при обычном сердцебиении.
- нарушение гуморальной регуляции, которая осуществляется путем выделения в кровь некоторых активных веществ;
- колебания внутрисосудистого объема циркулирующей по организму крови;
- ишемические изменения и, как следствие, нарушение электрической стабильности;
- механическое воздействие на сердечную мышцу, например, при переполнении камер и растяжении стенок;
- влияние лекарственных препаратов.
- боль в груди или за грудиной;
- учащенное (ускоренное) сердцебиение;
- одышка;
- признаки сердечной недостаточности и гипотонии.
Симптомы
Диагноз пароксизмальной тахикардии, как правило, не вызывает затруднений и подтверждается при проведении ЭКГ во время приступа. ЭКГ – признаки:— пароксизма предсердной тахикардии – ритм синусовый, правильный, с ЧСС 140 – 250 в минуту. Зубец Р (показывает проведение импульса из синоатриального узла по предсердиям) перед каждым желудочковым комплексом, но амплитуда его снижена, он может быть деформированным, отрицательным или двухфазным (часть зубца положительная, часть отрицательная).

Пароксизм суправентрикулярной тахикардии
— пароксизма желудочковой тахикардии – развивается атриовентрикулярная диссоциация – предсердия и желудочки сокращаются раздельно, каждый в своем ритме (желудочки сокращаются с частотой 140 – 220 в минуту). Зубец Р есть, но его трудно выявить. Комплекс QRS расширен (более 0.12 сек), деформирован.
Пароксизм желудочковой тахикардии
Кроме стандартной ЭКГ, могут быть назначены: — суточное мониторирование ЭКГ, — УЗИ сердца, — чрезпищеводнойе электрофизиологическое исследование (при наджелудочковых тахикардиях), — пробы с физической нагрузкой (тредмил, велоэргометрия), — МРТ сердца, — коронарография.
План обследования назначает врач в поликлинике или в стационаре.
Свидетельствуют об отклонениях следующие состояния:
- в грудной и шейной области ощущается сердцебиение;
- крутится голова;
- темные пятна перед глазами;
- потеря сознания;
- дрожание кистей;
- ослабление мышечного тонуса в одной половине тела;
- проблемы с речью;
- пульсирование сосудов;
- усиление потливости;
- слабость;
- частые позывы к мочеиспусканию;
- неглубокое дыхание.
Приступ может длиться меньше минуты, а может продолжаться несколько дней. Нельзя сказать однозначно, что влияет на длительность пароксизма, но сильные и длительные сердцебиения чреваты серьезными осложнениями. К ним относится клиническая смерть, сердечная недостаточность, стенокардия, инфаркт миокарда.
Дабы поставить точный диагноз проводят электрокардиограмму в двенадцати отведениях. Если приступы возникают часто суправентрикулярная тахикардия на ЭКГ мониторируется на протяжении 24 часов. Дополнительно проверяется состояние гормонов щитовидной железы и количественные показатели электролитов.
Во время электрокардиографического исследования проверяют тонус желудочков и предсердий.
Анализируются следующие особенности:
- Дифференцируются узкие и широкие желудочковые комплексы.
- Определяется их регулярность. Если интервал не больше 10%, диагностируют регулярную тахикардию. Но иногда аналогичный диагноз имеет место при колебаниях меньше 5%.
- Анализируется течение пароксизма, насколько внезапно он возникает и исчезает. В норме эту особенность нужно проверять на ЭКГ, но также врач может опираться на сведения пациента, полученные при осмотре.
- Проверяется работа предсердий. При ускоренном пульсе трепетания предсердий не всегда заметны, из-за чего можно поставить ошибочный диагноз. Для дифференциации используют вагусные тесты, вводят препараты противодействующие проведению атриовентрикулярных импульсов.
- Анализ месторасположения Р-зубца. Если оно практически одинаково с желудочковыми комплексами, подтверждается атриовентрикулярная узловая реципрокная тахикардия. При ортодромной тахикардии Р-зубец идет позже желудочковых комплексов.
- При нарушении интервала R–R и подозрении на тахикардию с аберрантным проведением необходимо разграничение между атипичной, перманентной и нижнепредсердной формой недуга. Если точно поставить диагноз нельзя, назначается электрофизиологическое обследование.
Главное отличие между суправентрикулярной тахикардией и желудочковыми патологиями в том, что нарушение сердечного ритма не сопровождается структурными изменениями органа и не воздействует на циркуляцию крови. При СВТ желудочковые комплексы и синусовые ритмы совпадают.
Курс лечения зависит от:
- частотности и длительности пароксизмов;
- состояния больного;
- сопутствующих осложнений.
Полезно уметь оказывать первую помощь во время приступа. Ранее советовали легонько надавливать на глазное яблоко или сонную артерию, но эти методы давали лишь кратковременное послабление симптомов.

Перед использованием медикаментов необходимо проконсультироваться с врачом.
Больным, которые находятся на амбулаторном лечении, прописывают адреноблокаторы, глюкозиды, Верапамил, Амиодарон, Аймалин. Если клиника имеет тяжелую форму, а медикаментозное лечение не приносит облегчения, допускается операционное вмешательство.
Операция нужна для устранения патологических причин сердечного ритма и блокирования проводящих добавочных каналов.
Перед хирургической манипуляцией назначают кардиограмму электродов, введенных в сердечную мышцу. За счет этого можно установить месторасположение источника аномальных толчков. Для разрушения патологических формирований применяют различную температуру, механическое расшатывание, лазерные лучи и электроток.
Профилактические меры зависят от включающих факторов и профессиональных особенностей больного. Суправентрикулярная тахикардия сама по себе не грозит летальным исходом, но может ухудшать жизнедеятельность.
Профилактика обязательно включает уменьшение количества жидкости и соли в ежедневном меню, снижение физических нагрузок, отказ от алкоголя и курения. Предпочтительны занятия с психотерапевтом, чтобы контролировать самочувствие в стрессовых ситуациях и при эмоциональных нагрузках.
Для того чтобы не допустить развитие осложнений, необходимо регулярно обследоваться у врача.
- Функциональные нарушения сердечной деятельности, а также нарушения нейро-гуморальной регуляции деятельности сердца. К этой группе причин относится вегето-сосудистая, или нейроциркуляторная дистония (ВСД, НЦД). Многими авторами доказано, что повышенная активность симпато-адреналовой системы вкупе с повышенным автоматизмом проводящей системы сердца может вызывать развитие пароксизма наджелудочковой тахикардии.
- Болезни эндокринных органов — тиреотоксикоз и феохромоцитома. Гормоны, продуцируемые щитовидной железой и надпочечниками, при избыточном их поступлении в кровь оказывают стимулирующее воздействие на сердечную мышцу, что также создает предрасположенность для возникновения пароксизма тахикардии.
- Нарушения обменных процессов в организме. Анемия тяжелой степени или длительно существующая, заболевания печени и почек с формированием тяжелой печеночной и почечной недостаточности, диеты и нарушения питания с белковой недостаточностью приводят к миокардиодистрофии, при которой происходит истощение мышечной ткани сердца.
- Органические заболевания сердца. К этой группе относятся любые заболевания сердечно-сосудистой системы, сопровождающиеся нормальным строением миокарда или нарушением нормальной архитектоники сердца. Так, пороки сердца приводят к развитию гипертрофической или дилатационной кардиомиопатии, острый инфаркт миокарда — к некрозу (гибели) кардиомиоцитов, хроническая ишемия миокарда — к постепенному замещению нормальных кардиомиоцитов рубцовой тканью, миокардит и поствоспалительные изменения — к рубцовому перерождению тканей сердца.
- МАРС, или малые аномалии развития сердца. В эту группу входят пролапс митрального клапана, дополнительная хорда в полости левого желудочка и некоторые другие аномалии, которые могут оказаться аритмогенными и приводить к развитию аритмий в детском или во взрослом возрасте.
- Синдром Вольфа-Паркинсона-Уайта, или ВПВ-синдром. Развитие данного синдрома является генетически детерминированным — в процессе внутриутробного развития сердца плода между предсердиями и желудочками формируется дополнительный пучок, по которому проводятся импульсы. Импульсы могут проводиться как от предсердий к желудочкам, так и наоборот. ВПВ-синдром является субстратом для пароксизмов как наджелудочковой, так и желудочковой тахикардии.
- Идиопатическая форма наджелудочковой тахикардии устанавливается, когда у пациента не обнаружено ни одного из вышеперечисленных заболеваний.
Диагноз наджелудочковой тахикардии устанавливается исходя из критериев ЭКГ-диагностики. В том случае, если пароксизм не купирован самопроизвольно, и у пациента на момент осмотра врачом сохраняются жалобы на учащенное сердцебиение, на ЭКГ наблюдаются следующие признаки:
- Правильный синусовый ритм с частотой более 150 ударов в минуту.
- Наличие неизмененных, не уширенных желудочковых комплексов QRST.
- Наличие зубца Р перед желудочковым комплексом, во время него или после. Практически это выглядит так, что зубец Р как бы наслаивается на комплекс QRST или на зубец Т («Р на Т»).
- При тахикардии из АВ-соединения зубец Р отрицательный (инверсия зубца Р).
Так, при мерцательной аритмии обычно расстояния между желудочковыми комплексами разные, а при ритмированной форме, также как и при наджелудочковой тахикардии – одинаковые. Отличием здесь будет являться наличие зубца Р – при мерцании зубец отсутствует, а при наджелудочковой тахикардии он имеется и связан с каждым комплексом QRST.
Оглавление:
- Аритмия
- Болезни сердца
- Брадикардия
- ВСД
- Гипертензия
- Гипертоническая болезнь
- Давление и пульс
- Диагностика
- Другое
- Инфаркт
- Ишемическая болезнь
- Народная медицина
- Порок сердца
- Профилактика
- Сердечная недостаточность
- Стенокардия
- Тахикардия
Оглавление:
- внезапное начало и последующее окончание приступа;
- ритм обычно правильный, но могут быть незначительные колебания;
- частота сердечных сокращений менее 250 в минуту (чаще);
- желудочки сокращаются сразу после предсердий, но некоторые комплексы могут выпадать;
- на ЭКГ нет признаков нарушения внутрижелудочкового проведения импульсов, комплексы QRS узкие и не изменены.
- Очень сильная нагрузка на организм физического типа. В этом случае в лечении нет надобности. Неприятные симптомы убираются путём устранения причинных обстоятельств.
- Патологическое заболевание провоцирует нарушение в порядке формирования импульсов, которые рождаются в синоатриальном узле. Также импульсы, возникающие в патологическом источнике, являются причиной такого состояния организма.
- Суправентрикулярная пароксизмальная тахикардия может возникать в результате сердечных и внесердечных факторов.
- резкое возрастание частоты сокращений сердечной мышцы и отражение их в области шеи и груди;
- головокружение, потемнение в глазах, предобморочное состояние и обморок;
- дрожание верхних конечностей;
- расстройство речи;
- мышечный паралич одной стороны тела, который носит временный характер;
- повышение активности работы потовых желез;
- сокращение сосудов, видимое невооружённым глазом;
- снижение активности и быстрое утомление;
- увеличение частоты мочеиспускания;
- поверхностное дыхание.
- Пароксизмальная суправентрикулярная тахикардия в большинстве случаев требует госпитализации и стационарного лечения. Редки случаи, когда таких мер удаётся избежать.
- Плановая госпитализация требуется при частом возникновении приступов, более 2 раз в месяц. Проводится глубокое исследование, определяется дальнейшая лечебная тактика, наличие или отсутствие показаний к хирургическому вмешательству.
- Приступ пароксизмальной тахикардии вызывает необходимость в оказании неотложных мер. Если пароксизм первичный или присутствуют сердечные патологии, то требуется безотлагательный вызов скорой помощи.
- Купирования пароксизма тахикардии можно добиться самостоятельно. Для этого потребуется сделать энергичный выдох, закрыв при этом рот и нос. Также положительного результата можно добиться при надавливании на верхний внутренний угол глазного яблока. Надавливание на сонную артерию, вызов рвотного рефлекса, обтирание холодной водой — все эти методы можно использовать в домашних условиях.
- Развитие пароксизмальной тахикардии эффективно останавливается путём введения специальных препаратов.
- Хирургическое вмешательство показано только при тяжёлой форме пароксизмальной тахикардии, когда лечение не приносит желаемого эффекта.
Классификация
Формально к пароксизмальной суправентрикулярной тахикардии относят все аритмии, источник которых располагается выше желудочков. То есть она может быть:
- синоатриальной;
- предсердной;
- атриовентрикулярной узловой;
- АВ-реципрокной, которая возникает при участии дополнительных путей на фоне преждевременного возбуждения желудочков.
В эту классификацию не вошла истинно синусовая тахикардия, так как она часто является следствием физиологических процессов или нарушения в работе других органов и систем. Поэтому эта аритмия крайне редко бывает пароксизмальной и не требует специфического лечения.
В медицинской же практике термином суправентрикулярная тахикардия обозначают обычно пароксизмальную узловую аритмию.
В этом случае источник тахикардии расположен непосредственно в области АВ-соединения и является следствием анатомических особенностей строения проводящей системы сердца.
Образ жизни
Для того, чтобы исключить провоцирующие факторы развития пароксизма тахикардии, нужно прекратить употребление алкоголя, кофе в больших объемах, сократить количество выкуриваемых сигарет. Значительные физические нагрузки и стрессы также рекомендуется уменьшить. Для здоровья сердца и сосудов важно правильно и рационально питаться, исключить жирные продукты, жареную пищу, больше потреблять овощей, фруктов, натуральных соков, кисломолочных изделий, продуктов, приготовленных из круп и злаков, ограничить потребление кондитерских изделий.
Для профилактики развития сердечно-сосудистой патологии, в частности, атеросклероза и ишемической болезни сердца нужно бороться с лишним весом, избавиться от вредных привычек, следить за уровнем артериального давления и контролировать уровень холестерина в крови, принимая при необходимости липидснижающие препараты, назначенные врачом.
Пациентам с приступами желудочковой тахикардии и высоким риском летальности следует регулярно, возможно, даже пожизненно, принимать назначенные препараты, особенно бета – блокаторы, антиаритмики и антиагреганты (аспирин, тромбоАсс, аспикор и др).
Как предотвратить развитие осложнений?
Выделяют следующие факторы:
- унаследованный порок сердца;
- сердечные болезни, приобретенные с возрастом;
- поражения органа медикаментами;
- возбуждение симпатической НС;
- присутствие патологических каналов для прохождения нервных импульсов;
- рефлексы, как реакция на повреждение органов;
- дистрофия тканей органа;
- проблемы с метаболизмов органов эндокринной системы;
- генетическая склонность;
- отклонения в сердечно-сосудистой системе идиопатического характера;
- отравление спиртными напитками, наркотическими или химическими веществами.
Иногда нарушение сердечного ритма может не иметь выраженных причин, не зависимо от частотности приступов и течения болезни.
Вследствие описанного механизма обычно развивается пароксизмальная тахикардия, которая может быть наджелудочковой (суправентрикулярной), и желудочковой (вентрикулярной, интравентрикулярной).
В случае наджелудочковой тахикардии изменения мышечной ткани локализованы в миокарде предсердий или атриовентрикулярного узла, а во втором — в ткани желудочков.
Аритмия в виде пароксизмальной наджелудочковой тахикардии представляется менее опасной для пациента, нежели желудочковой, в плане возникновения жизнеугрожающих последствий и внезапной сердечной смерти, однако, риск развития подобных состояний все таки остается.
Распространенность наджелудочковой тахикардии среди населения составляет около 0.3%. У лиц женского пола пароксизмы встречаются чаще, чем у лиц мужского, в отличие от желудочковой тахикардии. Относительно структуры заболеваемости можно отметить, что чистая предсердная форма встречается приблизительно в 15% случаев, а предсердно-желудочковая — в 85% случаев. Чаще подвержены развитию наджелудочковой тахикардии лица старше 60 лет, но в молодом возрасте данное заболевание также может встречаться.
- чрезмерные физические нагрузки;
- частые стрессовые состояния;
- чрезмерное употребление спиртных напитков и кофе;
- курение.
Говоря о причинах, которые могут вызвать болезнь, сначала необходимо отметить, что они могут быть сердечными и внесердечными. К сердечным можно отнести: ИБС, порок сердца, сердечную недостаточность, неправильное строение проводящей сердечной системы. Внесердечные – болезни легких, эндокринной системы, нарушения нервной системы.
Такие изменения по-разному могут нарушать состояние больных, что зависит от вида пароксизма и частоты возникновения приступов. Пароксизмальная тахикардия из верхних отделов сердца (предсердий) в виде редких эпизодов может либо вообще не вызывать никаких симптомов, либо проявляется легкими симптомами и недомоганием (у 85–90% людей). Желудочковые формы вызывают тяжелые нарушения кровообращения и даже грозят остановкой сердца, и гибелью больного.

Полное излечение от болезни возможно – медикаментозные препараты позволяют снять приступ и предотвратить его повторное возникновение, хирургические приемы ликвидируют патологические очаги, являющиеся источниками ускоренных импульсов.
Занимаются этим врачи-кардиологи, кардиохирурги и аритмологи.
Но чтобы импульсы из таких очагов вызвали пароксизмальную тахикардию, должна быть еще одна предпосылка, индивидуальная особенность строения сердца – помимо основных путей проведения импульсов (которые есть у всех людей) должны быть дополнительные пути. Если у людей, у которых есть такие дополнительные проводящие пути нет эктопических очагов, импульсы синусового узла (главного водителя ритма) стабильно беспрепятственно циркулируют по основным путям, не распространяясь на дополнительные. Но при сочетании импульсов из эктопических участков и дополнительных путей поэтапно происходит вот что:
- Нормальный импульс, сталкиваясь с очагом патологической импульсации, не может преодолеть его и пройти через все отделы сердца.
- С каждым последующим импульсом напряжение в основных путях, расположенных выше препятствия нарастает.
- Это приводит к активизации дополнительных путей, которые напрямую соединяют предсердия и желудочки.
- Импульсы начинают циркулировать по замкнутому кругу по схеме: предсердия – дополнительный пучок – желудочки – эктопический очаг – предсердия.
- Из-за того, что возбуждение распространяется в обратном направлении оно еще больше раздражает патологический участок в сердце.
- Эктопический очаг активизируется и часто генерирует сильные импульсы, циркулирующие по аномальному замкнутому кругу.
Возможные причины
Факторы, вызывающие появление эктопических очагов в наджелудочковой зоне и желудочках сердца, различаются. Возможные причины с учетом этой особенности приведены в таблице.
- заболевания сердечной мышцы приобретённого характера;
- пороки сердечной мышцы врождённого характера;
- интоксикация организма, вызванная приёмом лекарственных препаратов;
- высокий нервный тонус, сосредоточенный в симпатическом отделе;
- развитие аномальных каналов, которые проводят нервные импульсы к сердечной мышце;
- присутствие патологических процессов во внутренних органах, из-за которых происходит отражение нервных импульсов;
- дистрофия в тканях сердца;
- нарушения в обмене веществ, особенно при сахарном диабете, избыточной активности надпочечников и щитовидной железы;
- генетический фактор;
- идиопатические процессы, затрагивающие участки прохождения нервных импульсов;
- отравление алкоголем, наркотиками или химическими препаратами, носящее острый или хронический характер.
- Вредные привычки нужно оставить в прошлом. Употребление алкоголя, наркотических препаратов и курение — всё это недопустимо. В противном случае состояние будет стремительно ухудшаться.
- Бытовые и промышленные токсические препараты не должны контактировать с организмом.
- Правильное питание без кофе, жирной пищи, фастфуда, газированных напитков — верный способ сохранить своё здоровье и не позволить заболеванию взять верх. Особое внимание нужно уделить продуктам с калием, они способны замедлять частоту сокращения сердца.
- Регулярное посещение кардиолога, проведение диагностики и соблюдение рекомендаций специалиста.
Эктопический автоматизм – это нормальное свойство клеток специализированной проводящей системы сердца. Такой способностью осуществлять во время диастолы спонтанную деполяризацию обладают клетки синусового узла (СУ), что определяет максимальную частоту генерируемых им импульсов, вследствие чего этот узел выполняет роль доминирующего водителя ритма сердца.
Пароксизмальные наджелудочковые аритмии могут быть обусловлены усилением диастолической деполяризации в эктопических фокусах, расположенных в сократительном миокарде предсердий или в волокнах его проводящей системы, а также в пределах АВ-соединения. Эктопическая фокусная тахикардия становится нередко причиной непароксизмальной наджелудочковой тахикардии, один из признаков которой состоит в том, что ее начало не зависит от задержки проведения, и она может начаться в любой момент предсердного диастолического цикла, а морфология зубца Р меняется в зависимости от места нахождения очага возбуждения в предсердиях.
При определенных патологических состояниях, вызывающих уменьшение потенциала покоя, клетки проводящей системы сердца и миокарда также приобретают способность к автоматической активности, обусловленной иным механизмом – так называемыми следовыми потенциалами, которые приводят к однократному или повторяющемуся возбуждению клетки в ответ на предшествующую деполяризацию.
Такой вид активности называют триггерной. Она может проявляться в различных отделах проводящей системы сердца и служить механизмом возникновения пароксизмальных наджелудочковых аритмий. Триггерная активность отличается от эктопического автоматизма тем, что спонтанная фаза деполяризации отсутствует, и очаг автоматизма начинает функционировать только после преждевременного сокращения.
Предполагается, что некоторые виды аритмий, возникающие при передозировке гликозидов, – результат именно триггерной активности. Постпотенциалы могут быть усилены после введения катехоламинов или частой стимуляции миокарда. Соли калия, уменьшая амплитуду следовых потенциалов, оказывают терапевтическое воздействие.
В кардиологической практике наиболее часто встречаются следующие клинические формы пароксизмальных суправентрикулярных тахиаритмий:
- синоатриальная тахикардия;
- предсердная тахикардия;
- атриовентрикулярная узловая тахикардия;
- атриовентрикулярная реципрокная тахикардия с участием дополнительных путей проведения (при синдроме преждевременного возбуждения желудочка).
В перечисленные формы не включена синусовая тахикардия, поскольку она, являясь и физиологичной, и во многих случаях проявлением патологий (тиреотоксикоз, анемия, сердечная недостаточность и др.), никогда не носит характера пароксизмальной.
Синоатриальная (СА) тахикардия развивается по механизму ри-ентри с циркуляцией волны возбуждения в синоатриальной зоне (синусовый узел, миокард правого предсердия).
Критериями СА тахикардии являются:
- внезапное начало и прекращение;
- правильный ритм с ЧСС 100-200 уд/мин;
- зубец Р на ЭКГ практически не отличается от синусового Р.
Предсердная тахикардия – это нарушение ритма, возникающее по механизму эктопического автоматизма. К ЭКГ-критериям относят:
- правильный ритм с частотой сокращения предсердий 150-250 уд/мин;
- зубцы Р по конфигурации отличаются от синусовых;
- начало тахикардии характеризуется в ряде случаев постепенным учащением ритма, наибольшее клиническое значение имеют АВ-узловые реципрокные тахикардии.
Электрофизиологической основой пароксизмальной АВ-узловой тахикардии является наличие внутри узла двух путей проведения, обладающих различными функциональными свойствами. Один из этих путей (быстрый) проводит импульсы от предсердий к желудочкам с большей скоростью и имеет большую продолжительность эффективного рефрактерного периода.
Другой путь (медленный) проводит импульс с меньшей скоростью и имеет меньшую продолжительность эффективного рефрактерного периода. Эти два пути замыкают кольцо циркуляции волны возбуждения. При нормальном синусовом ритме импульс обычно проводится через быстрый путь, поэтому функционирование медленного пути АВ-узла на ЭКГ не проявляется.
При возникновении пароксизмальной АВ-узловой тахикардии импульс проводится по медленному пути к желудочкам и возвращается к предсердиям по быстрому пути. В связи с тем, что возбуждение желудочков и предсердий во время пароксизма тахикардии наступает почти одновременно, на ЭКГ редко удается зарегистрировать зубцы Р.
Как предотвратить развитие осложнений?
Самым грозным осложнением пароксизма желудочковой тахикардии является фибрилляция желудочков и смерть. Кроме этого, могут развиться острая сердечная недостаточность, отек легких, инфаркт миокарда. Не исключены тромбоэмболические осложнения – тромбоэмболия легочной артерии, ишемический инсульт, острый тромбоз почечных артерий, артерий нижних конечностей и др.
Нарушения сердечного ритма нельзя оставлять без внимания. Продолжаясь часто и долго, они могут привести к серьезным последствиям. СВТ является причиной развития сердечной недостаточности. Работа сердца ухудшается, появляются отклонения в гемодинамике, отчего ткани органов других систем недостаточно снабжаются кровью.
Еще одна опасность – это клиническая смерть. Деятельность сердца и дыхательной системы прекращается, и без неотложного реанимационного воздействия человек может умереть.
Приступ СВТ влияет на величину сердечных выбросов, они уменьшаются, а вместе с ними и коронарное кровоснабжение. Это может закончиться снижением местного кровоснабжения сердечной мышцы, что часто перерастает в стенокардию и инфаркт миокарда.
Прогноз
Прогноз при наджелудочковой тахикардии, несомненно, более благоприятный, чем при желудочковой, но все таки риск фатальных осложнений тоже имеется. Так, внезапная сердечная смерть может развиться у 2-5% пациентов с суправентрикулярной тахикардией. Прогноз при данной аритмии тем благоприятнее, чем меньше степень тяжести основного заболевания, приведшего к ней.
Прогноз для суправентрикулярной тахикардии при отсутствии органического поражения сердца благоприятный, тем более, если первоначальная причина была устранена (скорректирована дозировка сердечных гликозидов, нормализован уровень гормонов в организме и т.д.) Для желудочковой тахикардии прогноз менее благоприятный, особенно если тахикардия коронарогенной природы, то есть возникла из-за ишемии или инфаркта миокарда.
Врач терапевт Сазыкина О.Ю.
Что происходит при патологии
В норме сердце сокращается благодаря регулярным импульсам, исходящим с частотой 60–90 уд/мин из самой верхней точки сердца – синусового узла (главный водитель ритма). Если их количество больше, это называется синусовой тахикардией.
При пароксизмальной тахикардии сердце также сокращается чаще, чем должно (140–250 уд/мин), но с существенными особенностями:
- Главным источником импульсации (водителем ритма) становится не синусовый узел, а патологически измененный участок сердечной ткани, который должен только проводить импульсы, а не создавать их.
- Правильный ритм – сердцебиения повторяются регулярно, через одинаковые промежутки времени.
- Приступообразный характер – тахикардия возникает и проходит внезапно и одномоментно.
- Патологическое значение – пароксизм не может быть нормой, даже если не вызывает никаких симптомов.
В таблице приведены общие и отличительные особенности синусовой (обычной) тахикардии) от пароксизмальной.
Принципиально важно разделять пароксизмальную тахикардию на виды в зависимости от локализации очага аномальной импульсации и частоты ее возникновения. Основные варианты болезни приведены в таблице.
- Предсердная форма (20%);
- Атриовентрикулярная (55–65%);
- Синдром Вольфа-Паркинсона-Уайта (WPW – 15–25%).
Самый благоприятный вариант пароксизмальной тахикардии – острая предсердная форма. Она может вообще не требовать лечения. Наиболее опасны непрерывно рецидивирующие желудочковые пароксизмы – даже несмотря на современные методы лечения они могут стать причиной остановки сердца.
- томография и УЗИ сердечной мышцы — позволяют исключить присутствие патологии органического типа;
- суточное мониторирование ЭКГ назначается при невозможности определения тахикардии при обычной электрокардиограмме, позволяет регистрировать непродолжительные проявления заболевания;
- эндокардиальное обследование ЭКГ при тахикардии проводится путём введения электродов внутрь сердца, только такой способ может точно определить, например, наджелудочковую тахикардию;
- обследование ЭКГ.

По данным, полученным в результате диагностики, можно будет делать следующие выводы:
- 180 уд./мин. и безрезультатное возбуждение блуждающего нерва — это желудочковая тахикардия;
- 220 – 250 уд./мин. и купирование пароксизма при вагусном манёвре — это суправентрикулярная тахикардия;
- типичное положение зубца Р (определяется при ЭКГ) перед комплексом QRS — это предсердная форма;
- отрицательный зубец Р сзади QRS — это пароксизм предсердно-желудочкового типа;
- деформированный и расширенный QRS — это желудочковая форма.