Оглавление
- 1 Лечение дисциркуляторной энцефалопатии головного мозга
- 2 Энцефалопатия 1,2,3 степени смешанного генеза
- 3 Содержание
- 4 Названия
- 5 Описание
- 6 Дополнительные факты
- 7 Причины
- 8 Патогенез
- 9 Классификация
- 10 Симптомы
- 11 Возможные осложнения
- 12 Диагностика
- 13 Лечение
- 14 Прогноз
- 15 Профилактика
- 16 Названия
- 17 Латинское название
- 18 Химическое название
- 19 Фарм Группа
- 20 Нозологии
- 21 Код CAS
- 22 Характеристика вещества
- 23 Фармакодинамика
- 24 Фармакокинетика
- 25 Показания к применению
- 26 Противопоказания
- 27 Ограничения к использованию
- 28 Применение при беременности и кормлении грудью
- 29 Побочные эффекты
- 30 Взаимодействие
- 31 Передозировка
- 32 Способ применения и дозы
- 33 Меры предосторожности применения
- 34 Причины заболевания
- 35 Симптомы
Лечение дисциркуляторной энцефалопатии головного мозга
Термином посттравматическая энцефалопатия называют такое состояние, при котором имеют место быть стойкие последствия после перенесенной черепено-мозговой травмы в течение года или более.
Среди неврологических дефектов при посттравматической энцефалопатии могут встречаться парезы, вестибулярные нарушения, когнитивные нарушения, психические нарушения, эпилептические приступы и иные проявления.
Информация для врачей: по МКБ 10 посттравматическая энцефалопатия кодируется чаще всего под шифром T90.5 (последствия внутричерепной травмы). Также можно использовать шифр G93.8 (другие уточненные заболевания головного мозга). В диагнозе обязательно необходимо указывать травму, её вид (ушиб с указанием степени тяжести, диффузное аксональное повреждение и т.п.
), дату (если прошло более 5 лет, о хотя бы год). Также указываются в синдромальной части все проявления. Следует помнить о том, что сотрясение головного мозга не оставляет последствий и посттравматическую энцефалопатию возможно описывать лишь при наличии множественных (и обязательно задокументированных) сотрясений.
Причины
Причины развития заболевания ясны из названия. Важен факт наличия тяжелой травмы, костных дефектов черепа, сформированных ликворных фистул или иных грубых органических причин формирования последствий травмы. Сотрясение головного мозга, а также частые слова пациентов «я за жизнь ударялся сотню раз» не являются причиной для постановки диагноза посттравматическая энцефалопатия.
Симптомы
Симптомы посттравматической энцефалопатии схожи с таковыми при других органических поражениях головного мозга и могут быть объединены в группы, синдромально. Чаще всего встречаются цефалгический, вестибуло-координаторный синдромы, когнитивное снижение, психические и психологические нарушения. Также достаточно часто при последствиях травм может иметь место эпилептические припадки.
Лечение

Лечение посттравматической энцефалопатии должно быть направлено на нейропротекцию (защиту нервных клеток от негативных факторов), нормализацию процессов циркуляции крови, а также восстановление всех когнитивных функций и метаболизм клеток мозга (ноотропная терапия). Также важно симптоматическое лечение, особенно при наличии синдрома гидроцефалии (необходимы специфические средства, снимающие отек мозга, такие как диакарб, глицериновая смесь), эпилепсии (требуется хороший подбор противоэпилептических препаратов и их доз).
Курсы такой комплексной терапии, в зависимости от выраженности проявлений посттравматической энцефалопатии, следует проводить 1-2 раза в год. Чаще всего из нейропротективных средств используются глиатилин (дженерик – церепро), актовегин. мексидол. ноотропная терапия в настоящее время включает группу рацетамов (чаще всего известный препарат пирацетам), а также такие препараты как фенотропил, пантогам (особенно при наличии симптоматической эпилепсии) и другие лекарственные средства. Помимо стандартной медикаментозной терапии при наличии парезов и других двигательных нарушений важны такие методики как ЛФК, массаж.
Прогноз
Прогноз для жизни, трудоспособности и способности к самообслуживанию, как правило, становится ясен в течение первого года после травмы. Именно в это время важно проводить всевозможные реабилитационные мероприятия. Оставшийся неврологический и физический дефицит достаточно сложно поддается дальнейшей коррекции.
Термином посттравматическая энцефалопатия называют такое состояние, при котором имеют место быть стойкие последствия после перенесенной черепено-мозговой травмы в течение года или более. Среди неврологических дефектов при посттравматической энцефалопатии могут встречаться парезы, вестибулярные нарушения, когнитивные нарушения, психические нарушения, эпилептические приступы и иные проявления.
Порэнцефалическая киста приобретенная
Исключены:
- перивентрикулярная приобретенная киста новорожденного (P91.1)
- врожденная церебральная киста (Q04.6)
Исключены:
- осложняющее:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- беременность, роды или родоразрешение (O29.2, O74.3, O89.2)
- хирургическую и медицинскую помощь (T80-T88)
- неонатальная аноксия (P21.9)
Исключена: гипертензивная энцефалопатия (I67.4)
Доброкачественный миалгический энцефаломиелит
Сдавление головного мозга (ствола)
Ущемление головного мозга (ствола)
Исключено:
- травматическое сдавление головного мозга (S06.2)
- травматическое сдавление головного мозга очаговое (S06.3)
Исключены: отек мозга:
- вследствие родовой травмы (P11.0)
- травматический (S06.1)
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
Энцефалопатия, вызванная облучением
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
С изменениями и дополнениями ВОЗ гг.
Это состояние, при котором наблюдаются серьезные последствия мозговой травмы на протяжении минимум одного года. К неврологическим нарушениям при этой форме энцефалопатии относят психические, умственные, вестибулярные расстройства, эпилептические припадки, парезы. И это не полный перечень вероятных проявлений.
Если травматические повреждения черепа вызвали гибель клеток мозга, то речь идет о посттравматической дисциркуляторной энцефалопатии. Это состояние возникает, если мозг долгое время лишен кислорода и питательных веществ.
Симптомы
Симптомы посттравматической энцефалопатии схожи с таковыми при других органических поражениях головного мозга и могут быть объединены в группы, синдромально. Чаще всего встречаются цефалгический, вестибуло-координаторный синдромы, когнитивное снижение, психические и психологические нарушения. Также достаточно часто при последствиях травм может иметь место эпилептические припадки.

В таком случае речь идет о так называемой симптоматической эпилепсии, которую, в случае единственного проявления, лучше называть посттравматической эпилепсией.Диагностика заболевания требует обязательного подтверждения при помощи нейровизуализационных методов исследования. Очень важно наличие хотя бы 1 снимка МРТ, по которому могут быть видны малейшие изменения вещества головного мозга.
Прогноз
На ранней стадии лечение этого типа энцефалопатии направлено на восстановление работы сосудистой и нервной системы. В запущенных случаях задачей докторов является остановка процессов отмирания мозговых клеток и максимального восстановления утраченных функций жизнедеятельности.
Вас что-то беспокоит? Болезнь или ситуация из жизни?
Лечение дисциркуляторной энцефалопатии проводится неоднократно консервативными способами. В случаях стремительного развития заболевания или наблюдения хотя бы одного приступа острой недостаточности кровообращения больному может быть рекомендована операция по искусственному восстановлению проходимости сосудов или их замещению.
В курс медикаментозного лечения дисциркуляторной энцефалопатии обычно включают следующие группы препаратов:
- Антигипертензивные средства (Фентоламин, Клофелин, Эналаприл) – назначаются для предотвращения резких скачков давления крови. Принимаются на протяжении всего курса лечения.
- Гиполипидемические препараты (Пентоксифиллин, Пирацетам, Ловастатин) – таблетки показаны для лечения атеросклероза, который является одной из распространенных причин появления дисциркуляторной энцефалопатии.
- Нейропротекторы (Актовегин, Церебролизин, Кортексин) – необходимы для восстановления работы нейронов.
- Сосудистые средства (Ксантинола никотинат, Винпоцетин).
- Препараты, разжижающие кровь (Курантил, Гепарин) – предотвращают возникновение тромбов и сужение просвета сосудов.
Для улучшения кровообращения в комплексе с медикаментами больному могут быть показаны физиотерапевтические процедуры:
- электросон;
- гальванотерапия на область шеи и воротниковой зоны;
- УВЧ сосудов в области шеи;
- лечебные ванны;
- воздействие лазером;
- лечебная физкультура.
Одной из лечебных мер при диагностированной дисциркуляторной энцефалопатии является соблюдение диеты. Из ежедневного рациона следует исключить высококалорийные продукты, в частности, яйца, жареную и жирную пищу. Взамен в меню нужно включить морепродукты, сырые овощи, фрукты, рис, кукурузу, кисломолочные продукты с малым содержанием жиров, репчатый лук и орехи.
В процессе лечения нужно постараться не ограничивать физическую и умственную активность – регулярно гулять на воздухе и интеллектуально развиваться. Это поможет мозгу в комплексе с медикаментозным лечением восстановить пораженные клетки и запустить механизм их работы.
Прогноз
Нарушения циркуляции крови в сосудах головного мозга имеют очень серьезные последствия. Одной из болезней, ведущих к этому, является дисциркуляторная энцефалопатия. При ее диагностировании следует обязательно проводить квалифицированное лечение, чтобы избежать перехода недуга в более тяжелую степень, результатом чего часто является инвалидность.
Энцефалопатия 1,2,3 степени смешанного генеза

По МКБ-10 данное заболевание в большинстве случаев кодируют под шифром T90.5, что означает «последствия внутричерепной травмы». В некоторых случаях применяют шифр G93.8 – «другие уточненные заболевания головного мозга».
Если наблюдается посттравматическая гидроцефалия, то ее кодируют под шифром G91.
Выделяют такие степени тяжести патологии:
- I степень. Для нее характерны определенные изменения в ткани головного мозга. Хотя внешние признаки болезни и отсутствуют, ее можно выявить посредством использования инструментальных методов исследования.
- II степень. На этой стадии нарушения в работе мозга выражены довольно слабо, они имеют скрытый и эпизодический характер. Обычно для этого этапа развития заболевания характерны расстройства нервно-психического характера. Это могут быть нарушения сна, ухудшение памяти, расстройства внимания, депрессия, высокая утомляемость, эмоциональная нестабильность.
- III степень. Наблюдаются явно выраженные неврологические нарушения. К возможным проявлениям можно отнести атаксию, слабоумие, паркинсонизм и прочие серьезные расстройства нервной системы.
По степени тяжести посттравматическую энцефалопатию классифицируют по следующим признакам:
- 1 степень – не распознается по визуальным симптомам и признакам, так как характер повреждения тканей мозга незначителен. Выявить нарушения, вызванные ушибом или сотрясением, можно с помощью диагностического или лабораторного исследования, а также методом специальных проб.
- 2 степень – характеризуется проявлением неврологических признаков в виде беспокойного сна, быстрой утомляемости, эмоциональной нестабильности, снижения концентрации и памяти. Симптомы проявляются в незначительной мере и эпизодически.
- 3 степень – из-за сильного травматического воздействия на ткани мозга у больного происходят серьезные нарушения в ЦНС, которые могут проявляться в виде таких осложнений, как слабоумие, эпилептические припадки, болезнь Паркинсона.
Прогноз
Степень поражения мозговых тканей и характер проявляющихся симптомов при смешанной энцефалопатии зависит от стадии развития болезни.
I степень (компенсированная стадия) – проявляется в виде легких неврологических и когнитивных расстройств:
- головных болей;
- нарушений сна;
- забывчивости;
- невнимательности;
- беспричинной смены настроения.
Недомогание может вызвать перемена погоды, физическое переутомление, стрессовые ситуации. Если заболевание удается выявить на этой стадии, то у больного появляется шанс на полное восстановление поврежденных клеток мозга и выздоровление без риска возникновения отсроченных во времени последствий.
ІІ степень (субкомпенсированная стадия) – заболевание прогрессирует, симптоматика при этом становится выраженной и постоянной. В этот период больного беспокоят:
- регулярные головные боли, приступы мигрени;
- снижение умственных способностей;
- депрессии, приступы паранойи;
- частичная амнезия;
- рассеянность;
- нестабильное кровяное давление.
На этой стадии смешанной энцефалопатии структура нервных клеток повреждена настолько, что полностью излечиться от этого заболевания невозможно. При грамотно подобранном поддерживающем лечении больному удается немного улучшить самочувствие за счет снятия симптомов.
ІІІ степень (декомпенсированная стадия) – обширное отмирание мозговых тканей приводит к атрофии участков мозга и исчезновению функций жизнеобеспечения, за которые они отвечают. В результате этого у больного наблюдаются такие симптомы:
- снижение веса;
- приступы паркинсонизма;
- неконтролируемое поведение, приступы агрессии и плаксивости, прочие психические расстройства;
- головокружения и невыносимые боли головы, сопровождающиеся непрекращающимся шумом в ушах;
- амнезия;
- непроизвольные акты дефекации и мочеиспускания;
- существенные нарушения в работе двигательного аппарата;
- прочие признаки слабоумия.
Эта степень энцефалопатии смешанного генеза является самой тяжелой, так как в мозговых тканях развиваются необратимые процессы, и очаги отмирающих клеток приобретают крупные размеры. Больному прописывают лечение, которое помогает снизить воздействие на организм тяжелых симптомов, при этом восстановить утраченные функции уже невозможно.
По МКБ-10 данное заболевание в большинстве случаев кодируют под шифром T90.5, что означает «последствия внутричерепной травмы». В некоторых случаях применяют шифр G93.8 – «другие уточненные заболевания головного мозга».
1 стадия болезни
Начальная первая степень болезни ДЭП характеризуется незначительными общемозговыми расстройствами, симптомы которых схожи с неврологическими заболеваниями, последствиями травм или отравлений. В этот период больного беспокоит:
- умеренная ;
- смена настроения – плаксивость, раздражительность, апатия к происходящему, тревоги;
- слабость, быстрая утомляемость;
- бессонница;
- забывчивость, рассеянность;
- неуверенность в движениях при ходьбе.
2 стадия болезни
Переход дисциркуляторной энцефалопатии во вторую степень знаменуется существенным ухудшением как физического, так и эмоционального состояния. У больного начинают проявляться отягченные признаки неврологических расстройств:
- практически ;
- нарушение глотательного рефлекса (псевдобульбарный синдром);
- сложность восприятия речи;
- заторможенность;
- депрессивное состояние;
- нарушение координации и моторики;
- дрожание, онемение, судороги конечностей;
- слуховые и зрительные расстройства;
- снижение концентрации.
3 стадия болезни
На последнем этапе обширное поражение клеток мозга приводит к полной дезориентации больного в пространстве. В большинстве случаев он становится не способным к самообслуживанию, у него проявляются признаки слабоумия и тяжелого расстройства мозговой деятельности:
- существенное нарушение или отсутствие двигательных функций;
- отсутствие мышления и полное непонимание происходящего;
- потеря жизненного интереса;
- синдром Паркинсона;
- приступы судорог;
- трудность приема пищи из-за отсутствия глотательного рефлекса;
- недержание мочи.
Переход дисциркуляторной энцефалопатии из одной степени в другую можно приостановить, если на раннем этапе приступить к лечению. Пи отсутствии такового заболевание может развиваться медленно – от 5 и более лет, и стремительно – на протяжении 2-х лет проход всех стадий.
Благоприятность прогноза на полноценную жизнь при дисциркуляторной энцефалопатии зависит от нескольких факторов – стадии болезни и скорости ее прогрессирования, возрастного критерия, а также степени запущенности сопутствующих патологий.
- На начальном этапе заболевания мозг еще в состоянии самостоятельно компенсировать пораженные клетки, поэтому в этот период прогноз на полное выздоровление самый благоприятный.
- Менее позитивный прогноз на выздоровление можно наблюдать при переходе патологии во 2-ю стадию. Признаки неврологических расстройств и нарушения мозговой деятельности становятся более выраженными, больной не может вести полноценную жизнь, становится частично зависимым от помощи окружающих, ему присваивается инвалидность. Лечение в этот период позволяет лишь приостановить течение болезни, но не излечить ее.
- На последней третьей стадии дисциркуляторной энцефалопатии в мозговых структурах происходят необратимые изменения, больной теряет навыки самообслуживания и становится полностью зависимым от других людей. Человек в таком состоянии может прожить не одно десятилетие, смертельный исход при этом возможен в случаях развития осложнений этого недуга – инфаркта, инсульта, приступа сердечно-сосудистой недостаточности.
При ограничении способностей к самообслуживанию больному дисциркуляторной энцефалопатией назначают инвалидность
, группа которой зависит от степени тяжести болезни:
- 3-я группа – при слабо выраженных признаках нарушений жизнедеятельности и ограничении трудоспособности, свойственных для 2-й стадии заболевания.
- 2-я группа – назначается в случаях, когда у больного диагностирована 2-я или 3-я степень болезни, наблюдаются существенные нарушения ЦНС и мозговых функций. В быту человек не может обходиться самостоятельно, в трудовой деятельности ограничен частично.
- 1-я группа – показана при резком прогрессировании 3-й стадии болезни. У больного сильно выражены признаки слабоумия, умственной и физической дезадаптации и прочих неврологических расстройств.
При риске возникновения болезни важно не допустить ее развитие и переход в запущенную форму. Для этого нужно регулярно обследоваться и по возможности ограничить воздействие негативных факторов, провоцирующих появление дисциркуляторной энцефалопатии.
Дисциркуляторная энцефалопатия – это заболевание головного мозга, характеризующееся постепенными изменениями в тканях. Заболевание прогрессирует достаточно медленно. Это многоочаговое сосудистое поражение головного мозга. Происходит из-за недостатка и нарушения кровообращения, возникающее по причине сосудистых патологий различной природы.
МКБ является международным документом, включающим в себя различные классификации заболеваний. Документ создается всемирной организацией здравоохранения. Пересматривается и дополняется. На данный момент классификатор состоит из разделов, алфавитного списка терминов и инструкции по применению. По МКБ 10 дисциркуляторная энцефалопатия не имеет места. Она относится к определенным разделам 160-69, описывающих цереброваскулярные виды заболеваний.
Прогноз
- Первая. Выявляют ее в основном случайно, так как болезнь такой степени никак себя не проявляет. Увидеть изменения мозговых тканей можно с помощью аппаратных методов исследования;
- Вторая. В случае с этой степенью тяжести, проявления энцефалопатии выражены крайне слабо и возникают приступообразно. Наиболее характерным признаком является нервно-психическое расстройство. В него входит слабая концентрация внимания, депрессионное состояние, ухудшение памяти, всплески эмоций и т. д.;
- Третья. Для нее свойственна ярко выраженная неврологическая симптоматика. Среди признаков энцефалопатии 3 степени тяжести можно выделить деменцию (слабоумие), атаксию, паркинсонизм и другие сбои в нервной системе.
Содержание
Названия
Название: Травматическая энцефалопатия.

Описание
Травматическая энцефалопатия – комплексное психоневрологическое расстройство, развивающееся в позднем и отдаленном периоде черепно-мозговой травмы. Возникает на основе дегенеративных, дистрофических, атрофических и рубцовых изменений мозговой ткани. Проявляется слабостью, снижением работоспособности, повышенной утомляемостью, эмоциональной лабильностью, нарушениями сна, головокружениями, гиперчувствительностью к раздражителям. Диагностика включает неврологическое обследование, беседу с психиатром, инструментальные исследования мозга, психологическое тестирование. Лечение – фармакотерапия, психотерапия, общеукрепляющие мероприятия.
Дополнительные факты
Слово энцефалопатия произошло из древнегреческого языка, в переводе означает «болезнь головного мозга». Травматическая энцефалопатия является наиболее частым осложнением ЧМТ. Синонимичные названия – травматическое органическое поражение мозга, посттравматическая энцефалопатия. В Международной классификации болезней 10 пересмотра расстройство чаще относят к рубрике «Последствия внутричерепной травмы» T90. 5. Распространенность наиболее велика среди мужчин в возрасте от 20 до 40 лет, особенно среди людей, занимающихся боевыми видами спорта. По разным данным, эпидемиологический показатель у пациентов с ЧМТ достигает 55-80%.
Причины
Базовым фактором данного осложнения является травматическое поражение головного мозга. Причиной может стать удар, толчок, резкий рывок или встряхивание головой. Вероятность последующего развития энцефалопатии увеличивается при преморбидных сосудистых патологиях, алкоголизме, интоксикациях, тяжелых инфекциях. В группе риска находятся следующие категории пациентов:
• Спортсмены. Боевые и экстремальные виды спорта сопровождаются падениями, ударами, приводящими к травмам. Травматическая энцефалопатия часто диагностируется у боксеров, борцов, хоккеистов, футболистов, велосипедистов, роллеров.
• Служащие силовых структур. Включает представителей профессий, связанных с применением насилия – полицейских, военнослужащих, охранников. Частые ЧМТ формируют хроническую форму энцефалопатии.
• Водители, пассажиры транспортных средств. Травма может быть получена в результате ДТП, крушения. Более подвержены опасности профессиональные водители.
• Пациенты с судорожными приступами. При эпилептических, истерических припадках повышен риск внезапного падения, удара головой о твердые поверхности. Больные неспособны контролировать течение приступа и не всегда успевают занять безопасное положение до его начала.
• Новорожденные. ЧМТ может являться результатом осложнений в родах. Органическое повреждение и его последствия диагностируются в течение первого года жизни.
Патогенез
В основе травматической энцефалопатии лежит поражение тканей мозга диффузного характера – патологические изменения в различных церебральных структурах. Патоморфологически обнаруживаются сосудистые нарушения, обуславливающие гипоксию, дистрофические изменения нейронов и глии, участки рубцовой ткани в оболочках, сращение оболочек между собой и с мозговым веществом, образование кист, гематом, увеличение желудочков мозга. Развитие и клиническое течение энцефалопатии – динамичный многоуровневый процесс, определяющийся характером травмы, тяжестью поражения, индивидуальными способностями организма к восстановлению и противостоянию патологическим воздействиям. В патогенезе чаще доминируют гипоксические и метаболические нарушения в нейронах, изменения ликвородинамики. Вторичное влияние оказывают генетические и преморбидные факторы, общее состояние здоровья, возраст, профессиональные вредности, качество и своевременность лечения острого периода травмы.
Классификация
В зависимости от частоты и выраженности периодов декомпенсации посттравматического процесса выделяют четыре типа течения энцефалопатии: регрессирующий, стабильный, ремиттирующий и прогрессирующий. Данная классификация используется для составления прогноза и оценки эффективности лечения. По характеру клинических проявлений в структуре травматической энцефалопатии различают несколько синдромов:
• Вегето. Дистонический. Наиболее распространенный. Вызван поражением центров вегетативной регуляции, нейрогуморальными расстройствами.
• Астенический. Выявляется во всех периодах последствий ЧМТ. Представлен двумя формами: гипостенической и гиперстенической.
• Синдром нарушений ликвородинамики. Наблюдается примерно в трети случаев. Чаще протекает в варианте ликворной гипертензии (увеличение продукции ликвора и нарушение целостности оболочек мозга).
• Церебрально. Очаговый. Развивается после тяжелых травм. Может проявляться как корковый, подкорковый, стволовой, проводниковый синдром.
• Психопатологический. Формируется у большинства больных. Характеризуется неврозоподобными, психопатоподобными, делириозными, когнитивными нарушениями.
• Эпилептический. Обнаруживается в 10-15% ЧМТ, является локально обусловленной симптоматической эпилепсией (эпилепсией травматического генеза). Чаще всего приступы возникают в первый год после травмы.
Симптомы
Клиническая картина, как правило, представлена несколькими синдромами, различными по степени выраженности. При диагностике определяется ведущий синдром. При астеническом варианте наблюдается быстрая утомляемость, истощаемость, эмоциональная лабильность, полиморфные вегетативные симптомы. Больные с трудом выполняют повседневную работу, испытывают сонливость, головные боли. Избегают шумных компаний, длительных нагрузок, поездок. Гиперстенический вариант синдрома характеризуется повышенной раздражительностью, чувствительностью к внешним воздействиям, эмоциональной неустойчивостью. При гипостеническом синдроме преобладает слабость, вялость, апатичность.
Пациенты с выраженным вегетативно-дистоническим синдромом жалуются на преходящие эпизоды повышенного или пониженного артериального давления, учащенного сердцебиения, чувствительность к холоду и жаре. Характерны эндокринные сбои (изменения менструального цикла, импотенция), избыточная потливость, гиперсаливация, сухость кожи и слизистых. При синдроме нарушенной ликвородинамики часто обнаруживается посттравматическая гидроцефалия – избыточное накопление жидкости в ликворных пространствах, сопровождающееся распирающими головными болями, тошнотой, рвотой, головокружениями, нарушениями походки, заторможенностью психических процессов.
При патопсихологическом синдроме развиваются неврозоподобные расстройства – депрессия, ипохондрия, тревожность, страхи, навязчивые мысли и действия. При субпсихотическом варианте формируется гипомания, глубокая депрессия, паранойя (бредовые идеи). Когнитивные нарушения проявляются снижением памяти, трудностями сосредоточения внимания и выполнения интеллектуальных задач. При легком течении заметна утомляемость во время умственных нагрузок, динамические колебания работоспособности. При умеренном – затруднено выполнение сложных заданий, повседневная адаптация сохранена. При тяжелом – пациенты нуждаются в уходе, несамостоятельны.
Возможные осложнения
Характер осложнений травматической энцефалопатии определяется особенностями течения и доминирующим синдромом. Вегето-дистонические нарушения приводят к развитию заболеваний сердечно-сосудистой системы, в частности, раннего церебрального атеросклероза, гипертонической болезни. Астенический, психопатологический, ликвородинамический синдромы снижают качество жизни больных – нарушается работоспособность, пациенты хуже справляются с трудовыми задачами, меняют место работы. Изменения познавательной сферы и психологических процессов могут приобретать стойкий характер. Осложнениями являются расстройства личности и когнитивное расстройство органического генеза.
Диагностика
Обследование пациентов проводится неврологом, при подозрении на психопатологическую симптоматику назначается консультация психиатра. Опираясь на особенности клинической картины, специалисты принимают решение о необходимости инструментальной и психологической диагностики. Комплекс исследований включает следующие процедуры:
• Опрос, осмотр. Врач-невролог собирает анамнез: расспрашивает о давности травмы, ее тяжести, лечении, актуальном самочувствии. Проводит осмотр, выявляя нарушение рефлексов, походки, простых двигательных навыков, чувствительности. Направляет на дальнейшие обследования. По их результатам устанавливает диагноз, определяет доминирующий синдром.
• Клиническая беседа. Психиатр проводит диагностическую консультацию с целью обнаружения психопатологии: поведенческих и эмоционально-волевых нарушений, бредоподобной симптоматики, снижения когнитивных функций. Оценивает способность больного поддерживать контакт, адекватность реакций, сохранность критических способностей.
• Инструментальные методы. Используются нейрофизиологические и нейровизуальные методики: ЭЭГ, РЭГ, УЗДГ сосудов шеи и головного мозга, рентгенография шейного отдела позвоночника, МРТ головного мозга, МРТ сосудов головного мозга. Результаты подтверждают морфологические и функциональные изменения ЦНС.
• Психодиагностические методы. Применяются нейропсихологические и патопсихологические пробы, определяющие сохранность памяти, внимания, мышления, речи, мелкомоторных движений, способности распознавать предметы и звуки. При возможных неврозоподобных, психопатоподобных нарушениях проводятся тесты на тревожность, депрессию, комплексные методики исследования личности.
Лечение
Основные лечебные мероприятия направлены на нейропротекцию (защиту нейронов), восстановление нормальной циркуляции крови и метаболических процессов в мозге, коррекцию когнитивных и эмоциональных функций. Симптоматическое лечение подбирается индивидуально, при гидроцефалии назначаются препараты, снимающие отек мозга, при эпилепсии – противосудорожные средства. Терапевтическая программа включает следующие методики:
• Фармакотерапия. Ноотропная терапия часто представлена рацетамами. Из нейропротекторных средств используются холиномиметики, антигипоксанты, антиоксиданты.
• Психокоррекция, психотерапия. При снижении когнитивной сферы проводятся коррекционные занятия, включающие упражнения на тренировку внимания, памяти, развитие мышления. Психотерапевтическая помощь необходима при симптомах депрессии, эмоциональной неустойчивости.
• Общеукрепляющие процедуры. Для устранения астенических проявлений, легкой неврологической симптоматики (двигательных нарушений, головокружений) назначается массаж, лечебная физическая культура, лечебные ванны. Показан прием витаминов, аминокислот.
Прогноз
Исход лечения травматической энцефалопатии зависит от глубины поражения мозга, характера восстановления. Положительный прогноз наиболее вероятен при своевременном лечении, периодическом повторении курсов, а также при сохранности общего здоровья – ведении здорового образа жизни, отсутствии хронических заболеван ий, вредных привычек.
Профилактика
Основной профилактической мерой является качественное комплексное лечение ЧМТ в остром периоде. Рекомендуется избегать повторных травм (приостановить занятия спортом, ведение службы) в период восстановления, отказаться от употребления алкоголя и табака.
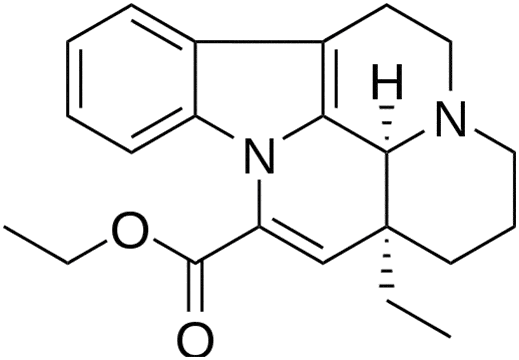
Названия
Русское название: Винпоцетин.
Английское название: Vinpocetine.
Латинское название
Vinpocetinum ( Vinpocetini).
Химическое название
Этил-(3альфа,16альфа)-эбурнаменин-14-карбоксилат.
Фарм Группа
• Корректоры нарушений мозгового кровообращения.
 Нозологии
Нозологии
• F01 Сосудистая деменция.
• F03 Деменция неуточненная.
• F04 Органический амнестический синдром, не вызванный алкоголем или другими психоактивными веществами.
• F07,2 Постконтузионный синдром.
• F79 Умственная отсталость неуточненная.
• G45 Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы.
• G45,0 Синдром вертебробазилярной артериальной системы.
• G46 Сосудистые мозговые синдромы при цереброваскулярных болезнях.
• G93,4 Энцефалопатия неуточненная.
• H34 Окклюзии сосудов сетчатки.
• H34,0 Преходящая ретинальная артериальная окклюзия.
• H34,8 Другие ретинальные сосудистые окклюзии.
• H35,3 Дегенерация макулы и заднего полюса.
• H40 Глаукома.
• H81,0 Болезнь Меньера.
• H81,4 Головокружение центрального происхождения.
• H81,9 Нарушение вестибулярной функции неуточненное.
• H83,2 Лабиринтная дисфункция.
• H83,9 Болезнь внутреннего уха неуточненная.
• H91 Другая потеря слуха.
• H93,1 Шум в ушах (субъективный).
• H93,3 Болезни слухового нерва.
• I61 Внутримозговое кровоизлияние.
• I63 Инфаркт мозга.
• I67,9 Цереброваскулярная болезнь неуточненная.
• I69 Последствия цереброваскулярных болезней.
• I74 Эмболия и тромбоз артерий.
• R41,3,0* Снижение памяти.
• R46,4 Заторможенность и замедленная реакция.
• R51 Головная боль.
• S06 Внутричерепная травма.
• T90,5 Последствия внутричерепной травмы.
Код CAS
42971-09-5.
Характеристика вещества
Белый кристаллический порошок, практически нерастворим в воде, растворим в спирте.
Фармакодинамика
Фармакологическое действие – ноотропное, улучшающее мозговое кровообращение, нейрометаболическое.
Фармакодинамика.
Механизм действия винпоцетина складывается из нескольких элементов: он улучшает мозговой кровоток и обмен веществ, оказывает благоприятное воздействие на реологические свойства крови.
Нейропротекторное действие реализуется за счет снижения неблагоприятного цитотоксического влияния возбуждающих аминокислот. Блокирует Na – и Са2 -каналы и NMDA- и AMPA-рецепторы. Винпоцетин стимулирует метаболизм в головном мозге: увеличивает захват и потребление глюкозы и кислорода. Повышает толерантность к гипоксии, увеличивает транспорт глюкозы, единственного источника энергии для ткани головного мозга, через ГЭБ, смещает метаболизм глюкозы в сторону энергетически более выгодного аэробного пути. Селективно ингибирует Са2 -кальмодулинзависимую цГМФ-ФДЭ. Повышает обмен серотонина и норадреналина в головном мозге, стимулирует норадренергическую нейромедиаторную систему и оказывает антиоксидантное действие.
Улучшает микроциркуляцию в головном мозге за счет ингибирования агрегации тромбоцитов, снижения патологически повышенной вязкости крови, увеличения деформируемости эритроцитов и ингибирования обратного захвата аденозина; способствует переходу кислорода в клетки за счет снижения сродства к нему эритроцитов. Избирательно увеличивает мозговой кровоток за счет снижения церебрального сосудистого сопротивления без существенного влияния на системные показатели кровообращения (АД, сердечный выброс, ЧСС, ОПСС); не вызывает эффект «обкрадывания».
Фармакокинетика
Винпоцетин быстро всасывается после приема внутрь, Tmax достигается через 1 Всасывание происходит главным образом в проксимальных отделах кишечника. Не подвергается метаболизму при прохождении через стенку кишечника. Легко проникает через гистогематические барьеры (в тч ГЭБ).
В доклинических исследованиях введения радиоактивно меченого винпоцетина внутрь он определялся в наивысших концентрациях в печени и ЖКТ. Cmax в тканях отмечается через 2–4 ч после приема внутрь.
Количество радиоактивного изотопа в головном мозге не превышало таковое в крови. Связь с белками в организме человека — 66%. Vd составляет 88,5 л, что свидетельствует о значительном связывании с тканями. При парентеральном введении Vd — 5,3 л/кг. Биодоступность при приеме внутрь — 7%. Клиренс составляет 66,7% и свидетельствует о внепеченочном метаболизме.
При многократном приеме внутрь доз 5 и 10 мг кинетика носит линейный характер; при этом Css в плазме крови составили (1,2±0,27) и (2,1±0,33) нг/мл соответственно. T1/2 у человека составляет (4,83±1,29) В исследованиях с радиоактивно меченым винпоцетином было выявлено, что основными путями элиминации являются выведение почками и через кишечник в соотношении 3:2. В доклинических исследованиях наибольшая радиоактивность определялась в желчи, однако подтверждений значимой кишечно-печеночной циркуляции не найдено.
Основным метаболитом винпоцетина является аповинкаминовая кислота (АВК), доля которой у человека составляет 25–30%. После приема винпоцетина внутрь AUC АВК в 2 раза больше таковой после в/в введения. Это свидетельствует о том, что АВК образуется в процессе метаболизма при первом прохождения винпоцетина. АВК выводится почками путем простой клубочковой фильтрации, T1/2 зависит от принятой дозы и пути введения винпоцетина. Другими известными метаболитами являются гидроксивинпоцетин, гидрокси-АВК, дигидрокси-АВК-глицинат, а также их конъюгаты с глюкуронидами и/или сульфатами. В неизмененном виде винпоцетин выделяется в небольшом количестве.
Особые группы пациентов.
В связи с отсутствием кумуляции из-за особенностей метаболизма отсутствует необходимость коррекции дозы при заболеваниях печени и почек.
Фармакокинетика винпоцетина у пожилых пациентов значимо не отличается от таковой у молодых пациентов, кумуляция винпоцетина отсутствует. Поэтому винпоцетин можно назначать пожилым пациентам с нарушениями функции печени и почек длительно и в обычных дозах.
Показания к применению
Нарушение мозгового кровообращения (в тч инсульт. Вертебро-базилярная недостаточность. Мозговая травма. Атеросклеротические изменения сосудов головного мозга. Сосудистая деменция. Гипертоническая и посттравматическая энцефалопатия). Перемежающаяся недостаточность и спазм сосудов головного мозга; частичная окклюзия артерий. Головная боль. Головокружение (в тч лабиринтного происхождения). Нарушение памяти. Двигательные расстройства. В тч апраксия. Афазия. Артериолосклеротические и ангиоспастические изменения сетчатки и сосудистой оболочки глаза. Артериальные и венозные тромбозы сосудов глаза. Дегенеративные изменения желтого пятна. Вторичная глаукома вследствие обтурации сосудов; возрастные. Сосудистые или токсические (медикаментозные) нарушения слуха. Болезнь Меньера. Кохлеовестибулярный неврит. Шум в ушах; вазовегетативные проявления климактерического синдрома (в сочетании с гормонотерапией).
Противопоказания
Гиперчувствительность; острая фаза геморрагического инсульта; тяжелая форма ишемической болезни сердца или тяжелые аритмии; беременность; кормление грудью; возраст до 18 лет (в связи с недостаточностью данных).
Ограничения к использованию
Пациенты, принимающие гипотензивные ЛС или ЛС, увеличивающие интервал QT; пациенты с плохой переносимостью алкалоидов барвинка малого (Vinca minor); печеночная недостаточность.
Применение при беременности и кормлении грудью
Винпоцетин проникает через ГПБ и поэтому противопоказан при беременности. При этом его концентрация в плаценте и в крови плода ниже, чем в крови беременной. При высоких дозах возможно плацентарное кровотечение и спонтанные аборты, вероятно в результате усиления плацентарного кровоснабжения.
В течение 1 ч в грудное молоко проникает 0,25% принятой дозы винпоцетина. При применении винпоцетина необходимо прекратить грудное вскармливание.
Побочные эффекты
Данные о побочных действиях представлены по системно-органным классам в соответствии с классификацией MedDRA и со следующей частотой: нечасто (≥1/1000,.
Со стороны крови и лимфатической системы. Редко – лейкопения, тромбоцитопения; очень редко – анемия, агглютинация эритроцитов.
Со стороны иммунной системы. Очень редко – гиперчувствительность.
Со стороны обмена веществ и питания. Нечасто – гиперхолестеринемия; редко – снижение аппетита, анорексия, сахарный диабет.
Нарушения психики. Редко – бессонница, нарушения сна, возбуждение, неусидчивость; очень редко – эйфория, депрессия.
Со стороны нервной системы. Нечасто – головная боль; редко – головокружение, нарушения вкуса, ступор, гемипарез, сонливость, амнезия; очень редко – тремор, спазмы.
Со стороны органа зрения. Редко – отек диска зрительного нерва; очень редко – гиперемия конъюнктивы.
Со стороны органа слуха и лабиринта. Нечасто – вертиго; редко – гиперакузия, гипоакузия, звон в ушах.
Со стороны сердца. Редко – ишемия/инфаркт миокарда, стенокардия, брадикардия, тахикардия, экстрасистолы, ощущение сердцебиения; очень редко – аритмия, фибрилляция предсердий.
Со стороны сосудов. Нечасто – артериальная гипотензия; редко – артериальная гипертензия, приливы, тромбофлебит; очень редко – колебания АД.
Со стороны органов пищеварения. Нечасто – дискомфорт в животе, сухость во рту, тошнота; редко – боль в животе, запор, диарея, диспепсия, рвота; очень редко – дисфагия, стоматит.
Со стороны кожи и подкожных тканей. Редко – эритема, повышенная потливость, зуд, крапивница, сыпь; очень редко – дерматит.
Общие расстройства и нарушения в месте введения. Редко – астения, повышенная утомляемость, чувство жара; очень редко – дискомфорт в грудной клетке, гипотермия.
Влияние на результаты лабораторных и инструментальных исследований. Нечасто – снижение АД; редко – повышение АД. Повышение концентрации триглицеридов в сыворотке крови. Депрессия сегмента ST на ЭКГ. Снижение/повышение количества эозинофилов. Изменение активности печеночных ферментов; очень редко — увеличение/уменьшение количества лейкоцитов. Снижение числа эритроцитов. Сокращение тромбинового времени. Увеличение массы тела.
Взаимодействие
Взаимодействие не наблюдается при одновременном применении с бета-адреноблокаторами (хлоранолол, пиндолол), клопамидом, глибенкламидом, дигоксином, аценокумаролом, гидрохлоротиазидом и имипрамином.
Одновременное применение винпоцетина и метилдопы иногда вызывало некоторое усиление гипотензивного эффекта, поэтому при таком лечении требуется регулярный контроль АД.
Несмотря на отсутствие данных, подтверждающих возможность взаимодействия, рекомендуется проявлять осторожность при одновременном назначении винпоцетина с ЛС, влияющими на ЦНС, противоаритмическими ЛС и антикоагулянтами.
Передозировка
Данные о передозировке винпоцетина ограничены.
Лечение. Промывание желудка, прием активированного угля, симптоматическое лечение.
Способ применения и дозы
Внутрь, в/в.
Меры предосторожности применения
Наличие синдрома удлиненного интервала QT и прием ЛС, вызывающих удлинение интервала QT, требуют периодического контроля ЭКГ.
Винпоцетин и гепарин — химически несовместимы, поэтому запрещается введение их в одной инфузионной смеси, однако можно одновременно проводить лечение антикоагулянтами и винпоцетином.
Винпоцетин несовместим с инфузионными растворами, содержащими аминокислоты, поэтому их нельзя использовать для его разведения.
Влияние на способность управлять транспортными средствами и работать с механизмами. Исследования о влиянии на способность управлять транспортными средствами не проводились. При возникновении нежелательных реакций со стороны нервной системы следует соблюдать осторожность при управлении транспортными средствами и работе с механизмами.
Причины заболевания
Конечно, основная причина развития данной патологии заключается в получении травмы мозга.
На степень выраженности посттравматической энцефалопатии оказывают влияние всего два фактора – локализация повреждения и степень тяжести полученной травмы.
При этом механизм развития патологии включает несколько стадий:
- В момент повреждения происходит поражение нервных тканей. Чаще всего это характерно для височных и лобных долей мозга.
- В результате развития отека мозга нарушается его кровоснабжение.
- Поскольку сдавливаются мозговые желудочки, происходит нарушение циркуляции ликвора.
- Так как нервные клетки не восстанавливаются, они замещаются соединительной тканью, в результате чего образуются спайки и рубцы.
- В силу неправильной работы иммунной системы нервные клетки воспринимаются в качестве чужеродного объекта.
Посттравматическая энцефалопатия, как правило, является последствием ЧМТ. Если говорить о механизме развития, то следует выделить 5 этапов:
- Непосредственное повреждение в нервной ткани (обычно височных и лобных долей) в момент воздействия.
- Изменение в кровоснабжении мозга из-за отека.
- Нарушения в циркуляции ликвора (спинномозговой жидкости) вследствие сдавления желудочков.
- Замещение нервных клеток соединительной тканью из-за отсутствия регенерации, образуются спайки и рубцы.
- Патологический ответ защитной системы организма, в результате которого иммунитет начинает воспринимать свои нервные клетки как чужие (аутонейросенсибилизация).
Причина у посттравматической энцефалопатии лишь одна — полученная травма. Выраженность патологии зависит от местонахождения увечий и их тяжести. Однако ее механизм развития не настолько прост и в него входят следующие стадии:
- При получении увечий повреждаются нервные волокна, зачастую это происходит в области виска или лба;
- Из-за серьезных повреждений возможен отек мозга и как следствие сбои в его кровообращении;
- Отекшие ткани сдавливают вентрикулярное пространство (мозговые желудочки) и происходят сбои в циркуляции спинномозговой жидкости (ликворе);
- Умершие нервные клетки заменяются соединительной тканью, вследствие чего появляются рубцы и формируются спайки;
- Из-за сбоев в иммунной системе, вызванных травмой, организм больного начинает воспринимать нервные клетки за инородные объекты и атакует их.
Посттравматическая энцефалопатия является осложнением перенесенных черепно-мозговых травм ІІ или ІІІ степени, которые могут быть получены в следующих случаях:
- в процессе родов у младенцев;
- аварии – автомобильные, крушение на самолете;
- удар по голове или падение на нее тяжелого предмета;
- драки, побои, полученные, в том числе, и в результате спортивных состязаний;
- падение, удар головой о землю или другую твердую поверхность.

После травматического воздействия в структурах мозга происходят изменения, которые могут стать причиной развития посттравматической энцефалопатии:
- непосредственно после травмы в тканях мозга образуется отек, который затрудняет ток крови по сосудам;
- из-за дефицита кислорода пораженный участок мозга начинает атрофироваться, уменьшаясь при этом в размерах;
- образовавшиеся в результате усыхания мозга пространства заполняются ликворной жидкостью, которая давит на близлежащие ткани и раздражает нервные окончания;
- давление ликвора существенно нарушает кровоснабжение, в результате чего клетки мозга начинают расщепляться и отмирать.
Пространства в структурах мозга, которые также могут заполняться жидкостью, часто возникают после рассасывания внутричерепных гематом, полученных в результате травмы. В этих же пространствах могут образовываться порэнцефалические кисты, которые тоже сдавливают ткани мозга и тем самым способствуют их отмиранию.
Конечно, основная причина развития данной патологии заключается в получении травмы мозга.
Какой-то определенной причины возникновение заболевания не существует. В развитии дисциркуляторной энцефалопатии задействованы целые группы факторов риска, которые прямо или косвенно влияют на нарушение кровоснабжение мозга. Например, к таким причинам можно отнести атеросклероз, гипертензия, курение, частое употребление алкоголя, предрасположенность к сосудистым заболеваниям.
В следствии этого мозг не снабжается кислородом в достаточном количестве. Ткани начинают атрофироваться, возникают некротические очаги и рубцы. Опасно это тем, что при прогрессировании и охвате все большей части головного мозга люди теряют двигательную деятельность, а также психическую и эмоциональную. К еще одной частой причине возникновения данного заболевания относят защемление верхних шейных позвонков (С1 и С2).
Заболевание дисциркуляторной энцефалопатией не случается на ровном месте, всегда есть какой-либо инициатор, из-за которого начинается развитие недуга, чаще всего это:
- Атеросклероз
- Вегетососудистая дистония
- Существование черепно-мозговых травм или спинного мозга
- Гипертоническая болезнь
- Сахарный диабет
- Неправильно функционирование позвоночных сосудов
- Излишняя вязкость крови и другие ее патологии
- Высокий холестерин
- Затяжные стрессы и депрессии
- Избыточный или недостаточный вес тела
- Гиподинамия и малоподвижность
- Вредные привычки
По скорости развития существует деление на медленную, когда переход от 1 ко 2 или от 2 к 3 стадии происходит на протяжении нескольких лет (4-5). При этом часто наблюдается ремиссия и обострение патологии. Следующей является быстрая, когда прогрессирование от первой к последней степени, происходит всего за пару лет.
Исходя из того, какие последствия для здоровья пациента несет энцефалопатия, ее делят на степени:
- Первой называют степень, при которой заметны лишь небольшие отклонения в том, как функционирует головной мозг.
- Для второй степени характерно усиление симптомов, они становятся заметны, однако не оказывают заметного влияния на качество жизни и трудоспособность.
- На третьем этапе развития больному назначается инвалидность, которая будет зависеть от глубины физических и умственных отклонений.
Этиология энцефалопатических расстройств очень разнообразна и разные факторы могут вызывать разные виды патологий. Наиболее распространенными этиологическими факторами являются:
- Травматическое повреждение головного мозга (сильные удары, сотрясения, ушибы) вызывает хронический или посттравматический вариант заболевания.
- Врожденные пороки развития, которые могут возникать в связи с патологическим протеканием беременности, осложненными родами или как следствие генетического дефекта.
- Хроническая гипертония (повышение артериального давления).
- Атеросклероз.
- Воспалительные заболевания сосудов, тромбозы, дисциркуляции.
- Хронические отравления тяжелыми металлами, лекарственными средствами, токсическими веществами, алкоголем, употребление наркотиков.
- Венозная недостаточность.
- Чрезмерное радиационное воздействие.
- Эндокринные патологии.
- Ишемические состояния головного мозга и вегето-сосудистая дистония.

Базовым фактором данного осложнения является травматическое поражение головного мозга. Причиной может стать удар, толчок, резкий рывок или встряхивание головой. Вероятность последующего развития энцефалопатии увеличивается при преморбидных сосудистых патологиях, алкоголизме, интоксикациях, тяжелых инфекциях.
В группе риска находятся следующие категории пациентов: • Спортсмены. Боевые и экстремальные виды спорта сопровождаются падениями, ударами, приводящими к травмам. Травматическая энцефалопатия часто диагностируется у боксеров, борцов, хоккеистов, футболистов, велосипедистов, роллеров. • Служащие силовых структур.
Включает представителей профессий, связанных с применением насилия – полицейских, военнослужащих, охранников. Частые ЧМТ формируют хроническую форму энцефалопатии. • Водители, пассажиры транспортных средств. Травма может быть получена в результате ДТП, крушения. Более подвержены опасности профессиональные водители.
• Пациенты с судорожными приступами. При эпилептических, истерических припадках повышен риск внезапного падения, удара головой о твердые поверхности. Больные неспособны контролировать течение приступа и не всегда успевают занять безопасное положение до его начала. • Новорожденные. ЧМТ может являться результатом осложнений в родах. Органическое повреждение и его последствия диагностируются в течение первого года жизни.
Симптомы
Посттравматическая энцефалопатия головного мозга представляет собой любое изменение структуры и функции органа, обусловленное механическим воздействием. Коварность и опасность данного состояния состоит в том, что его симптомы могут проявиться и начать развиваться после полного, как кажется, выздоровления.
МКБ 10

Посттравматическая энцефалопатия чаще всего кодируется шифром Т90.5 как последствие внутричерепного повреждения. Дополнительно применяется и G93.8 (прочие уточненные патологии головного мозга). В диагнозе в обязательном порядке указывается повреждение, его вид. Например, по МКБ 10 посттравматическая энцефалопатия может быть обусловлена ушибом той или иной степени тяжести, диффузным аксональным повреждением и так далее.
Также в диагнозе указывается дата, в синдромальной части описываются проявления. Необходимо сказать, что сотрясение не провоцирует последствий. В этом случае посттравматическая энцефалопатия может быть описана только при наличии обязательно задокументированных множественных сотрясений. Она может проявляться как единственный либо ведущий синдром. В этом случае по МКБ посттравматическая энцефалопатия кодируется в рубрике G91.
Симптоматика посттравматической энцефалопатии проявляется и нарастает в течение 1-2 недель, при этом характер и степень тяжести неврологических нарушений будет зависеть от размеров очага и участка поражения мозга.
О развитии посттравматической энцефалопатии свидетельствуют следующие признаки:
- Нарушения памяти. Кратковременная амнезия может присутствовать непосредственно после перенесенной травмы или в момент, когда пострадавший очнулся после потери сознания. Настораживать должно состояние, когда человек начинает забывать события, произошедшие спустя время после травматического случая.
- Снижение концентрации. Больной становится рассеянным, заторможенным, невнимательным, медлительным, быстро устает как от умственной, так и физической работы.
- Нарушение мыслительных функций. Человек не может логически и аналитически мыслить, в таком состоянии он совершает необдуманные поступки, не способен принимать адекватные решения в быту и профессиональной деятельности.
- Снижение координации. Больному посттравматической энцефалопатией сложно удерживать равновесие и координировать свои движения. У него проявляется шаткость походки во время ходьбы, порой ему сложно попасть в дверной проем.
- Нарушения речи, проявляющиеся в виде замедленного и невнятного разговора.
- Изменение поведения. У человека начинают проявляться поведенческие качества и черты характера, не свойственные ему ранее (например, апатия к происходящему, вспышки раздражительности и агрессии).
- Отсутствие аппетита.
- Бессонница.
- Головные боли, которые сложно снять болеутоляющими препаратами.
- Скачки артериального давления, сопровождающиеся потливостью и слабостью.
- Тошнота, возникающая внезапно.
- Головокружения, часто появляющиеся после физического труда.
В отсроченном периоде на протяжении года после травмы у больного посттравматической энцефалопатией могут появиться приступы эпилепсии, свидетельствующие о более глубоком поражении структур мозга.
- Снижение умственной активности;
- Ухудшение памяти;
- Эпилептические припадки;
- Всплески эмоций, которые выражаются преимущественно в виде агрессии;
- Депрессионное состояние;
- Сбои в концентрации внимания;
- Нарушение ритма сна;
- Нистагм (непроизвольные колебания зрачков);
- Сильные головные боли, вызванные сбоями в циркуляции спинномозговой жидкости;
- Проявление головокружения после физической перегрузки;
- Развитие астено-невротического синдрома.
Симптоматические проявления посттравматической энцефалопатии схожи со многими другими заболеваниями, протекающими с органическими повреждениями структур головного мозга. Это заболевание может протекать с проявлениями следующих синдромов:
- цефалгического;
- вестибуло-координаторного;
- когнитивного;
- психотического.
Таким образом, у людей, которые столкнулись с посттравматической энцефалопатией, нередко наблюдается снижение мыслительных способностей, памяти, нарушение координации, параличи и парезы, психологические и психические расстройства, головные боли, головокружения, снижение трудоспособности, нарушения концентрации внимания, судорожные припадки, вестибулярные нарушения, в том числе изменение походки и т. д.
Нередко у больных на фоне стремительного ухудшения состояния тканей мозга наблюдается развитие эпилепсии с характерными для этого заболевания симптомами. У некоторых людей на фоне такого заболевания, как посттравматическая энцефалопатия, развиваются серьезные умственные отклонения, в том числе могут наблюдаться провалы в памяти, потеря ориентации в пространстве, потеря речи, поведенческие нарушения, бессонница и т.д.
Выделяются 3 степени тяжести течения посттравматической энцефалопатии:
- При наличии у больного 1 степени этой болезни, как правило, явных симптомов не наблюдается, но при этом при проведении МРТ могут быть выявлены очаги повреждения тканей мозга и их структурные изменения.
- При 2 степени тяжести посттравматической энцефалопатии симптоматические проявления выражены достаточно слабо, причем могут проявляться эпизодически или скрытно. Именно в это время появляются нервно-психические нарушения, заметные окружающим, в том числе бессонница, раздражительность, ухудшение памяти, эмоциональность, нарушения работоспособности и т.д.
- При 3 степени тяжести энцефалопатии симптомы проявляются очень выраженно, причем у больного наблюдаются признаки слабоумия, серьезные расстройства нервной системы, атаксия, а также признаки развития болезни Паркинсона.
Клиническая картина, как правило, представлена несколькими синдромами, различными по степени выраженности. При диагностике определяется ведущий синдром. При астеническом варианте наблюдается быстрая утомляемость, истощаемость, эмоциональная лабильность, полиморфные вегетативные симптомы. Больные с трудом выполняют повседневную работу, испытывают сонливость, головные боли.
Избегают шумных компаний, длительных нагрузок, поездок. Гиперстенический вариант синдрома характеризуется повышенной раздражительностью, чувствительностью к внешним воздействиям, эмоциональной неустойчивостью. При гипостеническом синдроме преобладает слабость, вялость, апатичность. Пациенты с выраженным вегетативно-дистоническим синдромом жалуются на преходящие эпизоды повышенного или пониженного артериального давления, учащенного сердцебиения, чувствительность к холоду и жаре.
Характерны эндокринные сбои (изменения менструального цикла, импотенция), избыточная потливость, гиперсаливация, сухость кожи и слизистых. При синдроме нарушенной ликвородинамики часто обнаруживается посттравматическая гидроцефалия – избыточное накопление жидкости в ликворных пространствах, сопровождающееся распирающими головными болями, тошнотой, рвотой, головокружениями, нарушениями походки, заторможенностью психических процессов.
При патопсихологическом синдроме развиваются неврозоподобные расстройства – депрессия, ипохондрия, тревожность, страхи, навязчивые мысли и действия. При субпсихотическом варианте формируется гипомания, глубокая депрессия, паранойя (бредовые идеи). Когнитивные нарушения проявляются снижением памяти, трудностями сосредоточения внимания и выполнения интеллектуальных задач.
Посттравматическая энцефалопатия головного мозга представляет собой любое изменение структуры и функции органа, обусловленное механическим воздействием. Коварность и опасность данного состояния состоит в том, что его симптомы могут проявиться и начать развиваться после полного, как кажется, выздоровления.
МКБ 10
Опишите нам свою проблему, или поделитесь своим жизненным опытом в лечении болезни, или спросите совета! Расскажите о себе прямо тут, на сайте. Ваша проблема не останется без внимания, а ваш опыт кому-то поможет!Написать