Оглавление
- 1 Задача 2.
- 2 Нижний инфаркт и его характеристика
- 3 Разновидности сердечных патологий
- 4 Локализация инфаркта миокарда
- 5 Подготовка и процедура
- 6 Расшифровка ЭКГ при инфаркте миокарда
- 7 Изменения на ЭКГ
- 8 Нормальные показатели
- 9 Дополнительные исследования
- 10 ЭКГ-признаки желудочковой тахикардии
- 11 Стадии некроза миокарда
- 12 Диагностика
- 13 Трансмуральный инфаркт ЭКГ
- 14 Сложности при электрокардиографии
Задача 2.
Женщина, 33 лет, поступила в приемный покой больницы скорой медицинской помощи с жалобами на боли в животе. Была снята ЭКГ.
1.Что на ЭКГ?
2.Какой ритм?
3.Дайте представление об этой патологии.
4.С чем дифференцировать?
5.Какие исследования предложить?
В приемный покой поступила женщина 71 года с жалобами на одышку, общую слабость, потливость. Пациентке была записана электрокардиограмма.
1. Какой ритм на данной ЭКГ?

Мужчине 59 лет с болевым синдромом в грудной клетке, продолжительностью около 4-х часов, бригадой «скорой помощи» зарегистрирована ЭКГ.
1.Что на ЭКГ?
2.Укажите ЭКГ-признаки данной патологии.
3.Что в дальнейшем может появляться на данной ЭКГ?
4.Чем угрожает данное состояние?
5.Какую терапию выбирают при данной патологии?
Перед Вами ЭКГ, записанная у пациента с синдромом Вольфа-Паркинсона- Уайта (WPW) во время приступа тахикардии, с вовлечением дополнительного пути проведения.
1. Какая это тахикардия?

2.Какие признаки?
3.Какой процент составляет данная тахикардия?
4.С какой тахикардией имеет сходства?
5.Каким препаратом можно блокировать данную тахикардию?
60-летний мужчина, который ранее не предъявлял никаких жалоб, кроме умеренной одышки при физической нагрузке, был доставлен в больницу с остро развивающим отеком легких. Боли в груди не было.
1.Что на ЭКГ?

2.Что делать?
3.Какие препараты?
4.Что необходимо для уточнения диагноза?
5.Что делать если возникнет указанное состояние?
1.На ЭКГ признаки декстрокардии: в отведениях аVL и I зубцы Р, R и Т расположены под изолинией, а в отведении аVR — вверх; прогрессивный регресс зубца R с V1 до V3 последующим полным
2.Ритм синусовый.
3.Декстрокардия – дистопия сердца в грудной полости с расположением большей его части справа от средней линии тела. Наиболее часто встречается декстрокардия с инверсией предсердий и желудочков (истинная, или зеркальная, декстракардия). Она может быть проявлением полного обратного расположения внутренних органов.
инверсии называется декстроверсией. Она часто сочетается с другими врожденными пороками сердца.
4.Необходимо дифференцировать с ЭКГ при неправильно наложенных электродах – в отличии от декстрокардии в этом случае динамика зубцов R в грудных отведениях будет нормальной.
5.При обследовании ребенка отсутствие верхушечного толчка на обычном месте с обнаружением его справа, как и границ относительной тупости сердца позволяет заподозрить декстрокардию. Для подтверждения диагноза проводят электрокардиографическое, эхокардиографическое и рентгенологическое исследования. Рентгенологически определяется зеркальное изображение сердечно-сосудистого пучка, при этом правый контур тени сердца образован левым желудочком, а левый — правым предсердием.
1.Синусовый.
2.Э.О.С. отклонена вправо.
3.70 уд/мин.
4.Ритм синусовый с ЧСС 70 уд/мин. Э.О.С. отклонена вправо. ЭКГ – признаки гипертрофии правого желудочка.
5.ЭХОКГ.
1.Признаки острого нижнего Q-инфаркта миокарда.
2.В отведениях II, III и AVF зарегистрированы патологические зубцы Q и резкий подъем сегмента ST по типу монофазной кривой. Дискордантная депрессия сегмента ST отмечается в I, AVL и грудных (V1-4) отведениях.
3.Отрицательный зубец Т в отведениях II, III и AVF, в подострой стадии сегмент ST возвращается к изолинии.
4.При этой локализации чаще всего возникают нарушения АВ-проведения.
1.Ортодромная AV-узловая ре-энтри тахикардия.
2.Вы видите тахикардию с равными интервалами R-R частотой 180 в мин. Это одна из форм AV-узловых ре-энтри тахикардий. Зубец Р отсутствует, комплекс QRS узкий, что свидетельствует об антеградном проведении волны возбуждения через AV-узел и последующим ретроградным проведением через быстрый дополнительный путь – так называемая ортодромная AV-узловая ре-энтри тахикардия.
3.Ортодромная тахикардия составляет около 95% случаев ре-энтри тахикардий.
1.Так же, как и при антидромной тахикардии, AV-узел вовлечен в петлю повторного входа возбуждения (ре-энтри).
2.Препараты, блокирующие проведение в AV-узле, могут восстановить синусовый ритм.

1.Желудочковая тахикардия.
2.Электрическая кардиоверсия.
3.Диаморфин, диуретики внутривенно, лидокаин и амидорон внутривенно.
4.Предыдущая ЭКГ.
5.Имплантация портативного дефибриллятора.
Нижний инфаркт и его характеристика
Диагностика инфаркта миокарда (ИМ) – ответственная процедура, требующая серьезного подхода. Лечащий врач, так же как и пациент, заинтересован в получении подробной информации для того, чтобы выявить патологию, оценить степень ее опасности и выбрать стратегию лечения. «Золотым» стандартом исследования на сегодняшний день считается ЭКГ – известный всем метод, который осуществляется с помощью специального аппарата – электрокардиографа. Чтобы уметь правильно расшифровать полученную запись, вначале необходимо узнать, что же такое инфаркт миокарда.

Специалисты классифицируют инфаркт миокарда как состояние, при котором развивается очаг ишемического некроза (отмирания) сердечной мышцы вследствие острого нарушения коронарного кровообращения.
Заболевание возникает на фоне ишемической болезни сердца или окклюзирующего тромбоза и часто становится причиной его остановки. Основным симптомом является нестерпимая жгучая боль за грудиной, которая отдает в руку, лопатку, ключицу и даже в челюсть. Характер болей может быть распирающим или, наоборот, давящим, острым, который напоминает удар кинжала.
В это время пациент может выглядеть испуганным и бледным, у него определяются такие симптомы:
- резкая слабость;
- холодный липкий пот;
- чувство беспокойства и страха смерти;
- головокружение;
- одышка, которая затрудняет дыхание;
- тошнота, заканчивающаяся рвотой;
- синюшный оттенок кожи, цианоз конечностей.
Показатели артериального давления повышены, но спустя некоторое время они резко или постепенно снижаются. При этом отмечается аритмия и тахикардия. Специалисты выделяют пять периодов течения патологического процесса:
- предынфарктный или продромальный;
- острейший;
- острый;
- подострый;
- постинфарктный.
Чтобы подтвердить диагноз, определить клиническую стадию, увидеть степень поражения миокарда, в первую очередь проводится электрокардиография – ЭКГ.
ЭКГ представляет собой тест, позволяющий регистрировать биоэлектрические потенциалы сердца посредством электродов, накладываемых на определенные участки тела, с последующим их воспроизведением на дисплее, пленке или бумажной ленте.
Важно знать! С помощью метода можно оценить возбуждение, проведение, автоматию и деполяризацию миокарда. Электропроводимость поврежденных клеток гораздо слабее, нежели здоровых, на этом построен и принцип выполнения теста.
Стандартная процедура предполагает снятие показаний по 12 ответвлениям. Но в случае необходимости применяют усиленную ЭКГ по Небу, Слапаку, Клетену.
Процедура выполняется в медицинском учреждении или в домашних условиях при помощи кардиографа – прибора, который оборудован такими составляющими:
- механизмом, который усиливает слабые импульсы;
- блоком для измерения напряжения;
- записывающим устройством, которое работает в автоматическом режиме.
Данная методика не имеет противопоказаний, способна отражать состояние миокарда, степень его некротических повреждений. Результаты в точности переносятся на ленту, но часто непроизвольные движения пациента или мышечная дрожь могут исказить их. Расшифровку полученных записей, которые формируются в определенную схему, проводит кардиолог или врач функциональной диагностики. Обычно обращают внимание на пять основных зубцов:
- P – фаза возбуждения;
- Q – раздражение тканей между желудочками;
- R – раздражение верхушки сердечной мышцы;
- S – раздражение желудочных стенок;
- T – фаза отдыха желудочков;
- ST – промежуточный период отдыха.
ЭКГ имеет наибольшее клиническое значение для распознавания нарушений ритма и проводимости сердца, а также инфаркта миокарда.
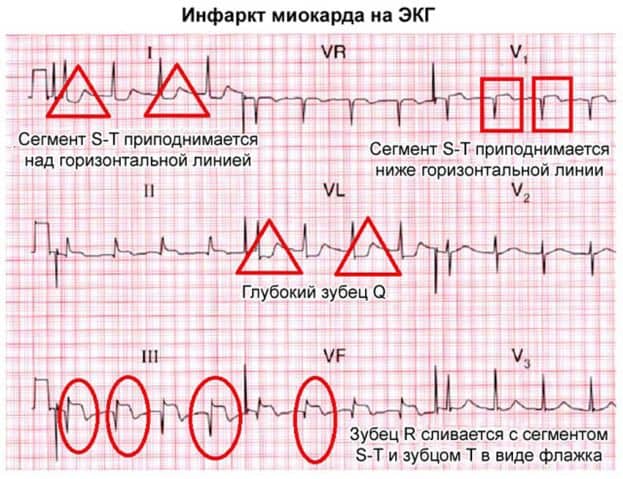
При развитии инфарктного процесса происходит отмирание отдельных участков миокарда. Выявить его на кардиограмме удается далеко не всегда. Но все же в подавляющем большинстве случаев на экг признаки инфаркта миокарда можно определить по следующим изменениям.
- зубец Q значительно увеличен по глубине и ширине;
- зубец R полностью отсутствует;
- зубец T имеет отрицательное направление;
- сегмент ST располагается выше изолинии.
Записи результатов ЭКГ при инфаркте миокарда регистрируются на фото с прилагаемой расшифровкой.
Инфаркт миокарда – это некроз (омертвение тканей) части сердечной мышцы, который возникает из-за недостаточного поступления кислорода сердечной мышцы вследствие сбоев кровообращения. Именно инфаркт миокарда является главной причиной смертности, на сегодняшний день, и инвалидности людей во всем мире.
Также следует регулярно проходить обследования, для ранней диагностики ухудшения работы сердца. Основная симптоматика:
- одышка;
- боль за грудиной;
- слабость;
- учащенное сердцебиение, перебои в работе сердца;
- тревога;
- сильное потоотделение.

Главными факторами, из-за которых кислород плохо поступает в кровь и течение крови нарушается, являются:
- коронаростеноз (из-за тромба или бляшки остро сужается отверстие артерии, что становится причиной крупноочагового инфаркта миокарда).
- коронаротромбоз (просвет артерии закупоривается внезапно, из-за чего возникает крупноочаговое омертвение стенок сердца).
- стенозирующий коронаросклероз (сужаются просветы некоторых венечных артерий, из-за чего возникают мелкоочаговые инфаркты миокарда).
Провоцирующими инфаркт миокарда состояниями, из-за которых снижается поступления кислорода, могут быть:
- постоянное волнение;
- нервное перенапряжение;
- чрезмерные физические нагрузки;
- оперативное вмешательство;
- перепады в атмосферном давлении.
ЭКГ при инфаркте миокарда проводится с помощью специальных электродов, которые присоединены к ЭКГ — аппарату и которые регистрируют сигналы, подаваемые сердцем. Для обычного ЭКГ достаточно шести датчиков, но для самого подробного анализа функционирования сердца применяются двенадцать отведений.
Инфаркт задних областей желудочка достаточно сложно диагностировать при помощи ЭКГ. В медицинской практике около 50% случаев диагностика не показывает проблемы с задними областями желудочка. Задняя стенка желудочка делится на такие части:
- Диафрагмальный отдел, где находятся задние стеночки, прилегающие к диафрагме. Ишемия в этой части вызывает нижний инфаркт (заднедиафрагмальный инфаркт).
- Базальный отдел (верхние стеночки), прилегающие к сердцу. Ишемия сердца в этой части называется заднебазальным инфарктом.
При нижнем инфаркте показатели ЭКГ меняются следующим образом:
- Третий зубец Q становится большим за третий зубец R на 3 мм.
- Рубцовая стадия инфаркта характеризуется уменьшением зубца Q до половины R (VF).
- Диагностируется расширение третьего зубца Q до 2 мм.
- При заднем инфаркте второй зубец Q возвышается над первым Q (у здорового человека эти показатели обратные).
Стоит отметить, что наличие зубца Q в одном из отведений – это еще не гарантия заднего инфаркта. Он может пропадать и появляется при интенсивном дыхании человека. Поэтому для диагностирования заднего инфаркта проводить ЭКГ несколько раз.
Разновидности сердечных патологий
Сердечная патология способна приобретать различные формы. Электрокардиографическая диагностика инфаркта миокарда способна выявлять следующие виды болезни:
- трансмуральную;
- субэндокардиальную;
- интрамуральную.
Сложность диагностики состоит в том, что значительная часть миокарда не демонстрирует происходящих в нем изменений и только показатели вектора способны указать на них. Субэндокардиальный инфаркт миокарда не относится к мелкоочаговым формам заболеваний.

Он протекает почти всегда обширно. Наибольшую сложность для врачей в исследовании состояния внутреннего органа представляет размытость границ участков пораженного миокарда.
При обнаружении черт субэндокардиального повреждения врачи наблюдают за временем их проявления. Признаки инфаркта миокарда субэндокардиального типа можно считать полноправным подтверждением наличия патологии, если они не исчезают в течение 2 суток. Интрамуральный инфаркт миокарда считается в медицинской практике редкостью.
Чтобы выявить данный тип инфаркта миокарда, требуется еще более длительное наблюдение за состоянием пациента. ЭКГ необходимо выполнять регулярно в течение 2 недель. Одна расшифровка результатов анализа не является полноценным подтверждением или отрицанием предварительного диагноза. Уточнить наличие или отсутствие заболевания возможно только при анализе его признаков в динамике их развития.
В зависимости от симптомов выделяют несколько вариантов инфаркта миокарда:
- Ангинозный – самый распространенный вариант. Проявляется длящейся более получаса и не проходящей после приема лекарства (нитроглицерина) сильной давящей или сжимающей болью за грудиной. Эта боль может отдавать в левую половину грудной клетки, а также в левую руку, челюсть и спину. У больного может появиться слабость, чувство тревоги, страх смерти, сильное потоотделение.
- Астматический – вариант, при котором наблюдается одышка или удушье, сильное сердцебиение. Боли чаще всего не бывает, хотя она может являться предшественницей одышки. Этот вариант развития заболевания характерен для старших возрастных групп и для людей, уже ранее перенесших инфаркт миокарда.
- Гастралгический – вариант, характеризующийся необычной локализацией боли, которая проявляется в верхней области живота. Она может распространяться в область лопаток и в спину. Данный вариант сопровождается икотой, отрыжкой, тошнотой, рвотой. Вследствие непроходимости кишечника возможно вздутие живота.
- Цереброваскулярный – симптомы связаны с ишемией головного мозга: головокружение, обморок, тошнота, рвота, потеря ориентации в пространстве. Появление неврологической симптоматики усложняет постановку диагноза, который абсолютно правильно может быть поставлен в данном случае только при помощи ЭКГ.
- Аритмический – вариант, когда основным симптомом является сердцебиение: ощущение остановки сердца и перебои в его работе. Боли отсутствуют или проявляются незначительно. Возможно появление слабости, одышки, обморочного состояния или других симптомов, обусловленных падением артериального давления.
- Малосимптомный – вариант, при котором обнаружение перенесенного инфаркта миокарда возможно только после снятия ЭКГ. Однако предшествовать инфаркту могут такие слабо выраженные симптомы, как беспричинная слабость, одышка, перебои в работе сердца.
При любом варианте инфаркта миокарда для точного диагностирования следует обязательно делать ЭКГ.
Человеческие органы пропускают слабый ток. Именно это, и позволяет с помощью прибора, который регистрирует электрические импульсы, поставить точный диагноз. Электрокардиограф состоит из:
- приспособления, усиливающего слабый ток;
- приспособления, измеряющего напряжение;
- записывающего устройства на автоматической основе.
Электрический ток в сердечных клетках поступает периодами, это:
- деполяризация. Отрицательный клеточный заряд сердечных мышц заменяется положительным;
- реполяризация. Восстанавливается отрицательный внутриклеточный заряд.
Поврежденная клетка имеет низкую электропроводность, чем здоровая. Именно это и фиксирует электрокардиограф. Прохождение кардиограммы позволяет записать действие токов, которые возникают в работе сердца.

Электрокардиографическая проверка фиксирует три стандартных отведения, усиленных три и грудных шесть. Если есть показания, то еще добавляют отведения, чтобы проверить задние сердечных отделы.
Каждое отведение электрокардиограф фиксирует отдельной линией, что в дальнейшем помогает диагностировать сердечные поражения.В итоге комплексная кардиограмма имеет 12 графических линий, и каждая из них изучается.
На электрокардиограмме выделяются пять зубцов — P, Q,R,S,T, бывают случаи, когда добавляют еще и U. У каждого своя ширина, высота и глубина, а также направлен каждый в своем направлении.
Все эти показатели помогают отличить нормальную работу миокарда от нарушенной, вызванной разными патологиями. Главная особенность электрокардиограммы заключается в выявлении и регистрации важных для диагностики и дальнейшего лечения симптомов патологии.
Локализация инфаркта миокарда
Экг диагностика инфаркта миокарда позволяет определить локализацию ишемии. Например, он может проявляться в стенках левого желудочка, на передних стенках, перегородках или боковых стенках.
Локализация инфаркта миокарда по ЭКГ:
- Передний инфаркт – поражается артерия LAP. Индикаторы: V1-V4. Отведения: II,III, aVF.
- Задний инфаркт – поражается артерия RCA. Индикаторы: II,III, aVF. Отведения: I, aVF. Боковой инфаркт – поражается артерия Circunflex. Индикаторы: I, aVL, V5. Отведения: VI.
- Базальный инфаркт – поражается артерия RCA. Индикаторы: отсутствуют. Отведения V1,V2.
- Перегородочный инфаркт – поражается aртерия Septal performan. Индикаторы: V1,V2, QS. Отведения: отсутствуют.
На ЭКГ признаки инфаркта миокарда чаще всего показывают наличие ишемических нарушений в области левого желудочка. Поражения с правой стороны миокарда наблюдаются в редких случаях. Патологический процесс может распространяться на переднюю, боковую и заднюю поверхность. Его развитие показывают разные отведения кардиограммы:
- При инфаркте, поразившем переднюю стенку миокарда, наблюдают соответствующие признаки в грудных отведениях с V1 по V3.
- Для инфаркта боковой стенки, который в изолированном виде встречается редко, наблюдаются изменения в отведениях с V3 по V5, которые сочетаются с 1 и 2 стандартными и усиленным AVL.
- Инфаркт задних отделов бывает нижним диафрагмальным, который проявляется наличием патологических изменений в усиленном отведении AVF. Гораздо реже возникает верхний инфаркт, при котором увеличивается зубец R и редко наблюдается зубец Q.
О том, насколько распространился очаг некроза, ЭКГ при инфаркте миокарда показывает наличием изменений в отведениях:
- при мелкоочаговом инфаркте в результатах появляется отрицательный коронарный Т и смещается интервал ST, патология R и Q не наблюдается;
- при крупноочаговых поражениях происходят изменения во всех отведениях.

Глубину некроза также можно выявить с помощью кардиограммы:
- при субэпикардиальной локализации наблюдают зону поражения в области под наружным слоем сердца;
- при субэндокардиальном отмирание тканей наблюдают возле внутреннего слоя миокарда;
- при трансмуральном инфаркте поражения проникает через все слои сердечной мышцы.
Подготовка и процедура
Многие считают, что процедура ЭКГ, не требует особой подготовки. Однако, для более точной диагностики инфаркта миокарда, необходимо придерживаться следующих правил:
- Стабильный психоэмоциональный фон, пациент должен быть предельно спокоен и не нервничать.
- Если процедура проходит в утренние часы, следует отказаться от приема пищи.
- Если пациент курит, перед процедурой желательно воздержаться от курения.
- Также необходимо ограничить потребление жидкости.
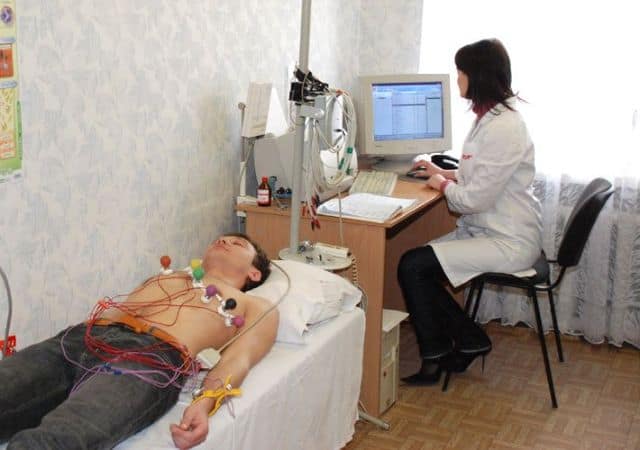
Перед обследованием, необходимо снять верхнюю одежду, и оголить голени. Место крепления электрода специалист протирает спиртом, и наносит специальный гель. Устанавливаются электроды на грудь, щиколотки и руки. Во время процедуры пациент находится в горизонтальном положении. Время проведения ЭКГ составляет примерно 10 минут.
При нормальной работе органа линия имеет одинаковую цикличность. Циклы, характеризуются последовательным сокращением и расслаблением левого и правого предсердий, желудочков. При этом в сердечной мышце совершаются сложные процессы, сопровождаемые биоэлектрической энергичностью.
Сформировавшиеся в разных участках сердца электрические импульсы равномерно разносятся по организму человека и достигают кожных покровов человека, которые и фиксирует аппарат при помощи электродов.
Чтобы обнаружить на ЭКГ признаки инфаркта миокарда, необходимо провести процедуру правильно, с соблюдением всех рекомендаций. Перед исследованием необходимо:
- Успокоиться и избегать стрессов.
- Не подвергаться физическим нагрузкам.
- Не переедать и ограничиться небольшим перекусом.
- Отказаться от употребления спиртных напитков и курения перед обследованием.
- Не употреблять много жидкости, особенно напитков, содержащих кофеин.
- Чтобы кожа хорошо соприкасалась с электродами, не стоит наносить перед исследованием на нее кремы или гели.

Больной должен снять верхнюю одежду, чтобы грудная клетка была полностью открытой. Оголенными также должны быть голени. На участок тела, куда будут прикладываться электроды, наносят гель.
После этого к ним прикрепляют манжетки и присоски на грудь, щиколотки и руки. Для проведения электрокардиограммы пациент принимает горизонтальное положение, после чего осуществляется запись работы сердца.
Длительность обследования около 10 минут. Через четверть часа больной может получить точную расшифровку результатов исследования.
Расшифровка ЭКГ при инфаркте миокарда
Инфаркт на ЭКГ без специальных знаний увидеть невозможно. Если получив результаты УЗИ, больной может прочитать и понять, что с ним происходит, то графики и фото ЭКГ расшифровать невозможно, так как врач учитывает вид зубцов и интервалы между ними. Для каждого значения существует своя буква.
Чтобы увидеть, какие отделы сердца функционируют правильно, а какие подверглись патологическим нарушениям, используют такие обозначения:
- Показывает наличие раздражения в области между желудочками.
- Говорит, что верхняя область сердечной мышцы подверглась раздражению.
- Свидетельствует о работе желудочков: о нормальном состоянии говорит прохождение вектора в обратную сторону от вектора R.
- Период отдыха желудочков, их нерабочего состояния.
- промежутки отдыха.
Для расшифровки информации графика врачи используют определенный алгоритм.

Проводят измерение интервалов между колебаниями. Наличие инфаркта определяют специальными датчиками, которые устанавливают на грудной клетке слева.
Оценивая результаты обследования, врачи:
- Изучают показания ритма сердца и частоту сокращений.
- Высчитывают длительность промежутков между периодами работы и отдыха.
- Рассчитывают электрическую ось.
- В комплексе оценивают показатели Q, R, S.
- Анализируют промежутки отдыха.
По этим результатам определяют наличие патологического процесса и при необходимости направляют на более детальное обследование.
На кардиограмме при инфаркте выступы выглядят как вогнутые, либо выпуклые линии. В медицинской практике существует несколько видов зубцов, отвечающие за процессы происходящие в миокарде, обозначаются они латинскими буквами.
Выступ Р — характеризует сокращения предсердий, выступы Q R S отображают состояние сократительной функции желудочков, выступ Т фиксирует их расслабление. Зубец R является положительным, зубцы Q S, отрицательные и направлены вниз. Снижение зубца R говорит об патологических изменениях в сердце.
Сегменты — это отрезки прямой линии, соединяющие выступы между собой. Сегмент SТ, расположенный на средней линии считается нормой. Интервал представляет собой определенный участок, состоящий из выступов и сегмента.
Крупно очаговый инфаркт миокарда, на кардиограмме отображается видоизменением комплекса выступов Q R S. Появление патологического выступа Q, свидетельствует об развитие патологии. Показатель Q считается наиболее устойчивым признаком инфаркта миокарда.
Как выглядит обширный инфаркт на кардиограмме? Для крупно очагового ИМ характерна следующая картина:
- зубец R — полностью отсутствует;
- зубец Q — значительно увеличен в ширину и глубину;
- сегмент ST — расположен выше изолинии;
- зубец Т — в большинстве случаев имеет отрицательное направление.
Изменения на ЭКГ

В нормальных условиях участок ST находится на изолинии – признак электрической стабильности миокарда. Повреждение клеток приводит к выбросу ионов калия в межклеточное пространство. В результате электрический потенциал инфарктированного участка становится нестабильным, образуются токи повреждения, вектор которых направлен в противоположную сторону.
На электрокардиограмме при инфаркте миокарда, интервал ST отображает направление токов над участком повреждения в виде подъема, и снижение на противоположной стенке желудочка. Такой ЭКГ признак инфаркта миокарда называется дискордантностью. По этим же причинам (изменение реполяризации вследствие скопления калия под эпикардом) меняется направление зубца T, он становится отрицательным, глубоким и равнобедренным – коронарным. Исходя из сказанного, можно выделить следующие основные признаки инфаркта миокарда на ЭКГ:
- Снижение или отсутствие R;
- Появление глубокого Q;
- Подъем ST над изолинией больше 2 мм;
- Признак дискордантности (зеркальное изменение на противоположных стенках);
- Отрицательный T.
Окончательная постановка диагноза возможна только с учетом клиники заболевания, определения тропонинового теста, активности ферментов, уровня миоглобина и анализа ЭКГ в динамике. Появление изменений на электрокардиограмме зависит от локализации. Так прямые признаки заднебазального инфаркта на ЭКГ отсутствуют. Диагностику проводят по «зеркальным» изменениям на противоположной стенке.
Чаще первым признаком острого инфаркта миокарда на кардиограмме является смещение ST выше линии в зоне некроза. Затем наблюдается динамика с формированием отрицательного T и глубокого Q. Последний остается на всю жизнь и является основным признаком перенесенного инфаркта миокарда. Соединительная (рубцовая) ткань не выполняет сократительную нагрузку, поэтому развивается сердечная недостаточность – основная причина инвалидности мужчин и женщин.
В ходе проведения исследования проверяют такие особенности и отклонения:
- Нарушение кровообращения, что приводит к аритмии.
- Ограничение кровотока.
- Отказ в работе правого желудочка.
- Утолщение миокарда – развитие гипертрофии.
- Нарушение ритма сердца в результате патологической электрической активности сердца.
- Трансмуральный инфаркт любой стадии.
- Особенности расположения сердца в груди.
- Регулярность ЧСС и интенсивность активности.
- Наличие повреждений структуры миокарда.
Нормальные показатели
Все импульсы сердечного ритма фиксируются в виде графика, где по вертикали отмечены изменения кривой, а по горизонтали исчисляется время спадов и подъемов.
У взрослых людей нормальные показатели здорового сердца таковы:
- Перед сокращением предсердий будет обозначен зубец Р. Он является определителем синусового ритма.
- Интервал PQ имеет продолжительность в 0,1 секунды.
- Зубец Т объясняет процессы в ходе реполяризации правого и левого желудочка. Он указывает на стадию диастолы.
- 0,3 секунды длится на графике процесс QRS, который включает несколько зубцов. Это нормальный процесс деполяризации в момент сокращения желудочков.
Он может быть отрицательным и положительным, а длительность такого маркера не более десятой части секунды. Отклонение от нормы может указывать на нарушенные диффузные метаболические процессы.
Именно за это время синусовый импульс успевает пройти сквозь артиовентикулярный узел.
Дополнительные исследования
Показатели ЭКГ при инфаркте миокарда очень важны в ходе диагностики заболевания и выявления его особенностей. Диагностика должна быть быстрой, чтобы узнать особенности поражения сердечной мышцы и понять, как реанимировать пациента.
Также может быть поражен нижний отдел левого предсердия, что не позволит крови покидать эту зону. Трансмуральный инфаркт ведет к закупорке сосудов в области коронарного снабжения сердечной мышцы. Определяющие моменты в диагностике инфаркта:
- Точная локализация участка гибели мышцы.
- Период поражающего действия (как долго длится состояние).
- Глубина поражения. На ЭКГ признаки инфаркта миокарда выявляются легко, однако нужно выяснить стадии поражения, которые зависят от глубины очага и силы его распространения.
- Сопутствующие поражения других участков сердечных мышц.
Важно учитывать. Показатели зубцов и в случае блокады пучка Гиса в нижней части, что провоцирует наступление следующей стадии – трансмурального инфаркта перегородки левого желудочка.
При отсутствии своевременного лечения болезнь может перекинуться и на область правого желудочка, поскольку кровоток нарушен, а некротические процессы в сердце продолжаются. Чтобы не произошло ухудшение состояния здоровья, пациенту вводят метаболические и диффузные препараты.
В отдельных случаях вышеперечисленных исследований может быть недостаточно. Для окончательного установления диагноза или уточнения нюансов течения заболевания могут потребоваться следующие процедуры:
- Рентген грудной клетки. Инфаркт миокарда может сопровождаться застоем в легких. Это заметно на рентгенологическом снимке. Подтверждение осложнения требует корректировки схемы лечения.
- Коронарография. Ангиография коронарной артерии помогает обнаружить ее тромботическую окклюзию. Определяет степень снижения желудочковой сократимости. Это исследование проводят перед оперативными вмешательствами — ангиопластикой или аортокоронарным шунтированием, которые способствуют восстановлению кровотока.
Если у больного возникают симптомы, схожие с признаками инфаркта миокарда, его необходимо немедленно доставить в больницу для дальнейшего обследования и лечения. Чем раньше будет начата терапия заболевания, тем больше вероятность благоприятного исхода.
Для предупреждения инфаркта следует проводить лечение имеющейся стенокардии и ишемической болезни сердца, избегать стрессов, чрезмерных нагрузок, физического и эмоционального переутомления.
ЭКГ-признаки желудочковой тахикардии

1.преждевременное появление зубца Р” и следующего за ним комплекса
2.расстояние от зубца Р” до комплекса QRST от 0,08 до 0,12 с;
3.деформация и изменение полярности зубца Р” экстрасистолы;
4.наличие неизмененного экстрасистолического желудочкового комплекса
5.неполная компенсаторная пауза.
1.преждевременное появление на ЭКГ неизмененного желудочкового комплекса QRS”;
2.отрицательный зубец Р” в отведениях II, III и aVF после экстрасистолического комплекса QRS” (если эктопический импульс быстрее достигает желудочков, чем предсердий) или отсутствие зубца Р” (при одновременном возбуждении предсердий и желудочков (слияние Р” и QRS”);
3.неполная или полная компенсаторная пауза.
1.преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS”;
2.значительное расширение и деформация экстрасистолического комплекса
3.расположение сегмента S(R)-T” и зубца Т” экстрасистолы дискордантно направлению основного зубца комплекса QRS”;
4.отсутствие перед желудочковой экстрасистолой зубца Р;
5.наличие после желудочковой экстрасистолы полной компенсаторной паузы.
1.внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении правильного ритма;
2.нормальные неизмененные желудочковые комплексы QRS, похожие на комплексы QRS, регистрировавшиеся до приступа пароксизмальной тахикардии;
3.отсутствие зубца Р” на ЭКГ или наличие его перед, либо после каждого комплекса QRS.
1.внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при
сохранении в большинстве случаев правильного ритма;

2.деформация и расширение комплекса QRS более 0,12 с с дискордантным расположением сегмента RS-T и зубца Т;
3.наличие атриовентрикулярной диссоциации, т.е. полного разобщения частого ритма желудочков (комплекса QRS) и нормального ритма предсердий (зубец Р) с изредка регистрирующимися одиночными нормальными неизмененными комплексами QRST синусового происхождения (“захваченные” сокращения желудочков).
1.отсутствие на ЭКГ зубцов Р;
2.наличие частых – до 200-400 в минуту – регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму
(отведения II, III, aVF, V1, V2);
3.наличие нормальных неизмененных желудочковых комплексов;
4.каждому желудочному комплексу предшествует определенное количество предсердных волн F (2:1, 3:1, 4:1 и т.д.) при регулярной форме трепетания предсердий; при нерегулярной форме число этих волн может меняться.
1. отсутствие во всех электрокардиографических отведениях зубца Р;
1.Вместо обычных зубцов Р на ЭКГ определяются волны трепетания желудочков – высокие и широкие, почти одинаковой амплитуды и формы
2.Частота возбуждения желудочков 250-350 в минуту
3.Интервалы между волнами трепетания одинаковые или почти одинаковые
4.Нет изоэлектрического интервала
1.Вместо обычных зубцов Р на ЭКГ определяются волны фибрилляции желудочков – низкие, различной высоты и ширины, неодинаковой формы
2.Частота волн фибрилляции желудочков 250-600 в минуту
3.Расстояния между отдельными волнами фибрилляции желудочков характеризуются большими различиями
Так как активация синусового узла на ЭКГ ничем не проявляется (регистрируется изолиния), синоаурикулярная блокада 1 степени на обычной ЭКГ не находит отражения и не распознается.
Появление длительных пауз Р-Р, во время которых отсутствуют один или более комплексов P-QRS-T
Пауза Р-Р синоаурикулярной блокады меньше удвоенной величины продолжительности предшествующего нормального интервала Р-Р
Продолжительность паузы Р-Р синоаурикулярной блокады равна сумме двух, трех или большего числа нормальных интервалов Р-Р основного синусового ритма.
Полное исчезновение синусовых волн Р и соответствующих им комплексов QRS-T. В большинстве случаев не развивается фатальная асистолия сердца, так как возникает замещающий эктопический ритм из предсердий, атриовентрикулярной системы или желудочков.
правильное чередование зубца Р и комплекса QRS во всех циклах; интервал Р-q(R) более 0,20 с;

нормальная форма и продолжительность комплекса QRS.
(с периодами Самойлова-Венкебаха)
постепенное от цикла к циклу удлинение интервала P-q(R) с последующим выпадением желудочкового комплекса QRST;
после выпадения желудочкового комплекса на ЭКГ вновь регистрируется нормальный или удлиненный интервал P-q(R), затем весь цикл повторяется; длинные паузы равны удвоенному интервалу Р-Р.
отсутствие прогрессирующего удлинения интервала P-q(R) перед блокированием импульса (стабильность интервала P-q(R);
выпадение одиночных желудочковых комплексов; длинные паузы равны удвоенному интервалу Р-Р.
отсутствие взаимосвязи между зубцами Р и желудочковыми комплексами;

наличие в правых грудных отведениях V1,2 комплексов QRS rSR’ или rsR’, имеющих М-образный вид;
наличие в левых грудных отведениях (V5, V6) и в отведениях I, aVL уширенного, нередко зазубренного зубца S;
увеличение времени внутреннего отклонения в правых грудных отведениях (V1, V2) более или равно 0,06 с;
увеличение длительности желудочкового комплекса QRS более или равно 0,12 с;
наличие в отведении V1 депрессии сегмента S-T и отрицательного или двухфазного (- ) асимметричного зубца Т.
наличие в отведении V1 комплекса QRS типа rSr’ или rsR’;
наличие в левых грудных отведениях (V5, V6) и в отведениях I слегка уширенного зубца S;
время внутреннего отклонения в отведении V1 не более 0,06 с; длительность желудочкового комплекса QRS менее 0,12 с;
сегмент S-T и зубец T в правых грудных отведениях (V1, V2), как правило, не изменяются.
наличие в левых грудных отведениях (V5, V6), I, aVl уширенных и деформированных желудочковых комплексов, типа R с расщепленной или широкой вершиной;
наличие в отведениях V1, V2, III, aVF уширенных деформированных желудочковых комплексов, имеющих вид QS или rS с расщепленной или широкой вершиной зубца S;
время внутреннего отклонения в отведениях V5,6 более или равно 0,08 с; увеличение общей продолжительности комплекса QRS более или равно 0,12 с; наличие в отведениях V5,6, I, aVL дискордантного по отношению к QRS смещения сегмента R(S)-T и отрицательных или двухфазных (- ) ассиметричных зубцов Т;
отсутствие qI,aVL,V5-6.
наличие в отведениях I, aVL, V5,6 высоких уширенных, иногда расщепленных зубцов R;
наличие в отведениях III, aVF, V1, V2 уширенных и углубленных комплексов типа QS или rS, иногда с начальным расщеплением зубца S; время внутреннего отклонения в отведениях V5,6 0,05-0,08с;
общая продолжительность комплекса QRS 0,10 – 0,11 с;
резкое отклонение электрической оси сердца влево (угол альфа меньше или равен -300С);
QRS в отведениях I, aVL типа qR, в III, aVF типа rS;
общая длительность комплекса QRS 0,08-0,011 с.
резкое отклонение электрической оси сердца вправо (угол альфа больше или равен 1200 С);
форма комплекса QRS в отведениях I и aVL типа rS, а в отведениях III,aVF – типа qR;
продолжительность комплекса QRS в пределах 0,08-0,11.
Стадии некроза миокарда
Определяется не только локализация инфаркта миокарда на ЭКГ, а и стадия развития. При типичном течении острого инфаркта на кардиограмме можно увидеть три периода развития патологии. В раннем периоде, который длится около недели, происходит развитие:
- Стадии ишемических нарушений. Она продолжается в течение двух часов и проявляется появлением высокого зубца Т над очагом некроза.
- Стадии повреждений, которая наблюдается в течение от одного до трех дней. Возникает поднятие интервала ST и опущение вниз зубца Т. Эти изменения можно обратить, если своевременно остановить отмирание тканей сердечной мышцы.
- Образования некроза. Кардиограмма показывает наличие расширенного и глубокого зубца Q. R при этом значительно снижается.
Некротический очаг окружен зоной с ишемическими нарушениями. Их размеры определяют по распространению изменений в разных отведениях. При повреждении зона инфаркта увеличивается, поэтому используют лечебные методики для прекращения отмирания клеток в области вокруг очага некроза.
Состояние усугубляется возникновением различных нарушений сердечного ритма, поэтому на кардиограмме ожидают обнаружить проявления аритмии.
В подостром периоде, который продолжается от 10 дней до месяца, показатели электрокардиограммы постепенно нормализуются, происходит опущение интервала ST на изолинию. Врачи-диагносты говорят, что он садится. Очаг некроза покрывается соединительной тканью. Об образовании рубца говорят признаки:
- Уменьшение или полное исчезновение Q.
- Увеличение до прежнего уровня R.
- Наличие отрицательного Т.
Продолжительность периода рубцевания месяц и больше.
С помощью правильно проведенной электрокардиограммы врач устанавливает продолжительность патологического процесса. Некоторые специалисты могут заметить развитие кардиосклероза в области поврежденного участка.
Как вы должны помнить из первой части цикла, на клеточных мембранах нервных и мышечных клеток последовательно происходят два противоположных процесса: деполяризация (возбуждение) и реполяризация (восстановление разности потенциалов). Деполяризация — простой процесс, для которого нужно лишь открыть ионные каналы в мембране клетки, по которым из-за разницы концентраций вне и внутри клетки побегут ионы.
В отличие от деполяризации, реполяризация — энергоемкий процесс, для которого нужна энергия в форме АТФ. Для синтеза АТФ необходим кислород, поэтому при ишемии миокарда в первую очередь начинает страдать процесс реполяризации. Нарушение реполяризации проявляется изменениями зубца T.
При ишемии миокарда комплекс QRS и сегменты ST в норме, а зубец T изменен: он расширенный, симметричный, равносторонний, увеличен по амплитуде (размаху) и имеет заостренную вершину. При этом зубец T может быть как положительным, так и отрицательным — это зависит от расположения очага ишемии в толще сердечной стенки, а также от направления выбранного ЭКГ-отведения.
ПОВРЕЖДЕНИЕ: это более глубокое поражение миокарда, при котором под микроскопом определяются увеличение числа вакуолей, набухание и дистрофия мышечных волокон, нарушение структуры мембран, функции митохондрий, ацидоз (закисление среды) и т.д. Страдает как деполяризация, так и реполяризация. Считается, что повреждение влияет в первую очередь на сегмент ST.
Сегмент ST может смещаться выше или ниже изолинии, но его дуга (это важно!) при повреждении обращена выпуклостью в сторону смещения. Таким образом, при повреждении миокарда дуга сегмента ST направлена в сторону смещения, что отличает ее от многих других состояний, при которых дуга направлена к изолинии (гипертрофия желудочков, блокада ножек пучка Гиса и др.).

НЕКРОЗ: гибель миокарда. Погибший миокард не способен деполяризоваться, поэтому мертвые клетки не могут формировать зубец R в желудочковом комплексе QRS. По этой причине при трансмуральном инфаркте (гибель миокарда на некотором участке по всей толщине сердечной стенки) в этом ЭКГ-отведении зубца R вообще нету, и формируется желудочковый комплекс типа QS.
Если некроз затронул только часть стенки миокарда, формируется комплекс типа QrS, в котором зубец R уменьшен, а зубец Q увеличен по сравнению с нормой. В норме зубцы Q и R должны подчиняться ряду правил, например:
- зубец Q должен всегда присутствовать в V4-V6.
- ширина зубца Q не должна превышать 0.03 с, а его амплитуда НЕ должна превышать 1/4 амплитуды зубца R в этом отведении.
- зубец R должен нарастать по амплитуде с V1 по V4 (т.е. в каждом последующем отведении с V1 по V4 зубец R должен выть выше, чем в предыдущем).
- в V1 в норме зубец r может отсутствовать, тогда желудочковый комплекс имеет вид QS. У людей до 30 лет комплекс QS в норме изредка может быть в V1-V2, а у детей — даже в V1-V3, хотя это всегда подозрительно на инфаркт передней части межжелудочковой перегородки.
Диагностика
Во время прохождения обследования могут возникать сложности, которые затрудняют процесс диагностики. Повлиять на зубцы и интервалы могут различные факторы:
- Если человек страдает избыточным весом, то электрическая позиция подвергается серьёзным изменениям.
- При условии, что раньше уже был приступ, и очаг некроза зарубцевался, то на его месте нельзя заметить развитие нового инфаркта.
- Если возникла полная блокада левой ножки пучка Гиса и нарушилась проводимость, то определить ишемические изменения нельзя.
- Застывшие результаты ЭКГ в сочетании с развивающейся аневризмой сердца не позволяют отследить новую динамику.
Благодаря современным техническим возможностям и новым аппаратам для проведения кардиографии расчеты врача упрощаются. Все анализируется автоматически.
Постановка диагноза осуществляется врачом с учетом клинических симптомов. На ЭКГ подтверждают наличие патологического процесса.
Наличие блокады правой ножки не препятствует выявлению крупноочаговых изменений. А у больных с блокадой левой ножки ЭКГ-диагностика инфаркта очень трудна. Предложено множество ЭКГ-признаков крупноочаговых изменений на фоне блокады левой ножки. При диагностике острого ИМ наиболее информативными из них являются:
- Появление зубца Q (особенно патологического зубца Q) не менее чем в двух отведениях из отведений aVL, I, v5, v6.
- Уменьшение зубца R от отведения V1 к V4.
- Зазубренность восходящего колена зубца S (признак Кабрера) не менее чем в двух отведениях от V3 до V5.
- Конкордантное смещение сегмента ST в двух и более смежных отведениях.
При выявлении любого из этих признаков вероятность инфаркта 90-100 %, однако эти изменения отмечаются только у 20-30 % больных с ИМ на фоне блокады левой ножки (изменения сегмента ST и зубца Т в динамике наблюдаются у 50 %). Поэтому отсутствие каких-либо изменений ЭКГ у больного с блокадой левой ножки ни в коем случае не исключает возможности инфаркта.
У больных с блокадой левой передней ветви признаками крупноочаговых изменений нижней локализации являются:
- Регистрация во II отведении комплексов типа QS, qrS и rS (зубец r {amp}lt; 1,5 мм, часто зазубрен).
- Зубец R во II отведении меньше, чем в III отведении.
Наличие блокады левой задней ветви, как правило, не затрудняет выявление крупноочаговых изменений.
Наряду с ЭКГ в процедуре диагностики инфаркта миокарда специалисты используют и другие не менее информативные методы. Это лабораторные тесты и инструментальные исследования. Они считаются отсроченными и выполняются во вторую очередь после ЭКГ и ЭхоКГ.
Лабораторная диагностика. Является необходимым мероприятием и предполагает выполнение ряда тестов.
- Общий и биохимический анализ крови. Дополняют диагностику инфаркта миокарда, подтверждая наличие воспалительных процессов. Они не являются ведущими показателями, но учитываются в постановке диагноза.
- Определение кардиоспецифических маркеров. Вещества получили название, поскольку входят в состав миокарда. При его разрушении они попадают в кровь. Это миоглобин, тропонины, креатинфосфокиназа и лактатдегидрогеназа.
Инструментальные методы. Они проводятся с целью оценки состояния сердечной мышцы и подтверждения диагноза. Основными и высоко результативными являются следующие исследования:
 Сцинтиграфия миокарда. Позволяет оценить степень поражения и размеры некротического очага. В организм поступает радиоизотопный компонент, который накапливается в зоне повреждения.
Сцинтиграфия миокарда. Позволяет оценить степень поражения и размеры некротического очага. В организм поступает радиоизотопный компонент, который накапливается в зоне повреждения.- Коронарная ангиография. Позволяет определить снижение проходимости центральной артерии и дифференцировать инфаркт с иными патологиями.
- Рентгенография. Позволяет исключить наличие легочной патологии и определить сердечную недостаточность левого желудочка.
- МРТ. Оценивается состояние сердечной мышцы с целью выявления гипертрофированных участков и зон недостаточного кровоснабжения.
- КТ. Позволяет определить размеры сердца и его камер, выявить наличие тромбов.
Дополнительные методы диагностики помогают составить полную картину заболевания и определить правильную стратегию терапии.
Основными в постановке диагноза являются инструментальные методы исследования, такие как ЭГК и ЭхоКГ.
Электрокардиография
ЭКГ — наиболее частый способ обнаружения инфаркта миокарда, даже в случае его бессимптомного течения. Острая стадия и процесс выздоровления характеризуются отрицательным зубцом Т. При крупноочаговом инфаркте обнаруживается патологический комплекс QRS или зубец Q. Заживший инфаркт миокарда проявляется в снижении амплитуды зубца R и сохранении зубца Q.
На фото-картинках ниже представлены варианты, как выглядят изменения на ЭКГ при инфаркте миокарда с расшифровкой и описанием, признаки по стадиям (от острой до постинфарктной) и локализации.
Щелкните на картинку выше, чтобы увидеть ее полностью.
Эхокардиография выявляет истончение стенки желудочка и снижение его сократимости. Точность исследования зависит от качества полученного изображения.
Исследование не дает возможности отличить свежий очаг от зажившего рубца, но является обязательным для исключения сопутствующий патологий и осложнений.
ЭКГ при подозрении на инфаркт делают обязательно и как можно раньше. Если выявлены нарушения в работе сердца, расшифровка кардиограммы покажет характерные признаки ишемии или острого инфаркта, а также позволит определить тип повреждения и предпринять адекватные меры.

- Р — возбуждение предсердий. Положительное значение свидетельствует о синусовом ритме.
- Интервал PQ — время прохождения возбуждающего импульса по мышце предсердий к желудочкам.
- Комплекс QRS — электрическая активность желудочков.
- Q — импульс в левой части межжелудочковой перегородки.
- R — возбуждение нижних сердечных камер.
- S — завершение возбуждения в нижней левой камере.
- Сегмент ST — период возбуждения обоих желудочков.
- Т – восстановление электропотенциала нижних камер.
- Интервал QT — период сокращения желудочков. Для частоты ритма, характерной для пола и возраста, данная величина является постоянной.
- Сегмент ТР — период электрической пассивности сердца, расслабление желудочков и предсердий.
Важность исследования ЭКГ заключается не только в диагностике инфарктов, но и в возможности дифференцировать заболевания со схожими симптомами.

Так, при острых состояниях, связанных с проблемами в брюшной полости, грыжей диафрагмы, закупоркой легочной артерии, стенокардией, перикардитом в острой стадии и других диагнозах болезнь проявляется болью, локализация которой допускает вероятность инфаркта.
Ранняя диагностика позволяет снизить смертность от инфарктов, так как возможность изолировать участок некроза есть только в первые шесть часов после первых симптомов.
Трансмуральный инфаркт ЭКГ
Стадию трансмурального инфаркта специалисты делят на 4 этапа:
- Острейшую стадию, которая длится от минуты до нескольких часов;
- Острую стадию, которая длится от часа до двух недель;
- Неострую стадию, которая длится от двух недель до двух месяцев;
- Рубцовую стадию, которая наступает по истечении двух месяцев.
Если при повторном обследовании у больного продолжается подъем сегмента «ST», то это говорит о том, что у него развивается аневризма левого желудочка. Таким образом, трансмуральный инфаркт характеризуется наличием зубца Q, движением «ST» в сторону изолинии и зубца «Т», расширяющегося в отрицательной зоне.
Сложности при электрокардиографии
Сложность заключается в следующем:
- Лишний вес пациента может повлиять на проведение сердечного тока.
- Определить новые рубцы инфаркта миокарда тяжело, если уже на сердце рубцовое изменение.
- Нарушенная проводимость полной блокады, в этом случае тяжело диагностировать ишемию.
- Застывшие сердечные аневризмы не фиксируют новую динамику.
В современных палатах стоит кардиомониторное наблюдение и имеет звуковой сигнал тревоги, это позволяет врачами замечать измененные сердечные сокращения. Окончательный диагноз ставится специалистом по результатам электрокардиограммы, клинических проявлений.
