Оглавление
- 1 Пролапс митрального клапана 2 степень — митральная недостаточность
- 2 Общее описание
- 3 Причины
- 4 Вторичный пролапс митрального клапана: симптомы
- 5 Классификация
- 6 Диагностика – часто случайная
- 7 Последствия пролапса митрального клапана
- 8 Лекарственная терапия митрального пролапса
- 9 Лечение митральной недостаточности
- 10 Полезные советы для страдающих от митрального пролапса
- 11 Прогноз и профилактика пролапса митрального клапана
Пролапс митрального клапана 2 степень — митральная недостаточность
При пролапсе двустворчатого клапана и 2 степени регургитации на УЗИ (доплер сердца) фиксируются более выраженные признаки митральной недостаточности. Струя крови, возвращаясь сквозь неполностью закрытый клапан, достигает середины камеры предсердия.
В предсердие из желудочка возвращается более 25% крови. При этом наблюдаются симптомы, характерные для застоя в малом кругу кровообращения:
- Сердечная боль — слабая или умеренная, не имеющая тесной связи с физической нагрузкой или эмоциональной реакцией на стресс (могут возникать спонтанно). Прием Нитроглицерина не оказывает особенного эффекта при устранении подобной боли.
- Головная боль — напряженная, часто двухсторонняя (лишь иногда имитирует мигрень). Головная боль часто возникает на фоне резкой перемены погоды, после эмоционального перенапряжения.
- Одышка — часто спровоцирована синдромом гипервентиляции (глубокие или частые вдохи, спровоцированные ощущением нехватки воздуха). Одышка может возникнуть даже после минимального физического напряжения.
- Вегетативная дисфункция — проявляется комком в горле, повышенной потливостью, быстрой утомляемостью и утренней слабостью, беспричинным подъемом температуры до 37,0-37,5ºС, тошнотой и головокружением. При этом вегетативные кризы повторяются не менее 1 раза в неделю, несвязаны с угрожающими пациенту ситуациями, а эмоциональная сторона данного состояния несколько приглушена. Также крайне редко могут возникать обмороки. Вегетативные нарушения провоцируют развитие депрессивных состояний и эмоциональную нестабильность (тоска и угрюмость по утрам, тревога и раздражительность вечером). Зачастую больные жалуются на специфические телесные ощущения, которые иногда воспринимаются как симптом другого соматического заболевания.
- Перебои в работе сердца — периодически больной отмечает толчки или замирание сердца. При этом экстрасистолы (внеочередные удары сердца) и тахикардия (учащение частоты сердечных сокращений) регистрируется не постоянно, а возникает при эмоциональном переживании, физической нагрузке или даже после употребления кофе.
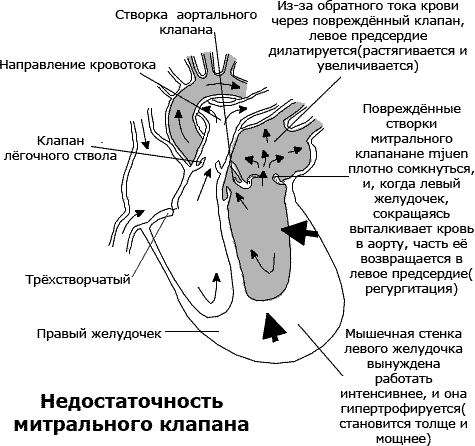
Митральный клапан – двухстворчатый, разделяющий полости левого предсердия и желудочка. С помощью хорд створки клапана крепятся к папиллярным мышцам, отходящим от дна левого желудочка. В норме в фазу диастолы митральные створки провисают вниз, обеспечивая свободный ток крови из левого предсердия в левый желудочек; во время систолы под давлением крови створки поднимаются, закрывая собой левое предсердно-желудочковое отверстие.
При пролапсе митрального клапана вследствие структурной и функциональной неполноценности клапанного аппарата в фазу систолы сворки митрального клапана прогибаются в полость левого предсердия. В этом случае атриовентрикулярное отверстие может перекрываться полностью или частично – с образованием дефекта, через который возникает обратный ток крови из левого желудочка в левое предсердие, т. е. развивается митральная регургитация.
При формировании митральной недостаточности снижается сократительная способность миокарда, что предопределяет развитие недостаточности кровообращения. В 70% случаев первичный пролапс митрального клапана сопровождается пограничной легочной гипертензией. Со стороны системной гемодинамики отмечается артериальная гипотензия.
Сердце каждого человека имеет четыре мышечных камеры, между которыми располагаются клапаны. Нормальная их работа обеспечивает направленный ток крови. При нарушении их функции, некоторый объем крови задерживается, что приводит к вторичному нарушению структуры мышечной ткани. Митральный клапан находится между предсердием с одной стороны и левым желудочком с другой.
Митральный клапан блокирует регургитацию крови, то есть предотвращает ее обратный ток. Для этого нужно перекрыть отверстие между левым желудочком и предсердием, что и происходит при смыкании створок клапана. Недостаточность митрального клапана проявляется, когда створки не могут полностью сомкнуться, тогда остается просвет в отверстии, и становится возможным обратное движение крови.
Почти у половины людей, имеющих порок сердца, есть подобное нарушение. При этом митральная недостаточность обычно сопровождается другими проблемами, это могут быть различные стенозы, патологии крупных сосудов.
Из этой статьи вы узнаете: что такое недостаточность митрального клапана, почему она развивается, как проявляется. Степени заболевания и их особенности. Как избавиться от недостаточности митрального клапана.
Недостаточность митрального клапана – это его порок, при котором его створки не способны полностью смыкаться. Из-за этого происходит регургитация (обратный ток крови) из левого желудочка в левое предсердие.
Заболевание опасно тем, что приводит к сердечной недостаточности, нарушению кровообращения и связанным с этим расстройствам внутренних органов.
Порок клапана можно полностью вылечить с помощью оперативного вмешательства. Консервативное лечение – оно больше симптоматическое.
Лечением занимаются кардиолог, кардиохирург, ревматолог.
В кардиологической практике часто встречается такой порок сердца, как недостаточность митрального клапана. Движение крови в полости сердца зависит от работы клапанов. Двустворчатый клапан располагается в левых отделах органа. Он находится в области атриовентрикулярного отверстия. При его неполном смыкании кровь устремляется обратно в предсердие, что приводит к нарушению работы органа.
Митральная недостаточность — это приобретенный порок сердца, при котором створки клапана закрываются не полностью, что приводит к обратному забросу (регургитации) крови в предсердие. Данное состояние приводит к появлению различных клинических симптомов (одышки, отеков). Изолированная форма такого порока диагностируется очень редко.
На ее долю приходится не более 5% всех случаев данной патологии. Чаще всего митральная недостаточность сочетается с сужением левого устья между предсердием и желудочком, пороками аортального клапана, дефектом межпредсердной перегородки и перегородки между желудочками. При профилактических исследованиях сердца у 5% населения выявляется нарушение функции двустворчатого клапана. В большинстве случаев степень отклонения незначительна. Данный порок обнаруживается с помощью УЗИ.
Митральная недостаточность бывает нескольких видов: ишемической, неишемической, острой и хронической, органической и функциональной. Ишемическая форма обусловлена недостатком кислорода в сердечной мышце. Органическая патология развивается вследствие поражения самого клапана или сухожильных тяжей. При функциональной форме этого порока нарушение тока крови связано с увеличением полости левого желудочка.
Различают 4 степени данной патологии: легкую, умеренную, выраженную и тяжелую. Данный порок включает в себя 3 стадии. В стадии компенсации обратный заброс крови в предсердие не превышает 20-25% от общего объема крови во время сокращения сердца. Это состояние не представляет опасности, так как включаются компенсаторные механизмы (усиление работы левого предсердия и левого желудочка).
В стадии субкомпенсации наблюдаются застойные явления в малом круге кровообращения (легких). Левые отделы сердца сильно перегружаются. Регургитация крови составляет 30-50%. 3 стадия неизбежно приводит к тяжелой сердечной недостаточности. Обратно в предсердие возвращается от 50 до 90% крови. При данной патологии клапан начинает провисать.
Степень провисания различна (от 5 до 9 мм). При оценке состояния митрального клапана учитывается и величина отверстия между предсердием и желудочком. При легкой степени она составляет менее 0,2 см², при средней — 0,2-0,4 см², а при тяжелой имеется отверстие величиной более 0,4 см². В последнем случае левое предсердие постоянно заполнено кровью.

Выделяют следующие причины развития этого приобретенного порока сердца у детей и взрослых:
- ревматизм;
- эндокардит инфекционной природы;
- острую форму инфаркта миокарда;
- отложение солей кальция в области створок клапана;
- выбухание створок вперед вследствие слабости соединительной ткани;
- аутоиммунные заболевания (волчанку, склеродермию);
- ишемическую болезнь сердца вследствие атеросклероза или тромбоза коронарных артерий;
- кардиомиопатию с дилатацией;
- миокардит;
- кардиосклероз.
Ишемическая форма порока часто развивается на фоне склероза миокарда после инфаркта. Иногда данная патология становится проявлением синдрома Марфана и Элерса-Данлоса. Расширение фиброзного кольца и полости желудочка становится причиной развития относительной недостаточности двустворчатого клапана сердца. Двустворчатый клапан — это структура сердца, состоящая из соединительной ткани. Он располагается в фиброзном кольце.
У здорового человека во время сокращения левого желудка кровь устремляется в аорту. Она движется только в одном направлении (от левого предсердия в левый желудочек и аорту). Если клапан закрыт не полностью, то происходит регургитация крови (обратный заброс). Состояние створок клапанов во многом зависит от здоровья сухожильных хорд.
Признаки данной патологии зависят от степени регургитации. На первых двух стадиях возможны следующие симптомы:
- частое сердцебиение;
- нарушение сердечного ритма;
- быстрая утомляемость;
- слабость;
- недомогание;
- одышка;
- боль в груди;
- кашель;
- небольшие отеки нижних конечностей.
При недостаточности митрального клапана 1 степени жалобы могут отсутствовать. Организм компенсирует эти нарушения. Эта стадия может длиться несколько лет. Чаще всего такие больные жалуются на зябкость ног и слабость. Во второй стадии (субкомпенсации) появляются первые признаки сердечной недостаточности (одышка, тахикардия).
Одышка возникает при физическом напряжении. Ее появление может вызвать длительная ходьба, поднятие тяжестей, подъем по лестнице. В покое она не беспокоит. Одышка представляет собой ощущение нехватки воздуха. Сердце таких больных начинает биться чаще (80 и более ударов в минуту). Часто нарушается сердечный ритм по типу мерцательной аритмии.
Вследствие неполного смыкания створок митрального клапана в период систолы возникает регургитационная волна из левого желудочка в левое предсердие. Если обратный ток крови незначителен, митральная недостаточность компенсируется усилением работы сердца с развитием адаптационной дилатации и гиперфункции левого желудочка и левого предсердия изотонического типа. Этот механизм может достаточно длительно сдерживать повышение давления в малом круге кровообращения.
Компенсированная гемодинамика при митральной недостаточности выражается адекватным увеличением ударного и минутного объемов, уменьшение конечного систолического объема и отсутствием легочной гипертензии.
При тяжелой форме митральной недостаточности объем регургитации преобладает над ударным объемом, минутный объем сердца резко снижен. Правый желудочек, испытывая повышенную нагрузку, быстро гипертрофируется и дилатируется, вследствие чего развивается тяжелая правожелудочковая недостаточность.
При остро возникшей митральной недостаточности адекватная компенсаторная дилатация левых отделов сердца не успевает развиться. При этом быстрое и значительное повышение давления в малом круге кровообращения нередко сопровождается фатальным отеком легких.
В периоде компенсации, который может длиться несколько лет, возможно бессимптомное течение митральной недостаточности. В стадии субкомпенсации появляются субъективные симптомы, выражающиеся одышкой, быстрой утомляемостью, тахикардией, ангинозными болями, кашлем, кровохарканьем. При нарастании венозного застоя в малом круге могут возникать приступы ночной сердечной астмы.
Развитие правожелудочковой недостаточности сопровождается появлением акроцианоза, периферических отеков, увеличением печени, набуханием шейных вен, асцитом. При компрессии возвратного гортанного нерва расширенным левым предсердием или легочным стволом возникает осиплость голоса или афония (синдром Ортнера). В стадии декомпенсации более чем у половины пациентов с митральной недостаточностью выявляется мерцательная аритмия.
При острой митральной недостаточности требует введение диуретиков и периферических вазодилататоров. Для стабилизации гемодинамики может выполняться внутриаортальная баллонная контрпульсация. Специального лечения легкой бессимптомной хронической митральной недостаточности не требуется. В субкомпенсированной стадии назначаются ингибиторы АПФ, бета-адреноблокаторы, вазодилататоры, сердечные гликозиды, мочегонные препараты. При развитии фибрилляции предсердий применяются непрямые антикоагулянты.
При митральной недостаточности средней и тяжелой степени выраженности, а также наличии жалоб показано кардиохирургическое вмешательство. Отсутствие кальциноза створок и сохранная подвижность клапанного аппарата позволяет прибегнуть к клапансохраняющим вмешательствам – пластике митрального клапана, аннулопластике, укорачивающей пластика хорд и др. Несмотря на низкий риск развития инфекционного эндокардита и тромбозов, клапансохраняющие операции часто сопровождаются рецидивом митральной недостаточности, что ограничивает их выполнение достаточно узким кругом показаний (пролапс митрального клапана, разрывы клапанных структур, относительная недостаточность клапана, дилатация кольца клапана, планируемая беременность).
При наличии кальцификации клапана, выраженного утолщения хорд показано протезирование митрального клапана биологическим или механическим протезом. Специфическими послеоперационными осложнениями в этих случаях могут служить тромбоэмболии, атриовентрикулярная блокада, вторичный инфекционный эндокардит протезов, дегенеративные изменения биопротезов.
Общее описание
Недостаточность митрального клапана – врожденный или приобретенный порок сердца, обусловленный поражением створок клапана, подклапанных структур, хорд или перерастяжением клапанного кольца, приводящим к митральной регургитации. Изолированная митральная недостаточность в кардиологии диагностируется редко, однако в структуре комбинированных и сочетанных пороков сердца встречается в половине наблюдений.
В большинстве случаев приобретенная митральная недостаточность сочетается с митральным стенозом (комбинированный митральный порок сердца) и аортальными пороками. Изолированная врожденная митральная недостаточность составляет 0,6% всех врожденных пороков сердца; в сложных пороках обычно сочетается с ДМПП, ДМЖП, открытым артериальным протоком, коарктацией аорты. У 5-6% здоровых лиц с помощью ЭхоКГ выявляется та или иная степень митральной регургитации.
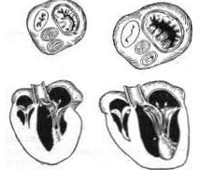
Митральная недостаточность
Как уже отмечено, зачастую пролапс митрального клапана становится случайно выявляемой патологией, причем в большинстве случаев какой-либо угрозы жизни пациентов она за собой не несет. Тем ни менее, характерные особенности у нее имеются, и их мы постараемся изложить в этой статье.
Итак, для начала остановимся на том, что собой представляет клапан сердца. Как вы, вероятно, знаете, наиболее подходящей аналогией для выполняемых сердцем функций является насос – именно сходство с ним отмечается в работе сердца, и именно такая работа сердца обеспечивает циркуляцию крови по организму должным образом.
Возможности для этого определяет поддержание в камерах сердца соответствующего давления. Таких камер в нем четыре, это два предсердия и два желудочка. В качестве интересующих нас клапанов выступают особого типа заслонки, сосредоточенные между камерами. За счет этих заслонок происходит регуляция указанного давления, а также обеспечивается поддержка в движении кровотока в требуемом направлении.
Всего таких клапанов четыре, и у каждого из них свои особенности и принцип действия:
- Митральный клапан. Данный клапан расположен между левым желудочком и левым предсердием, в нем имеется две створки (передняя и задняя). Пролапс передней створки митрального клапана (то есть его выпячивание) диагностируется значительно чаще, чем, соответственно, пролапс задней створки. Каждая из створок клапана располагает тонкими нитями, к ним прикрепленными – это хорды, их крепление, в свою очередь, производится к папиллярным и сосочковым мышцам. Обеспечение нормальной функциональности митрального клапана рассматривается при сообща производимой работе указанных створок, нитей и мышц. Сокращение сердца приводит к значительному повышению в нем давления, оно же, в свою очередь, обеспечивает раскрытие створок, удерживаемых папиллярными мышцами и хордами.
- Трехстворчатый клапан (трикуспидальный). Данный клапан находится между правым желудочком и правым предсердием, располагает тремя створками.
- Клапан легочной артерии. Данный клапан сосредоточен между правым желудочком и легочной артерией, его функции сводятся в частности к недопущению возвращения в правый желудочек крови.
- Аортальный клапан. Данный клапан расположен между аортой и левым желудочком, обеспечивает недопущение возвращения в левый желудочек крови.
сначала – от предсердия через открывающийся митральный клапан к желудочку, после – от желудочка уже через открывающийся аортальный клапан по направлению к аорте. Последующее закрытие митрального клапана в этом процессе обеспечивает недопущение возвращения крови при сокращении левого желудочка опять к предсердию, за счет чего движение, таким образом, обеспечивается только по направлению к аорте.
Аналогичный принцип актуален при функционировании клапана легочной артерии и трехстворчатого клапана. На основании рассмотрения этой картины можно понять, что нормальный процесс функционирования клапанов обеспечивает должную схему продвижения крови по сердечным отделам, а также определяет возможность нормальной ее циркуляции по всему организму.
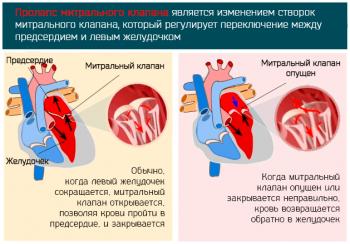
Что касается интересующей нас патологии, собственно пролапса, то она, как уже было выделено изначально, представляет собой выпячивание. Образуется оно в момент его закрытия, в результате чего створки смыкаются не настолько плотно, насколько это необходимо, а это означает, что определенное количество крови имеет возможность вернуться в обратном направлении, то есть в желудочки из рассмотренных крупных сосудов или в предсердие из желудочка.
Соответственно, пролапс митрального клапана в момент, при котором сокращается левый желудочек, приводит к тому, что поступление крови происходит не только к аорте, но и к левому предсердию, куда она обратно возвращается, у такого возврата крови есть свое определение – регургитация. В зависимости от объема вернувшейся обратно к предсердию крови определяется соответствующая степень такого возврата, то есть степень регургитации.

Как правило, патология, нас интересующая, собственно пролапс митрального клапана, сопровождается незначительной степенью этого возврата, что, в свою очередь, практически исключает возможность развития серьезных нарушений в работе сердца и определяется состоянием в пределах нормы. Между тем, не исключается вариант, при котором обратный поток крови достаточно велик в объемах, что определяет необходимость в его коррекции, что может предусматривать даже возможное хирургическое вмешательство с этой целью.
Что касается частоты развития такой патологии, как пролапс митрального клапана (ПМК), то здесь имеются следующие данные. Так, увеличение частоты отмечается с возрастом. Преимущественно выявление ПМК происходит в возрасте пациентов от 7 до 15 лет. Пролапс митрального клапана у детей в пределах до 10 лет отмечается практически с одинаковой частотой в плане пола, в то время как у детей после 10 лет ПМК чаще диагностируется у девочек – в данном случае определено соотношение 2:1.
Пролапс митрального клапана у новорожденных отмечается исключительно редко. Высокие значения частоты возникновения ПМК с той или иной патологией кардиального типа у детей при актуальном для них наследственном заболевании, касающемся соединительной ткани – в этом случае обнаружение ее происходит примерно у 10-23% пациентов.
Что касается взрослой популяции, то здесь частота возникновения ПМК определена в среднем в 5-10%. Преимущественным образом этой патологии подвержены женщины (до 75%), пик заболеваемости – возраст от 35 до 40 лет.
Пролапс митрального клапана может проявляться в первичной форме или в форме вторичной. Первичный пролапс митрального клапана является основным вариантом проявления патологии, его мы рассмотрим в основной части нашей статьи. Что касается второй формы, а это вторичный пролапс митрального клапана, то в этом случае рассматривается патология, возникшая при актуальности для пациента другого заболевания, ставшего, таким образом, основой для его появления.
Первичная форма пролапса не только не рассматривается в качестве грубой патологии, актуальной для сердца, но и зачастую вовсе не рассматривается в качестве патологии. Тем ни менее, микосматозные изменения, провоцируемые пролапсом митрального клапана, сопровождающиеся в некоторых случаях весьма выраженными формами кардиальных нарушений, не могут оставить ПМК без соответствующего внимания, как по части лечебных аспектов, так и по части аспектов прогностических.

Схема кровотока и расположение клапанов
Пролапс митрального клапана – клапанный дефект, характеризующийся выбуханием одной или обеих створок левого предсердно-желудочкового клапана в полость предсердия в фазу систолы. В кардиологии пролапс митрального клапана с помощью различных методов (аускультации, эхокардиографии, фонокардиографии) выявляется у 2-16% детей, чаще в возрасте 7-15 лет.
Частота развития пролапса митрального клапана при различных поражениях сердца значительно выше, чем у здоровых лиц: при врожденных пороках сердца – 37%, при ревматизме – 30-47%, при наследственных заболеваниях сердца – 60-100%. Во взрослой популяции частота пролапса митрального клапана составляет 5-10%; клапанный дефект преимущественно диагностируется у женщин 35-40 лет.
Пролапс митрального клапана
Причины
Причины развития порока бывают врожденные и приобретенные.
Причины пролапса митрального клапана ещё не до конца понятны. Известно, что в случае первичного пролапса клапана также отмечается дегенерация коллагена, из которого состоит клапана, но пока неизвестно, как это происходит.
Первичный пролапс митрального клапана, как правило, является врожденным, то есть он существует с момента рождения, поэтому его нередко диагностируют ещё в раннем возрасте.
Что касается вторичного пролапса митрального клапана, то он часто связан с другими заболеваниями, например, заболевания соединительной ткани, проблемы скелета, болезнь Грейвса и некоторые сердечно-сосудистые заболевания, такие как ишемическая и дилатационная болезнь сердца.
Данной патологии в большей степени страдают взрослые, чем дети. Часто митральная недостаточность сопровождается пороками кровеносных сосудов и стенозами (сжатие просвета). В чистом виде встречается крайне редко.
Этот порок реже врождённый и чаще приобретённый. Дегенеративные изменения в некоторых случаях затрагивают ткани створок и клапана и структур, находящихся под ним. В других же – поражаются хорды, чрезмерно вытягивается кольцо клапана.
Одними из причин острой недостаточности митрального клапана являются острый инфаркт миокарда, сильная тупая травма сердца или эндокардит инфекционного генеза. При этих заболеваниях разрываются сосочковые мышцы, хорд сухожилий, а также отрываются створки клапана.
Другие причины развития митральной недостаточности:
- воспаления суставов;
- СКВ;
- рестриктивная кардиомиопатия;
- некоторые аутоиммунные заболевания.
При всех этих системных заболеваниях наблюдается хроническая недостаточность митрального клапана. Генетические заболевания с хромосомными мутациями, сопровождающиеся соединительнотканными дефектами системного характера, ведут к недостаточности митрального клапана.
Ишемическое нарушение функции клапана встречается в 10% случаев постинфарктного склероза сердца. Пролапсы, надрывы или укорочение митрального клапана с удлинением хорд сухожилий и сосочковых или папиллярных мышц также приводят к митральной недостаточности.
Очень редко недостаточность митрального клапана является следствием кальциноза створок клапана или гипертрофической миопатии.
Для врождённой митральной недостаточности характерно наличие следующих заболеваний:
- парашютовидная деформация клапана;
- расщепление митральных створок;
- искусственная фенестрация.
Строго говоря, пролапс митрального клапана является не самостоятельной болезнью, а клинико-анатомическим синдромом, встречающимся при различных нозологических формах. С учетом этиологии выделяют первичный (идиопатический, врожденный) и вторичный пролапс митрального клапана.
Идиопатический пролапс митрального клапана обусловлен врожденной дисплазией соединительной ткани, на фоне которой также отмечаются другие аномалии клапанного аппарата (удлинение или укорочение хорд, их неправильное прикрепление, наличие дополнительных хорд и др.). Врожденный дефект соединительной ткани сопровождается структурной миксоматозной дегенерацией митральных створок и их повышенной податливостью. Дисплазия соединительной ткани вызывается различными патологическими факторами, действующими на плод – ОРВИ беременной, гестозами, профессиональными вредностями, неблагоприятной экологической обстановкой и др. В 10-20% наблюдений врожденный пролапс митрального клапана наследуется по линии матери.
Пролапс митрального клапана входит в структуру некоторых наследственных синдромов (синдрома Элерса-Данлоса, синдрома Марфана, врожденной контрактурной арахнодактилии, несовершенного остеогенеза, эластической псевдоксантомы).
Происхождение вторичного пролапса митрального клапана может быть связано с ИБС, инфарктом миокарда, ревматизмом, системной красной волчанкой, миокардитом, гипертрофической кардиомиопатией, миокардиодистрофией, вегетативной дистонией, эндокринной патологией (гипертиреозом), травмами грудной клетки. В этих случаях пролапс митрального клапана является следствием приобретенного повреждения клапанных структур, папиллярных мышц, дисфункции миокарда. В свою очередь, наличие пролапса митрального клапана может обусловливать развитие митральной недостаточности.
В патогенезе пролапса митрального клапана существенная роль отводится дисфункции вегетативной нервной системы, нарушению обмена веществ и дефициту ионов магния.
Преимущественно ПМК является врожденным и неопасным (первичным), что мы уже выяснили, а также результатом актуальности иных патологий у пациента. В основном причины ПМК связаны с тем, что нарушение строения, при котором эта патология актуальна, является врожденным, а также с тем, что ослаблению подлежит соединительная ткань, составляющая основу клапанов сердца.
Первое нарушение является преимущественно наследственным по характеру возникновения, существуя у ребенка уже на момент его рождения. Что касается слабости соединительной ткани, то она преимущественным образом также имеет аналогичный (врожденный) характер возникновения. Особенность ПМК в данном случае заключается в том, что ввиду слабости соединительной ткани происходит более легкое растяжение створок клапанов, хорды при этом подлежат удлинению.
В подавляющем большинстве случаев возникновения врожденного ПМК его течение носит вполне благоприятный характер, не сопровождается особой симптоматикой и не требует серьезного лечения. Соответственно в этом варианте пролапс целесообразнее определять в качестве синдрома или особенности, свойственной организму, а не патологии или заболевания
Что касается вторичного пролапса, то развивается он нечасто и в качестве «подспорья» для его развития служат те или иные заболевания, это позволяет определить его и как приобретенный пролапс. Заболевания, актуальные в таком случае, нарушают структуру хорд, створок или сосочковых мышц, остановимся на них в несколько более развернутом варианте:
- ИБС, инфаркт миокарда. Развитие ПМК при инфаркте миокарда или ишемической болезни происходит у пожилых людей, причиной тому являются актуальные нарушения кровоснабжения, касающиеся в частности сосочковых мышц, или же это происходит по причине разрыва хорд, за счет которых обеспечивается регулирование работы клапана. Выявление пролапса в данном случае происходит, как правило, на основании появления у больных выраженных болевых ощущений в области расположения сердца, что также сочетается со слабостью и с появлением одышки.
- Ревматизм. Появление пролапса на основании ревмокардита (ревматического поражения сердца) актуально для детей, в частности развивается он из-за воспалительного процесса, поражающего соединительную ткань, ткань эта, в свою очередь, является основой хорды и створок клапана. Преимущественно до момента обнаружения у ребенка ПМК у него появляется скарлатина или ангина, затем (примерно через две недели) проявляет себя приступ ревматизма (при котором появляются патологические состояния в форме скованности суставов, боли в них, воспаления и пр.).
- Травмы грудной клетки. ПМК на фоне подобного воздействия объясняется тем, что оно сопровождается разрывом хорд. Это, в свою очередь, определяет неблагоприятное течения для рассматриваемой нами патологии, что в частности актуально при игнорировании лечения как необходимости.

Клапан в норме и клапан при пролапсе
Точные причины возникновения пролапса неясны. Считают, что основную роль играют особенности строения соединительной ткани – так называемая соединительно-тканная дисплазия. При соединительно-тканной дисплазии отмечаются многочисленные и разнообразные нарушения строения и функции тех органов, в состав которых входит соединительная ткань – клапаны сердца, орган зрения, суставы, хрящи и т. д. Так, наряду с пролапсом, у многих пациентов обнаруживают близорукость и повышенную подвижность (гибкость) суставов, сколиоз и нарушения осанки.
- перенесенные инфекционные и токсические эндокардиты,
- ангины и скарлатины,
- ишемическая болезнь сердца,
- обменные нарушения.
Поводом для сердечной недостаточности способен стать дефект самого митрального клапана или структуры сердца, вследствие чего клапан начинает плохо выполнять свою работой, страдают при этом не только структуры сердца, но и сухожилия, которые управляют створками клапана и мышцы, которые обеспечивают их работу.
Прежде всего, причины недостаточности митрального клапана сердца являются разные болезни, нередко инфекционный эндокардит. Эта болезнь с воспалением очень негативно сказывается на тканях митрального кольца.
Также причинами могут стать:
- Изменения и повреждения в тканях митрального кольца.
- Разрывы хорды.
- Ослабление и повреждение папиллярных мышц.
- Перфорация створок.
К нарушениям структур приводят и другие заболевания, например красная волчанка. Разрушительные процессы при такой патологии плохо влияют на все сердечные ткани, не дают клапану нормально работать, хорды и пораженные мышцы не могут в полной мере функционировать.
Во время хирургических вмешательств на сердце также может появиться повреждения из-за травмы.
Причины острой недостаточности митрального клапана на сердце вполне способны стать:
- Опухолевые заболевания в предсердии.
- Ревматические болезни.
- Левожелудочковая недостаточность.
- Ишемическая болезнь сердца.
- Миксоматозная дегенерация.
- Амилоидоз, саркоидоз.
Причины хронической недостаточности клапана сердца:
- Инфекции.
- Наследственность — формируется еще до рождения из-за неблагоприятных факторов, оказываемых на мать или генетическими нарушениями.
- Изменения в структуре сердца.
- Разрушительные процессы.
- Поражение мышечных тканей из-за воспаления.
Острая митральная недостаточность может развиваться вследствие разрывов сосочковых мышц, сухожильных хорд, отрыва створок митрального клапана при остром инфаркте миокарда, тупой травме сердца, инфекционном эндокардите. Разрыв сосочковых мышц вследствие инфаркта миокарда сопровождается летальным исходом в 80–90% случаев.
Развитие хронической митральной недостаточности может быть обусловлено поражением клапана при системных заболеваниях: ревматизме, склеродермии, системной красной волчанке, эозинофильном эндокардите Леффлера. Ревматическая болезнь сердца обусловливает около 14% всех случаев изолированной митральной недостаточности.
Ишемическая дисфункция митрального комплекса наблюдается у 10% пациентов с постинфарктным кардиосклерозом. К митральной недостаточности может приводить пролапс митрального клапана, надрыв, укорочение или удлинение сухожильных хорд и папиллярных мышц. В ряде случаев митральная недостаточность является следствием системных дефектов соединительной ткани при синдромах Марфана и Элерса-Данлоса.
Относительная митральная недостаточность развивается в отсутствие повреждения клапанного аппарата при дилатации полости левого желудочка и расширении фиброзного кольца. Такие изменения встречаются при дилатационной кардиомиопатии, прогрессирующем течении артериальной гипертензии и ИБС, миокардитах, аортальных пороках сердца. К более редким причинам развития митральной недостаточности относят кальциноз створок, гипертрофическую кардиомиопатию и др.
Врожденная митральная недостаточность встречается при фенестрации, расщеплении митральных створок, парашютовидной деформации клапана.
Вторичный пролапс митрального клапана: симптомы
Пролапс митрального клапана не имеет специфических симптомов. Прогиб 1 степени при отсутствии регургитации вообще чаще всего протекает совершенно бессимптомно – его обнаруживают случайно при проведении диспансеризации и выполнении УЗИ сердца.
- Боли в области сердца колющего характера, которые могут быть связаны с физической нагрузкой или нервным стрессом.
- Приступы тахикардии (сердцебиения), сопровождающиеся головокружением, слабостью, тошнотой.
- Ощущение перебоев в работе сердца.
- Повышенная утомляемость, появление усталости и слабости даже после незначительной физической или умственной нагрузки.
- Склонность к обморокам и предобморочным состояниям (резкая слабость, головокружения) – в душных помещениях, на фоне эмоционального стресса.
- Чувство нехватки воздуха, боли в грудной клетке при дыхании.
- Бессонницы, ночные кошмары, пробуждения с сердцебиением и болями в сердце.
Выраженность клинической симптоматики пролапса митрального клапана варьирует от минимальной до значительной и определяется степенью дисплазии соединительной ткани, наличием регургитации, вегетативными отклонениями. У части пациентов какие-либо жалобы отсутствуют, а пролапс митрального клапана является случайной находкой при эхокардиографии.
У детей с первичным пролапсом митрального клапана часто выявляются пупочные и паховые грыжи, дисплазия тазобедренных суставов, гипермобильность суставов, сколиоз, плоскостопие, деформация грудной клетки, близорукость, косоглазие, нефроптоз, варикоцеле, свидетельствующие о нарушении развития соединительнотканных структур. Многие дети предрасположены к частому возникновению простудных заболеваний, ангин, обострений хронического тонзиллита.
Довольно часто пролапсу митрального клапана сопутствуют симптомы нейроциркуляторной дистонии: кардиалгии, тахикардия и перебои в работе сердца, головокружения и обмороки, вегетативные кризы, повышенная потливость, тошнота, ощущение «кома в горле» и нехватки воздуха, мигренеподобные головные боли. При значимых гемодинамических нарушениях возникает одышка, повышенная утомляемость. Течению пролапса митрального клапана свойственны аффективные нарушения: депрессивные состояния, сенестопатии, астенический симптомокомплекс (астения).
Клинические проявления вторичного пролапса митрального клапана сочетаются с симптомами основного заболевания (ревмокардитом, врожденными пороками сердца, синдромом Марфана и др.). Среди возможных осложнений пролапса митрального клапана встречаются жизнеугрожающие аритмии, инфекционный эндокардит, тромбоэмболический синдром (в т. ч. инсульт, ТЭЛА), внезапная смерть.

Данный вариант пролапса у пациентов возникает с рождения. Его особенность заключается в том, что нередко он может сочетаться с таким известным многим читателям расстройством, как вегето-сосудистая дистония (или сокр. ВСД). Все те симптомы коллапса митрального клапана, которые может испытывать пациент, объясняются именно ее проявлениями, однако преимущественно их относят именно к пролапсу.
Прежде всего, у пациентов возникают боли в области сердца и в грудной клетке. Боль в грудине при ПМК является функциональной, соответственно это указывает на то, что она не является признаком каких-либо нарушений в работе сердца, а потому и обуславливается она именно нарушением работы центральной нервной системы.
Характер проявления болевых ощущений ноющий или покалывающий, длительность проявления – от нескольких секунд/минут до нескольких дней. При попытке определения фактора, спровоцировавшего боль важно учитывать, что боль при пролапсе митрального клапана в рассматриваемой области не сопровождается головокружением, одышкой и усилением болевых ощущений на фоне физических нагрузок.
Также не возникают в этом случае предобморочные состояния. В противном случае, при актуальности перечисленных симптомов, не соответствующих ПМК, необходимо не откладывая обратиться к врачу – только он достоверно сможет определить природу патологического состояния, определив, является оно «ложной тревогой» или указывает на серьезные нарушения в работе сердца и на наличие серьезных заболеваний, с этой болью непосредственным образом связанных.
Следующие симптомы, актуальные для ВСД и, собственно, для пролапса митрального клапана, заключаются в «замирании» сердца, в «перебоях» в его работе и в учащении сердцебиения. Перечисленные ощущения аналогично перечисленным выше симптомам не являются проявлениями какой-либо патологии в работе сердца, а лишь указывают на повышенную активность центральной нервной системы.
Отметим также, что в этом случае допускаются различные варианты нарушения ритма работы сердца, а также проводимости, в частности это может быть желудочковая и предсердная экстрасистолия, мерцательная аритмия, наджелудочковая пароксизмальная тахикардия и желудочковая тахикардия, атриовентрикулярная блокада и блокада внутрипредсердная ипр.
Тем ни менее, как и в прошлом случае, по данным состояниям также имеются свои отступления. В частности они касаются того, что учащенное сердцебиение при пролапсе митрального клапана и указанные проявления, отличающиеся от стабильной работы сердца, не являются проявлениями какого-либо угрожающего состояния в том случае, если появляются они внезапным образом и исчезают точно также, не сочетаясь при этом с состояниями головокружения или потери сознания.
Следует отметить, что обморок – исключительно редкий для пролапса митрального клапана симптом. Основная его причина заключается в таком случае с условиями, в которых находится человек или с эмоциями, им испытываемыми. Такой природы обмороки проходят достаточно быстро, достаточно изменить условия, провоцирующие их (привести человека в чувства, обеспечить ему доступ к свежему воздуху и т.д.).
Для ВСД также характерны и другие симптомы, а это повышение температуры (до субфебрильных цифр, т.е. в пределах 37-37,5 градусов), боли в животе, головная боль, одышка, ощущение неудовлетворенности от вдоха, повышенная утомляемость и общая слабость, также пациенты плохо переносят физические нагрузки.
В качестве особых проявлений в картине пролапса митрального клапана рассматриваются психопатологические изменения, в которых отмечается сочетание личностных и аффективных форм расстройств. Чаще всего аффективные расстройства проявляются в форме депрессивных состояний, в которых отмечается преобладание ипохондрии (навязчивая форма тревожности в отношении собственного здоровья, на фоне которой может развиться серьезный стресс при невозможности нормального функционирования больного) и астенизации (повышенная утомляемость, утрата или ослабление способности в отношении необходимости умственного и физического напряжения).
Что касается личностных нарушений, то они могут заключаться в проявлении истероидных или сенситивных черт, что в некоторых случаях приводит к развитию психопатий (патологии характера, проявляющиеся в форме неадекватного развития волевых и эмоциональных черт, на фоне которых усложняется процесс адаптации человека к условиям, его окружающим) либо к акцентуации личности (чрезмерно выраженная форма проявления определенных черт характера человека).
Помимо перечисленных особенностей у пациентов также могут проявляться некоторые изменения, связанные с кожным покровом, функциями внутренних органов и опорно-двигательной системы.
Нередко у пациентов с ПМК также отмечаются некоторые сходства по части телосложения. Так, характерными чертами в данном случае являются худые и длинные конечности, удлиненное лицо, высокий рост, выраженная повышенная форма активности суставов и пр.
Учитывая ту особенность, что соединительная ткань находится в сухожилиях, мышцах и коже, актуальный в ней дефект может стать причиной снижения остроты у больного зрения, привести к развитию косоглазия, а также спровоцировать иного типа изменения, которые также будут сочетаться с рассматриваемой нами патологией.
Вторичный пролапс, как уже нами рассмотрено ранее, является приобретенным, возникает он на фоне перенесения определенных заболеваний пациентом, а также в результате травмы грудной клетки.
При выявлении ПМК после перенесения больным скарлатины, ангины или острого приступа ревматической лихорадки (с сопутствующими отеком, болевыми ощущениями и покраснением крупных суставов) рассматривается вероятность развития осложнения ревматического характера, что, соответственно, определяет ревмокардит.
Этому сопутствуют симптомы в виде повышенной утомляемости, головокружение, учащение сердцебиения, одышка (появляется она после стандартного типа физических нагрузок). В этом случае лечение больных производится в условиях стационара. Учитывая то, что воспаление сердечных клапанов происходит на фоне воздействия стрептококка, лечение базируется на приеме антибиотиков пенициллиновой и иных групп. Помимо этого определяется соответствующая состоянию пациента схема лечения.
При развитии выраженной формы недостаточности клапана, при которой лекарственное лечение не помогает, выполняется операция по замене клапана (протезирование).
При наличии ПМК на фоне ИБС, что в частности актуально для пожилых людей, рассматривается нарушение в форме низкого уровня кровоснабжения в адрес сосочковых мышц, что происходит при воздействии заболевания, являющегося в этом случае основным. Симптоматика в данной ситуации заключается в появлении выраженных приступов болевых ощущений, сосредотачиваемых в области сердца (устранить их можно за счет приема нитроглицерина), также появляется одышка (ей предшествуют незначительные нагрузки) и ранее перечисленные формы нарушений в работе сердца («замирания», «перебои» и т.д.).
Классификация
| 1 степень | Во время систолы створки пролабируют в сторону левого предсердия не более, чем на 6 мм |
|---|---|
| 2 степень | Прогиб створок от 6 до 9 мм |
| 3 степень | Пролабирование превышает 9 мм |
Степень пролабирования не всегда находится в прямой зависимости с тяжестью течения. Более показательной считают наличие и выраженность регургитации: чем она сильнее, тем серьезнее прогноз, и тем больше беспокойства патология доставляет больным.

С точки зрения этиологического подхода разграничивают первичный и вторичный пролапс митрального клапана. По локализации пролабирования выделяют пролапс передней, задней и обеих створок митрального клапана. С учетом наличия или отсутствия выслушиваемых звуковых феноменов говорят о «немой» и аускультативной форме синдрома.
На основании ЭхоКГ-данных различают 3 степени выраженности пролапса митрального клапана:
- I степень – створки митрального клапана пролабируют на 3-6 мм;
- II степень — створки митрального клапана пролабируют на 6-9 мм;
- III степень — пролабирование митральных створок свыше 9 мм.
С учетом времени возникновения пролапса митрального клапана по отношению к систоле выделяют раннее, позднее, голосистолическое пролабирование. Степень митральной регургитации не всегда соответствует выраженности пролапса митрального клапана, поэтому классифицируется отдельно, по данным допплер-эхокардиографии:
- I степень — митральная регургитация происходит на уровне створок;
- II степень — волна регургитации достигает середины левого предсердия;
- III степень — волна регургитации достигает противоположного конца предсердия.
От величины объема крови, которая возвращается обратно и от уровня прогиба половинок клапана, пролапс подразделяется на несколько видов:
- Степень. Прогиб створок колеблется в пределах 3–6 мм. Объем обратного тока крови минимальный. Такое положение не оказывает отрицательного воздействия на кровообращение, а также на общее состояние человека. Этот вид патологии не имеет необходимости в лечении. Но таким людям необходимо 1–2 раза на протяжении года проходить обследование у специалистов. Следует знать, что при диагнозе ПМК 1 степени запрещены занятия на силовых тренажерах и поднимание тяжестей.
- Степень. Створки прогибаются максимуму на 8,5–9 мм. Пациент нуждается в использовании клинического метода лечения, а также в ограничении больших физических нагрузок.
 Степень. На этой стадии развития патологии половинка митрального клапана прогибаются более, чем на 9 мм. Кроме этого. Происходит увеличение размеров левых предсердия и желудочка. Их стенки значительно уплотняются. Ритм сокращения сердца ощутимо изменяется. При выборе метода лечения ПМК 3 степени специалисты отдают предпочтение оперативному вмешательству. Его суть заключается в уменьшении прогиба посредством ушивания створок.
Степень. На этой стадии развития патологии половинка митрального клапана прогибаются более, чем на 9 мм. Кроме этого. Происходит увеличение размеров левых предсердия и желудочка. Их стенки значительно уплотняются. Ритм сокращения сердца ощутимо изменяется. При выборе метода лечения ПМК 3 степени специалисты отдают предпочтение оперативному вмешательству. Его суть заключается в уменьшении прогиба посредством ушивания створок.
По времени развития пролапса недуг подразделяется на такие виды:
- Первичный. Может быть как приобретенным, так и врожденным.
- Вторичный. Проявляется в виде различных заболеваний сердца, связанных с изменением структуры соединительной ткани внутренних стенок оболочки сердца.
От этого зависит выбор наиболее эффективных методов лечения.
По течению митральная недостаточность бывает острая и хроническая; по этиологии – ишемическая и неишемическая. Также различают органическую и функциональную (относительную) митральную недостаточность. Органическая недостаточность развивается при структурном изменении самого митрального клапана либо удерживающих его сухожильных нитей. Функциональная митральная недостаточность обычно является следствием расширения (митрализации) полости левого желудочка при его гемодинамической перегрузки, обусловленной заболеваниями миокарда.
С учетом выраженности регургитации выделяют 4 степени митральной недостаточности: с незначительной митральной регургитацией, умеренной, выраженной и тяжелой митральной регургитацией.
В клиническом течении митральной недостаточности выделяют 3 стадии:
I (компенсированная стадия) – незначительная недостаточность митрального клапана; митральная регургитация составляет 20-25% от систолического объема крови. Митральная недостаточность компенсируется за счет гиперфункции левых отделов сердца.
II (субкомпенсированная стадия) – митральная регургитация составляет 25-50% от систолического объема крови. Развивается застой крови в легких и медленное нарастание бивентрикулярной перегрузки.
III (декомпенсированная стадия) – резко выраженная недостаточность митрального клапана. Возврат крови в левое предсердие в систолу составляет 50-90% от систолического объема. Развивается тотальная сердечная недостаточность.
Диагностика – часто случайная
Первым делом, диагностика недостаточности митрального клапана сердца начинается с посещения врача:
- Разговор и полный осмотр помогут выделить симптомы и предположить наличие патологии.
- Необходимо выяснить наличие наследственных болезней.
- Сдача крови на анализ помогут выявить воспалительный анализ, при наличии антител в мышцах, дать общее представление о количестве холестерина, сахара и показатели белка в крови.
- Электрокардиография покажет частоту сердцебиения, увеличено ли предсердие, есть ли аритмия, все ли в порядке с сердечными мышцами.
- УЗИ – выполняется для оценки состояния створок, измеряется толщина желудочков, предсердий и стенок сердца, находится утолщение внутренней оболочки сердца.
- Ультразвуковая допплерография – покажет, как идет кровь, поможет найти регургитацию крови.
Основные диагностические данные, свидетельствующие о митральной недостаточности, получают в ходе тщательного физикального обследования, подтвержденного электрокардиографией, фонокардиографией, рентгенографией и рентгеноскопией грудной клетки, ЭхоКГ и допплеровским исследованием сердца.
Вследствие гипертрофии и дилатации левого желудочка у больных с митральной недостаточностью развивается сердечный горб, появляется усиленный разлитой верхушечный толчок в V-VI межреберье от среднеключичной линии, пульсация в эпигастрии. Перкуторно определяется расширение границ сердечной тупости влево, вверх и вправо (при тотальной сердечной недостаточности). Аускультативными признаками митральной недостаточности служат ослабление, иногда полное отсутствие I тона на верхушке, систолический шум над верхушкой сердца, акцент и расщепление II тона над легочной артерией и др.
Информативность фонокардиограммы заключается в возможности подробно охарактеризовать систолический шум. ЭКГ-изменения при митральной недостаточности указывают на гипертрофию левого предсердия и желудочка, при легочной гипертензии – на гипертрофию правого желудочка. На рентгенограммах отмечается увеличение левых контуров сердца, вследствие чего тень сердца приобретает треугольную форму, застойные корни легких.
Эхокардиография позволяет определиться с этиологией митральной недостаточности, оценить ее тяжесть, наличие осложнений. С помощью допплерэхокардиографии выявляется регургитация через митральное отверстие, определяется ее интенсивность и величина, что в совокупности позволяет судить о степени митральной недостаточности. При наличии фибрилляции предсердий прибегают к чреспищеводной ЭхоКГ с целью выявления тромбов в левом предсердии. Для оценки тяжести митральной недостаточности применяется зондирование полостей сердца и левая вентрикулография.

Также пациенту назначаются инструментальные методы исследования: ЭКГ и суточное мониторирование ЭКГ регистрирует нарушения ритма, увеличение (гипертрофию) в начальных стадиях левых отделов сердца, а затем и правых; рентгенография назначается с целью выявления расширенной тени сердца и застоя крови в сосудах легочной ткани, особенно при отеке легких.
– незначительная недостаточность: фракция регургитации менее 30% (процент крови, забрасываемой в левое предсердие от объема крови, находящегося в левом желудочке в момент его сокращения); площадь отверстия, через которое забрасывается кровь в предсердие менее 0.2 кв. см; обратная струя крови в предсердии находится у створок клапана и не достигает половины предсердия.
В неясных случаях, а также в силу невозможности проведения УЗИ сердца через переднюю грудную стенку может быть назначена чрезпищеводная эхокардиография. Для определения переносимости физической нагрузки проводится стресс-эхокардиография – проведение УЗИ сердца до и после проб с физической нагрузкой.
Эхокардиография с допплер-исследованием. На рисунке справа стрелкой указан заброс крови в левое предсердие через митральный клапан (МК).
Так же, как и при митральном стенозе, в сложных клинических ситуациях со спорными результатами обследования или перед кардиохирургической операцией может быть назначена катетеризация полостей сердца с измерением разницы давлений в его камерах. Если у пациента с данным пороком присутствует ишемическая болезнь сердца, врач может счесть необходимым проведение коронароангиографии (КАГ) с введением рентгенконтрастного вещества в коронарные (сердечные) сосуды и оценкой их проходимости.
При «немой» форме пролапса митрального клапана аускультативные признаки отсутствуют. Аскультативный вариант пролапса митрального клапана характеризуется изолированными щелчками, позднесистолическими шумами, голосистолическими шумами. Фонокардиография документально подтверждает выслушиваемые звуковые феномены.
Наиболее эффективным методом выявления пролапса митрального клапана служит УЗИ сердца, позволяющее определить степень пролабирования створок и объем регургитации. При распространенной дисплазии соединительной ткани могут выявляться дилатация аорты и ствола легочной артерии, пролапс трикуспидального клапана, открытое овальное окно.
Рентгенологически, как правило, обнаруживаются уменьшенные или нормальные размеры сердца, выбухание дуги легочной артерии. ЭКГ и суточное мониторирование ЭКГ регистрируют стойкие или транзиторные нарушения реполяризации миокарда желудочков, нарушения ритма (синусовую тахикардию, экстрасистолию, пароксизмальную тахикардию, синусовую брадикардию, синдром WPW, мерцание и трепетание предсердий). При митральной регургитации II—III степени, нарушениях сердечного ритма, признаках сердечной недостаточности проводится электрофизиологическое исследование сердца, велоэргометрия.
Пролапс митрального клапана следует дифференцировать от врожденных и приобретенных пороков сердца, аневризмы межпредсердной перегородки, миокардитов, бактериального эндокардита, кардиомиопатии. Целесообразно привлечение к диагностике и лечению пролапса митрального клапана различных специалистов: кардиолога, невролога, ревматолога.
Диагностика митральной недостаточности должна осуществляться на основании следующих комплексных мероприятий:
- беседа, осмотр, пальпация и перкуссия, аускультация пациента;
- данные ЭКГ (электрокардиограмма);
- данные рентгенографии грудной клетки;
- данные эхокардиографии;
- данные УЗИ сердца;
- результаты зондирования сердечных полостей;
- данные вентрикулографии.
Грамотный сбор анамнеза во время тщательного расспроса, осмотра, пальпации и перкуссии больного может скоординировать врача на дальнейшие исследования для точной постановки диагноза. При перкуссии определяются расширенные границы сердца, особенно с левой стороны. Во время аускультации в зависимости от степени митральной недостаточности выявляют систолические шумы разной интенсивности.
По данным рентгенограммы и ЭКГ диагностируют расширение левых желудочка и предсердия.
Наиболее информативный метод диагностики – эхокардиография, здесь можно оценить дефект и степень поражения самого клапана. Для более конкретной диагностики при наличии фибрилляций предсердий применяется чрезпищевая ЭхоКГ.
Пролапс митрального клапана, будучи преимущественно бессимптомным заболеванием, диагностируется, как правило, «случайно», в ходе обследования по другой причине.
Для диагностики этого состояния необходимы следующие анализы:
- Аускультация сердца: первый уровень исследования, которое врач проводит с помощью стетоскопа. У людей, страдающих от пролапса митрального клапана врач может услышать характерный «щелчок» в дополнение к обычным звукам, издаваемым сердцем (тоны сердца).
- ЭКГ: электрокардиограмма может быть полезна, чтобы выявить наличие пролапса митрального клапана сердца. У людей, страдающих от этого состояния, трек покажет изменения в переполяризации и наличие перевернутых T-волн.
- Эхокардиография: представляет собой более эффективное исследование. Выполняется, как обычное УЗИ и позволяет оценить размеры, форму сердца, и понять, есть ли сбои в работе клапанов и полостей сердца.
- Эходопплерография: разновидность эхокардиографии, которая позволяет оценить поток крови, проходящий через митральный клапан – скорость и направление.
Последствия пролапса митрального клапана
Пациент, имеющий пролапс митрального клапана, как правило, не отмечает каких-либо последствий для здоровья, так как доброкачественная форма заболевания протекает бессимптомно.
Однако, могут иметь место очень серьёзные последствия, например:
- Клапанная регургитация: возникает из-за отсутствия герметичности клапана и возврата крови из предсердия в желудочек. Предрасполагает к развитию инфекционного эндокардита и клапанной недостаточности.
- Недостаточность клапанов сердца: вызвана неспособностью сердца перекачивать кровь должным образом из-за нарушений в работе клапанов. Предрасполагает к развитию сердечной недостаточности, накоплению жидкости и трудностям с дыханием.
- Инфекционный эндокардит: бактериальная инфекция сердца, которая, если не лечить должным образом, может оказаться фатальной для субъекта.
Лекарственная терапия митрального пролапса
Лекарственная терапия пролапса митрального клапана имеет целью предотвратить последствия, главным образом, инфекционный эндокардит.
Медикаментозное лечение опирается на использование следующих лекарств:
- Антибиотики: используются в качестве меры предосторожности во всех тех случаях, в которых необходимо подвергнуть пациента даже тривиальной операции, например, удаление зуба, или в случае инвазивных диагностических процедур, таких как бронхоскопия. Используются антибиотики широкого спектра действия, такие как амоксициллин: такое лечение позволяет избежать осложнений, как инфекционный эндокардит.
- Бета-блокаторы: препараты, которые имеют способность понижать артериальное давление и которые используются когда появляются такие симптомы, как аритмия или тахикардия. Принимают, в основном, каридоселективные бета-блокаторы, которые также имеют сосудорасширяющее действие, в частности, атенолол и метопролол.
- Другие препараты: например, антикоагулянты, такие как аспирин, дигоксин, в случае необходимости усилить сердцебиение, и мочегонные, если имеется накопление жидкости в легких.
Лечение митральной недостаточности
По мере прогрессирования изменений в створках клапана, а также при повторных ревматических атаках компенсаторных механизмов в сердце не достаточно, поэтому наступает стадия субкомпенсации. При физической нагрузке, например, при длительной и быстрой ходьбе на большие расстояния, активном подъеме по лестнице появляются одышка, боли в левой половине грудной клетки, учащенное сердцебиение (тахикардия), перебои в сердце, нарушения ритма сердца (чаще всего мерцательная аритмия). В этот же период пациент замечает отеки стоп и голеней.
На поздних стадиях (стадии декомпенсации, выраженной декомпенсации и терминальная) жалобы принимают характер постоянных и беспокоят пациента не только при обычной бытовой активности, но и в покое. Одышка может быть проявлением «сердечной» астмы и отека легких – больной в положении лежа не может дышать, находится в положении полусидя;
возникают приступы удушливого кашля с возможным кровохарканьем; отеки наблюдаются не только на конечностях, но и по всему телу; пациента беспокоят тяжесть в правом подреберье и увеличение живота в объеме из – за выраженного застоя крови в печени. Развиваются дистрофические изменения во внутренних органах, так как сердечная мышца настолько истощена, что не способна обеспечивать кровью ткани и органы организма.
– для уменьшения общего периферического сопротивления сосудов, в которые увеличенному левому желудочку предстоит выталкивать кровь, назначаются ингибиторы АПФ и бета – адреноблокаторы: периндоприл 2 – 4 мг один раз в сутки, фозиноприл 10 – 40 мг один раз в сутки; карведилол 12.5 – 25 мг один раз в сутки, бисопролол 5 – 10 мг один раз в сутки.
– для уменьшения притока крови к растянутому правому предсердию назначаются нитраты – препараты нитроглицерина и его аналоги: нитроспрей под язык 1 – 3 дозы при приступах одышки или загрудинных болей, кардикет 20 – 40 мг за 20 минут до физической нагрузки на ранних стадиях и ежедневно от одного до пяти раз в сутки на поздних стадиях (при выраженной одышке и частых эпизодах отека легких).
тромбо Асс 50 – 100 мг в обед после еды; варфарин 2. 5 мг, плавикс 75 мг – доза рассчитывается индивидуально под строгим контролем показателей свертывания крови.- при наличии мерцательной аритмии применяются антиаритмические препараты, способствующие восстановлению правильного ритма (при пароксизмальной форме) – поляризующая смесь внутривенно, амиодарон, новокаинамид в/в.
При постоянной форме мерцания предсердий назначаются сердечные гликозиды (коргликон, строфантин) и бета – адреноблокаторы.- для профилактики повторных ревматических атак, а также при проведении инвазивных (с внедрением в ткани организма) вмешательств используются антибиотики (бициллин, амоксициллин с клавулановой кислотой и др).

Схема лечения устанавливается индивидуально для каждого пациента лечащим врачом.
Из хирургических методов лечения используются пластика клапана (подшивание створок клапана, сухожильных хорд) и его протезирование.
На рисунке изображено протезирование клапана механическим протезом.
Операция показана при второй степени порока (выраженная недостаточность) и при второй – третьей стадиях течения процесса (суб – и декомпенсации). В стадии выраженной декомпенсации применение хирургического метода лечения остается спорным в силу тяжелого общего состояния, а при терминальной стадии операция строго противопоказана.
При легких формах заболевания, когда пролапс митрального клапана выражен незначительно, а регургитация отсутствует или минимальна, лечения обычно не назначают. Однако лечение может быть необходимо тем пациентам, которые предъявляют жалобы на боли в сердце, обмороки и головокружения.
Поскольку подобные жалобы при умеренных изменениях структуры и функции клапана обусловлены чаще всего не собственно патологией сердца, а неврастенией, неврозами и другими неврологическими проблемами, то и лечение, соответственно, назначают неврологи (в тесном взаимодействии с кардиологами).
- Соблюдение режима – избегать стрессов, физических и психических перегрузок. Крайне желательно получить консультацию психотерапевта или психолога, пройти обучение по способам самоконтроля (над эмоциями, поведением), расслабления. Необходим правильный режим работы (днем, с нормированным рабочим временем и полноценным обеденным перерывом). Обязательный компонент лечения – полноценный ночной сон. При нарушениях сна показаны легкие снотворные.
- Проведение мероприятий с общеукрепляющим эффектом – закаливание, прогулки пешком на свежем воздухе, плавание в бассейне.
- Медикаментозную терапию – седативные (успокаивающие) препараты – такие, как пустырник, валериана, новопассит. Сильнодействующие транквилизаторы используют крайне редко. Также подключают препараты, нормализующие метаболизм (обмен веществ) в миокарде – кудесан, элькар и др.

При пролапсе 2–3 степени в сочетании с регургитацией, когда у пациентов часто выявляют повышение артериального давления и аритмии, дополнительно рекомендуют прием антигипертензивных и антиаритмических препаратов. Для предотвращения развития инфекционного эндокардита при пролапсах с регургитацией 2 степени и более рекомендуют проведение антибактериальной терапии.

В особо тяжелых случаях, плохо поддающихся консервативному лечению, может быть рекомендована кардиохирургическая коррекция. Главными показаниями к проведению хирургического вмешательства служат развитие хронической митральной недостаточности и риск формирования (или уже формирующиеся) пороков сердца.
Тактика ведения пролапса митрального клапана учитывает выраженность клинических симптомов вегетативного и сердечно-сосудистого спектра, особенности течения основного заболевания. Обязательными условиями служат нормализация распорядка дня, труда и отдыха, достаточный сон, дозированные физические нагрузки. Немедикаментозные мероприятия включают аутотренинг, психотерапию, физиотерапию (электрофорез с бромом, магнием на шейно-воротниковую зону), иглорефлексотерапию, водные процедуры, массаж позвоночника.
Медикаментозная терапия при пролапсе митрального клапана преследует цели устранения вегетативных проявлений, предупреждения развития дистрофии миокарда, профилактики инфекционного эндокардита. Пациентам с выраженной симптоматикой пролапса митрального клапана назначаются седативные препараты, кардиотрофики (инозин, калия и магния аспарагинат, витамины, карнитин), бета-адреноблокаторы (пропранолол, атенолол), антикоагулянты. При планировании малых хирургических вмешательств (экстракции зуба, тонзиллэктомии и пр.) показаны курсы превентивной антибиотикотерапии.
При развитии гемодинамически значимой митральной регургитации, прогрессировании сердечной недостаточности возникает необходимость в протезировании митрального клапана.
При недостаточности митрального клапана лечение должен назначать только врач-кардиолог. Нельзя заниматься самолечением и прибегать к народным методам!
Лечение должно быть направлено на устранение причины, вызвавшей митральную недостаточность, то есть на предшествующее патологическому процессу заболевание.
В зависимости от степени митральной недостаточности и тяжести состояние может быть проведено медикаментозное лечение, в некоторых случаях необходима хирургическая операция.
Лёгкая и умеренная степень требует приём лекарственных препаратов, действие которых направлено на снижение частоты сердечных сокращений, сосудорасширяющих препаратов (вазодилататоров). Важно вести здоровый образ жизни, не пить и не курить, избегать состояний физиологического переутомления и психологического напряжения. Показаны прогулки на свежем воздухе.
При недостаточности митрального клапана 2 степени, а также при третьей назначаются пожизненно антикоагулянты для предотвращения тромбозов сосудов.

Начиная с третьей степени, при явно выраженных патологических изменениях прибегают к хирургическому восстановлению клапана. Делать нужно как можно раньше, чтобы не произошли необратимые дистрофические изменения в левом желудочке.
Существуют следующие показаний для операции:
- обратный отток крови составляет более 40% выброса крови сердцем;
- нет положительного эффекта при лечении эндокардита инфекционного характера;
- необратимые склеротические изменения митрального клапана;
- сильная дилатация правого желудочка, дисфункция систолы;
- тромбоэмболия сосудов (одна или множество).
Осуществляют реконструктивные операции на створках клапана, его кольце. Если невозможна такая операция, то производят реконструкцию клапана – удаление повреждённого и замена его искусственным.
Современная медицина применяет самые высокотехнологичные ксеноперикардиальные и синтетические материалы для протезирования митрального клапана. Существуют также механические протезы, которые делают из специальных сплавов металлов. Биологические протезы подразумевают использование тканей животных.
Нередко лечение пролапса митрального клапана не является для пациентов необходимым. Его важность рассматривается в ситуациях, при которых существенным образом нарушается сердечный ритм, а также появляются боли в сердце. Актуальность выраженных форм невротических расстройств в сочетании с ПМК может потребовать использования транквилизаторов, отдельно рассматриваются методы миорелаксации и аутотренинга.

Акцент делается и на необходимости изменения образа жизни (корректировка времени режима труда/отдыха, исключение переутомлений и перегрузок (эмоциональных, физических), а также интоксикаций в рамках производства и бытовых условий). Рекомендуются бальнеологические и климатические курорты, массаж, иглорефлексотерапия и водные процедуры.
Астенические расстройства определяют необходимость в назначении поливитаминов. Синдром гипервентиляции может устраняться за счет специальной дыхательной гимнастики. Также необходимо систематическое посещение врача ввиду возможного прогрессирования с возрастом ПМК и развития на его фоне тяжелых форм осложнений.
Полезные советы для страдающих от митрального пролапса
Как уже упоминалось ранее, пролапс митральных клапанов сердца – это доброкачественное состояние, которое вызывает серьезные последствия, только если приводит к выраженным нарушениям в работе клапана.
Обычно же, субъект может свободно осуществлять свою повседневную жизнь, почти без ограничений, обращая только внимание некоторые детали:
- Страдающим от пролапса митрального клапана женщинам следует осторожно относиться к приёму противозачаточных таблеток. Эти препараты, у предрасположенных лиц, могут привести к эпизодам тромбоза, но, чтобы избежать этого риска, надо просто пройти анализы крови для оценки свертывания крови.
- Когда Вы идёте к стоматологу с целью удаления зуба, важно провести профилактический приём антибиотиков для предотвращения серьезных последствий в форме инфекционного эндокардита.
- Если вы планируете поездку в горы, следует знать, что высота не влияет на клиническую картину пролапс митрального клапана. Однако, из-за нехватки кислорода Вы можете чувствовать себя уставшим и утомленным, независимо от патологии.
- Спортивная деятельность, на любом уровне, не исключается. Тем не менее, рекомендуется всегда выполнять все необходимые анализы, чтобы обеспечить свою безопасность.
- Пролапс митрального клапана не является противопоказанием для беременности. Тем не менее, необходимо регулярно проходить медицинские осмотры, и, кроме того, не следует прибавлять слишком много килограмм, чтобы избежать большой нагрузки на сердце. Также нет противопоказаний для естественных родов, но конкретные действия должен определять врач.
Прогноз и профилактика пролапса митрального клапана
Благоприятный прогноз при митральной недостаточности 1-2 степени даётся почти в 100% случаев. Пациент может сохранять свою работоспособность многие годы. Важно находиться под присмотром специалистов, проходить консультации и диагностические обследования. При таких фазах заболевания разрешается даже беременность и вынашивание ребёнка. Разрешение от родов в этих случаях проводится путем проведения операции Кесарева сечения.
Более сильные патологические изменения при недостаточности приводят к тяжелейшим нарушениям со стороны системы кровообращения в целом. Неблагоприятные прогнозы обычно предполагаются при присоединении к пороку сердечной недостаточности хронического течения. Показатели смертности по этой категории довольно высокие.

Митральная недостаточность – серьёзнейший порок, поэтому нельзя затягивать его выявление, диагностику, лечение.
Основные меры профилактики данной патологии направлены на недопущение развития осложнений. Прежде всего, это:
- здоровый образ жизни пациента;
- умеренность в еде;
- отказ от жирного и острого;
- отказ от алкоголя и курения.
Первичная профилактика начинается в детском возрасте и включает такие элементы, как закаливание, своевременное лечение инфекционных заболеваний, в том числе зубной кариес и воспалительные заболевания миндалин.
Вторичная профилактика заключается в приёме препаратов, которые расширяют сосуды (вазодилататоры), улучшают кровоток, понижают артериальное давление.
Митральная недостаточность может дать рецидив даже после операционного вмешательства. Следовательно, нужно беречь себя, принимать все предписанные доктором препараты, выполнять его советы.
В подавляющем большинстве случаев пролапс митрального клапана протекает без осложнений, практически не причиняя беспокойства пациентам.

Прогноз при 1–2 степени с минимальной регургитацией или без нее благоприятный, ограничений практически нет, и они касаются лишь значительных физических нагрузок.
При пролапсе 3 степени либо при наличии выраженной регургитации прогноз гораздо серьезнее, а течение патологии нестабильно и непредсказуемо, она опасна своими осложнениями, поэтому для улучшения качества жизни пациента и снижения рисков может быть рекомендована кардиохирургическая коррекция аномалии.
Даже при отсутствии жалоб со стороны сердца у пациента прогноз для жизни неблагоприятный, так как происходит прогрессирование заболевания с развитием нарушений гемодинамики, которые без лечения приводят к тяжелому нарушению функций организма и к летальному исходу.
При своевременно проведенной операции и грамотном назначении препаратов продолжительность жизни увеличивается, так же как и улучшается качество жизни.
Врач терапевт Сазыкина О.Ю.
Прогноз сильно зависит от причины, которая вызвала болезнь.
- При гипертонии прогноз зависит от основного заболевания и степени выраженности сердечной недостаточности.
- Ревматические пороки МК наблюдают длительное время (могут и год, и десятилетия). Они способны годы не беспокоить человека. А если появляются жалобы, то врачи назначают медикаменты. Лекарства принимают курсами (месяц или два) на протяжении жизни. Когда медикаменты неэффективны, то рекомендуют операцию – протезирование митрального клапана (пришивают искусственный клапан сердца на место митрального).
- Инфекционный эндокардит даже консервативно излечивается полностью. Лечение долгое – месяцы. Прогноз хороший.
- Лечение у наркоманов при инфекционном эндокардите носит очень кратковременный эффект. Летальность крайне высока, даже после операции протезирования МК. Выживают единицы в течение первых двух лет. Прогноз плохой.
Сам по себе пролапс митрального клапана (без осложнений) имеет хороший прогноз.
Бессимптомное течение пролапса митрального клапана характеризуется благоприятным прогнозом. Таким пациентам показано диспансерное наблюдение и проведение динамической ЭхоКГ 1 раз в 2-3 года. Беременность не противопоказана, однако ведение беременности у женщин с пролапсом митрального клапана осуществляется акушером-гинекологом совместно с кардиологом. Прогноз при вторичном пролапсе митрального клапана во многом зависит от течения основного заболевания.
Профилактика пролапса митрального клапана предполагает исключение неблагоприятных влияний на развивающийся плод, своевременное распознавание заболеваний, вызывающих повреждение клапанного аппарата сердца.
Прогрессирование регургитации при митральной недостаточности наблюдается у 5–10% пациентов. Пятилетняя выживаемость составляет 80%, десятилетняя – 60%. Ишемическая природа митральной недостаточности быстро приводит к тяжелому нарушению кровообращения, ухудшает прогноз и выживаемость. Возможны послеоперационные рецидивы митральной недостаточности.
Митральная недостаточность легкой и умеренной степени не является противопоказанием к беременности и родам. При высокой степени недостаточности необходимо дополнительное обследование с всесторонней оценкой риска. Больные с митральной недостаточностью должны наблюдаться у кардиохирурга, кардиолога и ревматолога. Профилактика приобретенной недостаточности митрального клапана заключается в предупреждении заболеваний, приводящих к развитию порока, главным образом, ревматизма.