Оглавление
- 1 3. Прогрессирующая стенокардия напряжения.
- 2 Субэндокардиальная ишемия миокарда нижней области
- 3 Характерные симптомы
- 4 Профилактика ишемии
- 5 2. Боковые инфаркты миокарда.
- 6 5. Переднезадний или глубокий перегородочный инфаркт миокарда.
- 7 Причины заболевания
- 8 Диагностирование
- 9 Экг при гипокалиемии
- 10 Экг при гиперкалиемии
- 11 Профилактические меры
- 12 Экг при кардиомиопатиях
- 13 Экг при нейроциркуляторной дистонии
- 14 Атипичные формы предсердной пароксизмальной тахикардии
- 15 Приложение 1
- 16 Особенности диагностики
- 17 Амплитудно-временные параметры
3. Прогрессирующая стенокардия напряжения.
При
стенокардии напряжения в 50–70% случаев
в состоянии покоя изменений на ЭКГ нет.
Для выявления признаков ишемии или
ишемического повреждения используются
нагрузочные тесты (велоэргометрия,
тредмил-тест и др.), тест чреспищеводной
кардиостимуляции, а также фармакологическая
проба с изопротеринолом.
У
большинства больных в состоянии покоя
вначале заболевания изменений на
ЭКГ нет. По мере прогрессирования
стенокардии могут появляться признаки
субэндокардиальной ишемии (высокие
зубцы Т) или субэндокардиального
повреждения и трансмуральной ишемии
(снижение сегмента ST и уменьшение
амплитуды зубца Т, его двухфазность –
или Т–).
Для
нее в большинстве случаев характерны
изменения на ЭКГ уже в покое в виде
трансмуральной ишемии (отрицательные
зубцы Т). Во время приступа стенокардии
ишемические изменения нарастают, и на
ЭКГ появляется субэндокардиальное
повреждение (к изменениям зубца Т
присоединяется депрессия сегмента ST).
В
большинстве случаев в покое ЭКГ находится
в пределах нормы. Во время ангинозного
приступа на ЭКГ появляются признаки
субэпикардиального (трансмурального)
повреждения (подъем сегмента ST на 1–2
мм и более), нередко в сочетании с
желудочковой экстрасистолией. Это
наиболее часто отмечается при стенокардии
Принцметала на фоне неизмененных или
малоизмененных коронарных сосудов.
Некроз
Некроз,
или инфаркт, сердечной мышцы характеризуется
необратимыми изменениями мышечных
волокон — их гибелью. Некротизи-рованная
ткань сердца не участвует в возбуждении,
поэтому на ЭКГ, зарегистрированной в
отведениях с положительным электродом
над зоной некроза, выявляется прежде
всего нарушение процесса деполяризации
желудочков — изменение комплекса QRS.

1) патологический
зубец Q (глубокий, широкий {amp}gt;0,03 с,
деформированный);
2) уменьшение
амплитуды зубца R, вплоть до полного
исчезновения, комплекс QS;
3) изменение сегмента
ST и зубца Т (в ряде случаев этот признак
важнейший).
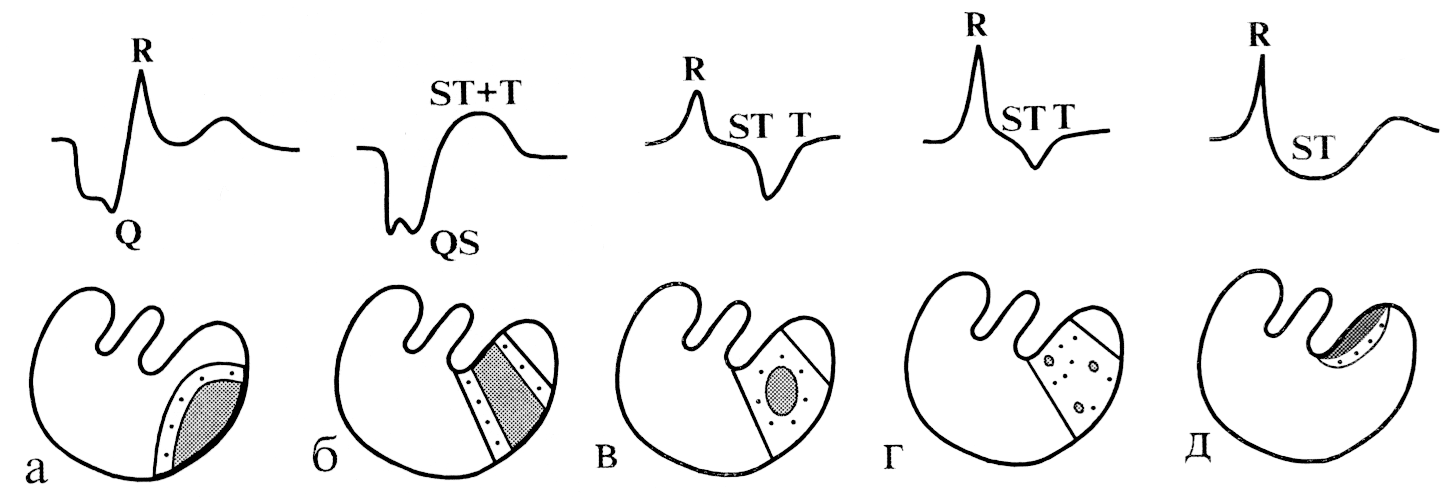
1)
крупноочаговый инфаркт миокарда
(патологический Q, уменьшение амплитуды
R, изменение сегмента ST и зубца Т;
2)
трансмуральный инфаркт миокарда
(комплексQS
в нескольких отведениях, изменение ST и
Т);
3)
интрамуральный инфаркт миокарда
(уменьшение амплитудыR,изменение
ST и Т);
4) мелкоочаговый
инфаркт миокарда (изменение ST и Т);
5)
субэндокардиальный инфаркт миокарда
(выраженная депрессия сегмента ST в
сочетании с изменением зубца Т).
Рис.
143. Виды
инфаркта миокарда в зависимости от
глубины поражения:
а
— крупноочаговый; б — трансмуральный;
в — интрамуральный; г — мелкоочаговый;
д — субэндокардиальный.
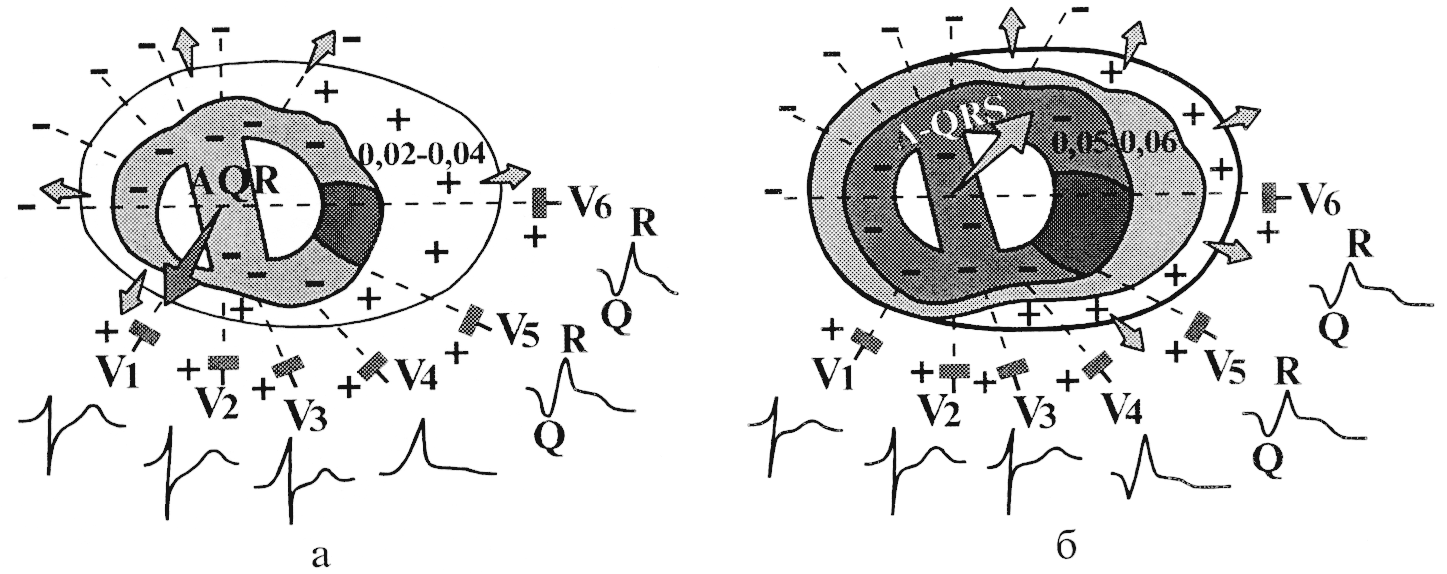
Рассмотрим
формирование комплекса QRS в грудных
отведениях в зависимости от глубины и
локализации инфаркта миокарда (рис.
144).
Представим,
что в переднебоковой стенке левого
желудочка имеется крупноочаговый
некроз, охватывающий обширную зону
сердечной мышцы, расположенную у
эндокарда и в средних слоях стенки. При
этом субэпикардиальные отделы
переднебоковой стенки и передней
стенки остаются непораженными.
В
первую половину возбуждения желудочков
(рис. 144, а), когда волна деполяризации
охватывает межжелудочковую перегородку
и субэндокардиальные отделы стенки
левого желудочка, участок, расположенный
в переднебоковой стенке, не возбуждается,
и в нем не возникает ЭДС. В этот период
суммарный моментный вектор QRS создается
векторами возбуждения непораженных
отделов межжелудочковой перегородки,
задней стенки и переднеперегородочной
области левого желудочка.
В
следующую стадию деполяризации (рис.
144, б) волна возбуждения охватывает уже
непораженные субэпикардиальные отделы
левого желудочка над зоной некроза, а
также в других отделах сердца. Возбуждение
при этом, как и в норме, распространяется
по направлению к эпикарду, а суммарный
моментный вектор деполяризации
направлен в сторону положительных
электродов грудных отведений V4–V6.
В этих отведениях регистрируется теперь
положительное отклонение — небольшой
зубец R.
Рис.
144. Формирование
комплекса QRS в грудных отведениях при
крупноочаговом инфаркте миокарда
переднебоковой стенки левого
желудочка:
а — начало деполяризации желудочков;
б — окончание деполяризации желудочков.
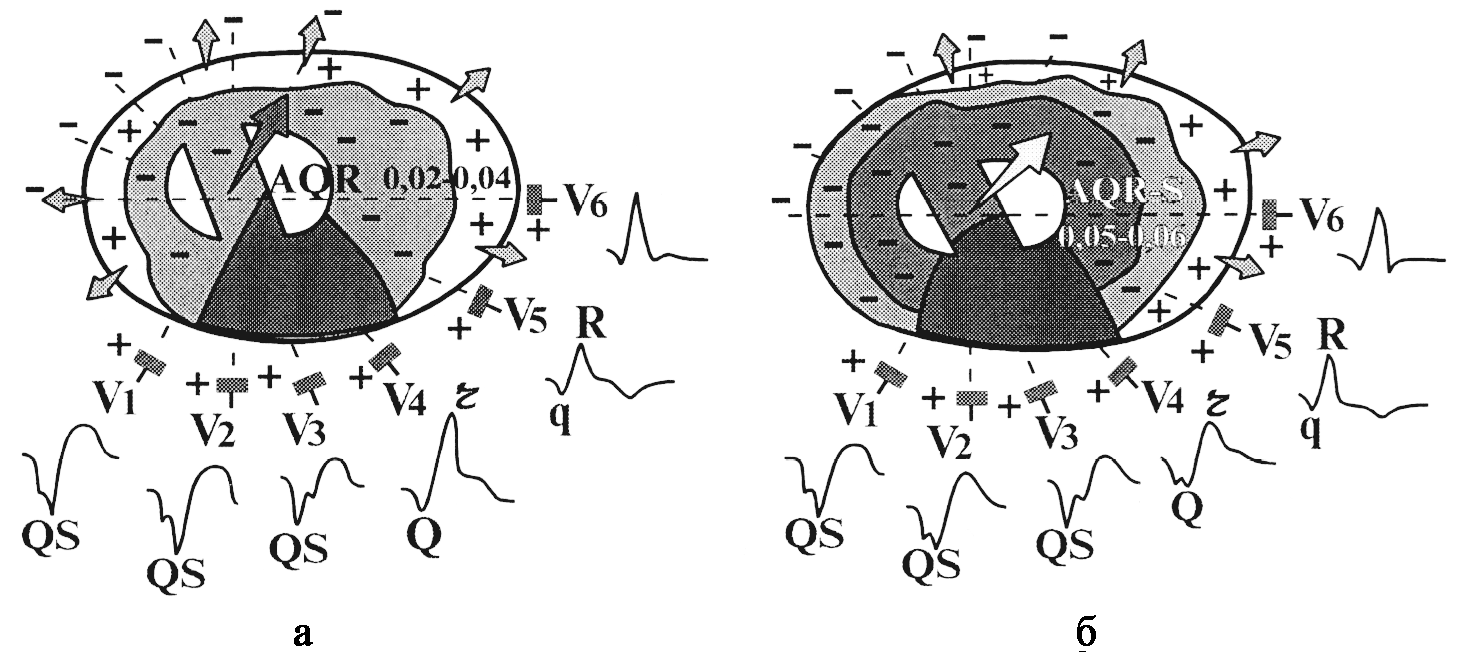
Предположим
теперь, что в переднеперегородочной
области имеется трансмуральный некроз
(рис. 145). При этом значительный участок
миокарда передней части межжелудочковой
перегородки и передней стенки левого
желудочка полностью не участвует в
возбуждении, а во время деполяризации
желудочков не возникает ЭДС.
В то же
время, в остальных отделах сердечной
мышцы, в частности в боковой и задней
стенках левого желудочка, а также в
задней части межжелудочковой перегородки,
волна деполяризации, как и в норме,
беспрепятственно распространяется от
эндокарда к эпикарду. ЭДС этих областей,
объединяясь, отклоняет суммарный вектор
QRS в сторону, противоположную области
некроза, т. е. назад и слегка влево.

Рис.
145. Формирование
комплекса QS в грудных отведениях при
трансмуральном инфаркте миокарда
передней стенки левого желудочка:
а
— начало деполяризации желудочков; б
— окончание деполяризации желудочков.
Суммарные
моментные векторы как начальной, так и
конечной деполяризации желудочков
направлены в сторону отрицательных
полюсов отведений V1–V3.
Поэтому в этих отведениях формируется
комплекс QS. В остальных отведениях
регистрируется малоизмененный
желудочковый комплекс QRS, а в V4,
положительный электрод которого
расположен над зоной нетрансмурального
некроза, регистрируется комплекс
типа Qr.
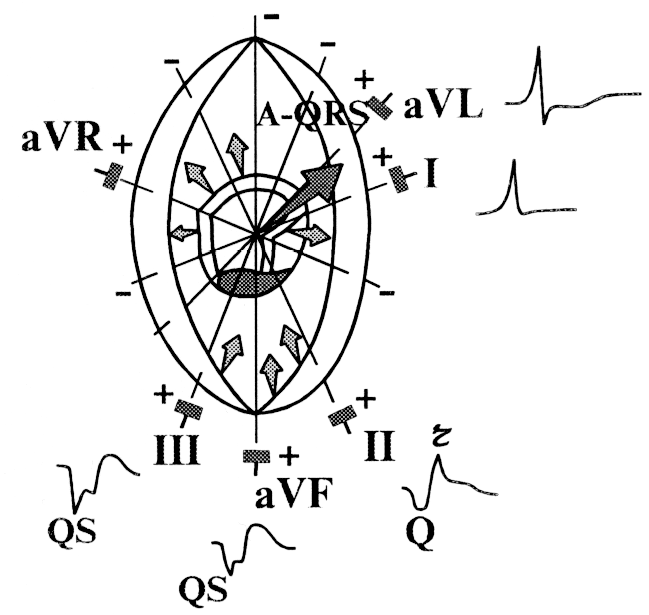
При
инфаркте миокарда, локализованном в
нижних (заднедиафрагмальных) отделах
левого желудочка (рис. 146), суммарный
вектор деполяризации желудочков обращен
к отрицательным полюсам отведений
III, aVF (II), где и регистрируется зубец Q
или комплекс QS.
Рис.
146. Формирование
комплекса QRS в отведениях от конечностей
( II, III, aVF ) при инфаркте миокарда нижней
стенки левого желудочка.
Рассмотрим теперь,
как изменится форма комплекса QRS при
заднебазальной локализации некроза
(рис. 147).
Рис.
147. Формирование
комплекса QRS в грудных отведениях при
инфаркте миокарда заднебазальной стенки
левого желудочка.
В
этом случае обширный участок задней
стенки практически не участвует в
возбуждении. Суммирующие ЭДС непораженного
миокарда межжелудочковой перегородки,
передней и боковой стенок левого
желудочка отклоняют суммарный
результирующий вектор желудочковой
деполяризации вперед, т. е. в сторону
положительных полюсов отведений V1–V3,
что приводит к увеличению амплитуды
зубца R в этих отведениях.
ЭКГ при инфаркте
миокарда изменяется в зависимости от
времени, прошедшего от начала некроза.
На рис. 148 представлена динамика ЭКГ
во времени при крупноочаговом инфаркте
миокарда.
Рис.
148. Динамика
ЭКГ при крупноочаговом инфаркте миокарда.
1)
стадию повреждения, или острейшую
стадию, продолжительностью от
нескольких часов до 1–3 суток (подъем
ST и Т);
2)
острую стадию — до 2–3 недель от начала
ангинозного приступа (патологический
Q илиQS,
уменьшение амплитудыR,
подъем ST, T в последующем /–Т);
3)
подострую стадию — до 1,5–2 мес. от начала
инфаркта (ST приближается к изолинии,
Т–);
4)
стадию рубцевания — до 4–8 мес. от начала
инфаркта (ST на изолинии, зубец Т — или
или изоэлектричен, иногда появляется
rS на месте QS).
Для
острого инфаркта миокарда (стадии 1, 2 и
начало 3) характерны реципроктные
изменения в виде снижения сегмента ST и
Т – на противоположной инфаркту миокарда
стенке.
На рис. 149 представлена
динамика ЭКГ в зависимости от стадии
инфаркта миокарда.
Рис.
149. Динамика
ЭКГ в зависимости от стадии инфаркта
миокарда:
а
— острейшая стадия; б — острая стадия;
в — подострая стадия;
г — рубцевание.
Стадии инфаркта
миокарда можно диагностировать по ЭКГ
только при крупноочаговом и трансмуральном
инфаркте миокарда.
Субэндокардиальная ишемия миокарда нижней области
Если обнаружилась субэндокардиальная ишемия на ЭКГ и диагноз был подтвержден, то больным назначают терапию, направленную на развитие компенсаторных возможностей. Принимаются меры для того, чтобы направить кровоток в обход артерии, подвергшейся изменениям. С этой целью применяются медикаментозные препараты, физиотерапевтические процедуры или оперативное вмешательство. При остром течении ишемии пациентам приписывают обезболивающие средства.
Любое назначение должен делать только специалист на основании результатов обследования. Самостоятельно принимать какие-либо препараты при ишемии противопоказано, так как можно усугубить положение и вызвать осложнения!
Лечение ишемии подразумевает создание условий, которые поспособствуют развитию компенсаторных возможностей. Это значит, что сосуд, который подвергся изменениям, должен замениться новыми сосудами, которые подходят органу и идут в обход старого русла. Это можно сделать с помощью физиотерапевтических процедур, медицинских препаратов и хирургического вмешательства. Если ишемия начинает носить острый характер, назначаются противоболевые лекарства.
Необходимо проверить кровь на такое свойство, как вязкость. После проверки свертывающих и противосвертывающих систем могут быть выявлены определенные отклонения, в случае которых будут назначены корректирующие препараты.
Все назначение должен делать врач. Самостоятельное лечение может сделать еще хуже, так как при назначении препаратов и процедур врач принимает во внимание не только состояние сердечно-сосудистой системы, но и организма в целом. В процессе лечение очень важно вести здоровый образ жизни и соблюдать диету. Эти же меры включаются в профилактику ишемии
Субэндокардиальная ишемия миокарда — это заболевание сердца, развивающееся при недостатке кровоснабжения внутреннего слоя миокарда. Субэндокардиальные артерии первыми страдают от нарушения кровоснабжения сердца.
Это объясняется тем, что внутренние слои сердечной мышцы снабжаются кислородом самыми тонкими ответвлениями сосудов. Кроме того, субэндокардиальная область и субэндокардиальные сосуды подвергаются наибольшему сжатию при сокращении сердца.
Сердечные сокращения происходят благодаря электрическим импульсам, проходящим через нервные клетки сердечной мышцы. Соответственно выделяют:
- фазу деполяризации (во время которой происходит сокращение сердца);
- фазу реполяризации (во время которой происходит расслабление сердечной мышцы и подготовка к следующему сокращению).
Фаза реполяризации более длительная: во время нее происходит восстановление отрицательного внутриклеточного заряда. Из-за нарушения в кровоснабжении сердца происходит изменение в ходе реполяризации желудочков, что и отражается на ЭКГ.
Каждая форма болезни имеет свое индивидуальное лечение, но все же можно выделить основные подходы в лечении патологии:
- Отказ от чрезмерной физической активности. Это необходимо в случае стенокардии напряжения, нарушения пульса и предпосылок к инфаркту. Стоит также контролировать свое состояние при подъеме по лестнице. Если же ИБС небольшая, рекомендованы неинтенсивные нагрузки в виде плавания, неспешной ходьбы или велопрогулок.
- Диетотерапия. Нужно пересмотреть свой рацион и исключить продукты, которые способствуют повышению холестерина в крови. Так, запрещена жирная пища, фаст-фуд, алкоголь. Меню нужно обогатить продуктами, которые способствуют расширению и укреплению сосудов. Так, стоит включить в рацион пищу, богатую клетчаткой и белками, а также мед, орехи, гранат, баклажан, цитрусовые фрукты, морскую капусту.
- Медикаментозная терапия. Врач может назначить бета-адреноблокаторы для снижения артериального давления, Нитроглицерин для расширения коронарных артерий, АПФ-ингибиторы для улучшения тока крови, препараты на основе статина для коррекции уровня холестерина в крови, Аспирин для предупреждения тромбозов.
- Коронарная ангиопластика. Относится к малоинвазивным методам и используется для расширения просвета (стента) суженных сосудов. Врач вводит через бедренную или плечевую артерию катетер с баллоном на конце, который доставляется до места сужения артерии, а после баллон раздувается. При этом холестериновая бляшка вдавливается в стенку сосуда, а просвет расширяется. После врач извлекает катетер.
- Стентирование. В этом случае врач вводит в сосуд катетер, который оснащен наконечником-пружинкой. Она остается в артерии после извлечения катетера и не позволяет стенкам сосудов сужаться.
- Хирургическое лечение. Некоторым больным для улучшения коронарного кровотока в виде хирургического вмешательства назначается аортокоронарное шунтирование, что необходимо для улучшения подачи кровотока. В самых тяжелых случаях необходима пересадка сердца.
Дополнительно читайте о лечении ИБС народными средствами в домашних условиях.
Это понадобится в любом случае, какой бы план лечения не назначил врач:
- Физическая активность. Включает в себя не только специальные упражнения, но и само отношение к физкультуре: необходимо осознавать её важность и искать возможность размяться в любое удобное время. Даже если работа подразумевает неподвижность, можно добираться до неё пешком частично или полностью, постараться во время рабочего дня отвлекаться, чтобы сделать пару простых упражнений.
- Правильное питание. Требуется пересмотреть привычки питания, отказаться от фастфуда, жирной, копченой и соленой пищи, алкоголя. Врач порекомендует диету, которая поможет не только избавиться от лишнего веса, если он есть, но и нормализовать уровень холестерина в крови, а также снабдить сердце необходимыми минералами.
- Работа над собой. Вероятно, потребуется изменить и взгляды на жизнь: избавиться от лишнего честолюбия, меньше требовать от себя и ожидать от других. Чтобы достигать своих целей, нужно быть здоровым, а для этого порой нужно спокойнее к этим целям относиться.
Изменение образа жизни – ключевой фактор решения проблемы в целом. Таблетки или операция не будут иметь должного эффекта, если не соблюдать другие рекомендации.
Иногда одной лишь коррекции образа жизни уже недостаточно и требуется лекарственная терапия. Она направлена на достижение сразу нескольких целей.
- Разжижение крови. Это улучшает её циркуляцию, ей проще достигать сердца и снабжать его кислородом.
- Расширение сосудов. Препараты снимают спазм сосудов, они расширяются и это снижает риск их закупорки.
- Антиишемические препараты уменьшают потребность миокарда в кислороде.
- Препараты для снижения давления. Если давление повышено, сосуды травмируются, что ухудшает ситуацию.
- Гипохолестеринемические препараты снижают уровень холестерина в крови, что уменьшает количество тромбов на стенках сосудов.
Операция подразумевает улучшение кровотока хирургическим путём без устранения первопричины ишемии. Возможны такие виды вмешательств:
- Коронарная ангиопластика. Это малоинвазивная процедура. Через бедренную артерию вводится стент, который в этот момент похож на сдувшийся баллончик. Когда он достигает места, где просвет сужен, баллончик расширяется и в сосуде устанавливается проволочный каркас. Это позволяет сохранять просвет необходимого диаметра.
- Коронарное шунтирование – более серьёзная операция, которая проводится на открытом сердце. Назначают её редко, в случаях, когда остальные методы показали себя неэффективными. Во время операции создаётся обходное русло из сосудов, которые позволяют крови достигать сердца, минуя поражённый участок сосуда.
Ишемия характеризуется как недостаточное кровоснабжение миокарда. Однако такое состояние считается преходящим и кратковременным. В процессе ее развития происходят различные электролитные и биохимические нарушения, хотя сама структура клетки сохраняется.
Ишемия исчезает после того, как исчезает процессы.
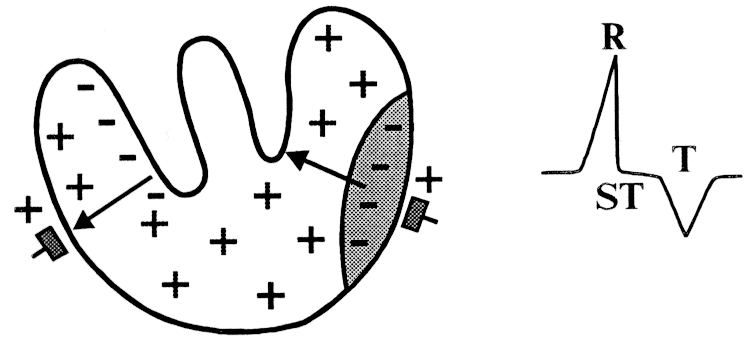
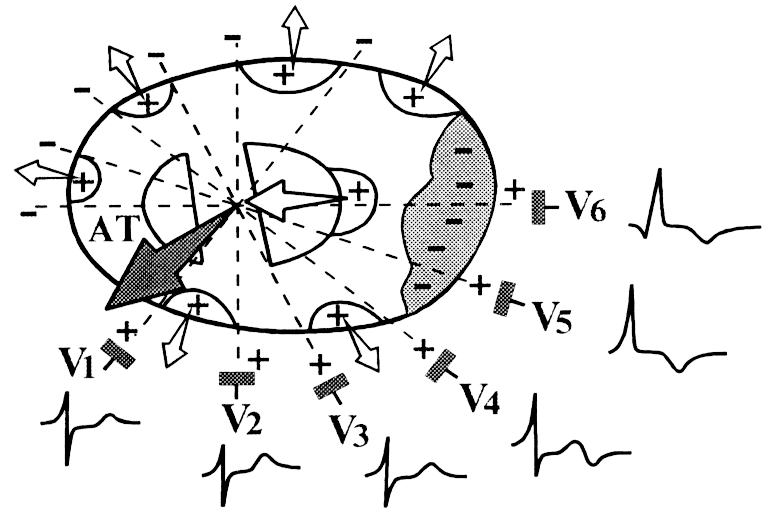
Важно понимать, что ишемия влияет именно на процесс реполяризации желудочков, который переходит к субэпикардиальным отделам миокарда от субэндокардиальных отделов. Миокард приобретает отрицательный заряд. Субэндокардиальная ишемия означает, что миокард целиком приобретает отрицательный заряд, но процессы деполяризации при этом не нарушаются.
Нужно отличать субэндокардиальную форму ишемии от субэпикардиальной. В первом случае, ишемия развивается на ограниченном участке, который и является субэндокардиальной зоной. Во втором же случае ишемия переходит от эндокарда до эпикарда.
Если сердце в сердце плохое кровоснабжение, и оно мало получает кислорода и питательных веществ, тогда развивается ишемия.

На ранних этапах развития, это заболевание проявляет себя периодически и длится недолго.
Из-за этого нарушения, строение клетки не нарушается, но так как на нее влияют другие патологии, она постепенно изменяется, и происходят серьезные нарушения в кровеносных сосудах.
Субэндокардиальная ишемия, проявляется короткими приступами. Спазмы проявляются только из-за изменений в работе сердца, затрагивая при этом только некоторые его области, кроме того, изменения могут быть в результатах кардиограммы, хотя видимых патологий нет.
Главное лечение заболевания, заключается в развитии компенсаторных способностей. Это означает, что при повреждении кровеносного сосуда, необходимо будет создать новый, который пустит кровоток в обход поврежденного участка. Поэтому, врач направит пациента на прохождение комплекса физиотерапевтических процедур. Они помогут восстановить кровообращение.
Параллельно с процедурами физиотерапии, назначается использование лекарственных средств или оперативное вмешательство. Если больной жалуется на сильные болевые ощущения, ему назначаются лекарственные средства, способные блокировать боль.

Главным показателем результативного лечения, называют вязкость крови больного. Поэтому во время диагностированного заболевания, в первую очередь проверяют кровь. Если анализ покажет, какое либо отклонение от нормы, лечащий врач пропишет медикаментозные препараты, чтоб провести коррекцию.
ВАЖНО! Больной должен понимать, что все лекарственные препараты, должен назначать только опытный специалист, потому что он будет обращать внимание не только на данное заболевание, но и на состояние сердца пациента. Если человек будет заниматься самолечением, он только усугубит и так не простое положение дел. Все, что в этом случае может сделать больной, это следить за своим питанием и физическими нагрузками.
Характерные симптомы
Симптомы заболевания могут быть различными. Чаще всего они проявляются следующим образом:
- боли жгучего или давящего характера, которая может переходить в левую руку, шею и так далее;
- тошнота;
- слабость;
- чувство нехватки воздуха.
Обычно самые первые симптомы — тягостные ощущения. На это нужно обратить внимание как можно скорее, так как от этого зависит более ранний успех от проводимого лечения. Стоит также учитывать, что я некоторых больных ишемия может проходить вообще без симптомов. Поэтому лучше всего регулярно проходить диагностику.
Классический симптом ишемии миокарда – неясный дискомфорт или боли за грудиной. Интенсивность боли зависит от индивидуальной чувствительности пациента к боли и степени тяжести поражения. Боль характеризуется как жгучая, распирающая, давящая, обычно иррадиирует по левой стороне грудной клетки, в руку, под лопатку, реже в шею и нижнюю челюсть.
В случае обширных поражений иррадиация возможна по всей грудной клетке. Существуют атипичные формы течения острой ишемии, при которых болевые ощущения локализуются в области эпигастрия либо отсутствуют. Безболевое течение заболевания чаще встречается у лиц, страдающих сахарным диабетом, алкоголизмом, а также пациентов преклонного возраста.
Очень важно своевременно выявить симптомы развития болезни. Хотя вначале больной их не замечает, через какое-то время признаки все-таки начинают проявляться:
- Одышка считается первым признаком. Сначала она беспокоит при физических нагрузках, быстрой ходьбе и подъеме по лестнице, но потом даже при спокойных действиях.
- Сердце начинает стучать неравномерно, пульс учащается, может стать редким. Нарушаются интервалы между ударами, то есть возникает аритмия.
- У больного часто повышается скачкообразно давление, то есть врач может поставить диагноз — гипертония.
- Иногда больной испытывает давящие боли за грудиной, которые как бы отдаются в плечо и шею с левой стороны. Когда стенокардия не блокируется, а боли в области сердца возрастают, значит, болезнь находится на пике своего развития. Возникает инфаркт миокарда.
Чаще всего ИБС протекает медленно, а люди не обращают внимания на небольшую одышку и редкие покалывания слева.
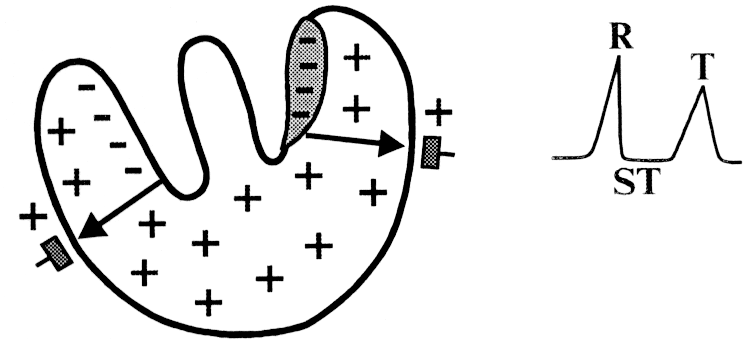
Патология опасна тем, что её симптомы легко не заметить и они не являются специфическими:
- едва заметная усталость;
- редкие проявления одышки после подъёма по лестнице;
- слабое покалывание в груди после большой нагрузки;
- беспричинная депрессия, вялость и апатия.
Чаще всего безболевая форма ИБС выявляется не по симптомам, а в ходе обследования.
Это заболевание имеет множество различных симптомов, однако некоторые из них встречаются наиболее часто:
- Тошнота.
- Больной начинает задыхаться, но в основном это ложная нехватка воздуха.
- Давящие и жгучие болевые признаки, которые проявляются на шее и руке.
- Слабость организма.
Как правило, первые ощущения человека, у которого развилось это заболевание, похожи на тягость. И нет никаких объяснений, этому феномену. Но следует отметить, что ишемическое заболевание такого вида может вообще не проявлять никаких симптомов. Из-за этого очень тяжело поставить правильный диагноз больному.
Поэтому доктора и советуют проходить ежегодные профилактические осмотры. Так возможность выявления ранних развитий патологий увеличивается, соответственно и повышаются шансы на успешное излечение от заболевания.
В зависимости от степени развития патологии, ее симптоматика может несколько отличаться. Чаще всего при этом встречаются следующие признаки:
- проблемы с дыханием, называемые ложной нехваткой воздуха, когда больной внезапно начинает задыхаться;
- тошнота;
- общая ослабленность, вялость;
- жжение и давящие ощущения в шее, руке.
Сложность постановки правильного диагноза упирается в практически полное отсутствие симптомов. На начальных стадиях недуг может проявляться общей тяжестью, которую большинство пациентов объясняют переутомлением.
Особенности
В 1/5 случаев остро возникшей «внезапной сердечной смерти» является трансмуральный инфаркт миокарда. Так что это такое? Так называется повреждение клеток сердца, при котором происходит некроз всех его оболочек (эндо-, мио- и эндокард).
По статистике,летние мужчины больше подвержены риску развития данной патологии, чем женщины. Это связано с более ранним началом формирования атеросклеротического поражения сосудов. После 55 лет этот риск выравнивается. Современный уровень медицины все же не может снизить высокий показатель смертности на догоспитальном этапе – это порядка 30-50% случаев.
- стеноз коронарной артерии атеросклеротической бляшкой (при уменьшении просвета на 50-75%);
- перекрытие просвета артерии оторвавшимся тромбом;
- повышенная нагрузка на сердце (подъем артериального давления, тахисистолоческая форма аритмии, тиреотоксикоз, увеличение размеров миокардиоцитовлевогожелудочка, анемия);
- спазм коронарных сосудов.
Нарушение доставки кислорода, длительностью больше 15 минут, вызывает необратимые нарушения в кардиомиоцитах, что приводит к их гибели.
Существует множество факторов, повышающих риск развития острого инфаркта миокарда. Они разделяются на модифицируемые, на которые можно повлиять, и немодифицируемые. Немодифицируемыми факторами являются пол, возраст, наследственность. Факторы, подвергающиеся корректировке, это:
- ожирение;
- вредные привычки (курение, алкоголь);
- артериальная гипертензия;
- уровень физической активности;
- содержание в крови холестерина, липопротеинов низкой/высокойплотности;
- нерациональное питание;
- стрессы, переутомления.
Устранение их способствует уменьшению вероятности развития инфаркта. Часто нельзя установить точную причину или фактор, который привел к образованию участка некроза мышцы. Это также отражается в диагнозе. Выделяют уточненный, с наличием патологического зубца Q и без него, неуточненный инфаркт.
Сам по себе обширный инфаркт, поражающий все слои сердца, является грозной патологией, часто приводящей к гибели больных. Но на его фоне могут возникать другие нарушения функционирования организма человека, что усугубляет прогноз. Осложнениями заболевания являются:
- тромбоэмболия сосудов разных органов;
- острая недостаточность сердца;
- разрыв сердца (внешний и внутренний);
- аневризма сердца;
- кардиогенный шок;
- синдром Дресслера;
- постинфарктная стенокардия;
- перикардит;
- нарушение деятельности органов пищеварения (парез кишечника, кровотечение);
- изменения проводимости/ритма сердца;
- психические нарушения (спутанность сознания, делирий, депрессия).
При остром трансмуральном инфаркте нижней стенки чаще возникает левожелудочковая недостаточность. Она проявляется развитием застойных явлений в сосудах легких. В результате чего у больных нарастает одышка, учащается сердцебиение, возникают признаки отека легких.
Кардиогенный шок – осложнение инфаркта миокарда, при котором недостаточное кровообращение запускает механизмы перераспределения крови. Кислород доставляется только самым важным органам человеческого организма – мозг, почки, печень. При этом страдают функции других. Проявляется шок резким падением давления, слабым пульсом, побледнением кожи, похолоданием конечностей, потливостью, задержкой мочи (анурия).
Некротизированные кардиомиоциты замещаются соединительной тканью с формированием рубца. Это состояние называется постинфарктным кардиосклерозом. Он остается у больного на всю жизнь. Большой рубец мешает нормальному току импульсов по проводящей системе сердца, что является одной из причин формирования аритмий.
Симптомы
Уровень болевого синдрома зависит от локализации и площади некроза мышц миокарда. Обширный (трансмуральный) инфаркт характеризуется наличием у больного таких жалоб:
- слабость;
- чувство страха приближающейся смерти;
- болевые ощущения в области сердца сжимающего, колючего характера;
- учащение сердцебиения;
- подъем артериального давления, при развитии шокового состояния – резкое его падение;
- чувство перебоев в работе сердца, его «замирание»;
- потливость;
- головокружение
- посинение кожных покровов, слизистых.
Болевой синдром не снимается от приема «Нитроглицерина», длиться больше 20 минут. Он может усиливаться и стихать. Для инфаркта характерно проведение болевых импульсов в нижнюю челюсть, левую руку, межлопаточное пространство и под левую лопатку. При этом возникает чувство «ватных» конечностей, онемение их.
Могут развиваться атипичные варианты инфаркта. В зависимости от преобладающего симптома, их делят на:
- цереброваскулярный – редко встречающийся вариант (до 1%), напоминающий клиническую картину инсульта;
- астматический – сопровождающийся приступом сердечной астмы;
- абдоминальный – протекает с клиникой «острого живота» и может быть причиной неправильного направления больных в хирургические стационары;
- аритмический – на первый план выходит клиника аритмий;
- бессимптомный («немой») – диагностируется случайно при снятии электрокардиограммы.
Диагностика
В основе диагностики инфарктного состояния лежит комплексное обследование больного. Оно включает:
- сбор жалоб и истории развития болезни;
- объективный осмотр больного (перкуссия, пальпация, аускультация легких и сердца, измерение АД, определение пульса);
- сдача общих анализов (анализ мочи, крови, определение уровня глюкозы, креатинина, печеночных проб, холестерина, СРБ);
- выявление специфических маркеров разрушения кардиомиоцитов (уровень тропонина, МВ-фракции креатинфосфокиназы, лактатдегидрогеназы-1);
- инструментальные неинвазивные методы (расшифровкаЭКГ, Эхо-КС сердца, КТ/МРТ исследование);
- инструментальные инвазивные методы (ангиография, КТ-ангиография).
Стандартом постановки заболевания является наличие характерных жалоб, повышение уровня тропонинов в динамике и отклонение от нормы кардиограммы. Трансмуральный инфаркт миокарда на ЭКГ выглядит в виде подъема/депрессии сегмента ST, изменении зубцов R и Т, наличия патологического зубца Q.
Профилактика ишемии
Первое, что нужно сделать тем, кто курит, но хочет избежать ишемии или ее обострения, нужно в обязательном порядке бросить эту вредную привычку. Кроме того, организм должен испытывать регулярные физические нагрузки. Конечно, следует уравновешенно подходить к этому вопросу, а лучше всего обсуждать нагрузки со специалистом.
Не менее важно соблюдать диету. Правильно питание всегда было залогом здоровья. В отношении питания важно обращать внимание на количество калорий, которые зависят от интенсивности физических нагрузок.
Сама по себе ишемия, если не прогрессирует и не обостряется, не является потенциально опасной угрозой для человека. Многое зависит от самого человека и его отношения к своему здоровью.
Информация на сайте предоставлена исключительно в ознакомительных целях и не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Как не допустить прогрессирования недуга? Для этого существует несколько советов специалистов:
- Отказаться от вредных привычек. Лицам, имеющим предрасположенность к развитию ишемии, курить категорически запрещено.
- Снизить физические нагрузки. По данному вопросу следует проконсультироваться со специалистом.
- Соблюдение диеты – важный шаг в борьбе с недугом. Необходимо снизить калорийность пищи.
Ишемия не обостряется и не прогрессирует сама по себе. Данный недуг выступает в качестве реакции организма на неблагоприятные факторы или другие заболевания. Поэтому болезнь можно предупредить, ведя правильный образ жизни. Если же она уже диагностирована, то лечить недуг следует незамедлительно, поскольку возможны осложнения, влекущие за собой серьезные последствия в виде ИБС.
Ишемические поражения различных областей миокарда развиваются на фоне воздействия многих факторов. Если исключить генетическую предрасположенность, то значительную часть этих факторов можно устранить, снизив вероятность развития патологии.
- отказаться от курения и минимизировать употребление алкоголя;
- скорректировать рацион, уменьшив количество жирной пищи;
- больше бывать на свежем воздухе;
- обеспечить дозированную физическую нагрузку.
При соблюдении этих необременительных правил ишемия, даже если будут предпосылки для ее развития, не скажется на качестве жизни, и не будет представлять опасности для здоровья.
Чтобы сердце работало полноценно долгие годы, необходимо заботиться о нем смолоду. Профилактическими мерами являются:
- полный отказ от курения и алкоголя;
- умеренные физические кардионагрузки;
- правильное питание;
- длительное пребывание на свежем воздухе;
- грамотно организованный режим труда и отдыха;
- создание благоприятного эмоционального фона.
Стоит понимать, что любую патологию всегда легче предупредить, чем потом пожинать плоды произошедшего. Поэтому заботьтесь о своем сердце и оставайтесь здоровы еще долгие годы.
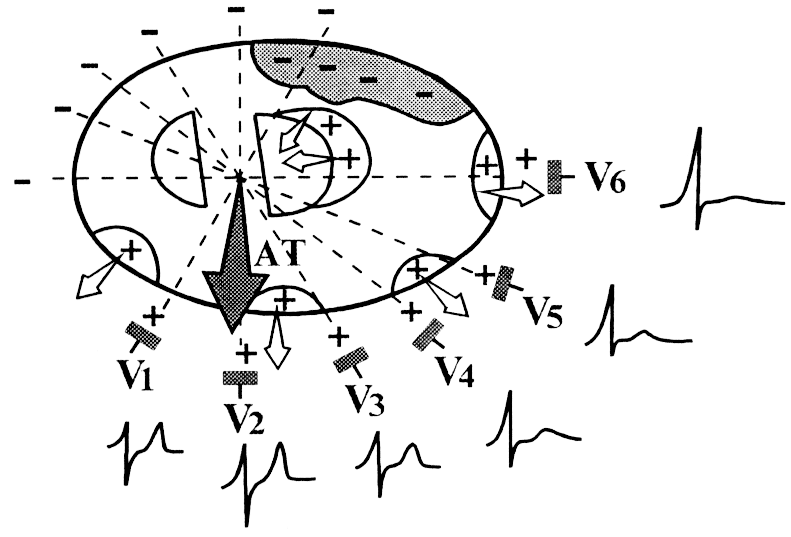
2. Боковые инфаркты миокарда.
A.
Инфаркт миокарда боковой стенки
(V5,
V6,
I, aVL, II, I по Небу).
Qr
реже QS или qRS, QrS, qrS в сочетании с изменением
ST–Т, –T;
реципроктные
изменения в V1,
V2
в виде увеличения амплитуды R, T.
Б.
Переднебоковой инфаркт миокарда:
см. выше.
B.
Заднебоковой инфаркт миокарда:
см. задние инфаркты миокарда.
Г.
Высокий боковой инфаркт миокарда
(aVL, реже I).
Qr
или QS в сочетании с изменением ST–T, –T.
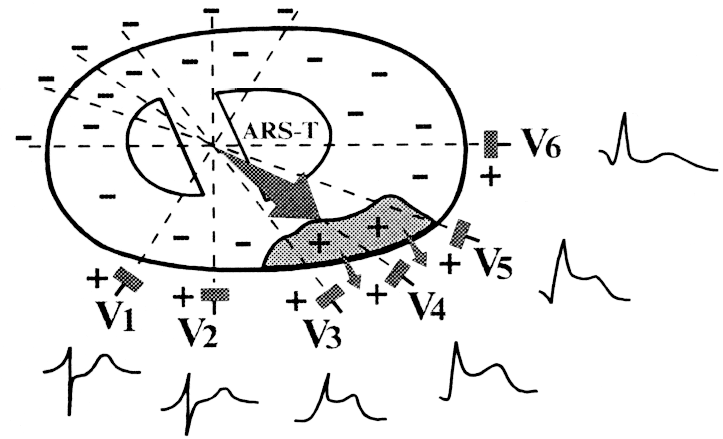
5. Переднезадний или глубокий перегородочный инфаркт миокарда.
A.
Заднедиафрагмальный или нижний инфаркт
миокарда
(III, aVF, II, D по Небу).
Qr
или QS в сочетании с изменением ST–Т, –T;

реципроктные
изменения в V1–V3,
V4,
иногда I, aVL, А по Небу.
Б.
Заднебазальный инфаркт миокарда
(V7–V9,
D по Небу).
Qr
или QS в сочетании с изменением ST–T;
на
обычной ЭКГ имеются только реципроктные
признаки в виде увеличения амплитуды
зубца R в сочетании со снижением ST и T в
отведениях V1–V3.
B.
Обширный инфаркт миокарда задней стенки
(заднедиафрагмальный в сочетании с
заднебазальным).
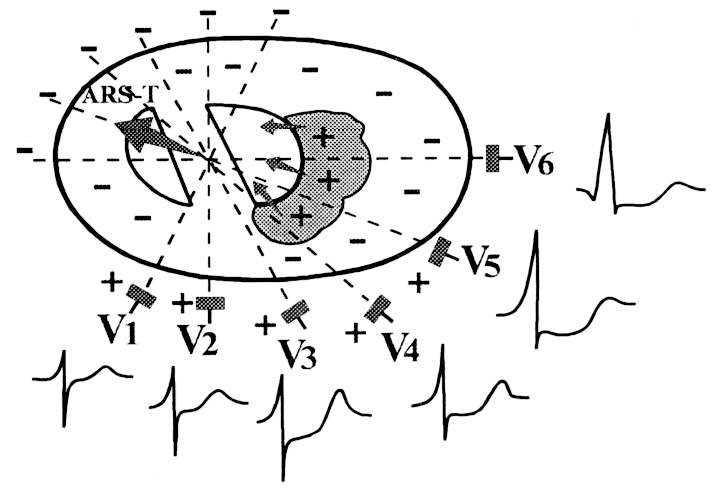
Г.
Заднебоковой инфаркт миокарда
(III, aVF, II, D по Небу, V5,
V6,
I, aVL, I по Небу, при вовлечении базальных
отделов появляются также изменения в
отведениях V7–V9).
Qr,
QS или QR в сочетании с изменением ST–Т,
–T;
реципроктные
изменения могут быть в V1–V3.
(II,
III, aVF, D по Небу, иногда V7–V9,
V1–V4,
А по Небу)
На
рис. 150, 151 представлены ЭКГ при разной
локализации инфаркта миокарда.
Инфаркты миокарда других локализаций
(инфаркт сосочковых мышц, правого
желудочка, предсердий) встречаются
крайне редко и диагностика их с помощью
обычной ЭКГ затруднена.
а
— при крупноочаговом переднеперегородочном;
б
— при крупноочаговом переднебоковом
и верхушечном;
в
— при трансмуральном переднераспространенном;
г
— при мелкоочаговом в области верхушки
и переднебоковой стенки.
а
— при крупноочаговом распространенном
заднем;
б
— при мелкоочаговом заднедиафрагмальном;
в
— при крупноочаговом заднедиафрагмальном;
г
— при крупноочаговом заднедиафрагмальном
и заднебазальном.
Причины заболевания
Появиться субэндокардиальная ишемия может из-за хронического атеросклероза и спазма артерий. Эти изменения врач может рассмотреть на результатах электрокардиограммы. А ее должен каждый человек делать ежегодно, потому что такая патология сердца может внезапно появиться даже у вполне здорового человека. Есть некоторые факторы.
Которые могут оказать влияние на появление этого недуга:
- Болевой синдром.
- Поднятие тяжестей.
- Гормональные сбои.
- Переохлаждение.
- Сильный ушиб и многие другие факторы.
Появлению атеросклероза, также способствуют многие причины и факторы. Например, он может появиться из-за несбалансированного питания или из-за преклонного возраста больного. Исходя из того, что его начали диагностировать людям среднего возраста, можно сказать, что болезнь молодеет. Значит, ишемия миокарда также молодеет.
Субэндокардиальная ишемия представляет собой недуг хронического характера, обострения которого проявляются время от времени. По мере сужения сосудов патология усиливается, изменяя полярность сердечных желудочков, в результате чего миокард приобретает отрицательный заряд.
Этот процесс наблюдается в одном из отделов сердца, называемым субэндокардиальной зоной. Данное место наиболее подвержено развитию заболевания по причине крайнего удаления от коронарной артерии, в связи с чем оно хуже других частей органа снабжается кровью.
Ишемическое поражение данного типа может возникать как у здоровых людей, так и у пациентов, ранее перенесших сердечные недуги. В первом случае приступы появляются лишь в результате переохлаждения или сильной боли, во втором спазмы имеют периодический характер.
Первопричиной всех форм ишемической болезни сердца чаще всего становятся атеросклероз и артериальная гипертензия. В довольно редких случаях кратковременные эпизодические приступы ишемии могут случаться у совершенно здоровых людей.
Образование атеросклеротических бляшек приводит к постепенному сужению просвета сосудов и при изменении потребности миокарда в кислороде основные сосуды не справляются с подачей необходимого объема крови. При повышении артериального давления атеросклеротические бляшки могут повреждаться. Фрагмент бляшки перекрывает просвет сосуда, прекращая кровоснабжение на отдельном участке коронарного артериального русла.
На развитие атеросклероза, артериальной гипертензии и других кардиопатологий влияют:
- Наследственная предрасположенность;
- Хронические интоксикации (алкогольная, никотиновая, наркотическая зависимость, вредные условия производства);
- Психоэмоциональные перегрузки;
- Тяжелый физический труд;
- Малоподвижный образ жизни;
- Несбалансированное питание;
- Эндокринные заболевания, в частности, дисфункция надпочечников и щитовидной железы, сахарный диабет;
- Перенесенные острые инфекционные заболевания разного происхождения;
- Травмы грудной клетки;
- Нарушения обменных процессов;
- Ожирение;
- Возраст.
ИБС диагностируется в условиях стационара, так как требуются специальные инструментальные методики. В целом диагностика предполагает такие мероприятия:
- опрос пациента, чтобы определить клиническую картину;
- осмотр больного на наличие отеков, посинений кожных покровов;
- прослушивание ритма сердца;
- сдача анализов крови;
- прохождение электрокардиограммы (ЭКГ);
- ультразвуковое исследование сердца (УЗИ);
- различные пробы с нагрузкой пациента для подтверждения диагностики (может использоваться подъем по лестнице или легкий бег, а в это время аппарат ЭКГ будет проводить фиксацию показателей);
- суточный монитор, который снимает показания работы сердца в течение суток;
- коронарография, которая контролирует сердечную сосудистую систему;
- электрокардиография через пищевод, показатели которой позволяют контролировать электрическую сердечную возбудимость.
Диагностирование
Чтоб поставить правильный диагноз, врачи обычно применяют несколько способов диагностирования. Это поможет установить стадию развития заболевания, и вывить причину, по которой оно появилось. В основном в начале развития заболевания, врач отправляет пациента на электрокардиограмму. После того, как она показала наличие заболевания, больного отправляют на холтеровское мониторирование.
Такая разновидность заболевания, диагностируется, если комплексное обследование показало наличие зубца Т глубоко отрицательного. Он проявляется, если начались изменения в реполяризации желудочков. Параллельно с этими патологиями, происходят и дискордантные изменения, которые можно четко увидеть на электрокардиограмме.
Экг при гипокалиемии
Гипокалиемия
развивается при недостатке поступления
калия с пищей, при значительной потере
жидкости (неукротимая рвота, понос,
массивный диурез при терапии мочегонными
средствами), при первичном
гиперальдостеронизме, длительном
применении кортикостероидов, при болезни
Иценко–Кушинга, диабетической коме,
передозировке сердечных гликозидов
и др.
1) горизонтальному
смещению сегмента ST ниже изолинии;
2)
уменьшению амплитуды зубца Т или
формированию двухфазного ( /–) или
отрицательного зубца Т;
3) увеличению
амплитуды зубца U;
4)
удлинению электрической систолы
желудочков — интервала QT.
На рис. 155 представлена
ЭКГ больного с гипокалиемией.
Рис.
155. ЭКГ больного
с гипокалиемией.
Экг при гиперкалиемии
Гиперкалиемия
наблюдается у больных с заболеваниями
почек, осложненными почечной
недостаточностью и при передозировке
препаратов калия.
1) высокие, узкие,
заостренные положительные зубцы Т;
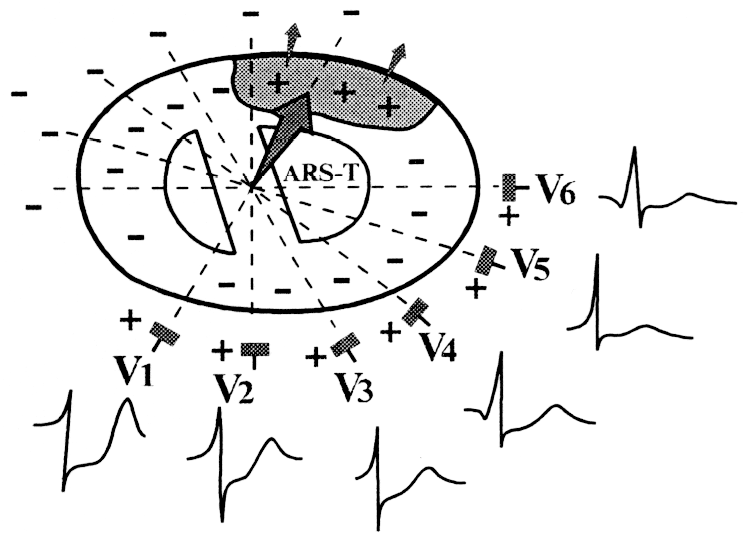
2)
укорочение электрической систолы
желудочков — интервала QT;
3) замедление
проводимости, развитие блокад сердца;
4) склонность к
синусовой брадикардии.
На рис. 156 представлена
ЭКГ больного с гиперкалиемией.
Рис.
156. ЭКГ больного
с гиперкалиемией.
Профилактические меры
Возникнуть обострение ишемии может, если у пациента есть вредные привычки. В качестве профилактических мер, пациент может бросить пить и курить, заняться спортом, только в умеренном количестве, сбалансировать свой ежедневный рацион. Это не только укрепит сердце, но и весь организм.
Рекомендация. Исходя из того, что каждый человек индивидуален, подбирать физические упражнения при таком заболевании должен только лечащий врач. Он выберет ту методику, которая будет подходить только вашему организму.
Если заболевание пройдет без всяких обострений, тогда угрозы здоровью и жизни больного ничего угрожать не будет.
Помните, что любое заболевание лучше предотвратить, чем потом лечить его и возникшее осложнения. Если вы будет соблюдать все советы и рекомендации врача при прохождении профилактических осмотров, тогда появление ишемии можно будет избежать.
Экг при кардиомиопатиях
Типичных
изменений ЭКГ у больных кардиомиопатиями
(дилатационная, гипертрофическая,
рестриктивная) не наблюдается. Однако
электрокардиографическое исследование
имеет важное значение в комплексной
диагностике кардиомиопатии.
Можно выделить
следующие варианты ЭКГ при кардиомиопатиях:
а) гипертрофия ЛЖ; б) гипертрофия ПЖ; в)
гипертрофия обоих желудочков; г)
инфарктоподобные изменения ЭКГ; д)
истинно рубцовые изменения ЭКГ; е)
низковольтажный комплекс QRS.
Указанные
варианты могут сочетаться с изменениями
предсердного комплекса (P-mitrale, P-pulmonale),
что особенно характерно для гипертрофической
кардиомиопатии, с правильным синусовым
ритмом или с различными видами аритмий.
Экг при нейроциркуляторной дистонии
а)
отрицательные зубцы Т в двух и более
отведениях (наиболее часто в V1–V3,
реже во II, III, aVF или V4–V6);
б)
отрицательные зубцы Т во всех отведениях
(«синдром тотальной негативности зубцаТ»);
в)
высокоамплитудные («гигантские») зубцы
Т с повышением сегмента SТ на 2–3 мм
выпуклостью книзу в правых грудных
отведениях;
г) снижение сегмента
ST на 1 мм и более;
д) синдром ранней
реполяризации желудочков.
Кроме
неспецифических изменений со стороны
сегмента ST и зубца Т, при нейроциркуляторной
дистонии могут отмечаться различные
расстройства сердечного ритма: синусовая
тахибрадикардия, синусовая аритмия,
синаурикулярная блокада, миграция
водителя ритма, экстрасистолия,
пароксизмальная суправентрикулярная
тахикардия и др.
Изменения
ЭКГ у больных нейроциркуляторной
дистонией требуют проведения
дифференциальной диагностики прежде
всего с ИБС. Для этого используются
различные пробы (велоэргометрия, тредмил,
медикаментозные тесты и др.).
а)
горизонтальным подъемом сегмента ST (от
1 до 6 mV), чаще выпуклостью кверху,
начинающимся с точки соединения
нисходящей части зубца R и сегмента ST
(точкаj);
б)
наличием зазубрины или волны соединения
(J-Wave)
на нисходящем колене зубца R в месте
отхождения сегмента ST;
в)
ротацией сердца против часовой стрелки
вокруг продольной оси, что проявляется
быстрым и резким нарастанием амплитуды
зубца R в грудных отведениях с одновременным
уменьшением или исчезновением зубца
S;
г)
сочетанием подъема сегмента ST с
отрицательными или заостренными,
или высокоамплитудными зубцами Т в
соответствующих отведениях, что
может быть причиной гипердиагностики
инфаркта миокарда (рис. 157).
Рис.
157. Синдром
ранней реполяризации желудочков,
имитирующий ЭКГ-признаки заднебокового
инфаркта миокарда.
Атипичные формы предсердной пароксизмальной тахикардии
Существует несколько форм этого заболевания. При постановке диагноза большое значение имеет ее определение, так как каждая имеет индивидуальную терапию:
- Остановка миокарда. Сердце может остановиться, когда возникает электрическая нестабильность миокарда. В этом случае удастся спасти человека, если своевременно провести реанимацию.
- Стенокардия . Также называется «грудной жабой». Проявляется в виде резкой боли или дискомфорта в области грудной клетки. Провоцируется нарушением кровоснабжения в определенном участке сердца. Бывает стабильной или нестабильной.
- Инфаркт миокарда . Из-за нехватки кислорода сердце испытывает кислородное голодание, и при этом происходит отмирание отдельных его участков. Приводит к остановке работы сердца.
- Постинфарктный кардиосклероз. Возникает на фоне инфаркта, когда отмершие волокна начинают заменяться соединительной тканью, но она не способна сокращаться. Всё это приводит к сердечной недостаточности.
- Аритмия. Это следствие склерозирования кровеносных сосудов по причине того, что кровь поступает по сосудам толчками. Если не принимать меры, то это состояние приводит вначале к стенокардии, а после и к инфаркту сердца.
- Сердечная недостаточность. Эта форма ИБС возникает при суженных сосудах.
Если возникает острая форма ИБС, чаще всего, это ведет к инфаркту миокарда, а при хроническом же виде протекания болезни чаще наблюдается стенокардия.
| № задания | Глава | Глава | Глава | Глава | Глава | Глава | Глава |
| | 1 | 1 | 4 | 1, | 1 | 1, | 1, |
| | 2 | 2 | 4 | 1, | 1, | 1, | 1, |
| | 2, | 3 | 1, | 1, | 1, | 1, | 1, |
| | 1, | 4, | 1, | 1, | 5 | 6 | 6 |
| | 1, | 3 | 1, | 1, | 1, | 1, | 3, |
| | 4 | 1 | 1, | 1, | 1, | 2, | 1, |
| | 1 | 4 | 1, | 1, | 1, | 1, | 1, |
| | 2 | 3 | 1, | 2, | 1, | 1, | 1, |
| | 4, | 4 | 2, | 1, | 5 | 3, | 1, |
| | 2 | 2 | 1, | 1, | 1, | 1, | 2, |
А. Экстрасистолическая
форма (типа «Repetetive»). В отличие от
классической формы предсердной
пароксизмальной тахикардии
экстрасистолическая характеризуется
наличием непродолжительных приступов,
состоящих из 5–20 и больше наджелудочковых
экстрасистол, разделенных одним или
несколькими нормальными сокращениями
(рис. 96).
Рис.
96. Экстрасистолическая
форма пароксизмальной предсердной
тахикардии, при V = 25 мм/с.
Б. Политопная или
хаотическая предсердная пароксизмальная
тахикардия.
1)
различные по форме с неправильным ритмом
и частотой 100–250 в 1 мин эктопические
волны Р;
2)
изоэлектрический интервал между волнами
Р;
3)
часто варьирующий по длине интервал
Р–Р
и наличие АВ-блока различной степени с
непроведенными в желудочки волнами Р.
Это вызывает неправильный желудочковый
ритм с частотой 100–150 в 1 мин.
Рис.
97. Хаотическая
предсердная тахикардия.
Э — экстрасистолы.
1)
эктопические волны Р
с частотой 150–250 в мин;
2) АВ-блокада II
степени, чаще всего 2:1, с частыми периодами
без АВ-блокады;
3)
наличие изоэлектрической линии между
отдельными эктопическими волнами
Р;
4)
различная морфология эктопических волн
Р
в сравнении с Р.
Рис.
98. Предсердная
тахикардия с АВ-блокадой 2:1.
Г.
Предсердная пароксизмальная тахикардия
с предшествующей постоянной блокадой
ножек пучка Гиса или деформированными
желудочковыми комплексами вследствие
наличияWPW.
Отличить
данное нарушение ритма от желудочковой
пароксизмальной тахикардии помогает
только наличие волны Р
перед каждым желудочковым комплексом
(рис. 99).
Рис.
99. Предсердная
пароксизмальная тахикардия с блокадой
ПНПГ.
Д. Предсердная
пароксизмальная тахикардия с преходящей
функциональной блокадой ножек пучка
Гиса (желудочковая аберрация).
Так
же, как и в предыдущем случае, отличить
данное нарушение ритма от желудочковой
тахикардии помогает обнаружение связи
волны Р
с желудочковым комплексом.
Приложение 1
Общая схема
расшифровки ЭКГ
I.
Анализ сердечного ритма и проводимости.
1. Оценка регулярности
сердечных сокращений.
2. Подсчет числа
сердечных сокращений.
3. Определение
источника возбуждения.
4. Оценка функции
проводимости.
II. Определение
поворотов сердца вокруг переднезадней,
продольной и поперечной осей.
1. Определение
положения электрической оси сердца во
фронтальной плоскости.
2. Определение
поворотов сердца вокруг продольной
оси.
3. Определение
поворотов сердца вокруг поперечной
оси.
III. Анализ
предсердного зубца Р.
IV. Анализ
желудочкового комплекса QRST.
1. Анализ комплекса
QRS.
2. Анализ сегмента
RS–T.
3. Анализ зубца Т.
4. Анализ интервала
Q–T.
V. Электрокардиографическое
заключение.
1. Источник ритма
(возбуждения).
2. Оценку регулярности
ритма (правильный или неправильный).
3. Число сердечных
сокращений.
4. Положение
электрической оси сердца.
а) нарушения ритма;
б) нарушения
проводимости;
в) гипертрофия
миокарда;
г) повреждения миокарда (ишемия, некроз,
дистрофия, рубец).
Приложение 2
Задания для
самостоятельной работы по расшифровке
ЭКГ
1. Определить
характер сердечного ритма и обосновать
его.
2. Охарактеризовать
положение сердца во фронтальной,
горизонтальной и сагиттальной плоскостях
и дать этому обоснование.
3. Выявить
электрокардиографические синдромы на
данной ЭКГ, обосновать их и дать им
характеристику, согласно классификации.
Примечание: этот
раздел анализируется с использованием
общей схемы расшифровки ЭКГ.
Б.
На основании предыдущего раздела
сформулировать ЭКГ-заключение, согласно
рекомендациям, приведенным в пособии.
В. Сопоставить
свое заключение с приведенными эталонами.
Г. В случае несовпадения заключений
провести разбор ошибок.
Особенности диагностики
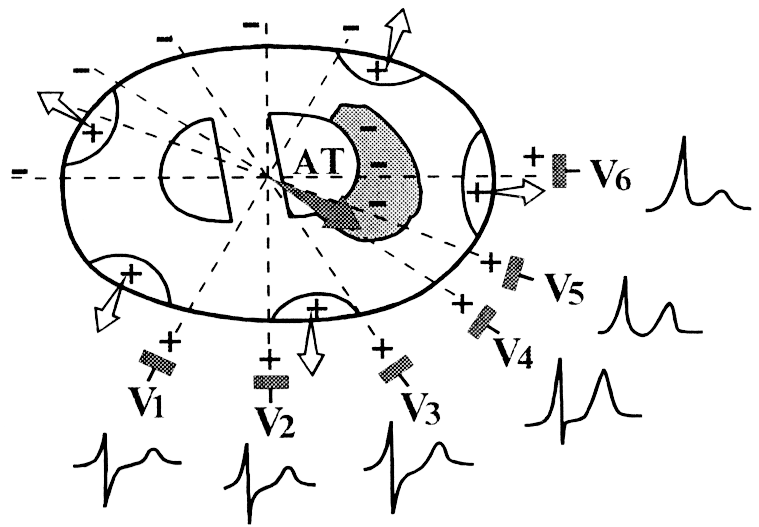
Для постановки точного диагноза в современной медицине применяется несколько методик обследования. Основной из них является электрокардиограмма. Она позволяет определить тоны сердца и провести анализ работы миокарда, учитывая частоту сердечных сокращений. Субэндокардиальная ишемия на ЭКГ проявляется следующими особенностями:
- существенное превышение нормы Т-зубцом;
- отрицательное значение Т-зубца или его понижение;
- в левом диапазоне T-S знижаються линии кардиограммы.
Самым важным показателем здесь выступает снижение зубца. При положительном результате его динамики, ишемия не диагностируется. Если же положение является отрицательным, то речь идет об остром приступе болезни.
Субэпикардиальная ишемия на ЭКГ проявляется отрицательным зубцом Т, имеющим расширенную форму. Это происходит вследствие замедленного процесса реполяризации. Электрокардиографический метод показывает смещение сегмента ST вверх.
Амплитудно-временные параметры
ЧСС………………………63
в мин Интервал PQ……………………..0,18 с
Угол альфа…не
определяется Длительность
QRS…………….0,12 с
Длительность
Р………….0,08 с Интервал
QT……………………..0,41 с
Описание.Зубец Р во
II, III, V4
отведениях двугорбый, с расстоянием
между вершинами более 0,02 с. Комплексы
QRS широкие, в правых грудных отведениях
направлены вверх. Зубец S в левых грудных
отведениях широкий. Депрессия сегмента
ST косонисходящая, в отведении V1
переходящая в отрицательный зубец Т.
Отрицательные зубцы Т в отведениях V2,
V3.
Глубокий, широкий зубец Q в III, аVF
отведениях.
ЧСС………………………71
в мин Интервал PQ…………………….0,19 с
Угол
альфа………………… 135° Длительность
QRS…………..0,11 с
Длительность
Р………….0,06 с Интервал
QT…………………….0,32 с
Описание.
Комплекс QRS широкий, направлен вверх в
отведении V1
в сочетании с косонисходящими сегментами
ST в V1,
V2
и отрицательным зубцом Т в этих же
отведениях, а также в II, III, aVF. Имеются
высокие зубцы R в левых грудных отведениях
в сочетании с косонисходящей депрессией
сегмента ST в этих же отведениях.
ЧСС………………………60
в мин Интервал PQ……………………..0,19 с
Угол
альфа………………….– 40° Длительность
QRS…………….0,09 с
Длительность
Р…………..0,09 с Интервал
QT……………………..0,40 с
Описание.Резкое
отклонение электрической оси сердца
влево. Высокие зубцы R в левых грудных
отведениях, изменения реполяризации в
отведениях I, аVF, V4,
V6.
Отсутствие постепенного нарастания
зубца R от правых грудных отведений к
отведению V4
и зазубренность зубца R в V4.
ЧСС……………………136
в мин Интервал PQ…….не определяется
Угол
альфа………………… 90° Длительность
QRS………….. 0,12 с
Длит. Р………не
определяется Интервал
QT…………………….0,31 с
Описание.Частота
сокращений желудочков (QRS) — 136 в мин,
желудочковые комплексы широкие, ритм
сокращений правильный (первые 5
комплексов), 6-й нормальный, с зубцом Р
и интервалом PQ, но широким комплексом
QRS. Седьмой сердечный цикл преждевременный.
ЧСС………………………88
в мин Интервал PQ……………………..0,06 с
Угол
альфа…………………..–60° Длительность
QRS…………….0,14 с
Длительность
Р…………. 0,05 с Интервал
QT…………………….0,33 с
Описание.Частота
предсердных волн (Р) — 176 в 1 мин, а частота
комплекса QRS — 88. Каждый 2-й предсердный
комплекс связан с желудочковым через
интервал PQ. Комплекс QRS уширен и на
восходящем колене зубцов R имеет
добавочную (дельту) волну (V3–V6).
В правых грудных отведениях желудочковый
комплекс направлен вверх и имеет
остроконечную форму. Во всех отведениях
нарушена реполяризация. Во II, III, aVF
отведениях имеется комплекс QS.
ЧСС……………………..66
в мин Интервал PQ…………………….0,11 с
Угол
альфа………………… 13° Длительность
QRS……………0,10 с
Длительность
Р………….0,09 с Интервал
QT…………………….0,32 с
Описание.
PQ — укорочен. Дельта-волна на восходящем
колене зубца R (I, II, aVL, V3–V6).
Высокие зубцы Т в V2–V4.
QS в III отведении.
ЧСС……………………162
в мин Интервал PQ……………………..0,16 с
Угол
альфа………………… 45° Длит. QRS……………0,06
с и 0,12 с
Длительность
Р…………0,06 с Интервал
QT…………………….0,35 с
Описание.
Частое сокращение желудочков с изменчивой
частотой (126–162 в мин). Ширина QRS разная:
в I цикле нормальная (0,06 с), в последующих
уширенная (0,12 с). 1 полному сердечному
циклу предшествуют нормальные параметры
зубца Р и интервала PQ. Первому комплексу
QRS пароксизма предшествует уширенный
(0,11 с) зубец Р, после которого желудочковый
комплекс уширяется и сопровождается
изменениями фазы реполяризации
(депрессией сегмента ST и отрицательным
Т). Конфигурация желудочкового комплекса
в период пароксизма остроконечная с
широким основанием и дельта-волной
(V3).
ЧСС……………………..71
в мин Интервал PQ…………………….0,17 с
Угол
альфа…………………. 38° Длительность
QRS…………….0,08 с
Длительность
Р………….0,10 с Интервал
QT…………………….0,35 с
Описание.
Высокоамплитудный зубец Р (II, III, aVF
отведение). Глубокие зубцы QS в V1–V4,
депрессия ST в сочетании с отрицательным
зубцом Т в V5
и V6.
Отрицательный Т во II, III, aVF отведениях.
Эталоны ответов
Рис.
1. Атриовентрикулярная
блокада III степени (полная). Проксимальный
тип. Очаговые изменения в заднебазальных
отделах левого желудочка (инфаркт
миокарда?).
Обоснование.
АВ-блокада III степени подтверждается
полной диссоциацией в работе предсердий
и желудочков. Частота сокращений
предсердий (Р) соответствует 84 в мин, а
желудочков (QRS) — 42, т. е. соотношение
2:1. Проксимальный (высокий) тип АВ-блокады
характеризуется нормальным по ширине
комплексом QRS, что имеется в данном
случае.
Наиболее часто представленный
вариант аритмии встречается при инфаркте
миокарда задней стенки левого желудочка.
Учитывая наличие высоких желудочковых
комплексов QRS в правых грудных отведениях,
особенно при наличии глубокого
отрицательного зубца Т в отведении V1,
нельзя исключить очаговые изменения в
заднебазальных отделах левого желудочка
(инфаркт).
Рис.
2. Правильный
синусовый ритм. Эл. ось неопределенная.
Нарушение внутрипредсердной проводимости.
Полная блокада правой ножки пучка Гиса.
Очаговые изменения в нижнедиафрагмальной
области левого желудочка (рубец).
Обоснование.
Электрическую ось определить не удается,
поскольку зубцы желудочкового комплекса
в I, II, III отведениях практически эпифазны.
Изменения формы зубца Р соответствуют
признакам нарушения внутрипредсердной
проводимости. Уширение QRS до 0,12 с, его
направленность вверх в отведениях V1,
V2,
его конфигурация (зазубренность), в
сочетании с широкими «корытообразными»
зубцами S в левых грудных отведениях, а
также с косонисходящей депрессией
сегмента ST в V1
и отрицательными Т в V2,
V3
характерно для полной блокады правой
ножки пучка Гиса.
Рис.
3. Правильный
синусовый ритм. Отклонение электрической
оси вправо. Неполная блокада правой
ножки пучка Гиса. Признаки гипертрофии
обоих желудочков с перегрузкой.
Обоснование.
Уширенный комплекс QRS с остроконечной
вершиной, направленной вверх в V1,
сочетающейся с изменениями сегмента
ST и отрицательным зубцом Т в V1,
V2,
а также в II, III, aVF и глубокими зубцами S
в V5,
V6
указывают на гипертрофию правого
желудочка с замедленным проведением
(неполная блокада правой ножки) и его
перегрузку.
Рис.
4. Правильный
синусовый ритм. Отклонение электрической
оси влево. Блокада передневерхней ветви
левой ножки пучка Гиса. Гипертрофия
левого желудочка с нарушением коронарного
кровообращения. Очаговые (рубцовые)
изменения в области перегородки и
верхушки левого желудочка.
Обоснование.
Отклонение электрической оси сердца
более чем –30
позволяет диагностировать блокаду
передневерхней ветви левой ножки пучка
Гиса. RV4
{amp}lt; RV5
{amp}lt; RV6
— признак гипертрофии левого желудочка.
Его сочетание с изменениями реполяризации
в I, аVL, V4–V6
в виде депрессии ST и отрицательного
зубца Т в V2–V6
дает основание говорить о сочетании
гипертрофии левого желудочка с нарушением
коронарного кровообращения.
Очаговые
изменения в перегородке и верхушке
сердца можно заподозрить по отсутствию
постепенного нарастания зубца R от V1
до V4
и зазубренности зубца R в отведении V4.
Наиболее вероятным является их рубцовый
генез, поскольку изменения сегмента ST
и зубца Т не соответствуют признакам
острого повреждения миокарда (подъем
ST с переходом в положительный или
отрицательный зубец Т).
Рис.
5. Суправентрикулярная
(узловая) пароксизмальная тахикардия
со спонтанным восстановлением синусового
ритма. Единичная суправентрикулярная,
поздняя экстрасистолия. Полная блокада
правой ножки пучка Гиса. Вертикальное
направление электрической оси сердца.
Обоснование.
Большая частота ритмичных желудочковых
сокращений свидетельствует о тахикардии.
Отсутствие зубца Р характерно для
узловой формы этой аритмии. Широкий
комплекс QRS не противоречит
суправентрикулярному характеру
тахикардии, а свидетельствует о
сопутствующем нарушении внутрижелудочковой
проводимости по типу полной блокады
правой ножки пучка Гиса (QRS {amp}gt;
0,11,
М-образный характер QRS в V1,
V2
в сочетании с широким зубцом S в V5,
V6
и изменениями сегмента ST и зубца Т в V1,
V2).
Это отчетливо подтверждается сохранением
измененного комплекса QRS после спонтанного
восстановления синусового ритма (6, 8
сердечные циклы). После 6 комплекса
следует единичная суправентрикулярная,
поздняя экстрасистола (7 комплекс).
Спонтанное восстановление синусового
ритма, а также и внезапное его нарушение
характерно для пароксизмальной формы
тахикардии.
Рис.
6. Предсердная
тахикардия с АВ-блокадой II степени (2:1)
на фоне синдрома Вольфа–Паркинсона–Уайта
(ВПУ) типа А.
Обоснование.Предсердная
тахикардия подтверждается учащенным
ритмом предсердий (176 в 1 мин), о чем
свидетельствуют зубцы Р,
хорошо определяемые в отведениях V1,
V6,
параметры которых, в частности
длительность, не соответствуют зубцам
Р синусового происхождения. АВ-блокада
подтверждается соотношением сокращений
предсердий и желудочков по типу 2:1.
Характеристики комплекса QRS (его уширение,
наличие дельта-волны, изменение
реполяризации, укорочение PQ)
с направленностью его вверх в правых
грудных отведениях характерны для
синдрома ВПУ типа А. QS во II, III, aVF отведениях
с подъемами сегмента ST в сочетании с
положительными зубцами Т симулирует
крупноочаговый инфаркт миокарда в
заднедиафрагмальной области левого
желудочка.

