Оглавление
- 1 Что такое ренин-ангиотензин-альдостероновая система
- 2 Связь между давлением и гормонами
- 3 Почему от гормонов развивается гипертония?
- 4 Что происходит при различных сбоях?
- 5 Заболевания, приводящие к снижению АД
- 6 Гормоны, понижающие АД
- 7 Как нормализовать артериальное давление
- 8 Диагностика состояния эндокринных желез
- 9 Инструментальное обследование повышенного уровня катехоламинов
- 10 Гормоны и артериальное давление
- 11 Как связаны гормоны и АД?
Что такое ренин-ангиотензин-альдостероновая система
Ещё в конце ХІХ века стало известно, что почки принимают активное участие в регуляции артериального давления. Они вырабатывают фермент – ренин, который с ангиотензином и альдостероном составляет РААС (ренин-ангиотензин-альдостероновую систему). Они влияют на водно-солевой обмен, артериальное давление (именно поэтому различные патологии почек сопровождаются гипертензией) и выполняют другие функции.
Казалось бы, ренин – фермент, вырабатываемый почками, ангиотензиноген – гликопротеид, синтезируемый печенью, а альдостерон вообще гормон надпочечников – что между ними общего. Тем не менее, они составляют единую систему, которая запускается выработкой ренина в юкстагломерулярных клетках почек.
Существует несколько механизмов стимуляции синтеза фермента:
- Макулярный. Он срабатывает, если снижается поступление ионов натрия в дистальном извитом канальце.
- Внутрипочечный барорецепторный. Юкстагломерулярные клетки являются барорецепторами, они воспринимают растяжение стенок артериол, соответственно реагируют на снижение давления выработкой ренина.
- Симпатический. Юкстагломерулярные клетки иннервируются симпатической нервной системой, и как только к ним поступает сигнал, они тут же начинают синтезировать фермент, способствующий повышению давления. Именно поэтому при стрессах, психо-эмоциональных нагрузках возникает артериальная гипертензия.
Затем ренин поступает в кровь. Там он воздействует на гликопротеин ангиотензиноген, вырабатываемый печенью. Таким образом, ангиотензиноген превращается в ангиотензин І. Под влиянием ангиотензинпревращающего фермента (АПФ) отщепляется дипептид у ангиотензина І, и он становится самым мощным сосудосуживающим средством – ангиотензином ІІ.
- удерживает ионы натрия и воду;
- выводит калий;
- усиливает синтез АТФ-азы воздействуя на ДНК.
Стимулироваться работа ренин-ангиотензин-альдостероновой системы может из-за различных патологий. Например, при стенозе почечной артерии запускается РААС. Из-за того, что вырабатывается эффективнейший вазоконстриктор ангиотензин ІІ, возникает спазм сосудов. А это приводит к неоправданной гипертонии.
Как только в дистальных канальцах почек понижается концентрация ионов натрия, на юкстагломерулярные клетки подаётся сигнал от симпатической нервной системы, барорецепторы реагируют на расширение стенки артериол, тут же включается ренин-ангиотензин-альдостероновая система. Все реакции происходят практически мгновенно, но даже за столь незначительное время РААС справляется со своими функциями:
- поддерживает кислотно-щелочной баланс;
- регулирует водно-солевой обмен;
- влияет на восстановление объёма крови;
- усиливает скорость клубочковой фильтрации.
На протекание химических реакций влияет кислотно-щелочной баланс. В организме он поддерживается благодаря работе почек, буферных систем и лёгких. Если в крови понижается концентрация натрия, запускается РААС. Под влиянием альдостерона ионы возвращаются в кровь и соединяются с анионами, тем самым создают щелочную среду.
Как только под влиянием РААС в крови из-за увеличения солей повышается осмотическое давление, стимулируется выработка вазопрессина, оказывается влияние на синтез альдостерона.
- При понижении концентрации хлорида натрия под воздействием гормонов удерживается в организме натрий и выводится вода. Так в организме сохраняется необходимое количество солей.
- Как только концентрация хлорида натрия повысилась, перестаёт работать РААС. В почечных клубочках происходит выведение избытка солей из организма.
Таким образом регулируется водно-солевой обмен и тем самым поддерживается:
- необходимый объём крови;
- нормальная концентрация натрия.
Кроме вазопрессина и альдостерона регуляцию водно-солевого баланса осуществляет и ангиотензин. Когда количество воды в крови снижается, он сужает стенки сосудов, чтобы временно поддержать нормальное артериальное давление (если объём крови недостаточный, возникает гипотензия) и обеспечить все органы необходимыми веществами.
Это приведёт к тому, что будет постоянно повышенное давление.
Кроме того, ангиотензин ІІ оказывает прямое воздействие на центральную нервную систему, возникает импульс, который буквально даёт команду гладкой мускулатуре сократиться. Сжимаются стенки сосудов, учащается сердцебиение, поднимается артериальное давление.
Изучение механизма действия РААС привело к тому, что были изобретены эффективные гипотензивные препараты:
- блокаторы рецепторов к ангиотензину;
- ингибиторы АПФ.
Все эти медикаменты влияют на отдельные элементы цепочки выработки ренина, превращения ангиотензина, синтеза альдостерона. Естественно, они негативно влияют на работу системы и способствуют понижению артериального давления.
РААС принимает активное участие в водно-солевом обмене, поддержании нормального давления и кислотно-щелочного баланса в крови. За считанные доли секунд вырабатывается ренин, ангиотензин и альдостерон, которые регулируют постоянный объём крови и необходимую концентрацию воды и солей. Однако и эта система может давать сбои, возникающие из-за болезней почек, надпочечников, а это приводит к патологическому повышению давления. Вот поэтому при гипертензии обязательно необходима консультация уролога, нефролога.
Изучение комплекса гормонов назначают при патологических состояниях:
- развитие гипертонии у молодых людей;
- стандартные антигипертензивные препараты не снижают повышенное артериальное давление;
- назначены лекарства: Резерпин, Пропанолол, Индометацин, Клонидин;
- анализы показывают дефицит калия в крови;
- в надпочечниках или почках выявлена опухоль;
- диагностика при выявлении признаков первичного гиперальдостеронизма;
- показатели артериального давления стабильно низкие;
- во время компьютерной томографии или более информативного исследования – МРТ выявлено сужение просвета почечной артерии.
В почке выделяют две анатомических составляющих — это корковое и мозговое вещество. Каждая из них вырабатывает определенные группы гормонов.
Альдостерон – гормон, синтезирующийся корковым веществом почки, функция которого сводится к задержке ионов натрия и выведению ионов калия. Минералкортикоид синтезируется в клубочках коркового вещества почки. Этот единственный минералкортикоид, который поступает в кровь. Регуляция его выработки зависит от ренина и ангиотензина, преимущественно ангиотензина-2. Поэтому в результате их взаимоотношений возникает ренин-ангиотензин-альдостероновая система (РААС).
Эта система регулирует уровень объема и давления в кровеносном русле, то есть водно-солевой баланс и гемодинамику. Ренин поступает в кровь в условиях снижения кровяного давления, автоматически запускаются механизмы, обеспечивающие снижение концентрации ионов натрия в крови и одновременное повышение уровня калия, действующих как антагонисты.
В это время белок ангиотензин распадается с образованием ангиотензина-1, который под влиянием ферментов превращается в ангиотензин-2. Этот белок способствует спазмированию сосудистого русла, что стимулирует синтез альдостерона. Как результат — повышается уровень артериального давления. Что это такое – альдостерон, интересует многих.
Альдостерон (что это такое, мы пояснили) влияет на количественный и качественный состав мочи. Как уже было выше сказано, гормон способствует задержке ионов натрия, калий же, наоборот, выводит из организма, снижая его концентрацию.
Влияет на сосудистые элементы через рецепторы, приводит к повышению тонуса гладкомышечного компонента сосудистой стенки в результате артериального давления в периферических отделах кровеносного русла.

Оказывает свое влияние на клетки головного мозга. Альдостерон вызывает скачок артериального давления путем активирующего влияния центрального отдела нервной системы на жизненно важный сосудисто-двигательный центр.
Задержка натрия происходит не только в почечных элементах, но и в клетках желудочно-кишечного тракта. В железистых образованиях кожи, наоборот, уменьшается его концентрация за счет изменения качественного состава пота.
Эффект этого минералкортикоида заключается в:
- Увеличении уровня ионов натрия в плазме крови.
- Снижении концентрации ионов калия.
- Увеличении уровня артериального давления.
кроме того, гормон альдостерон активирует синтез коллагеновых волокон, что особенно заметно при ишемии сердечной мышцы или при проявлениях артериальной гипертензии. Таким образом, он принимает участие в образовании соединительнотканного каркаса сосудистой системы и всего организма человека.
Связь между давлением и гормонами
Гипоталамус повышает показатели АД за счет прессорных центров и стимулирует нейрогипофиз, который выделяет вазопрессин, сужающий сосуды.
АД зависит от концентрации в крови определенных гормональных веществ, уровень которых регулируется гипоталамо-гипофизарной системой. Это имеет важное адаптационное значение, поскольку дефицит вегетативных нервных воздействий компенсируется гуморальными факторами. Наибольшее влияние нейрогуморальная система оказывает на продукцию основных вазопрессоров — катехоламинов и глюкокортикоидов (ГК).
Почему от гормонов развивается гипертония?
При повышении уровня протеолитического фермента усиливается кровоток, увеличивается пропуск циркулирующей жидкости через почки. Длительная нагрузка выше нормы на тончайшие мембраны может привести к разрыву чувствительных структур. При поражении нефронов, нарушении водно-солевого баланса изменяется соотношение калия и натрия, появляются отеки, повышается нагрузка на сосуды и сердце, сложно вернуть давление к оптимальным показателям.
Уровень ренина при сужении кровеносных сосудов изменяется, организм пытается восполнить дефицит протеолитического фермента, что приводит к дальнейшему повышению показателей ренина, АД, усиленной секреции альдостерона. Разорвать замкнутый круг, устранить патологический процесс можно лишь при комплексном походе к терапии.
Возрастное сужение сосудов при накоплении вредного холестерина, снижении эластичности сосудистой стенки отрицательно сказывается на стабильности АД. Не случайно после 45 лет многие люди сталкиваются с проявлениями артериальной гипертензии, на фоне которой при сочетании провоцирующих факторов может развиться гипертонический криз. Риск гипертонической болезни повышается при наличии лишних килограммов, гиподинамии, высокой концентрации глюкозы в организме.
На фоне гипертонии часто развивается сердечная недостаточность. Резкое увеличение объема циркулирующей в организме крови в сочетании с повышенным АД изнашивает сердечную мышцу. При нарушении уровня ренина слабеют мышечные волокна, появляется одышка даже при минимальной нагрузке, развивается аритмия, воспаляются слизистые.
Ряд гормональных молекул оказывает тропное влияние на рецепторы сосудов и сердца. Адреналин, выделяемый корковым веществом надпочечников, воздействует на миокард. Он увеличивает минутный объем сердечного выброса и повышает ЧСС. Норадреналин, который также вырабатывается в коре надпочечников, влияет на сосуды.
Причины гипертонии гормонального происхождения связывают с патологическими процессами, происходящими в гипофизе, щитовидной железе, в надпочечниках.
Различают артериальную гипертонию двух типов – первичную и вторичную. Первичная гипертония (гипертония 1) – это самостоятельное заболевание, не связанное с нарушением работы органов человеческого тела. Этот тип называют гипертонической болезнью.Вторичной гипертонией (гипертония 2) считают повышение артериального давления под влиянием нарушения работы некоторых органов (например, почек, щитовидной железы).
Выявление и устранение этих нарушений приводит к нормализации артериального давления.
Гипертонии почечного происхождения. Связаны с поражением почечных артерий, сужением их просвета. В почки поступает недостаточное количество крови и они вырабатывают вещества, повышающие артериальное давление.
— При хроническом гломерулонефрите (хронический воспалительный процесс в клубочках почек) . — При хроническом пиелонефрите (воспалительное инфекционное заболевание почек). — При поликистозной почке — перерождении ткани (паренхимы) почки во множественные кисты. — При врождённом сужении почечной артерии.
Назначаются общий анализ мочи, анализ мочи по Нечипоренко, анализ мочи по Зимницкому, анализ крови на мочевину, креатинин, бактериологический посев мочи.
— Болезнь Иценко-Кушинга. — Феохромоцитома. — Синдром Кона (гиперальдостеронизм). — Гипотиреоз, гипертиреоз. — Диабетический гломерулосклероз при сахарном диабете — изменения в капиллярах почечных клубочков, приводящие к почечной недостаточности, отёкам и артериальной гипертонии. — Акромегалия.
Болезнь Иценко-Кушинга связана с поражением коркового слоя надпочечников (пара маленьких эндокринныхжелез, расположенных над почками). При этом резко увеличивается уровень гормонов АКТГи кортизола.
Заболевание сопровождается ожирением, угревыми высыпаниями, выпадением волос на голове и ростом волос на конечностях, артериальной гипертонией, сердечной недостаточностью, повышением уровня сахара в крови.
Такое состояние может развиться и при длительном лечении кортикостероидными препаратами (например, при бронхиальной астме, ревматоидном артрите).
Для диагностики назначают анализы на кортизол и АКТГ (адренокортикотропный гормон).
Феохромоцитома. Это опухоль надпочечников (в основном доброкачественная), которая продуцирует избыточное количество гормонов адреналина и норадреналина. Обычно артериальное давление повышается внезапно и резко, сопровождается дрожью, потливостью, повышается уровень сахара в крови.
Для диагностики назначают анализы на адреналин, норадреналин, дофамин. О феохромоцитоме, об адреналине и норадреналине читайте статьи по ссылкам.
Синдром Кона или гиперальдостеронизм. Это заболевание связано с наличием опухоли (чаще доброкачественной) клубочковой зоны надпочечников, где вырабатывается гормон альдостерон.
Гормон усиленно поступает в кровь, накапливает воду и натрий в стенке сосудов, суживает их просвет, а это ведёт к повышению артериального давления.
При этом из организма выводится калий, что ведёт к нарушениям в работе мышц, в том числе сердечной. Нарушается работа почек.
Назначают анализы на альдостерон, калий, натрий. Гормон альдостерон и синдром Кона также описаны в статьях по ссылкам.
Акромегалия – это заболевание, обусловленное избыточной выработкой гормона роста (соматотропного гормона). Болеют люди любого возраста.
Увеличиваются размеры кистей рук и стоп, укрупняются черты лица. Головные боли, нарушена работа суставов и внутренних органов, повышена утомляемость, повышено артериальное давление.
Для диагностики назначают анализ на соматотропный гормон.
Гипертонии при нарушении функций щитовидной железы.
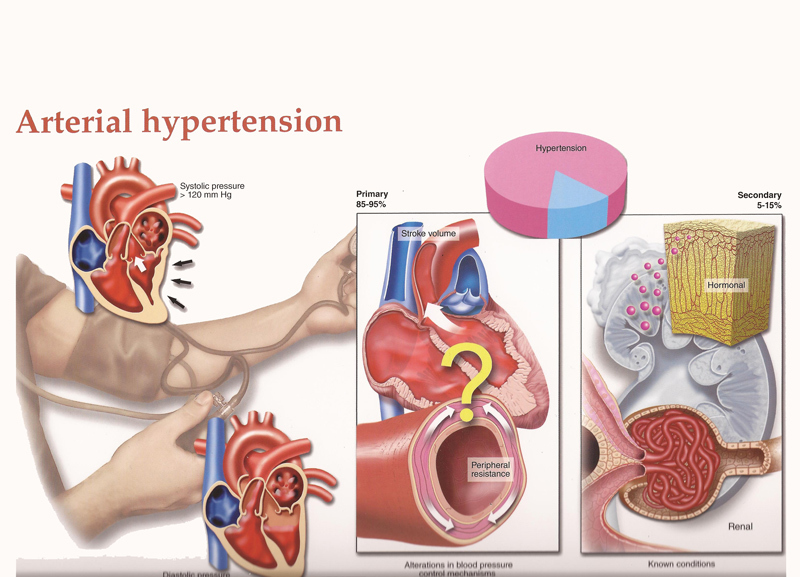
— Гипертиреоз (повышен уровень гормонов щитовидной железы).Характерный признак – высокое систолическое давление при нормальном диастолическом.
— Гипотиреоз (понижен уровень гормонов щитовидной железы).Характерный признак – высокое диастолическое давление.
Что происходит при различных сбоях?
При возникновении сбоев в этой системе начинаются патологические процессы, приводящие к гиперпродукции либо, наоборот, к недостаточной выработке минералкортикоида (гиперальдостеронизм и альдостеронопения).
Активация РААС происходит в следующих ситуациях:
- Снижение давления в системе почечных кровеносных сосудов.
- Недостаток солевых элементов крови.
Стрессовые и экстремальные ситуации влекут за собой усиление тонуса симпатической нервной системы.
Заболевания, приводящие к снижению АД
Повышенное артериальное давление возникает при избыточном выбросе в кровь катехоламинов (адреналин, норадреналин), ГК (кортизол), половых гормонов (эстрадиол, эстроген, тестостерон), молекул, синтезируемых в почках (ренин, ангиотензин, альдостерон) и мозге (вазопрессин). Они воздействуют на рецепторы сосудистой стенки или миокарда сердца. Гормонами, опосредованно влияющими на гипертензию, являются АКТГ и гонадотропный.
Т3 и Т4 обеспечивают нормальный рост органов, скелета, функционирование головного мозга, напрямую воздействуют на сердечно-сосудистую систему. Тироксин и трийодтиронин стимулируют прилив крови к органам в стрессовых ситуациях и при высоких физических нагрузках. Регулируется система тиреотропным гормоном, вырабатываемым в ЦНС.
Т3 и Т4 используют для заместительной терапии больных гипотиреозом. Чрезмерное введение этих веществ ведет к побочному эффекту— злокачественной гипертензии.
Надпочечниковая железа производит глюкокортикостероиды и катехоламины. Первые синтезируются в корковом слое, вторые — в мозговом. Кортизол может воздействовать на регуляцию артериального давления через увеличения частоты сокращений миокарда. Адреналин и норадреналин оказывают прямое воздействие на рецепторы сосудов и сердца.
Некоторые гормоны, отвечающие в период лактации за продукцию и выделение грудного молока, способны вызывать повышенное давление в сосудах. Пролактин воздействует на женские половые органы, которые отвечают выбросом собственных гормонов. Эстрадиол является одним из самых мощных гипертензивных веществ.
С лечебной целью используются химические медикаменты, тормозящие продукцию гормональных веществ, или снижающие их концентрацию в крови. Для угнетения функции половых желез рекомендуется употреблять комбинированные оральные контрацептивы. При избыточном синтезе тироксина и трийодтиронина щитовидной железой принимают препараты, снижающие их концентрацию в крови и элиминирующие молекулы гормонов из кровеносного русла. В тяжелых случаях прибегают к оперативному удалению эндокринных желез.
Надпочечники состоят из коркового слоя и внутреннего мозгового вещества. Последнее вырабатывает адреналин, выброс которого учащает сердцебиение, сужает кровеносные сосуды и расширяет зрачки. Опухоль мозгового слоя надпочечников, феохромоцитома, провоцирует выброс адреналина и норадреналина. Это приводит к гипертоническому кризу с головной болью и учащенным сердцебиением.
В случае когда кортизол повышен, формируются заболевания — гиперкортицизм, синдром Кушинга и развивается сахарный диабет. Систолическое давление при этом повышено. Избыток другого гормона надпочечников — альдостерона вызывает синдром Кона или гиперальдостеронизм. Причина избыточного выброса альдостерона состоит в опухоли (чаще доброкачественной) или гиперплазии (разрастании тканей) надпочечника. Альдостерон накапливает воду и натрий в стенках сосудов и выводит калий. Это сказывается на работе сердечной мышцы и приводит к повышению АД.
Стероидные гормоны
Путем ферментативной реакции из андрогенов тестостерона и андростендиона образуются стероидные гормоны — эстрогены. Называют их соответственно эстрадиол и эстрон, под контролем которых находится репродуктивная система. Они также воздействуют на работу сердечно-сосудистой системы, препятствуют развитию атеросклероза и способны повысить содержание тироксина Т4 в крови.
Организм не всегда вовремя реагирует на повышение или понижение эстрогенов. Это объясняет причину повышенного АД в подростковом возрасте, «приливы» крови к голове, покраснение и повышенное потоотделение в период менопаузы. У мужчин избыток эстрогенов повышает давление и увеличивает тромбообразование.
К гормонам, повышающим АД, относят гормоны щитовидной железы. Роль щитовидки в организме человека — хранить йод и синтезировать йодсодержащие гормоны, которые, в свою очередь, регулируют обмен веществ — тироксин Т4 (тетрайодтиронин) и трийодтиронин Т3. Принцип работы Т3 и Т4 следующий: в ответ на изменение в окружающей среде, когда резко холодает или увеличивается физическая нагрузка, человек подвергается эмоциональному стрессу, то щитовидная железа повышает уровень гормонов.
Тиреотоксикоз
Тиреотоксикоз, заболевание щитовидной железы, вызывающее избыточный синтез гормонов. Все положительные моменты, рассмотренные выше, приводят к отрицательным последствиям. Сердце и стенки сосудов, вынуждены работать при повышенном давлении. Таким образом, они быстрее изнашиваются. Появляется раздражительность, человек не может контролировать психо-эмоциональное состояние. Ускоряется обмен веществ.
При подозрении на гормонозависимую гипертонию врач назначает ряд анализов крови, мочи. Ультразвуковое исследование органов эндокринной системы не показывает в полной мере наличие заболеваний. В таблице приведены необходимые анализы для определения нарушение в работе эндокринной системы.
Состоит она в следующем:
- Выяснить значение концентрации данного минералкортикоида, как и других гормональных соединений.
- Скриннинговое исследование на наличие первичного гиперальдостеронизма (синдром Конна).
Необходимо в обязательном порядке перед анализом провести следующие мероприятия:
- Ограничение употребления углеводсодержащих продуктов питания (хлебобулочные изделия, сахар) на протяжении от двух недель до месяца перед проведением исследования.
- Запрещено применение мочегонных и антигипертензивных лекарственных препаратов, стероидных препаратов, а также пероральных средств контрацепции и эстрогенов за 14-30 дней до процедуры.
- Исключить ингибиторы ренина за неделю до исследования.
- Ограничить физические и эмоциональные нагрузки за три дня до сдачи анализов.
- Категорически запрещается курение как минимум на протяжении 3-5 часов до сдачи венозной крови.
А если альдостерон в крови повышен?
Существует разделение на первичный и вторичный альдостеронизм.
Первичный представлен заболеваниями, возникшими под влиянием следующих причин:
- Синдром Конна.
- Злокачественные и доброкачественные новообразования, активирующие синтез минералкортикоида.
- Гиперпластические процессы клубочкового аппарата и самого надпочечника.
- Наследственность.
Причины вторичного гиперальдостеронизма:
- Хроническая сердечная недостаточность.
- Цирроз печени в сочетании с образовавшимся в результате цирроза асцитом.
- Нефротический отечный синдром.
- Синдром Бартера.
- Возникшее в результате массивной кровопотери или чрезмерной потери внутри- и внеклеточной жидкости обезвоживание организма.
- Злокачественно протекающая почечная гипертензия.
Сниженный уровень гормона наблюдается при:
- Хронической надпочечниковой недостаточности.
- Синдром Уотерхауза-Фридериксена.
- Врожденная форма дисфункции коры надпочечников.
Нами был описан гормон альдостерон. Что это такое и как следить за его уровнем вы теперь знаете.
Феохромоцитома. Это опухоль из мозгового вещества надпочечников, приводящая к повышенной секреции катехоламинов – адреналина и норадреналина. Их избыток обусловливает 2 основных варианта проявления болезни:
- в виде периодических кризов с нормальными величинами АД между ними;
- со стабильно высоким АД.
Для кризов характерен быстрый подъем артериального давления, сопровождающийся различными вегетативными реакциями — учащенным сердцебиением, аритмиями, сухостью во рту, бледностью. Другие симптомы – тошнота, рвота, головные боли, чувство страха, беспокойства. После окончания криза кожа приобретает розовый оттенок, наблюдается обильное выделение мочи.
Провоцируются кризы эмоциональным и физическим перенапряжением, приемом алкоголя, резкими движениями, переохлаждением. Частота приступов различна – от нескольких раз в день, до 1 на протяжении нескольких месяцев. Это сравнительно кратковременные периоды повышения давления, которые длятся несколько минут или часов.
Стабильная форма феохромоцитомы характеризуется постоянно повышенным уровнем АД, с последующими изменениями почек и глазного дна. Другие симптомы – тахикардия, повышенная потливость, потеря массы тела, диарея, головная боль, рост уровня глюкозы в крови.
Первичный гиперальдостеронизм. Развивается в тех случаях, когда надпочечники производят чрезмерное количество альдостерона. Основная причина – опухоль коркового слоя, затрагивающая клубочковую зону.
Типичные признаки болезни:
- повышенное артериальное давление;
- снижение концентрации калия в крови (гипокалиемия), проявляющееся мышечной слабостью, повышенной утомляемостью, судорогами.
Синдром Иценко-Кушинга (гиперкортицизм). Истинный синдром гиперкортицизма возникает из-за роста гормонально активной опухоли коры надпочечников, продуцирующей глюкокортикоиды, и в первую очередь, кортизол. Псевдосиндром обусловлен поступлением гормонов извне, при длительных курсах гормональной терапии.
Кортизол в избыточных концентрациях через целый ряд механизмов приводит к следующим патологиям:
- ожирение – избыточная масса тела, растяжки на животе, ягодицах, бедрах;
- повышенное АД (за счет повышения активности альдостерона и задержки натрия в организме) – головные боли, тошнота, боли в сердце;
- остеопороз – боли в костях, спонтанные переломы ребер, конечностей.
Другие симптомы – повышенная склонность к инфекциям из-за сниженного иммунитета, угревая сыпь, кардиомиопатии, стероидный диабет, отложение меланина в области трения кожи об одежду (локти, шея), депрессия и пр.
Среди заболеваний надпочечников, приводящих к снижению АД, наиболее известна болезнь Аддисона (недостаточность коры надпочечников, первичный гипокортицизм), когда в силу ряда причин происходит разрушение коркового слоя и надпочечниковые гормоны вырабатываются в минимальных количествах или отсутствуют совсем.
| Признак | Метод исследования |
|---|---|
| Укорочение интервала R-R. Неспецифические изменения интервала ST-T | ЭКГ |
| Односторонняя/двусторонняя кальцификация надпочечника | Рентгенография |
| Одностороннее/двустороннее увеличение надпочечников | КТ/МРТ надпочечников |
| Накопление радиофармпрепарата | Флюородопаминовое сканирование при позитронно-эмиссионной томографии |
| Повышен основной обмен | Калориметрия |
| Орган | Заболевание | Необходимое исследование |
| Щитовидная железа | Тиреотоксикоз | Содержание тиреотропного гормона в крови |
| Гипотериоз | ||
| Надпочечники | Феохромоцитома | Анализы на адреналин, норадреналин, дофамин |
| Гиперкортицизм | Анализ суточной мочи на кортизол, анализ крови на аденокортикотропный гормон (АКТГ) | |
| Гиперальдостеронизм | Биохимический анализ крови на содержание калия |
Гормоны, понижающие АД
Пониженное давление провоцируется веществами-вазодилататорами. К ним относится оксид азота. Эти молекулы, понижающие АД, считаются антиоксидантами, положительно воздействующими на клетки и ткани, препятствующими старению организма. Для снижения АД важен уровень в крови тироксина и трийодтиронина. При гипотериозе САД и ДАД не превышают 100 и 60 мм рт. ст.
При возникновении большой кровопотери, повышении температуры окружающей среды и в ситуации недостатка кислорода уровень Т3 и Т4 должен быть снижен. Выжить в данных условиях — значит снизить артериальное давление и замедлить работу сердца. Снижение функции щитовидной железы ведет к гипотериозу. Недостаточный синтез тироксина и трийодтиронина приводит к гипотонии.
Как нормализовать артериальное давление
При обращении пациента с жалобами на повышенное артериальное давление врач назначает общий анализ крови, определение глюкозы, калия, мочевины, креатинина, холестерина, ЭКГ, рентгенографию органов грудной клетки, осмотр глазного дна, УЗИ органов брюшной полости.
Если на данном этапе нет оснований подозревать вторичную гипертонию и удаётся добиться снижения давления стандартной терапией, то обследование может быть закончено.
У пациентов старше 40 лет вторичная гипертония встречается в 10% случаев, 30-35 лет – в 25%, младше 30 – практически в 100% случаев заболевания.
При подозрении на вторичную гипертонию назначаются целенаправленные лабораторные исследования.
Норма альдостерона и его физиологическое значение вариабельны, но в среднем его концентрация у взрослого человека составляет от 100 до 400 пикомоль/литр, а у новорожденных детей от 1060 до 5480 пикомоль/литр, а в возрасте до первого полугода чуть меньше и колеблется в пределах 500-4450 пикомоль/литр. Однако надо помнить, что каждая лаборатория дает свои нормативные значения гормонов, поэтому результаты могут отличаться.
Зачем выявлять гормон альдостерон?
Показатели артериального давления (АД) у здорового человека должны равняться 120 на 80 мм рт.ст.
Многих интересует, что значит давление 130 на 60 мм рт.ст., ведь в норме разница между систолой и диастолой не превышает 50 единиц.
Причиной таких значений тонометра может стать недостаточность аортального клапана, коарктация аорты и другие кардиологические болезни. Иногда на показатели давления оказывают влияние такие патологии, как ВСД и тиреотоксикоз.
Хоть раз в своей жизни пациент задавал вопрос о том, когда верхнее давление составляет 130, а нижнее давление – 65 – это нормально или нет?
Такие значения тонометра могут быть спровоцированы многими факторами.
Первый из них – это возраст. Нестабильные показатели АД замечаются у многих подростков в связи с быстрым ростом организма.
Помимо этого, наиболее распространенными причинами патологического характера могут быть:
- Порок сердца, сопровождающийся недостаточностью аортального клапана, в свою очередь это влечет к тому, что нижняя граница давления существенно снижается.
- Атеросклероз – главный фактор отклонения от нормы диастолы в пожилом возрасте.
- Гиперфункция щитовидки, или тиреотоксикоз – опасное заболевание, при котором повышается количество ударов сердца и изменяется АД.
- Перенесение инфаркта миокарда приводит к снижению давления до отметки 135 на 60 мм рт. ст., в таких случаях запрещено увеличивать его: это может отрицательно отразиться на самочувствии больного.
- Почечная дисфункция влечет за собой увеличение производства ренина, данное вещество отвечает за сужение артерий, когда его слишком много, происходит значительное уменьшение АД, даже до отметки 130/50 мм рт. ст.
- Прием некоторых лекарств оказывает побочное действие, которое проявляется снижением показателей давления, чтобы нормализовать его, нужно прекратить употребление препарата или заменить аналогом.
Аллергическая реакция и новообразования доброкачественного или недоброкачественного характера также изменяют АД.
Порой давление 130 на 50-60 мм рт. ст. может обозначать вариант нормы.
В основном это касается профессиональных спортсменов, чей организм привык работать в т.н. «сберегательном» режиме.
Давление 135 на 65 – что это значит у простых людей?
Данные показатели вызывают опасение, так как существует большая разница между систолой и диастолой. Особенно, если человек ощущает следующие признаки:
- слабость и усталость;
- приступы тошноты;
- повышенную потливость;
- головокружения;
- боль в голове.
Такая симптоматика является поводом посетить врача. Опасны значения тонометра 135 на 65 мм.рт.ст. для пожилых людей, поскольку в кровотоке начинают происходить застойные процессы. Для перекачивания необходимого объема крови сердце переходит в усиленный режим работы. В результате наблюдается высокий пульс и верхнее давление, что вызывает коронарную болезнь.
Повышенные значения диастолы также опасны, как гипертония, поскольку увеличивают вероятность наступления инфаркта либо инсульта. Из-за недостаточного питания мозга развивается заболевание Альцгеймера.
Давление 130 на 50 плохо сказывается на качестве жизни пожилых людей. Постоянная слабость, невозможность сосредоточиться и справиться с физическими нагрузками сопровождает людей преклонного возраста с изолированной гипотонией.
Частой причиной скачков давления является гормональный дисбаланс. Поэтому показатели 130/60 мм рт. ст. во время беременности могут считаться нормой.
Если молодая женщина в положении не ощущает характерные симптомы (головные боли, усталость, повышенная потливость и т.д.), то беспокоиться не стоит. Пониженное диастолическое давление для беременной не так опасно, как повышенное.
Когда показатель нижнего АД снижается до 50 мм рт. ст., это несет опасность для ребенка. Часто возникают проблемы с кровоснабжением плода, что влекут за собой дефицит питательных компонентов и кислородное голодание.
Чтобы нормализовать показатели кровяного давления, необязательно принимать медикаментозные препараты.
В первую очередь следует изменить образ жизни и рацион питания.
Медикаментозные средства являются последним пунктов который следует применять при отсутствии положительного эффекта от изменения образа жизни и использования специальной диеты.
На первых порах можно обойтись и без них, зная основные профилактические меры.
- Рациональное распределение работы и отдыха. При этом отдых должен быть активным. К примеру, пешие прогулки на свежем воздухе, спортивные игры, плавание и т.д.
- Сбалансированное питание. Очень важно не злоупотреблять соленой пищей. Норма потребления соли составляет 5 г в день. Также нельзя съедать много жаренной, жирной, маринованной и копченой еды, чтобы не увеличивать нагрузку на пищеварительный тракт и сердце. Рацион нужно обогатить фруктами и овощами, обезжиренными кисломолочными продуктами, крупами, нежирным мясом и рыбой.
- Физические нагрузки. Каждый день человек должен ходить как минимум 40 минут. Для поддержания нормального тонуса мышц и показателей АД надо бегать трусцой, заниматься плаванием, йогой от повышенного давления, пилатесом, играть в футбол, волейбол и другие активные игры.
- Беречь себя от сильных эмоциональных нагрузок. Стресс – первопричина большинства заболеваний. Поэтому нужно меньше обращать внимание на мелочи и переживать по этому поводу.
- Контроль артериального давления. Изначально несущественные изменения давления некоторые люди могут вовсе не ощущать. Поэтому регулярный контроль показателей АД поможет быстрее обнаружить проблему и побороть ее.
Итак, значения 130/60 мм рт. ст. на тонометре могут означать развитие серьезных патологий. Тем не менее, у спортсменов, такие показатели считаются нормой. Граничное значение АД для некоторых людей не несет опасности, если не наблюдается типичной симптоматики.
На ранней стадии можно избежать медикаментозного лечения, выполняя основные профилактические меры. Нельзя также забывать о таком факторе, как неправильное использование тонометра, что может искажать результаты.
ЗАДАТЬ ВОПРОС ДОКТОРУ
Email (не публикуется)
Оптимальные показатели протеолитического фермента в плазме крови:
- вертикальное положение пациента – от 0,7 до 2,6 мг/л/час;
- горизонтальное положение во время анализа – от 0,5 до 2 мг/л/час.
Допустимый уровень активности протеолитического фермента в плазме крови:
- от 3,3 до 41 мкЕД/мл;
- от 0,29 до 3,7 нг/(мл*час).
Диагностика состояния эндокринных желез
Гиперсекреции катехоламинов могут сопутствовать следующие состояния/заболевания и осложнения.
- Феохромоцитома.
- Множественные эндокринные аденомы (МЭН-2).
- Эктопический АКТГ-синдром.
- Инциденталома надпочечников.
- Первичный гиперпаратиреоз.
- Гиперметаболический статус, гипертермия.
- Хроническая/пароксизмальная артериальная гипертензия, злокачественная, прогрессирующая, вторичная.
- Гипертонический криз.
- Гипертензивная болезнь сердца.
- Гипертензивная ретинопатия острая/хроническая.
- Гипертензивная энцефалопатия.
- Фибрилляция/трепетание предсердий.
- Гиповолемия (внутрисосудистая).
- Обморок/потеря сознания/шок.
- Вторичная лёгочная гипертензия.
- Синдром Рейно.
- Артериальная гипотензия.
- Гиповолемия.
- Гиповолемический шок.
- Дегидратация.
- Холелитиаз.
- Запор.
- Мембранозный гломерулонефрит.
- Вторичный нефроз.
- Острая почечная недостаточность/ХПН.
- Сосудистая головная боль.
- Кровоизлияние в мозг/субарахноидальные/внутрицеребральные.
- Нейролептический злокачественный синдром.
- Ишемическая ретинопатия.
- Ретинальные/ретроретинальные кровоизлияния.
- Психоз.
- Метастазы в печень/лёгкие/кости.
- Полицитемия (компенсаторная)/вторичная/аноксическая.
- Гипергликемия/нарушение толерантности к глюкозе.
- Гипокалиемия.
- Гипокальциемия.
- Гипофосфатемия.
- Послеоперационные медицинские проблемы.
- Синдромы, сочетающиеся с феохромоцитомой:
- МЭН-2 типов А и В;
- синдром Хиппеля—Линдау;
- нейрофиброматоз;
- семейные опухоли каротидных телец;
- семейные параганглиомы.
Болезни и состояния, от которых дифференцируют повышенный синтез катехоламинов
Необходима дифференциальная диагностика со следующими заболеваниями и состояниями.
- Метастатический карциноид.
- Приём амфетаминов.
- Интоксикация кокаином.
- Мигрень.
- Тревожные расстройства/панические атаки.
Для определения причин повышенного давления при гормональном дисбалансе выполняются лабораторные и инструментальные методы обследования. Диагностика включает подсчет концентрации гормонов в кровеносном русле. С этой целью применяются радиоактивные метки, специальные анализаторы и химические реактивы.
Инструментальное обследование повышенного уровня катехоламинов
| Система | Жалобы | Объективные признаки жалоб (анализ жалоб/ осмотр/тесты) |
|---|---|---|
| Общие признаки/симптомы | Эктоморфный хабитус. Выраженная не нервно-мышечная слабость/усталость приступообразная/хроническая, не устраняемая отдыхом (25-40%). Потеря массы тела, особенно часто у пожилых (20-40%). Профузные поты (гипергидроз). Повышенная хроническая/приступообразная потливость. Ночные поты. Влажные ладони. | Худоба. Тонкие и длинные руки и ноги. Узкая грудная клетка и плоский живот |
| Потливость в сочетании с бледностью (55-75%). Повышение температуры тела, возможно до фебрильных цифр. Простудоподобный синдром. Бледность общая/региональная, сосудистый спазм (40-45%). Бледность вокруг рта. Бледность слизистых оболочек. Спазм сосудов конечностей. Чувство приливов (10-20%) | ||
| Кожа, придатки кожи и подкожная жировая клетчатка и мышцы | — | Низкие силовые показатели |
| Органы дыхания | Нехватка воздуха | Одышка |
| Сердечнососудистая система | Боль в области грудной клетки некардиальная/кардиальная за грудиной,срединная. Сердцебиение (50-70%). Коллапс/прострация. Головная боль выраженная, пульсирующая, утренняя, ночная, сосудистая (за счёт резкого повышения АД) | Пульсация каротид. Скачущий пульс. Тахикардия. Высокое АД. Систолическая артериальная гипертензия с нормальным диастолическим АД. Постоянное повышение АД с большой флюктуацией (50-60%). Транзиторно повышенное АД (30%). Ортостатическое падение АД (10-50%), неустойчивые АД/пульс. Акцент il тона на аорте. Громкие сердечные тоны/ усиленное сердцебиение. Кардиомегалия/дилатация сердца |
| Система пищеварения | Полидипсия (за счёт полиурии). Тошнота (20-40%). Рвота. Боль в животе. Запор у пожилых. Диарея | — |
| Система мочевыделения | Полиурия, часто после симпато-адреналового криза | — |
| Нервная система, органы чувств | Чувство онемения в конечностях, покалывания. Неожиданная односторонняя потеря зрения. Нечёткость зрения. Головная боль (60-90%) | Парестезии. Повышенный физиологический тремор (14 Гц), часто у пожилых. Глубокие сухожильные рефлексы повышены. Живые рефлексы. Широкие зрачки (мидриаз). Кровоизлияния на глазном дне |
| Психические нарушения (20-40%) | Хроническая/приступообразная тревога. Гиперактивность, нервозность, взволнованность. Неустойчивость настроения. Потеря ориентации в пространстве | — |
| Эндокринная система | — | Гипергликемия (40%) |
При опухолях надпочечников, гиперальдостеронизме медики также выявляют отклонение такого показателя, как ренин. Что это такое? Как связан уровень почечного фермента с колебаниями давления? При каких заболеваниях повышается уровень ренина? Ответы в статье.
К ним относятся:
- Высокое значение уровня артериального давления либо низкое содержание солей.
- Резистентность лекарственных препаратов при лечении артериальной гипертензии либо значительный скачок уровня кровяного давления у людей молодого возраста.
- Подозрение на гипофункцию надпочечников.
Функции гормонов в организме человека обширны.
Гормоны и артериальное давление
Причины вторичной гипертонии лежат в области нарушения работы эндокринной системы. Факторы внешней среды, которые влияют на тело человека — погодные условия, температурный режим, а также происходящие изменения в работе внутренних органов в процессе эволюции создали уникальную систему адаптации. Стресс и чувство опасности вызывают выброс в кровь гормонов, которые и вызывают как пониженное давление, так и повышенное.
Высокое артериальное давление является одной из ведущих причин возникновения инсультов и других патологических изменений в организме, при этом около 10 % всей гипертонии изначально обусловлено влиянием не атеросклеротических изменений в сосудах или повышенным холестерином, а патологией других органов, из которых не последнюю роль играют именно надпочечники.
Регулирующее влияние центральной нервной системы на состояние сосудистого тонуса осуществляется путем тесно переплетающихся взаимодействий нервных и гормональных факторов. Система кровообращения постоянно приспосабливается к нуждам отдельных органов и тканей путем расширения или сужения отдельных участков сосудов.
Эта сложная адаптационная функция системы кровообращения осуществляется нервногормональным путем, влиянием гипоталамуса на гипофиз с последующей мобилизацией гормонов надпочечников. Гипоталамус оказывает отчетливое непосредственное влияние на сосудистый тонус. Экспериментальными работами было доказано, что в задних ядрах гипоталамуса расположены прессорные точки, разрушение которых сопровождается стойким снижением артериального давления, а раздражение вызывает повышение давления.
Помимо непосредственного влияния, гипоталамус оказывает также и опосредованное действие на сосудистый тонус путем мобилизации гормонов гипофиза. Непосредственная анатомическая и функциональная связь с нейрогипофизом обеспечивает при его раздражении быстрое выделение вазопрессина, а через симпатическую нервную систему провоцирует усиленную секрецию катехоламинов.
Таким образом, основным эндокринным регулятором всех сосудистых реакций и сосудистого тонуса является гипофиз-адреналовая система, осуществляющая все приспособительные реакции в организме. Высшим отделом, контролирующим функцию гипофиз-адреналовой системы, несомненно, является кора головного мозга. Эмоциональные возбуждения, стрессовые ситуации, перенапряжение нервных процессов оказывают стимулирующее действие на функциональное состояние гипоталамо-гипофизарной системы и провоцируют повышенное выделение АКТГ и гормонов надпочечников (Euler с соавт., 1959).
Повышение секреции АКТГ под влиянием эмоциональных возбуждений было установлено многими исследователями (Н. В. Михайлов, 1955; И. А. Эскин, 1956; Harris, 1955; Liebegott, 1957). Повышенное выделение катехоламинов при этих же ситуациях доказано многочисленными работами Selye (1960), Rabb (1961) и многих других.
В реализации приспособительных сосудистых реакций ведущую роль играют как гормоны мозгового слоя надпочечников (адреналин и норадреналин), так и корковые гормоны (кортизол, альдостерон).
Оба гормона мозгового слоя надпочечников влияют на артериальное давление разными путями. Адреналин повышет артериальное давление преимущественно благодаря усилению работы сердца, минутного объема, частоты пульса. Норадреналин, образующийся на нервных окончаниях, оказывает непосредственное действие на сосудистый тонус.
Прессорный эффект от норадреналина значительно сильнее, чем от адреналина (В. В. Закусов, 1953). Влияя непосредственно на вазоконстрикторы, норадреналин повышает как систолическое, так и диастолическое артериальное давление. Повышение секреции катехоламинов почти всегда обусловлено влиянием центральной нервной системы, на которую оказывают воздействие факторы внешней среды, вызывающие эмоциональное возбуждение или нервное перенапряжение, что и влечет за собой ряд сосудистых реакций, осуществляемых через гипоталамо-гипофизарную систему. Передача прессорных импульсов на периферию реализуется при помощи освобождения норадреналина на нервных окончаниях, заложенных в стенках сосудов.
Повышенное выделение норадреналина может вызвать очень быстрое сужение сосудов, вплоть до полного прекращения кровотока. Многими работами было установлено, что образующийся на нервных окончаниях норадреналин очень быстро подвергается ферментативным воздействиям и инактивируется. В физиологических условиях эта инактивация происходит почти мгновенно (через 4—6 сек) после введения (Gitlov с соавт., 1961). В патологических условиях может нарушаться не только секреция, но и инактивация норадреналина.
Воздействие гипоталамуса на сосудистый тонус не ограничивается только мобилизацией и повышением секреции катехоламинов, происходит также стимуляция секреции гормонов коркового слоя надпочечников. Влияние гипоталамуса на выделение корковых гормонов происходит благодаря повышенному выделению АКТГ, путем повышенного выделения в nucl.
В отношении воздействия на сосудистый тонус гормоны коркового и мозгового слоя надпочечников функционируют как единое целое. По мнению Raab, прессорный эффект кортикостероидов осуществляется путем повышения чувствительности сосудистой стенки к воздействию катехоламинов. Это положение получило подтверждение со стороны многих исследователей.
Значительно более выраженное влияние на сосудистый тонус оказывают минералокортикоиды, в частности альдостерои, секреция которого отчасти стимулируется АКТГ. Основным стимулятором выработки альдостерона является особое гормоноподобное вещество, обнаруженное Farrell в 1960 г. в гипоталамусе и названное им по аналогии с тропными гормонами адреногломерулотропином.
Введение этого вещества вызывает гиперплазию клеток клубочковой зоны коры надпочечников и значительно усиливает секрецию альдостерона. Центрогенный механизм не является единственным регулятором образования и выделения альдостерона. В настоящее время получено много данных, свидетельствующих о том, что выраженное стимулирующее влияние на секрецию альдостерона оказывает ренин и его дериват ангиотензин II.
Действие альдостерона на артериальное давление осуществляется путем усиления реабсорбции натрия в почечных канальцах и повышения его уровня в крови. Натрий, по-видимому, задерживается также и в стенках сосудов, способствуя повышению их тонуса и развитию гипертонии (Н. А. Ратнер и Е. Н. Герасимова, 1966). Нарушение электролитного обмена, по мнению Selye (1960), делает организм особенно чувствительным ко всем гипертензивным воздействиям.
Определенное влияние на сосудистый тонус оказывают и другие минералокортикоиды. Введение животным дезоксикортикостеронацетата (ДОКСА) вызывает стойкую гипертонию, которая удерживается даже после удаления надпочечников (Friedman, 1953). Об этом свидетельствуют также и данные Hudson (1965). Некоторое влияние на сосудистый тонус оказывают и глюкокортикоиды.
На основании литературных данных можно прийти к заключению, что надпочечниковые гормоны принимают непосредственное участие, в регуляции сосудистого тонуса. Ведущая роль эндокринных факторов в этом отношении доказывается существованием чисто эндокринных случаев гипертоний, которые являются как бы естественным экспериментом, доказывающим, что повышение секреции некоторых гормонов при гормонально активных опухолях надпочечников может вы.
В данной статье речь пойдет о принципах медикаментозного лечения артериальной гипертонии (повышенного артериального давления) у беременных женщин, о тактике медикаментозного лечения во время родов у таких пациенток, а также о том, как скорректировать повышающееся давление после родоразрешения.
Артериальная гипертония (АГ) всегда вызывает какие-либо осложнения у матери или будущего ребенка. Это могут быть следующие состояния:
- преэклампсия;
- отслойка нормально расположенной плаценты;
- поражение органов-мишеней матери (головного мозга, сосудов почек, сетчатки, миокарда);
- преждевременные роды;
- задержка внутриутробного развития плода и другие.
Почему лечение гипертонии у беременных необходимо, несмотря на некоторый риск для ребенка? Медикаментозная терапия помогает:
- не допустить развития осложнений;
- сохранить беременность;
- обеспечить нормальное развитие плода;
- добиться своевременных родов.
Обязательно нормальное сбалансированное питание без ограничения поваренной соли и воды. Необходим отказ от курения, в том числе пассивного. Рекомендована умеренная физическая нагрузка, например, длительная ходьба на свежем воздухе. Ночной сон должен длиться не менее 8 часов. Полезен дневной сон в течение 1 – 2 часов.
Основные постулаты медикаментозной терапии АГ при беременности:
- Максимальная эффективность для женщины в сочетании с минимальным риском для ребенка.
- В начале терапии применяется минимальная доза одного гипотензивного средства.
- При недостаточном эффекте лечения производят увеличение дозы, а затем переход на другой класс медикаментов.
- Если женщина принимала гипотензивные средства до беременности, необходима корректировка схем лечения: отмена ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина II, прямых ингибиторов ренина.
- Целевой уровень артериального давления у беременных с эссенциальной гипертензией – менее 140/90 мм рт. ст.
- Следует назначать средства для однократного приема в сутки.
Основные группы антигипертензивных препаратов, используемые для лечения АГ у беременных:
- препараты центрального действия (метилдопа);
- дигидропиридиновые антагонисты кальция (нифедипин пролонгированного действия);
- кардиоселективные бета-адреноблокаторы (бисопролол).
Как связаны гормоны и АД?
Задача кровеносной системы — вовремя обеспечить доступ кислорода тому или иному органу. Для этого определенный сосуд сужается или расширяется. Происходит это благодаря рецепторам, расположенным в клетках тканей. Рецепторы реагируют на определенные гормоны, запуская нужный процесс. Регулирует процесс гипофиз, оказывая влияние на работу надпочечников, синтезирующих вещества, которые оказывают влияние на такие параметры:
- тонус сосудов, вызывая их резкое сужение,
- работу сердца, вызывая его учащенное биение.
Укажите своё давление
Двигайте ползунки